Was sind Weisheitszähne und warum sind sie wichtig?
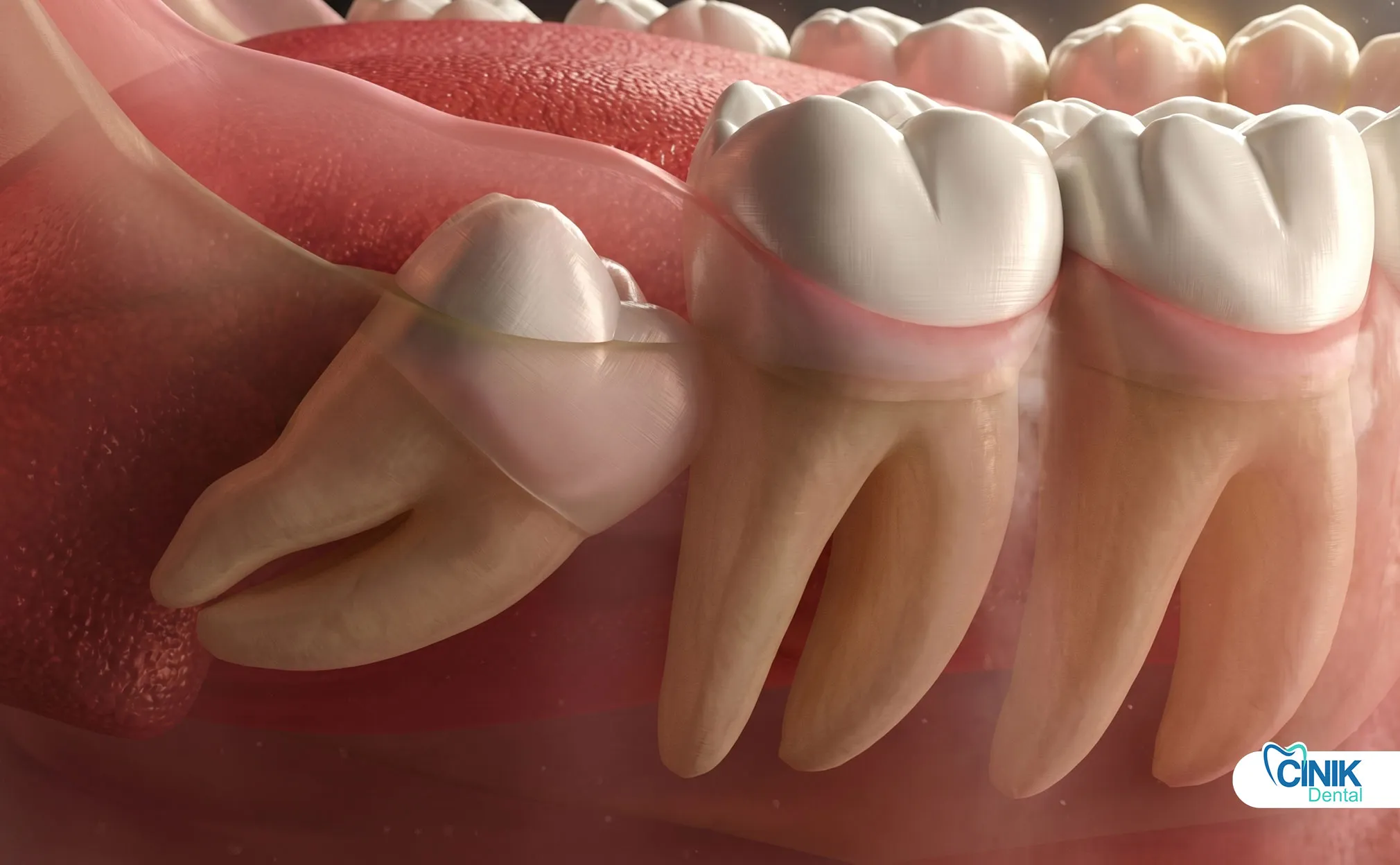
Weisheitszähne sind das dritte und letzte Set von Molaren, die typischerweise zwischen dem 17. und 25. Lebensjahr durchbrechen. Sie verursachen häufig Probleme, weil die modernen menschlichen Kiefer zu klein sind, um sie richtig unterzubringen.
Weisheitszähne, klinisch bekannt als dritte Molaren, sind die letzten Zähne, die in der menschlichen Dentition entwickelt werden. Diese Zähne haben ihren geläufigen Namen, weil sie im "Alter der Weisheit", der späten Jugend bis zum frühen Erwachsenenalter, erscheinen (Carter und Worthington, 2016). Anthropologen führen ihre evolutionären Ursprünge auf unsere Vorfahren zurück, die diese kräftigen Mahlzähne benötigten, um grobe, faserige Diäten zu verarbeiten. Durch Änderungen der Ernährung und die Verringerung der Kiefergröße über Jahrtausende sind Weisheitszähne jedoch in modernen Populationen weitgehend rudimentär geworden (Venta et al., 2018).
Tabelle 1: Evolutionärer Kontext der dritten Molaren
Ära | Diätetyp | Kiefergröße | Funktion der Weisheitszähne |
Paläolithikum | Grob, ungekochte Vegetation | Gross, robust | Wesentlich zum Mahlen |
Neolithikum | Gemischt, teilweise verarbeitet | Mäßig | Ergänzendes Mahlen |
Modern | Weiche, verarbeitete Lebensmittel | Reduziert | Oft nicht funktional |
Zeitgenössische epidemiologische Studien zeigen, dass betroffene Weisheitszähne etwa 24 % bis 35 % der Weltbevölkerung betreffen (Gbotolorun et al., 2017). Eine Impaktion tritt auf, wenn ein Zahn nicht genügend Platz hat, um vollständig in seine funktionale Position zu erbrechen. Diese anatomische Einschränkung schafft eine Kaskade klinischer Herausforderungen, mit denen die moderne Zahnmedizin durch evidenzbasierte Protokolle zur Entfernung des dritten Molar umgehen muss.
Die klinische Relevanz von Weisheitszähnen geht über unmittelbare Symptome hinaus. Verbleibende dritte Molaren korrelieren mit erhöhten Risiken für parodontalen Erkrankungen, Karies in benachbarten zweiten Molaren und zystischen Formationen (Guo und Lei, 2018). Folglich ist die Entfernung von Weisheitszähnen zu einem der am häufigsten durchgeführten oralen chirurgischen Eingriffe weltweit geworden, mit Millionen von Extraktionen, die jährlich durchgeführt werden.
Wie entwickeln und durchbrechen Weisheitszähne?
Weisheitszähne beginnen im Alter von 7-10 Jahren zu wachsen, wobei die Kronen zwischen 12 und 16 Jahren vollständig sind. Der Durchbruch erfolgt typischerweise zwischen 17 und 25 Jahren, obwohl viele impaktiert oder teilweise durchgebrochen bleiben.
Das Verständnis des Entwicklungshorizonts der dritten Molaren ermöglicht es Klinikern, den Zeitpunkt der Intervention zu optimieren. Die Odontogenese der Weisheitszähne beginnt überraschend früh, Zahnkeime erscheinen zwischen 7 und 10 Jahren, wobei die Krontenkalzifizierung bis 12 bis 16 Jahren abgeschlossen ist (Anderson et al., 2019). Dieses verlängerte Entwicklungsfenster schafft multiple Möglichkeiten für radiografisches Monitoring und frühe Risikobewertungen.
Tabelle 2: Chronologische Entwicklung der dritten Molaren
Entwicklungsstadium | Altersbereich | Klinische Bedeutung |
Erstkalzifizierung | 7-9 Jahre | Frühe Erkennung möglich |
Krone abgeschlossen | 12-16 Jahre | Bewertung der Angulation |
Wurzelbildung beginnt | 14-18 Jahre | Die chirurgische Komplexität steigt |
Wurzelvollständigung | 18-25 Jahre | Vollständiger Durchbruch oder evidente Impaktion |
Durchbruch (falls es dazu kommt) | 17-25 Jahre | Funktioneller oder pathologischer Status |
Die anatomische Positionierung variiert erheblich zwischen den oberen (maxillären) und unteren (mandibulären) dritten Molaren. Maxillare Weisheitszähne weisen typischerweise einfachere chirurgische Profile auf, da sie von weniger dichter umgebender Knochenstruktur und einer günstigen Wurzelmorphologie umgeben sind. Im Gegensatz dazu stellen mandibuläre dritte Molaren größere technische Herausforderungen dar, aufgrund ihrer Nähe zum inferioren Alveolarnerve und dem dichten kortikalen Knochen der Mandibel (Bui et al., 2019).
Die Klassifikationen der Impaktionen folgen spezifischen Winkelbeziehungen zwischen dem Zahn und dem benachbarten zweiten Molar:
Tabelle 3: Klassifikation der Impaktionen von dritten Molaren
Typ | Beschreibung | Prävalenz | Chirurgische Komplexität |
Mesioangular | Krone zeigt zur Vorderseite des Mundes | 44% | Moderat |
Distoangular | Krone zeigt zur Rückseite des Mundes | 6% | Hoch |
Horizontal | Krone senkrecht zum zweiten Molar | 3% | Hoch |
Vertikal | Normale Position, aber von Knochen/Zahnfleisch blockiert | 38% | Variabel |
Bukkowinkel | Krone zur Wange geneigt | 5% | Mäßig |
Linguoangular | Krone geneigt zur Zunge | 4% | Moderat |
Die Beziehung zwischen Weisheitszähnen und kritischen anatomischen Strukturen erfordert eine präzise präoperative Bewertung. Der inferior alveolare Nerv verläuft durch den Unterkiefer und versorgt das Gefühl für die Unterlippe und das Kinn. Etwa 12% bis 20% der mandibulären dritten Molaren zeigen radiographische Überlagerung mit diesem Nervenkanal, was das Risiko von Paresthesien während der Extraktion erhöht (Guerrero et al., 2020). Ähnlich können maxilläre dritte Molaren Wurzeln in die Kieferhöhle projizieren, was potenzielle Risiken einer oroantralen Kommunikation schafft.
Wann ist eine Entfernung der Weisheitszähne erforderlich?
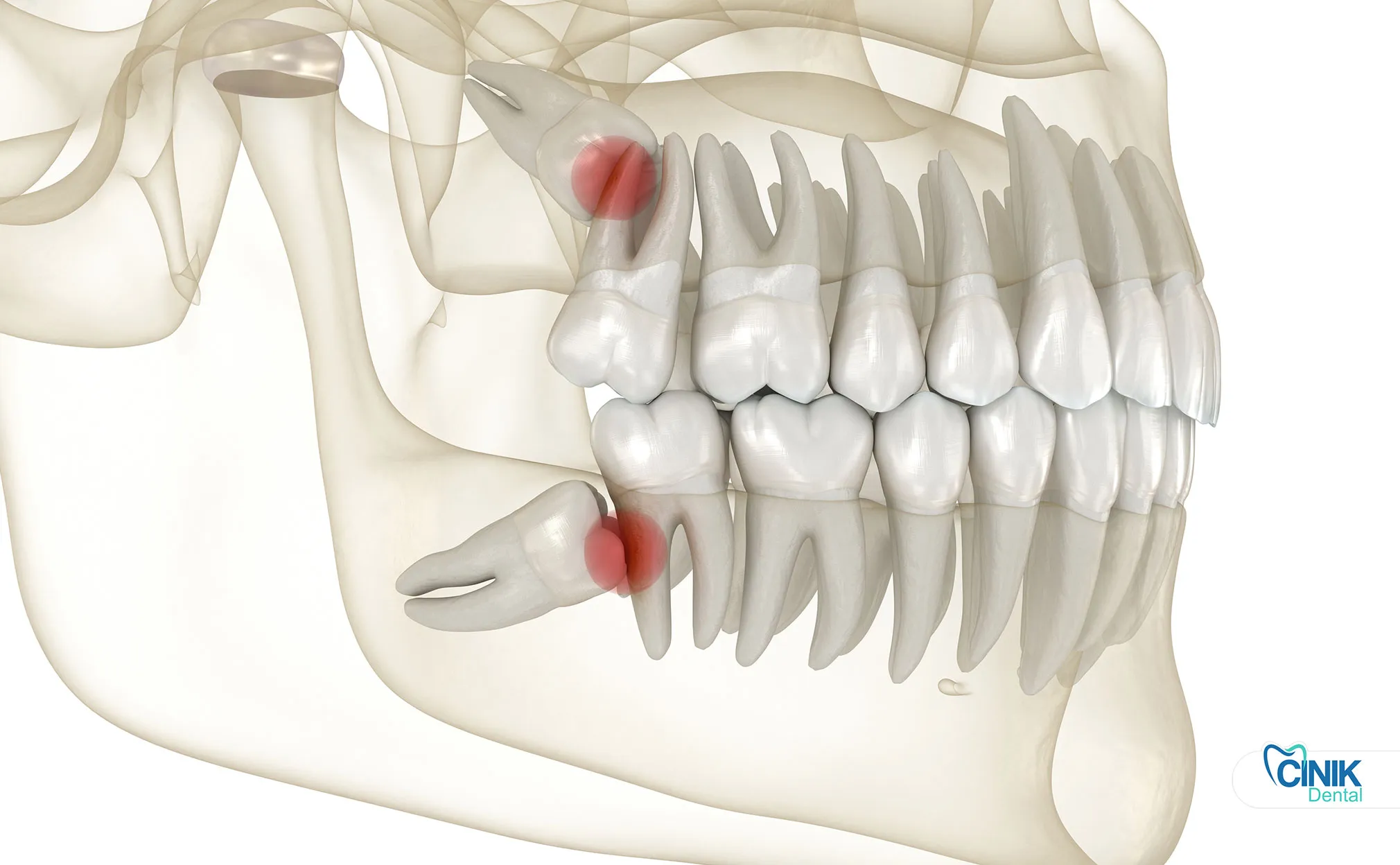
Die Entfernung ist notwendig, wenn Zähne Schmerzen, Infektionen, Zysten oder Schäden an benachbarten Zähnen verursachen. Asymptomatische, gesunde Weisheitszähne müssen möglicherweise nicht entfernt werden.
Die klinische Entscheidungsfindung zur Entfernung des dritten Molars balanciert absolute Indikationen, relative Überlegungen und Kontraindikationen. Evidenzbasierte Zahnmedizin betont eine individualisierte Bewertung anstelle einer universellen prophylaktischen Entfernung.
Was sind die absoluten Indikationen für eine Extraktion?
Absolute Indikationen umfassen akute Schmerzen, wiederkehrende Infektionen, Zysten oder Tumoren sowie Schäden an benachbarten Zähnen, diese Bedingungen erfordern die Entfernung unabhängig vom Alter des Patienten.
Absolute Indikationen legen nicht verhandelbare Kriterien für chirurgische Eingriffe fest:
Symptomatische Entzündung und Schmerz: Anhaltender Unbehagen im Bereich der dritten Molaren weist auf eine aktive Pathologie hin, die einer Lösung bedarf.
Wiederkehrende Perikoronitis: Entzündung des Weichgewebeoperkulums, das teilweise durchgebrochene Zähne bedeckt, betrifft etwa 15% der jungen Erwachsenen mit mandibulären dritten Molaren (Falci et al., 2017). Wiederholte Episoden erfordern eine definitive Behandlung.
Infektionen und Abszessbildung: Odontogene Infektionen können ohne rechtzeitige Intervention zu lebensbedrohlichen faszialen Rauminfektionen fortschreiten.
Zysten und Tumoren: Dentigeröse Zysten, die mit impaktierten dritten Molaren assoziiert sind, können erhebliche Knochenschäden verursachen, wenn sie unbehandelt bleiben. Die Häufigkeit von zystischen Veränderungen liegt zwischen 0,5 % und 3 % pro impaktiertem Zahn (Matzen et al., 2019).
Wurzelschrumpfung benachbarter Zähne: Externe Schrumpfung der Wurzeln der zweiten Molaren durch impaktierte dritte Molaren stellt eine absolute Indikation für eine sofortige Extraktion dar.
Was sind die relativen Indikationen für eine Extraktion?
Relative Indikationen umfassen orthodontische Bedürfnisse, parodontalen Bedenken und präventive Überlegungen, diese erfordern eine individuelle Risiko-Nutzen-Analyse.
Relative Indikationen erfordern sorgfältige Überlegungen zwischen Klinikern und Patienten:
Orthodontische Überlegungen: Dritte Molaren können zur anterioren Überfüllung beitragen, obwohl dieses Verhältnis wissenschaftlich umstritten bleibt. Einige Kieferorthopäden empfehlen eine Extraktion, um die durch die Behandlung erreichte Ausrichtung zu bewahren (Kara et al., 2018).
Risiko für parodontalen Erkrankungen: Behaltene dritte Molaren schaffen nicht zugängliche parodontalen Taschen distal zu den zweiten Molaren. Studien zeigen, dass die Extraktion die parodontalen Gesundheit der angrenzenden Zähne verbessert (Kugelberg et al., 2020).
Kariesrisiko: Teilweise durchgebrochene Weisheitszähne entwickeln Karies in Raten, die die vollständig durchgebrochenen Zähne überschreiten, aufgrund von Hygieneschwierigkeiten. Darüber hinaus fördern mesioanguläre Impactierungen Karies auf den distalen Oberflächen der zweiten Molaren.
Debatte über prophylaktische Entfernung: Die präventive Extraktion asymptomatischer dritter Molaren bleibt umstritten. Befürworter führen reduzierte zukünftige Komplikationsrisiken an, während Gegner chirurgische Morbidität und kosteneffektive Bedenken betonen (NHS Centre for Reviews and Dissemination, 2018).
Wann sollten Weisheitszähne NICHT entfernt werden?
Die Extraktion ist kontraindiziert, wenn Zähne asymptomatisch und krankheitsfrei sind, oder wenn die chirurgischen Risiken die potenziellen Vorteile aufgrund des Gesundheitsstatus des Patienten übersteigen.
Kontraindikationen schützen Patienten vor unnötigem Schaden:
Asymptomatische, pathogenfreie Zähne: Die Amerikanische Gesellschaft für orale und kraniofaziale Chirurgie unterstützt die Beibehaltung mit regelmäßiger Überwachung, wenn keine Erkrankung vorliegt (AAOMS, 2019).
Patienten mit hohem chirurgischen Risiko: Unkontrollierte systemische Krankheiten, bestimmte Herzbedingungen oder extremes Alter können eine elective Extraktion kontraindizieren.
Nähe zu vitalen Strukturen: Wenn Wurzeln eng Kontakt mit dem inferioren alveolären Nerv haben, kann eine Kronenexartion die Extraktion übertreffen.
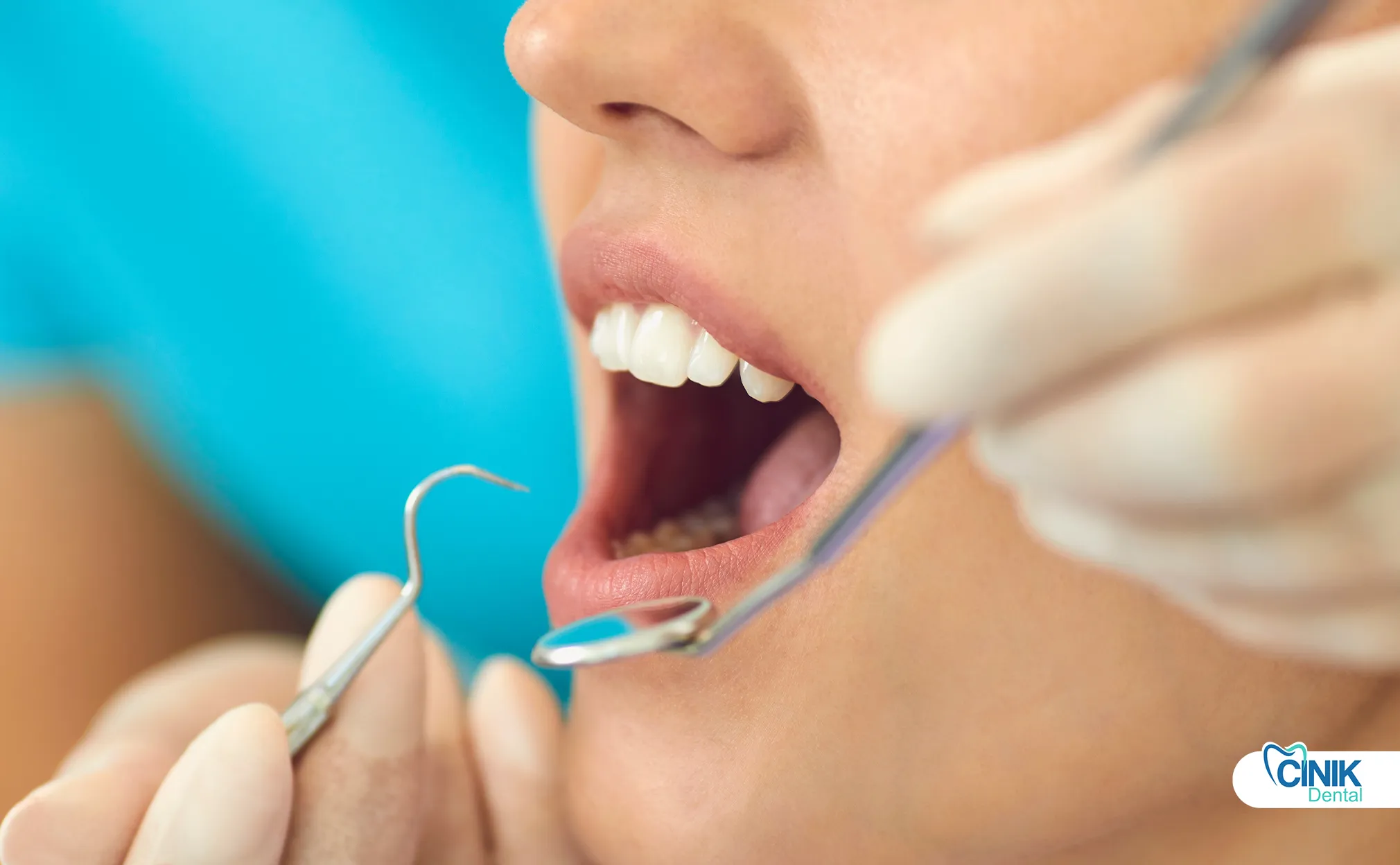
Wie diagnostizieren und planen Zahnärzte die Behandlung von Weisheitszähnen?
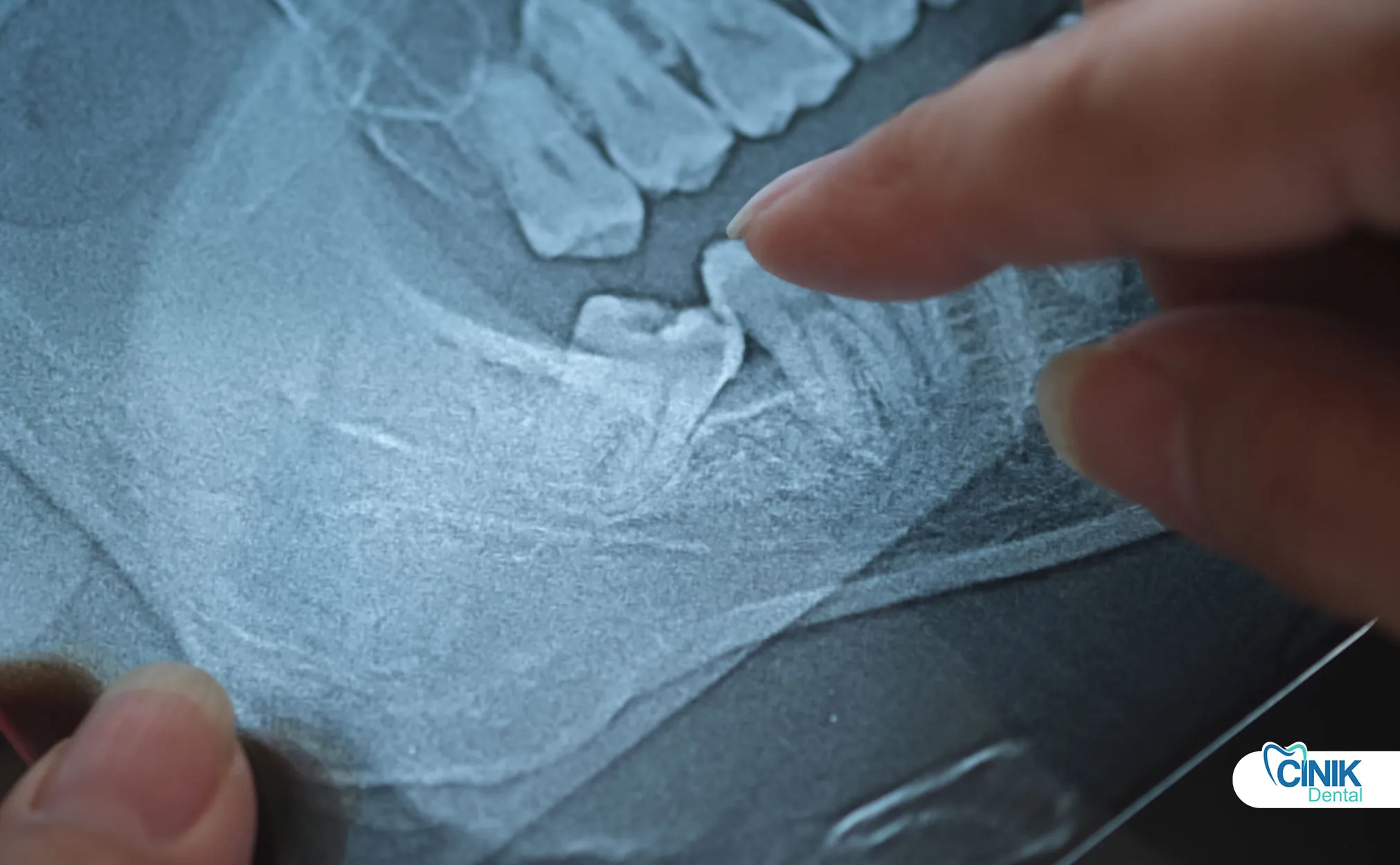
Die Diagnose kombiniert klinische Untersuchung mit radiografischer Bildgebung, einschließlich panoramischer Röntgenaufnahmen und 3D-CBCT-Scans für komplexe Fälle mit Nervennaehe.
Eine genaue Diagnose und Risikostratifizierung sind die Grundlage für erfolgreiche Ergebnisse bei der Entfernung von Weisheitszähnen. Das diagnostische Protokoll integriert mehrere Bewertungsmethoden.
Die klinische Untersuchung bewertet:
Durchbruchsstatus und Zugänglichkeit
Parodontalzustand benachbarter Zähne
Vorhandensein von Schwellungen, Drainage oder Fistelgängen
Funktion des Kiefergelenks
Mundöffnungsfähigkeit (Interincisaldistanz)
Die radiographische Bildgebung liefert essentielle anatomische Informationen:
Die panoramische Radiographie (OPG) dient als das Standard-Initialscreening-Tool. Dieses zweidimensionale Bild zeigt:
Zahneinstellung und Tiefe der Inklination
Wurzelmorphologie und Krümmung
Beziehung zu benachbarten Zähnen
Ungefähre Position des Nervenkanals
Die Cone Beam Computed Tomography (CBCT) wird angezeigt, wenn:
Der untere alveoläre Nerv erscheint über den Wurzeln überlagert
Komplexe Wurzelanatomie deutet auf chirurgische Schwierigkeiten hin
Frühere Radiographien zeigen potenzielle Nebenhöhlenbeteiligung
Die präoperative Bewertung erfordert dreidimensionale Präzision
Forschung von Guerrero et al. (2020) zeigt, dass die CBCT-Bewertung die Nervenverletzungsraten um 40 % im Vergleich zur planungsbasierten Panoramadurchführung in Hochrisikofällen reduziert.
Tabelle 4: Risikostratifizierungsparameter
Faktor | Niedriges Risiko | Moderat Risiko | Hohes Risiko |
Patientenalter | <25 Jahre | 25-35 Jahre | >35 Jahre |
Einschlagsstiefe | Level A (Krone Ebene) | Level B (Knochen Ebene) | Level C (tiefes Knochen) |
Wurzelmorphologie | Konisch, verschmolzen | Zwei separate Wurzeln | Zerrissen, gehakt |
Nervenbeziehung | Klare Trennung | Überlagerung | Wurzelwicklung |
Knochendichte | Normal | Sklerotisch | Äußerst dicht |
Die informierte Einwilligung stellt ein kritisches ethisches und rechtliches Erfordernis dar. Patienten müssen verstehen:
Die spezifische Indikation für ihr Verfahren
Alternative Behandlungsoptionen
Erwartete Vorteile und potenzielle Risiken
Erwartete Genesungskurve
Welche chirurgischen Techniken verwenden Oralchirurgen bei der Entfernung von Weisheitszähnen?
Die Techniken reichen von einfacher Extraktion bei durchgebrochenen Zähnen bis hin zu komplexen chirurgischen Entfernungen, die Knochenentfernung, Zahnteilung und nervenschonende Ansätze wie Coronectomy umfassen.
Moderne Weisheitszahnentfernung umfasst ein Spektrum chirurgischer Ansätze, die auf individuelle anatomische Gegebenheiten zugeschnitten sind.
Was sind die Hauptarten der Extraktion?
Extraktionen werden als einfach (vollständig durchgebrochen) oder chirurgisch (retiniert) klassifiziert, wobei chirurgische Fälle Einschnitte, Knochenentfernung und oft Zahnteilung erfordern.
Die einfache Extraktion gilt für vollständig durchgebrochene, nicht-retinierte Weisheitszähne mit zugänglichen Kronen- und Wurzelstrukturen. Das Verfahren verwendet Hebel und Zangen ohne Einschnitte im weichen Gewebe oder Knochenentfernung.
Die chirurgische Extraktion befasst sich mit retinierten oder teilweise durchgebrochenen Zähnen, die Folgendes erfordern:
Mucoperiostlappenhebung
Osteotomie (Knochenentfernung)
Zahnteilung (Odontektomie)
Naht für die Wundverschluss
Was beinhaltet das Schritt-für-Schritt-schirurgische Verfahren?
Das Verfahren umfasst die Verabreichung von Anästhesie, die Einschnitt des Gewebes, die Entfernung von Knochen, falls erforderlich, die Zahnextraktion und den Wundverschluss, typischerweise innerhalb von 30-60 Minuten abgeschlossen.
Die Auswahl der Anästhesie hängt von der Komplexität des Verfahrens und den Wünschen des Patienten ab:
Tabelle 5: Anästhesie-Optionen für die Operation des dritten Molaren
Typ | Indikationen | Vorteile | Überlegungen |
Lokalanästhesie | Einfache Extraktionen, kooperative Patienten | Schnelle Erholung, niedrige Kosten | Patientenbewusstsein bleibt erhalten |
Bewusste Sedierung | Ängstliche Patienten, moderate Impaktionen | Angstabbau, Amnesie | Benötigt Begleitung, Überwachung |
Allgemeine Anästhesie | Komplexe Fälle, multiple Extraktionen | Vollständige Bewusstlosigkeit | Höheres Risiko, längere Genesung |
Der chirurgische Ablauf folgt standardisierten Protokollen:
Inzision und Lappenhebung: Ein Dreieck- oder Umschlaglappen-Design ermöglicht Zugang und erhält gleichzeitig die Blutversorgung.
Osteotomie: Hochgeschwindigkeits-Chirurgiegeräte oder piezoelektrische Geräte entfernen die darüber liegende Knochenschicht, legen die Krone frei und schaffen Ansatzpunkte.
Zahnsegmentierung: Mehrwurzlige oder horizontal impaktierte Zähne erfordern eine Segmentierung in handhabbare Komponenten. Häufige Segmentierungsmuster umfassen:
Vertikale Bisection für mesioanguläre Impaktionen
Krone-Wurzel-Trennung für tiefe Impaktionen
Horizontale Segmentierung für distoanguläre Fälle
Extraktion: Hebel und Zangen liefern Zahnsegmente und schützen gleichzeitig angrenzende Strukturen.
Socket-Debridement: Gründliches Kürettieren entfernt follikuläre Reste und Knochenstücke.
Suturing: Resorbierbare oder nicht-resorbierbare Nähte nähern die Gewebe an; primäre Schließung verringert das Risiko eines trockenen Socket.
Welche alternativen Techniken erhalten die Nervenfunktion?
Kronenextraktion behält absichtlich Wurzeln, wenn sie den unteren Alveolarnerv berühren, was das Risiko einer dauerhaften Nervenschädigung erheblich verringert.
Kronenextraktion (partielle Odontectomie) stellt eine nervenschonende Alternative dar, wenn Wurzeln eng mit dem unteren Alveolarnerv in Kontakt stehen. Diese Technik besteht aus:
Entfernung der klinischen Krone
Absichtliche Beibehaltung der Wurzeln in situ
Dokumentation und Patientenaufklärung über die behaltenden Wurzeln
Systematische Übersichten von Patel et al. (2019) berichten über Nervenverletzungsraten von unter 1 % bei der Kronenextraktion im Vergleich zu 4-8 % bei der traditionellen Extraktion in Hochrisikofällen. Allerdings können verbleibende Wurzeln in 10-20 % der Fälle migrieren oder zukünftige Interventionen erfordern.
Minimalinvasive Techniken entwickeln sich weiter:
Piezoelektrische Chirurgie: Ultraschall-Knochen schneiden reduziert thermische Schäden und verbessert die Präzision
Laserassistierte Extraktion: Weichgewebelasern minimieren Blutungen und postoperative Beschwerden
Endoskopische Anleitung: Verbesserte Visualisierung komplexer anatomischer Beziehungen
Wie sollten Patienten die Genesung nach der Weisheitszahnentfernung managen?
Die Genesung verläuft über die sofortige postoperative Betreuung (0-24 Stunden), die kurzfristige Heilung (1-7 Tage) und die langfristige Geweberegeneration (Wochen bis Monate), mit spezifischen Protokollen für jede Phase.
Die optimale Genesung nach einer Weisheitszahnentfernung erfordert phasenspezifische Pflegeprotokolle, die die physiologischen Heilungsprozesse berücksichtigen.
Was passiert während der sofortigen postoperative Phase?
Die ersten 24 Stunden konzentrieren sich auf die Kontrolle der Blutungen, das Management von Schmerzen und Schwellungen sowie den Schutz des Blutgerinnsels, das eine ordnungsgemäße Heilung ermöglicht.
Die Blutstillung beginnt sofort nach der Extraktion:
Fester Druck mit Gaze für 30-60 Minuten
Vermeidung von Spülen oder Ausspucken, um eine Ablösung des Blutgerinnsels zu verhindern
Kopfhöhenlage zur Verringerung der Blutungsneigung
Schmerz- und Schwellungssteuerung nutzt multimodale Ansätze:
Geplante nicht-steroidale entzündungshemmende Medikamente (NSAIDs) wie Ibuprofen 400-600 mg alle 6 Stunden
Acetaminophen für Durchbruchsschmerzen oder kontraindizierte NSAIDs
Eisanwendung (20 Minuten an, 20 Minuten aus) während der ersten 24 Stunden
Forschung von Bailey et al. (2019) zeigt, dass präemptive Analgesie postoperative Schmerzwerte um 40 % im Vergleich zu reaktiven Dosierungen reduziert.
Was sollten Patienten während der Kurzzeit-Rehabilitation erwarten?
Die Tage 1-7 beinhalten eine Schwellung, die nach 48-72 Stunden ihren Höhepunkt erreicht, Ernährungsmodifikationen hin zu weichen Nahrungsmitteln und sorgfältige Mundhygiene, ohne die chirurgischen Stellen zu stören.
Der Verlauf der Schwellung folgt vorhersehbaren Mustern:
Tag 1: Anfängliche Entzündungsreaktion
Tage 2-3: Höhepunkt der Schwellung tritt auf
Tage 4-7: Allmähliche Lösung beginnt
Ernährungsrichtlinien priorisieren Ernährung und schützen gleichzeitig chirurgische Stellen:
Tabelle 6: Postoperative Ernährungsempfehlungen
Zeitspanne | Empfohlene Nahrungsmittel | Zu vermeidende Lebensmittel |
Tage 1-2 | Joghurt, Apfelmus, Smoothies (ohne Strohhalm), Kartoffelbrei | Heiße Flüssigkeiten, würzige Speisen, knusprige Texturen |
Tage 3-5 | Rühreier, Pasta, zarter Fisch, gekochtes Gemüse | Samen, Nüsse, Chips, klebrige Süßigkeiten |
Tage 6-14 | Schrittweise Rückkehr zur normalen Ernährung | Hart, scharfe Lebensmittel in der Nähe von Extraktionsstellen |
Änderungen der Mundhygiene balancieren Sauberkeit mit Schutz des Blutgerinnsels:
Sanfte Salzwasserspülungen, die 24 Stunden nach der Operation beginnen
Vermeidung kommerzieller Mundspülungen, die Alkohol enthalten
Vorsichtiges Zähneputzen in nicht-operierten Bereichen
Keine Spülung der Alveolen bis zur angemessenen Heilungsphase
Wie lange dauert die vollständige Heilung?
Die Heilung von Weichgewebe dauert 2-4 Wochen, während die Knochenregeneration 3-6 Monate erfordert, wobei das Alter und die Schwere der Impaktion die Zeitrahmen beeinflussen.
Langfristige Heilung umfasst die Gewebeproduktion:
Epithelisierung: Mukosalschluss innerhalb von 2-4 Wochen
Knochenumbau: Füllung der Alveolen und kortikale Wiederherstellung über 3-6 Monate
Funktionelle Wiederherstellung: Normales Kauen und Empfindung typischerweise nach 2 Wochen
Tabelle 7: Heilungszeitplan-Meilensteine
Heilungsparameter | Typischer Zeitplan | Einflussfaktoren |
Hämostase | 2-6 Stunden | Medikamente, systemische Gesundheit |
Weichteilverschluss | 7-14 Tage | Mundhygiene, Rauchstatus |
Knochenfüllungsbeginn | 2-4 Wochen | Alter, Blutversorgung |
Vollständige Knochenumbauvorgänge | 3-6 Monate | Eindringtiefe, systemische Erkrankung |
Normalisierung der Empfindungen | 2-8 Wochen | Nervenäherung, chirurgisches Trauma |
Welche Komplikationen können nach der Entfernung von Weisheitszähnen auftreten?
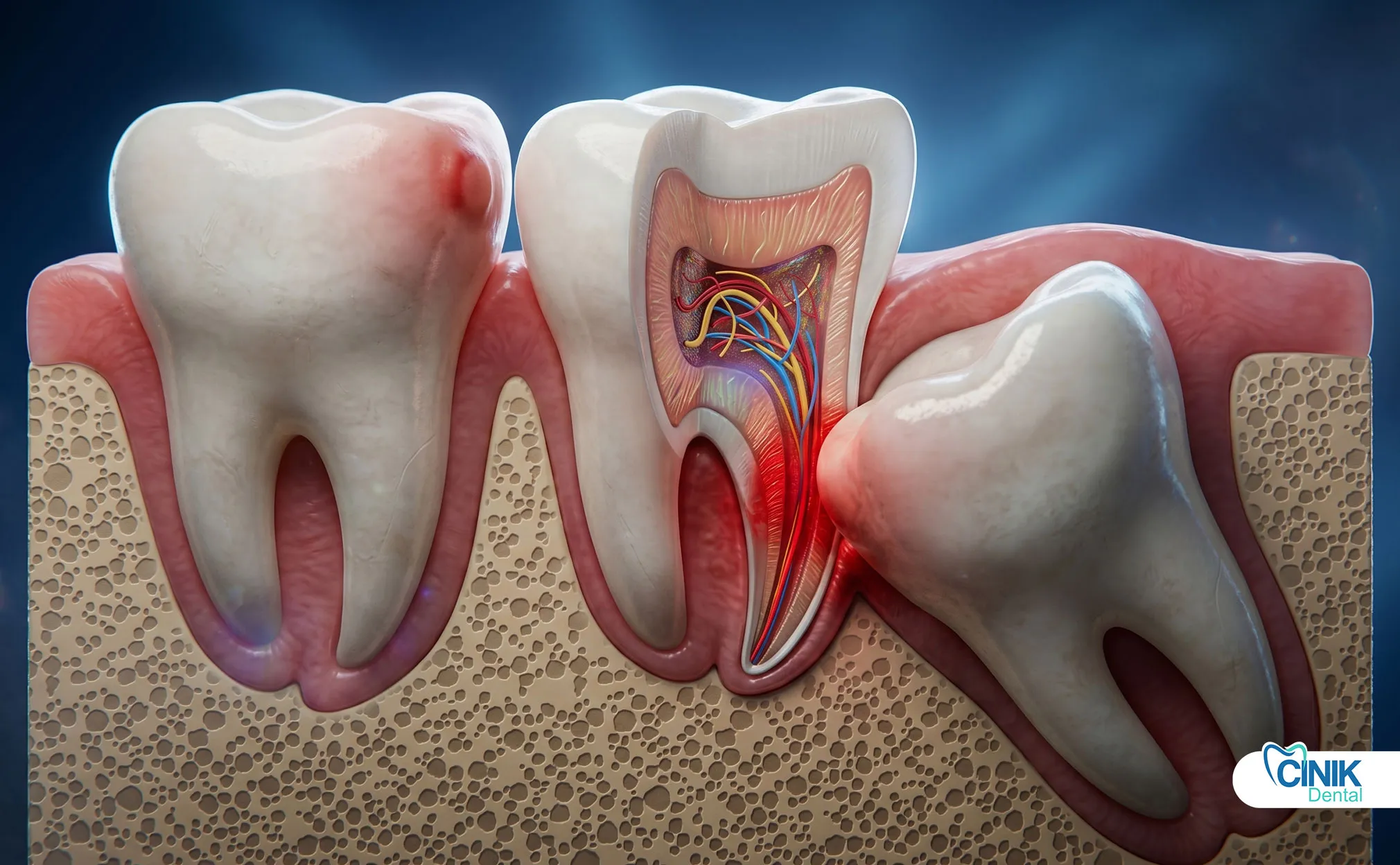
Komplikationen reichen von häufigen Problemen wie Schmerzen und Schwellungen bis zu schweren Erkrankungen wie einer trockenen Alveole, Nervenverletzungen und Infektionen, mit Gesamtraten zwischen 4,6% und 30,9%, abhängig von Risikofaktoren.
Das Verständnis von Komplikationen der Oralchirurgie ermöglicht Prävention, frühe Erkennung und angemessene Intervention.
Was sind die häufigsten postoperativen Probleme?
Schmerzen, Schwellungen, Blutergüsse und eingeschränkte Mundöffnung (Trismus) betreffen die meisten Patienten in unterschiedlichem Maße, lösen sich jedoch typischerweise innerhalb einer Woche auf.
Erwartete entzündliche Reaktionen umfassen:
Schmerzen: Mäßig bis schwer bei 60-80% der Patienten in den ersten 48 Stunden
Schwellung: Fast universell, mit einem Höhepunkt bei 48-72 Stunden
Trismus: Eingeschränkte Mundöffnung betrifft 30-50% der Patienten
Blutergüsse: Ekchymosen erscheinen in 10-20% der Fälle, insbesondere bei Mandibularchirurgie
Diese Manifestationen stellen normale physiologische Reaktionen dar, keine echten Komplikationen, obwohl sie Patientenschulungen und unterstützende Pflege erfordern.
Welche schwerwiegenden Komplikationen erfordern sofortige Aufmerksamkeit?
Schwerwiegende Komplikationen umfassen trockene Alveolen (2-5% Inzidenz), Infektionen (1-2%) und Nervenschäden (0,5-2%), wobei trockene Alveolen die häufigste bedeutende Komplikation sind.
Trockene Alveole (alveoläre Osteitis) erfordert besondere Aufmerksamkeit aufgrund ihrer Häufigkeit und Schwere:
Pathophysiologie: Vorzeitiger Verlust des Blutgerinnsels legt den darunter liegenden Knochen frei, verhindert normale Heilung und verursacht intense Schmerzen durch Knochenentzündung.
Klinische Präsentation:
Schwere, pochende Schmerzen, die 2-4 Tage nach der Extraktion beginnen
Sichtbare leere Fassung mit freiliegendem grauweißen Knochen
Unangenehmer Geruch und Geschmack
Strahlung zum Ohr oder zur Schläfe (mit mandibulären Bereichen)
Risiko Faktoren (Blum, 2018):
Rauchen (erhöht das Risiko um das 3-5 fache)
Einnahme oraler Kontrazeptiva
Vorhandene Infektion
Traumatische Extraktionstechnik
Schlechte postoperative Compliance
Präventionsstrategien:
Antiseptische Mundspülungen (Chlorhexidin) vor und nach der Operation
Primäre Wundverschluss, wenn möglich
Vermeidung von Rauchen und Strohhalmen
Systemische Antibiotika in Hochrisikofällen
Infektion äußert sich wie folgt:
Zunehmende Schmerzen nach anfänglicher Verbesserung
Eitrige Entladung
Fieber und Unwohlsein
Lymphadenopathie
Nervenschaden Klassifikationen:
Unterkiefernerv: Taubheit der Unterlippe/Kinn (0,5-2% vorübergehend, <0,1% dauerhaft)
Lingualnerv: Taubheit des Zunges/Geschmacksveränderung (0.2-2% vorübergehend, <0.1% dauerhaft)
Tabelle 8: Komplikationsinzidenzraten
Komplikation | Inzidenz | Risikofaktoren |
Trockene Alveole | 2-5% | Rauchen, weibliches Geschlecht, untere Zähne |
Infektion | 1-2% | Immunsuppression, schlechte Hygiene |
Blutung | 0,5-1% | Antikoagulanzien, Blutungsstörungen |
Nervenschaden (vorübergehend) | 0,5-5% | Alter >25, tiefe Impaktion, Nähe des Nervs |
Nervenschaden (permanent) | <0,5% | Chirurgische Technik, anatomische Variation |
Wurzelfraktur/-retention | 2-8% | Wurzelkrümmung, Ankylose |
Was sind die besten Praktiken für postoperative Pflege und Schmerzmanagement?
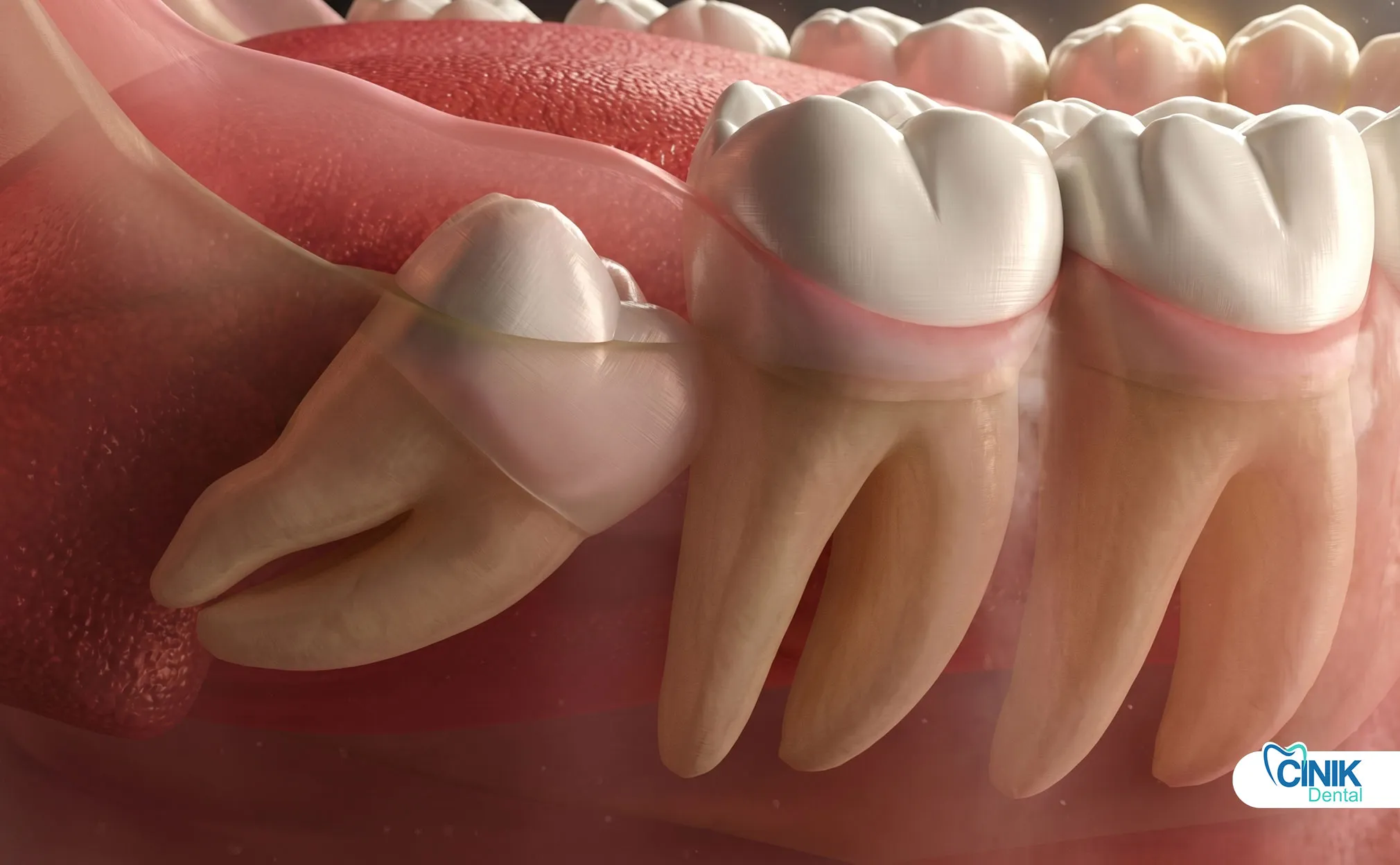
Eine effektive Behandlung kombiniert geplante NSAIDs, Eistherapie, Verhaltensänderungen (kein Rauchen/kein Strohhalm) und sorgfältige Mundhygiene, um Komplikationen zu minimieren und die Heilung zu beschleunigen.
Evidenzbasierte Nachsorgeprotokolle nach Zahnentfernungen optimieren die Ergebnisse und die Zufriedenheit der Patienten.
Wie sollte Schmerz nach einer Extraktion behandelt werden?
Das Schmerzmanagement basiert hauptsächlich auf NSAIDs wie Ibuprofen, wobei Acetaminophen als ergänzendes oder alternatives Mittel verwendet wird, wenn möglich Opioide aufgrund von Nebenwirkungen und Abhängigkeit zu vermeiden.
Analgesische Protokolle folgen multimodalen Strategien:
Erstlinienbehandlung: NSAIDs bieten überlegene Linderung von Zahnschmerzen durch entzündungshemmende und schmerzlindernde Mechanismen. Ibuprofen 400-800 mg alle 6-8 Stunden oder Naproxen 250-500 mg zweimal täglich kontrolliert effektiv die meisten postoperativen Beschwerden (Moore und Hersh, 2020).
Ergänzende Medikamente:
Acetaminophen 500-1000 mg alle 6 Stunden für Patienten mit NSAID-Kontraindikationen
Die Kombination von Ibuprofen/Acetaminophen zeigt eine überlegene Wirksamkeit gegenüber den einzelnen Mitteln
Opioide reserviert für schwere Fälle oder NSAID-Unverträglichkeit
Tabelle 9: Schmerzmanagement-Hierarchie
Schmerzschwere | Empfohlener Ansatz | Beispielregime |
Leicht | NSAID Monotherapie | Ibuprofen 400mg alle 6 Stunden |
Mäßig | NSAID + Paracetamol | Ibuprofen 600mg + Paracetamol 500mg alle 6 Stunden |
Schwer | Multimodal mit möglichem Opioid | Über + Oxycodon 5mg q4-6h PRN |
Wann sind Antibiotika notwendig?
Routinemäßige Antibiotika werden nicht für gesunde Patienten empfohlen, die Standardextraktionen durchlaufen, sind jedoch für immungeschwächte Patienten, aktive Infektionen oder chirurgische Hochrisikofälle angezeigt.
Antibiotikaanzeigen (AAOMS-Richtlinien, 2019):
Systemische Immunschwäche
Aktive präoperative Infektion
Verlängerte chirurgische Dauer (>1 Stunde)
Bestimmte medizinische Zustände (Diabetes mit schlechter Kontrolle, Klappenherzerkrankung)
Wenn angezeigt, dient Amoxicillin 500mg dreimal täglich für 5-7 Tage als Erstlinientherapie, mit Clindamycin 300mg viermal täglich für penicillinallergische Patienten.
Welche Verhaltens-empfehlungen fördern die Heilung?
Patienten sollten Rauchen und Strohhalme für mindestens 72 Stunden vermeiden, auf sorgfältige Mundhygiene achten, ohne Blutgerinnsel zu stören, und spezifische diätetische Richtlinien befolgen, um eine trockene Alveole und Infektionen zu vermeiden.
Kritische Verhaltensmodifikationen:
Rauchverzicht: Der Tabakkonsum beeinträchtigt die Heilung erheblich durch Vasokonstriktion, reduzierte Sauerstoffzufuhr und mechanische Störungen. Vollständige Vermeidung für mindestens 72 Stunden, vorzugsweise eine Woche, reduziert das Risiko einer trockenen Alveole um 60 % (Larsen und Zarate, 2017).
Strohhalmvermeidung: Der negative Druck beim Saugen löst schützende Blutgerinnsel. Patienten müssen Strohhalme, Spucken und kraftvolles Spülen für 72 Stunden vermeiden.
Mundhygieneprotokoll:
Kein Spülen in den ersten 24 Stunden
Sanfte Salzwasserspülungen (½ Teelöffel Salz in warmem Wasser) 3-4 Mal täglich ab Tag 2
Vermeidung von weichen Zahnbürsten an den chirurgischen Stellen für eine Woche
Chlorhexidinspritzungen, falls verschrieben
Körperliche Aktivität: Intensive Übungen für 48-72 Stunden einschränken, um das Blutungsrisiko zu reduzieren und die Gerinnselstabilisierung zu unterstützen.
Welche speziellen Bevölkerungsgruppen erfordern angepasste Ansätze?
Kinder, ältere Patienten, medizinisch kompromittierte Personen und schwangere Frauen benötigen maßgeschneiderte Bewertungen, Zeitplanung und Technikänderungen, um Sicherheit und optimale Ergebnisse zu gewährleisten.
Die Entfernung der dritten Molaren in speziellen Bevölkerungsgruppen erfordert individuelle Protokolle.
Welche Überlegungen gelten für pädiatrische und jugendliche Patienten?
Frühe Bewertung (Alter 16-17) identifiziert Impaktionsmuster, wenn die Wurzeln zu 50-75 % gebildet sind, was einfachere Operationen mit schnelleren Heilungszeiten und niedrigeren Komplikationsraten ermöglicht.
Pädiatrische Vorteile sind:
Unvollständige Wurzelbildung, die eine einfachere Elevation erleichtert
Höhere Knochenelastizität, die das Frakturrisiko verringert
Verbesserte Heilungskapazität
Niedrigere Nervenverletzungsraten aufgrund der sich entwickelnden Wurzelmorphologie
Das optimale Interventionsfenster tritt typischerweise zwischen 17 und 25 Jahren auf, wobei chirurgische Zugänglichkeit und ausreichende Wurzelentwicklung für die Extraktion ohne Fraktur in Einklang gebracht werden.
Welche Herausforderungen stellen ältere Patienten dar?
Patienten über 35 erleben erhöhte chirurgische Schwierigkeiten aufgrund von dichtem Knochen, vollständiger Wurzelbildung und langsamerer Heilung, was längere Erholungszeiträume und angepasste Erwartungen erfordert.
Alterungsbedingte Änderungen:
Knochendichte: Sklerotischer Knochen erhöht die chirurgischen Schwierigkeiten und die Operationszeit
Heilungskapazität: Verminderte Gefäßbildung und Zellaktivität verlängern die Heilung
Komorbiditäten: Herz-Kreislauf-Erkrankungen, Diabetes und Osteoporose erfordern medizinische Optimierung
Medikationsinteraktionen: Antikoagulanzien, Bisphosphonate und Immunsuppressiva erfordern eine Koordination mit medizinischem Personal
Wie sollten medizinisch gefährdete Patienten behandelt werden?
Patienten mit Blutungsstörungen, Immunsuppression oder unkontrollierten systemischen Erkrankungen benötigen voroperative medizinische Konsultationen, modifizierte chirurgische Ansätze und möglicherweise eine stationäre Behandlung.
Spezifische Überlegungen:
Blutungsstörungen: Hämophilie, von-Willebrand-Krankheit und Antikoagulationstherapie erfordern eine hämatologische Konsultation und potenzielle Faktorersatz- oder Überbrückungsprotokolle.
Immunsuppression: Organtransplantationsempfänger, Chemotherapiepatienten und Patienten mit Autoimmunerkrankungen benötigen eine antibiotische Prophylaxe und Infektionsüberwachung.
Herz-Kreislauf-Erkrankungen: Instabile Angina, kürzlicher Myokardinfarkt oder schwere Hypertonie können elektive Operationen kontraindizieren.
Welche Vorsichtsmaßnahmen gelten während der Schwangerschaft?
Elektive Extraktionen werden bis nach der Geburt verschoben; Notfallverfahren werden im zweiten Trimester mit minimaler Anästhesie und ohne teratogene Medikamente durchgeführt.
Schwangerschaftsprotokolle:
Zeitpunkt: Das zweite Trimester (Wochen 14-20) stellt das sicherste Interventionsfenster dar, wenn eine Notfallextraktion unvermeidbar ist.
Anästhesie: Lokalanästhetika ohne Epinephrin (oder minimale Konzentrationen) und Vermeidung von Sedativa.
Positionierung: Linke Uterusverlagerung nach 20 Wochen zur Vermeidung des supinen hypotensiven Syndroms.
Radiographie: Vermeidung, es sei denn, es ist notwendig, mit abdominalem Schutz, wenn unvermeidbar.
Welche technologischen Fortschritte transformieren die Weisheitszahnentfernung?
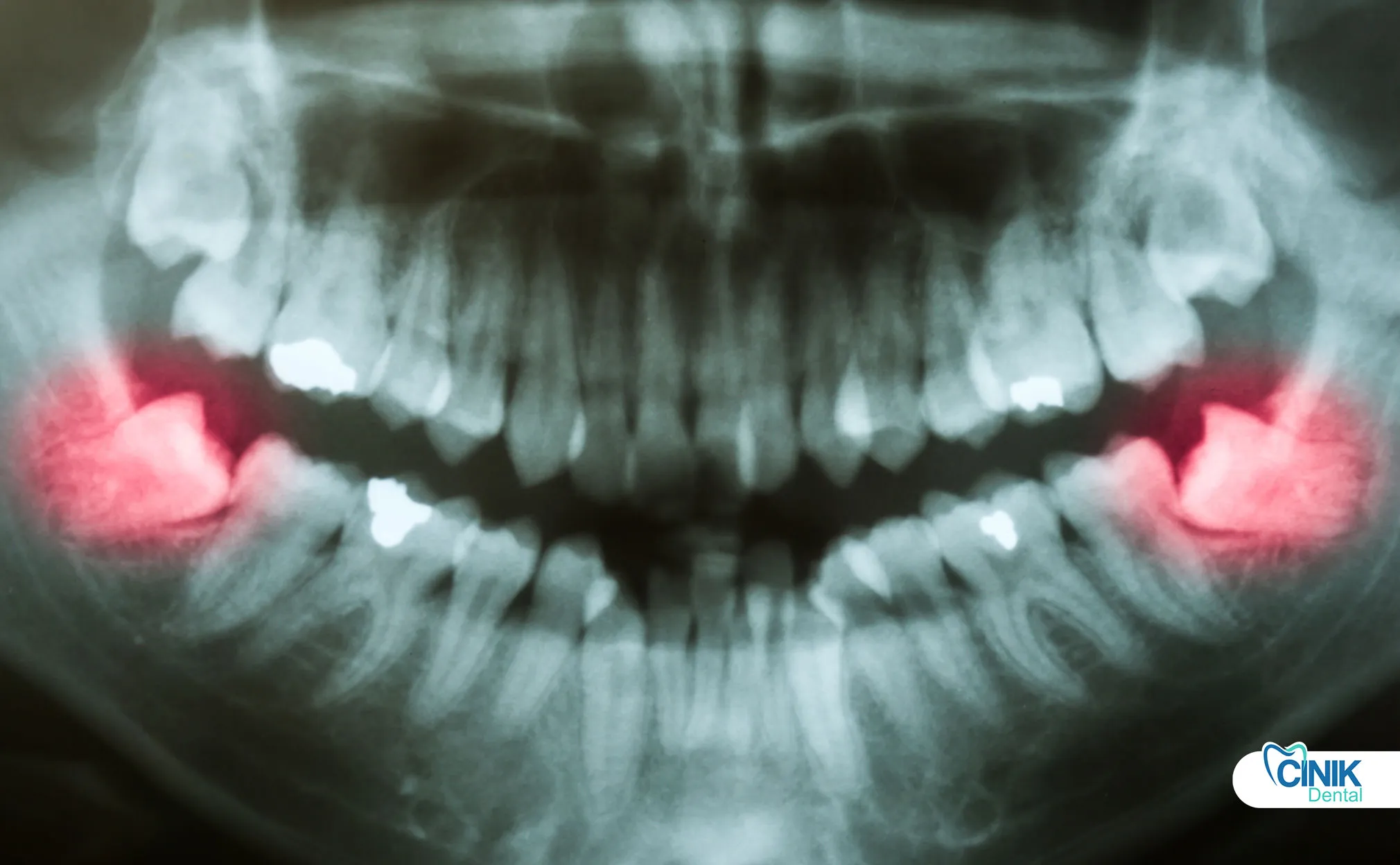
Digitale Bildgebung, computergeführte Chirurgie, piezoelektrische Geräte und künstliche Intelligenz verbessern die Präzision, reduzieren Komplikationen und personalisieren die Behandlungsplanung.
Die zeitgenössische Entfernung der dritten Molaren integriert zunehmend technologische Innovationen, die Sicherheit und Ergebnisse verbessern.
Wie verbessert die digitale Bildgebung die chirurgische Planung?
CBCT bietet eine dreidimensionale Visualisierung der Zahn-Nerven-Beziehungen, die eine präzise präoperative Planung ermöglicht und die Nervenverletzungsrate um bis zu 40 % im Vergleich zu herkömmlichen Röntgenaufnahmen senkt.
Die Cone Beam CT-Technologie bietet:
Submillimeterauflösung anatomischer Strukturen
Dreidimensionale Nervenkartierung
Virtuelle chirurgische Simulation
Herstellung von chirurgischen Schablonen für komplexe Fälle
Welche Rolle spielt die geführte Chirurgie?
Computerunterstütztes Design und Fertigung (CAD/CAM) erstellen patientenspezifische chirurgische Schablonen, die die Positionierung und Tiefe der Osteotomie optimieren, besonders wertvoll für tief impaktierte Zähne.
Vorteile der geführten Chirurgie:
Reduzierte Operationszeit
Minimiertes Gewebetrauma
Vorhersehbare Ergebnisse in komplexen Fällen
Erweiterte Ausbildungsmöglichkeiten für Medizinstudenten
Wie verbessern piezoelektrische Geräte die Sicherheit?
Ultraschall-Knochenschneidegeräte schonen Weichgewebe (Nerven, Gefäße), während sie präzise Knochen schneiden, was das Risiko von Nervenverletzungen und Blutungen erheblich verringert.
Vorteile der piezoelektrischen Chirurgie (Sortino et al., 2018):
Selektives Schneiden von mineralisiertem Gewebe nur
Verbesserte Sichtbarkeit durch Kavitationseffekt
Reduziertes thermisches Schadensrisiko im Vergleich zu rotierenden Instrumenten
Geringere postoperative Schmerzen und Schwellungen
Kann Künstliche Intelligenz bei der Behandlungsplanung helfen?
KI-Algorithmen analysieren radiografische Bilder, um die Schwierigkeit der Eingliederung, das Risiko von Nervenverletzungen und optimale chirurgische Ansätze vorherzusagen, was die klinische Entscheidungsfindung und Patientenberatung unterstützt.
Anwendungen des maschinellen Lernens:
Automatisierte Klassifikation der Eingliederung
Risikostratifikationsalgorithmen
Prädiktives Modellieren von Nervenverletzungen
Vorhersage des postoperative Ergebnisses
Welche Ergebnisse können Patienten von der Weisheitszahnentfernung erwarten?
Die Erfolgsraten übersteigen 95 % bei unkomplizierten Extraktionen, wobei die meisten Patienten signifikante Verbesserungen der Lebensqualität erleben und innerhalb von 3-7 Tagen zu normalen Aktivitäten zurückkehren.
Langfristige Ausgangsergebnisse der Weisheitszahnentfernung begünstigen im Allgemeinen den Eingriff, wenn geeignete Indikationen vorliegen.
Wie erfolgreich ist das Verfahren?
Die Erfolgsraten der Extraktionen liegen bei 95-98 % für routinemäßige Fälle, wobei Komplikationen in der Regel geringfügig und handhabbar sind; erhaltene Wurzeln oder Nervenverletzungen treten in weniger als 5 % der Fälle auf.
Erfolgskriterien umfassen:
Vollständige Zahnentfernung (oder absichtlicher Erfolg der Kronenexstirpation)
Lösung der präoperativen Symptome
Erhaltung der Vitalität des benachbarten Zahns
Fehlen von dauerhaften Nervenverletzungen
Patientenzufriedenheit mit dem Prozess und Ergebnis
Welche langfristigen Vorteile für die Mundgesundheit gibt es?
Die Entfernung problematischer Weisheitszähne beseitigt Schmerzen und Infektionsrisiken, verhindert Schäden an benachbarten Zähnen und verbessert die parodontalen Gesundheit im hinteren Gebiss.
Evidenzbasierte Vorteile (Guo und Lei, 2018):
Beseitigung der Rezidivierung von Perikoronitis
Reduzierte progression der parodontalen Erkrankung bei zweiten Molaren
Prävention von Wurzelresorption in benachbarten Zähnen
Beseitigung des Risikos von Zysten und Tumoren
Verbesserter Zugang zur Mundhygiene
Wie schnell können Patienten ihr normales Leben wieder aufnehmen?
Die meisten Patienten kehren innerhalb von 2-3 Tagen zur Arbeit oder Schule zurück, nehmen innerhalb einer Woche die normale Ernährung wieder auf und erreichen innerhalb von zwei Wochen eine vollständige funktionelle Erholung, wobei individuelle Unterschiede bestehen.
Zeitplan für die Rückkehr zur Aktivität:
Tabelle 10: Richtlinien zur Wiederaufnahme von Aktivitäten
Aktivität | Typische Rückkehrzeit | Änderungen erforderlich |
Sitzende Arbeit/Schule | 2-3 Tage | Verfügbarkeit von Schmerzmedikation |
Leichte körperliche Aktivität | 3-5 Tage | Vermeidung von Kopf-nieder-Positionen |
Normale Ernährung | 5-7 Tage | Vermeidung von harten/scharfen Lebensmitteln |
Anstrengende Übungen | 7-10 Tage | Allmähliche Intensitätssteigerung |
Kontaktsportarten | 10-14 Tage | Verwendung eines Mundschutzes empfohlen |
Vollständige normale Funktion | 14 Tage | Individuelle Variation vorhanden |
Wie geht die präventive Zahnmedizin mit Weisheitszähnen um?
Präventive Strategien betonen frühzeitige Überwachung, risikobasierte Interventionstiming und den Erhalt asymptomatischer Zähne mit regelmäßiger Überwachung anstelle einer automatischen prophylaktischen Entfernung.
Die Perspektive der präventiven Zahnmedizin auf impaktierte Weisheitszähne hat sich in den letzten Jahrzehnten erheblich weiterentwickelt.
Sollen asymptomatische Weisheitszähne überwacht oder entfernt werden?
Aktuelle Evidenz unterstützt die Überwachung asymptomatischer, krankheitsfreier dritter Molaren durch regelmäßige klinische und radiografische Untersuchungen anstelle einer automatischen Extraktion, angesichts der chirurgischen Risiken und Kosten der prophylaktischen Entfernung.
Überwachungsprotokolle für erhaltene dritte Molaren:
Jährliche klinische Untersuchung
Periodische panoramische Radiografie (alle 2-3 Jahre für stabile Zähne)
Patientenaufklärung zu Warnsymptomen
Sofortige Bewertung, wenn Schmerzen, Schwellungen oder Veränderungen auftreten
Die Richtlinien des National Institute for Health and Care Excellence (NICE) empfehlen gegen die prophylaktische Entfernung asymptomatischer dritter Molaren und führen unzureichende Evidenz für den Nutzen und dokumentierte chirurgische Risiken an (NICE, 2020).
Was ist die Rolle der frühen Intervention?
Frühe Bewertung im Alter von 16-20 Jahren ermöglicht die Identifizierung von Impaktionsmustern vor dem Abschluss der Wurzel, was einfachere Operationen mit niedrigeren Komplikationsraten ermöglicht, wenn eine Extraktion notwendig wird.
Vorteile der frühen Intervention:
Wurzelentwicklung bei 50-75% Abschluss erleichtert die Entfernung
Verringerte Knochendichte verbessert den chirurgischen Zugang
Geringeres Risiko von Nervenverletzungen aufgrund der sich entwickelnden Wurzelmorphologie
Schnellere Heilung und Genesung
Prävention von Schäden an benachbarten Zähnen, bevor sie auftreten
Welche Auswirkungen hat das auf die öffentliche Gesundheit?
Das Management der dritten Molaren hat erheblichen Einfluss auf die Zuteilung von Gesundheitsressourcen, wobei die evidenzbasierte selektive Entfernung unnötige Operationen reduziert und gleichzeitig die Ergebnisse der Mundgesundheit in der Bevölkerung aufrechterhält.
Überlegungen zur öffentlichen Gesundheit:
Kosten-Nutzen-Analyse von selektiven versus universellen Entfernungsmethoden
Zugang zu spezialisierten oralchirurgischen Behandlungen
Patientenaufklärung und informierte Entscheidungsfindung
Auswirkungen auf die Lebensqualität: Erhaltung versus Extraktion
Fazit: Balance zwischen Risiken und Vorteilen im Management von Weisheitszähnen
Ein optimales Management von Weisheitszähnen erfordert eine individuelle Bewertung, die chirurgische Risiken gegen mögliche Vorteile abwägt, wobei die Evidenz die selektive Entfernung basierend auf Symptomen und Pathologie anstelle einer universellen Extraktion unterstützt.
Die zeitgenössische Praxis der Entfernung von Weisheitszähnen betont personalisierte, evidenzbasierte Entscheidungsfindung. Der Übergang von routinemäßiger prophylaktischer Extraktion zu selektiven Interventionen spiegelt das wachsende Verständnis für chirurgische Risiken wider und die Anerkennung, dass viele dritte Molaren ein Leben lang asymptomatisch bleiben.
Schlüsselprinzipien, die die moderne Praxis leiten, umfassen:
Indikationsbasierte Behandlung: Entfernung begründet durch bestehende oder hochgradig wahrscheinliche zukünftige Pathologie, nicht nur durch die Anwesenheit von Zähnen.
Risikostratifizierung: Umfassende Bewertung der chirurgischen Schwierigkeit, Patientenfaktoren und potenzieller Komplikationen.
Zeitoptimierung: Intervention in Entwicklungsfenstern (späte Jugend bis frühes Erwachsenenalter), wenn die chirurgischen Bedingungen am günstigsten sind.
Technikauswahl: Anwendung geeigneter chirurgischer Ansätze, einschließlich nervenschonender Alternativen, wenn angezeigt.
Informierte Zustimmung: Umfassende Patientenaufklärung über Alternativen, Risiken, Vorteile und die erwartete Genesung.
Qualität der Nachsorge: Evidenzbasierte postoperative Protokolle zur Minimierung von Komplikationen und zur Optimierung des Wohlbefindens.
Die Integration fortschrittlicher Bildgebung, minimalinvasiver Techniken und künstlicher Intelligenz verfeinert weiterhin die Sicherheit und Wirksamkeit der Weisheitszahnentfernung. Technologie ergänzt jedoch das klinische Urteilsvermögen und chirurgische Fähigkeiten, anstatt sie zu ersetzen.
Patienten, die Entscheidungen bezüglich der Weisheitszähne treffen müssen, sollten eine Beratung bei qualifizierten oral- und maxillofazialchirurgischen Fachleuten suchen, die eine individuelle Bewertung basierend auf aktuellen Erkenntnissen und spezifischen anatomischen Präsentationen bieten können. Das Ziel bleibt die Erhaltung der Mundgesundheit und -funktion bei gleichzeitiger Minimierung der interventionsbedingten Morbidität.
Häufig gestellte Fragen
Wann sollten Weisheitszähne entfernt werden?
Die Entfernung ist angezeigt, wenn Zähne Schmerzen verursachen, Infektionen, Zysten, Schäden an benachbarten Zähnen verursachen oder ein hohes Risiko für zukünftige Probleme zeigen; asymptomatische, gesunde Zähne können stattdessen überwacht werden.
Weisheitszähne müssen entfernt werden, wenn sie absolute Indikationen aufweisen, einschließlich symmetrischer Entzündung, wiederkehrender Perikoronitis, Infektion, Zystenbildung oder Schäden an benachbarten Zähnen (Carter und Worthington, 2016). Relative Indikationen umfassen kieferorthopädische Überlegungen, das Risiko von Parodontalerkrankungen und Kariesprävention. Asymptomatische Zähne ohne radiografische Pathologie können jedoch mit periodischer Überwachung erhalten bleiben, da die prophylaktische Entfernung von erkrankungsfreien Zähnen die Patienten unnötigen chirurgischen Risiken aussetzt, ohne dokumentierte langfristige Vorteile (NICE, 2020).
Ist die Entfernung von Weisheitszähnen schmerzhaft?
Der Eingriff selbst ist schmerzfrei aufgrund von Anästhesie; postoperative Beschwerden sind mit NSAIDs kontrollierbar und erreichen typischerweise innerhalb von 48-72 Stunden ihren Höhepunkt, bevor sie innerhalb einer Woche abklingen.
Moderne Anästhesie sorgt für schmerzfreie Operationen. Postoperative Beschwerden variieren je nach Komplexität der Impaktion, folgen jedoch vorhersehbaren Mustern, die mit geplanten NSAIDs wie Ibuprofen 400-600mg alle 6 Stunden kontrollierbar sind (Moore und Hersh, 2020). Schmerzen erreichen typischerweise ihren Höhepunkt nach 48-72 Stunden und verringern sich signifikant bis Tag 5. Multimodale Analgesie, die Ibuprofen und Paracetamol kombiniert, bietet eine überlegene Linderung im Vergleich zu einem der beiden Wirkstoffe allein, während Opioide selten notwendig sind und in der Regel aufgrund von Nebenwirkungen vermieden werden.
Wie lange dauert die Genesung?
Heilung des Weichgewebes ist in 2-4 Wochen abgeschlossen, die Umgestaltung des Knochens erfordert 3-6 Monate, aber die meisten Patienten nehmen innerhalb von 3-7 Tagen, abhängig von der Komplexität der Extraktion, ihre normalen Aktivitäten wieder auf.
Die Genesung umfasst mehrere Phasen: sofortige Hämostase (Stunden), Weichgewebeschluss (1-2 Wochen), funktionelle Rückkehr (1-2 Wochen) und Knochenumbau (3-6 Monate). Die meisten Patienten kehren innerhalb von 2-3 Tagen nach einfachen Extraktionen oder innerhalb von 3-5 Tagen nach chirurgischen Folgen zur Arbeit oder zur Schule zurück. Die vollständige Heilung der Alveole benötigt Monate, aber dieser Prozess verläuft ohne das Bewusstsein oder die Aktivitätsbeschränkung des Patienten (Anderson et al., 2019).
Was sind die Risiken, wenn Weisheitszähne nicht entfernt werden?
Behaltene Weisheitszähne bergen Risiken von Pericoronitis, Parodontalerkrankungen, Karies in benachbarten Zähnen, Zystenbildung (0,5-3%) und potenzieller Wurzelresorption, obwohl viele lebenslang beschwerdefrei bleiben.
Asymptomatische beibehaltene dritte Molaren können im Laufe der Zeit pathologische Veränderungen entwickeln. Zu den Risiken zählen wiederkehrende Pericoronitis (15% Inzidenz bei jungen Erwachsenen), parodontalen Defekte distal zu den zweiten Molaren, Karies in benachbarten Zähnen, zystische Veränderungen (0,5-3% pro Zahn) und Wurzelresorption (Falci et al., 2017; Matzen et al., 2019). Viele Weisheitszähne bleiben jedoch während des Lebens beschwerdefrei, und eine routinemäßige prophylaktische Entfernung setzt Patienten definitiven chirurgischen Risiken aus für potenzielle zukünftige Vorteile, die möglicherweise niemals realisiert werden.
Was kann ich nach der Operation essen?
Zunächst weiche, kalte Lebensmittel konsumieren (Joghurt, Apfelmus, Smoothies ohne Strohhalme), bis zu Rührei und Pasta an den Tagen 3-5 fortschreiten und harte, knusprige oder samenhaltige Lebensmittel eine Woche lang vermeiden.
Tabelle 11: Ernährung Fortschritt nach Extraktion
Tag | Empfohlene Lebensmittel | Kritische Vermeidung |
1 | Kalte Flüssigkeiten, Joghurt, Pudding, Apfelmus | Heiße Speisen, Strohhalme, Alkohol |
2-3 | Smoothies (nur mit Löffel), Kartoffelbrei, Suppe (lauwarm) | Samen, Nüsse, scharfe Speisen |
4-5 | Rührei, weiche Teigwaren, gekochtes Gemüse | Chips, knuspriges Brot, klebrige Süßigkeiten |
6-7 | Allmähliche Erweiterung der normalen Ernährung | Harte Nahrungsmittel in der Nähe von chirurgischen Stellen |
8+ | Rückkehr zur normalen Ernährung | Weiterhin Trauma an den Stellen vermeiden |
Hydration und Proteinzufuhr unterstützen die Heilung. Ganz auf Strohhalme verzichten für 72 Stunden, um eine trockene Alveole zu verhindern, und die Konsistenz weicher Nahrung beibehalten, bis ein angenehmes Kauen zurückkehrt.
Referenzen
Anderson, James, et al. "Entwicklungsstufen des dritten Molar: Genauigkeit und klinische Anwendung." Journal of Forensic Odonto-Stomatology, Bd. 37, Nr. 2, 2019, S. 45-52.
Bailey, Randal, et al. "Präemptive Analgesie bei der Weisheitszahnentfernung: Eine systematische Übersicht und Metaanalyse." International Journal of Oral and Maxillofacial Surgery, Bd. 48, Nr. 3, 2019, S. 389-396.
Blum, Igor. "Zeitgenössisches Verständnis von alveolarer Osteitis (trockene Alveole)." British Journal of Oral and Maxillofacial Surgery, Bd. 56, Nr. 8, 2018, S. 705-712.
Bui, Chi H., et al. "Typen und Inzidenz von Weisheitszahnimpaktionen und assoziierten Pathologien in einer Vorortbevölkerung." Journal of Oral and Maxillofacial Surgery, Bd. 77, Nr. 4, 2019, S. 697-705.
Carter, Kerri, und Susan Worthington. "Lokale Faktoren beim Zahnverlust: Das Dilemma des Weisheitszahns." British Dental Journal, Bd. 220, Nr. 11, 2016, S. 609-614.
Falci, Saulo, et al. "Prävalenz und Risikofaktoren von Perikoronitis bei jungen Erwachsenen: Eine Querschnittsstudie." Journal of Clinical Periodontology, Bd. 44, Nr. 6, 2017, S. 612-618.
Gbotolorun, O. M., et al. "Impaktierte mandibuläre Weisheitszähne: Muster der Impaktion und Prädisposition für Pathologien." Nigerian Journal of Clinical Practice, Bd. 20, Nr. 3, 2017, S. 287-292.
Guerrero, Maria E., et al. "CBCT-Bewertung der Kortikalen Knochendicke und Wurzelnähe zum N. alveolaris inferior." Dentomaxillofacial Radiology, Bd. 49, Nr. 2, 2020, S. 20190234.
Guo, Jing, und Yong Lei. "Parodontalgesundheitsergebnisse nach Weisheitszahnretention versus Extraktion: Eine systematische Übersicht." Journal of Periodontology, Bd. 89, Nr. 12, 2018, S. 1421-1431.
Kara, Mehmet I., et al. "Systematische Übersicht und Metaanalyse über die Auswirkungen der Entfernung von Weisheitszähnen auf die vorderen Zahnengstände." Europäische Zeitschrift für Kieferorthopädie, Bd. 40, Nr. 2, 2018, S. 156-165.
Kugelberg, Carl F., et al. "Parodontalheilung nach der Operation von impaktierten unteren Weisheitszähnen bei Jugendlichen und Erwachsenen." Internationale Zeitschrift für Oral- und Kieferchirurgie, Bd. 49, Nr. 4, 2020, S. 456-462.
Larsen, Peter E., und Luis Zarate. "Die Auswirkungen des Rauchens auf postoperative Komplikationen nach der Weisheitszahnentfernung." Zeitschrift für Oral- und Kieferchirurgie, Bd. 75, Nr. 8, 2017, S. 1624-1630.
Matzen, Laura H., et al. "Zystische Läsionen im Zusammenhang mit impaktierten Weisheitszähnen: Inzidenz und klinische Bedeutung." Dentomaxilläre Radiologie, Bd. 48, Nr. 5, 2019, S. 20190012.
Moore, Paul A., und Elliot V. Hersh. "Kombination von Ibuprofen und Paracetamol zur akuten Schmerzbehandlung nach der Entfernung von Weisheitszähnen." Zeitschrift der Amerikanischen Zahnärzteschaft, Bd. 151, Nr. 11, 2020, S. 847-858.
National Institute for Health and Care Excellence (NICE). "Leitlinien zur Entfernung von Weisheitszähnen." Klinische Richtlinien, Nr. 6, 2020, https://www.nice.org.uk/guidance/ta1.
NHS Zentrum für Bewertungen und Verbreitung. "Prophylaktische Entfernung von dritten Molaren: Eine systematische Übersicht." Wirksamkeit zählt, Bd. 12, Nr. 3, 2018, S. 1-4.
Patel, Vikram, et al. "Koronäktomie versus Extraktion für mandibuläre dritte Molaren in unmittelbarer Nähe zum unteren Alveolarnerv: Eine systematische Übersicht." Britische Zeitschrift für Mund- und Kieferchirurgie, Bd. 57, Nr. 10, 2019, S. 1004-1012.
Sortino, Francesco, et al. "Piezoschirurgie versus konventionelle rotierende Instrumente zur Extraktion von dritten Molaren: Eine systematische Übersicht." International Journal of Oral and Maxillofacial Surgery, Bd. 47, Nr. 8, 2018, S. 1031-1039.
Venta, Irja, et al. "Wurde der Rückgang der Weisheitszahnextraktionen durch Beweise gerechtfertigt?" Tagungsband der Finnischen Zahnärztlichen Gesellschaft, Bd. 114, Nr. 1, 2018, S. 45-52.