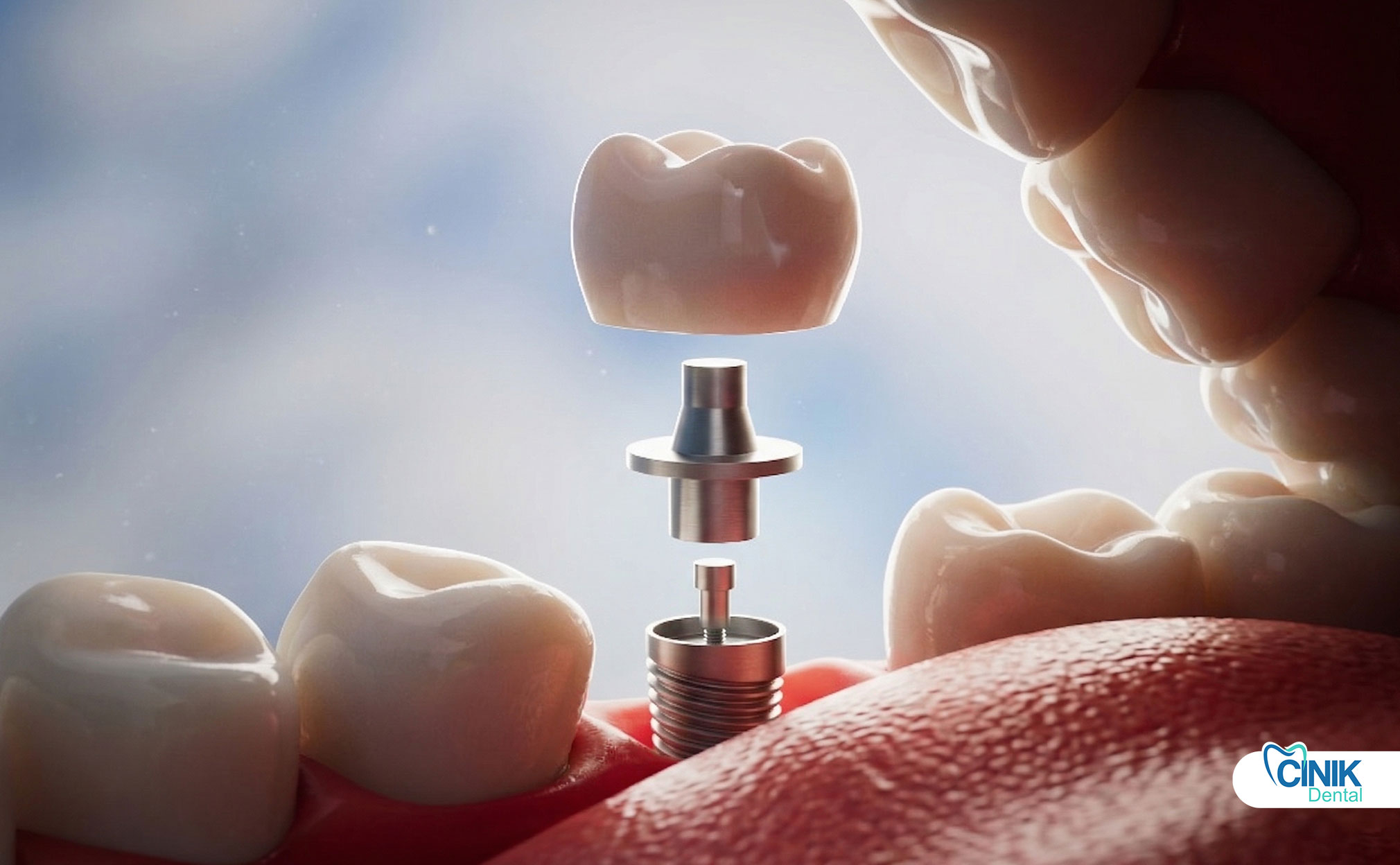
Un pilar de implante dental es un componente de conexión que une el fixture del implante (en el hueso) a la restauración protésica como una corona, puente o dentadura. Sirve como la estructura intermedia crítica que transfiere fuerzas de masticación, mantiene la arquitectura del tejido blando y asegura la estabilidad a largo plazo de todo el sistema de implante.
¿Qué es un Pilar de Implante Dental en Implantología?
Es la estructura intermedia que proporciona retención, estabilidad y transferencia de carga entre el implante y la prótesis. El pilar emerge a través del tejido de la encía y crea la base para el reemplazo dental visible.
Definición y Terminología Básica
El pilar de implante dental funciona como el conector entre el fixture del implante empotrado en el hueso mandibular y la corona protésica final visible en la boca. Situado por encima de la línea de las encías, este componente actúa como el "cuello" del sistema de implante. El término "pilar" proviene de la arquitectura de ingeniería, donde describe un soporte estructural que soporta peso y transfiere cargas entre dos elementos.
En la implantología moderna, el pilar cumple tres funciones principales. Primero, proporciona retención mecánica para la restauración protésica. Segundo, transfiere fuerzas oclusales desde la superficie de masticación a través del fixture del implante y hacia el hueso circundante. Tercero, da forma al perfil de aparición del tejido blando, creando una transición de aspecto natural entre el implante y el tejido de la encía.
Componentes de un Sistema de Implante Dental
Una restauración completa de implante dental consta de tres componentes distintos que trabajan en armonía:
Componente | Ubicación | Función Primaria |
Fixture de Implante | Insertado dentro del hueso de la mandíbula | Actúa como una raíz artificial, proporcionando anclaje a través de la oseointegración |
Pilar | Sale a través del tejido de las encías | Conecta el implante a la prótesis, transfiere cargas, da forma al tejido blando |
Prótesis | Visible por encima de la línea de la encía | Restaura la función masticatoria y la estética (corona, puente o dentadura) |
El fixture del implante generalmente consiste en titanio o aleación de titanio, con un diseño roscado que maximiza el área de superficie para la integración ósea. El pilar se conecta a este fixture a través de varios mecanismos de conexión. La corona prostética se adhiere entonces al pilar ya sea a través de cementación o retención con tornillo.
Función Biológica y Mecánica
El pilar desempeña funciones biológicas y mecánicas críticas que determinan el éxito del implante. Mecánicamente, distribuye las fuerzas masticatorias al hueso circundante. La investigación demuestra que una distribución de carga adecuada previene concentraciones de tensión que podrían llevar a la reabsorción ósea o falla del componente (Nie et al., 2023).
Biológicamente, el pilar moldea el perfil de emergencia de los tejidos blandos. Este perfil de emergencia se refiere a la forma del tejido de encía a medida que transita de la estrecha plataforma del implante a las dimensiones más anchas de la corona. Un perfil de emergencia correctamente diseñado imita la anatomía dental natural y previene la impactación de alimentos mientras mantiene la armonía estética con los dientes adyacentes.
El pilar también mantiene el sello biológico, la barrera entre el entorno oral y el hueso subyacente. Una conexión estable entre el implante y el pilar minimiza la microfiltración, lo que reduce la infiltración bacteriana y protege los tejidos peri-implante de la inflamación.
¿Por qué es crítico el pilar para el éxito del implante?

El pilar determina la estabilidad a largo plazo, la estética y el rendimiento biomecánico del implante. Una mala selección del pilar conduce a fallos mecánicos, complicaciones biológicas y resultados tratamientos comprometidos.
Estabilidad mecánica y transferencia de carga
El pilar actúa como el mecanismo principal de transferencia de carga en el sistema de implantes. Cuando masticas, las fuerzas viajan desde la corona a través del pilar y hacia el fijador del implante. El mecanismo de unión de tornillo en la interfaz implante-pilar debe soportar estas fuerzas sin aflojarse ni fracturarse.
La investigación utilizando análisis de elementos finitos revela que el diseño de conexión afecta significativamente la distribución del estrés. Las conexiones internas demuestran una eficiencia biomecánica superior en comparación con las conexiones externas, ofreciendo una mejor distribución del estrés y una estabilidad mejorada (Dave, 2023). La conexión de morse, que presenta una interfaz cónica con un ajuste de fricción preciso, crea un efecto de "soldadura en frío" que minimiza el micromovimiento y reduce las concentraciones de estrés en el nivel del hueso crestal.
Los patrones de distribución de estrés varían según las condiciones de carga. Las cargas axiales (directamente hacia abajo) se distribuyen relativamente de manera uniforme en todos los tipos de conexión. Sin embargo, las cargas oblicuas (fuerzas anguladas comunes durante la masticación) crean concentraciones de estrés significativamente más altas. Los estudios muestran que las conexiones internas manejan la carga excéntrica de manera más efectiva que los diseños hexagonales externos, reduciendo el riesgo de aflojamiento del tornillo y reabsorción ósea.
Retención y Ajuste Prostético
El pilar determina cómo se une la corona final al sistema de implante. Existen dos mecanismos de retención principales:
Pilares Retenidos por Cemento: Estos pilares cuentan con un poste preparado (similar a un diente natural preparado para una corona) que permite que la prótesis se cimente permanentemente en su lugar. Este enfoque ofrece una estética superior porque no hay un orificio de acceso para tornillos que interrumpa la superficie oclusal. Sin embargo, los restos de cemento por debajo de la línea de las encías representan un factor de riesgo documentado para la inflamación peri-implantaria.
Pilares Retenidos por Tornillo: Estos pilares incorporan un canal para tornillo que pasa a través del pilar y la corona. La prótesis se atornilla directamente al pilar, lo que permite una fácil recuperación para mantenimiento o reparación. La compensación implica un orificio de acceso visible para el tornillo, normalmente lleno con resina compuesta, lo que puede comprometer la estética en ciertas ubicaciones.
Los pilares modernos a menudo incorporan características anti-rotacionales, diseños geométricos que impiden que el pilar gire en relación con el implante. Estas características incluyen conexiones internas hexagonales, octagonales o en forma de estrella que transfieren las fuerzas de rotación lejos del tornillo de retención.
Sello Biológico e Integración de Tejidos
La interfaz de tejido blando alrededor del pilar determina la estabilidad biológica a largo plazo. La superficie del pilar debe promover la adherencia saludable del tejido blando mientras resiste la colonización bacteriana. La investigación que compara pilares de titanio y zirconia revela que la zirconia muestra una menor acumulación de placa debido a la energía superficial reducida, lo que puede contribuir a una mejor salud del tejido peri-implante (Pandey et al., 2019).
El perfil de emergencia creado por la forma del pilar influye en el contorno del tejido blando. Un pilar correctamente contorneado soporta el margen gingival y la papila (tejido de encía entre los dientes), previniendo la recesión y los triángulos negros que comprometen la estética. Los pilares personalizados permiten una optimización precisa del perfil de emergencia basado en el grosor del tejido individual y la posición del diente.
La microfiltración en la interfaz implante-pilar representa una preocupación biológica significativa. Incluso las brechas microscópicas permiten la infiltración bacteriana, lo que puede desencadenar inflamación y pérdida ósea. Los diseños de conexión que presentan conceptos de cono de Morse o cambio de plataforma minimizan estas microgaps, mejorando el sello biológico.
¿Cuáles son los Tipos de Pilares de Implantes Dentales?
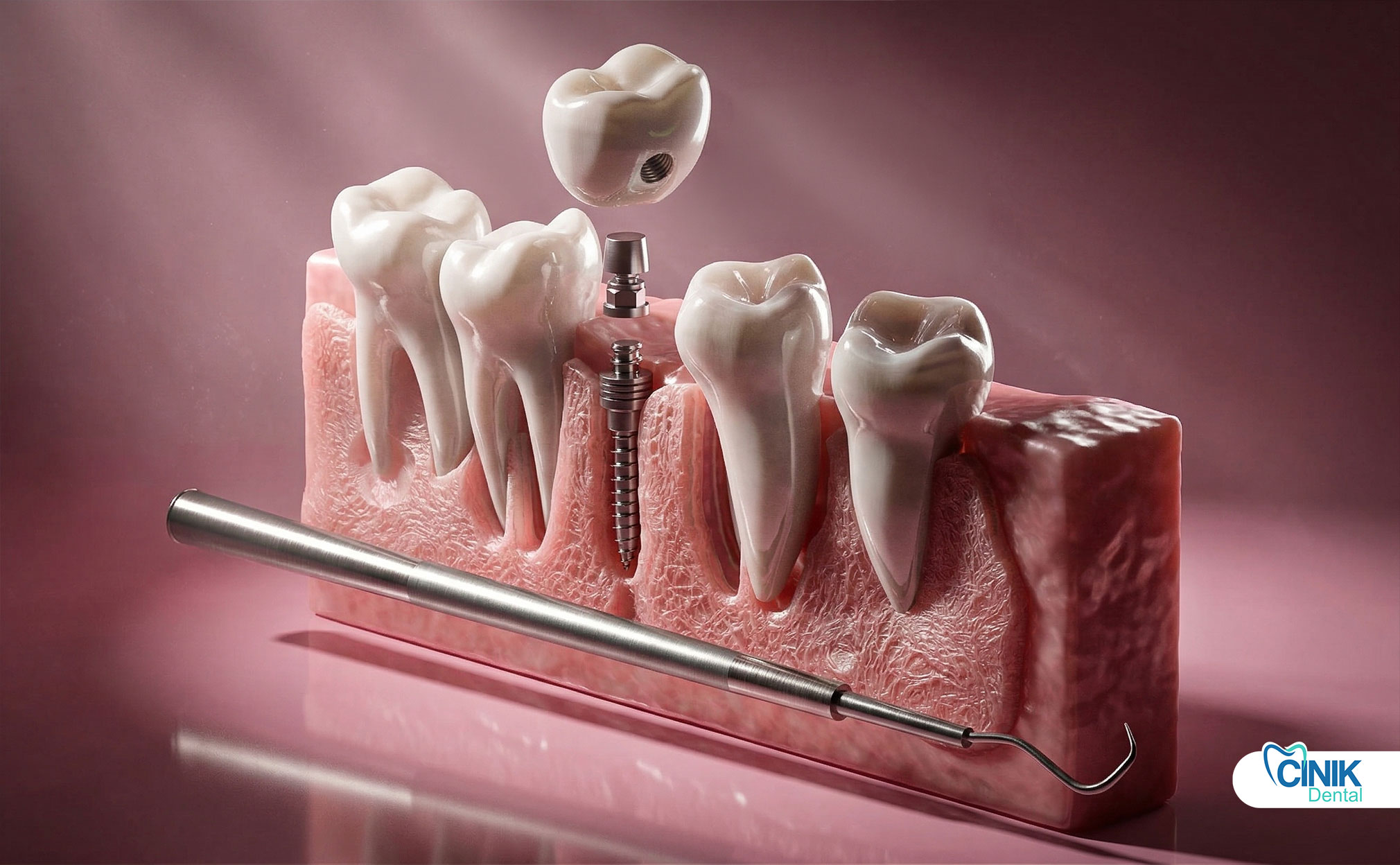
Los pilares se clasifican en función del diseño, método de fabricación, retención e indicación clínica. Las principales categorías incluyen pilares prefabricados estándar, pilares personalizados CAD/CAM, pilares angulados, pilares de cicatrización y pilares de múltiples unidades para restauraciones complejas.
Abutments estándar (prefabricados)
Los abutments estándar son componentes producidos en masa disponibles en varios tamaños, ángulos y alturas de puño. Los fabricantes producen estos abutments para adaptarse a sistemas de implantes específicos, ofreciendo soluciones económicas para casos sencillos.
Ventajas:
Costo menor en comparación con alternativas personalizadas
Disponibilidad inmediata (sin tiempo de fabricación en laboratorio)
Diseños probados con registros clínicos establecidos
Gestión de inventario simplificada para prácticas dentales
Limitaciones:
Personalización limitada para situaciones clínicas únicas
Los perfiles de erupción genéricos pueden no coincidir con la anatomía del paciente
Ángulos fijos y alturas de puño restringen la aplicación en casos desafiantes
Potencial de bordes metálicos visibles en zonas estéticas
Los abutments estándar funcionan bien en regiones posteriores donde las demandas estéticas son menores y la posición del implante es ideal. Sin embargo, a menudo resultan inadecuados para restauraciones anteriores que requieren una gestión precisa de tejidos y perfiles de erupción óptimos.
Abutments personalizados (CAD/CAM)
La tecnología de diseño asistido por computadora y fabricación asistida por computadora (CAD/CAM) permite la fabricación de pilares específicos para el paciente. Las impresiones digitales capturan la posición del implante y la arquitectura del tejido circundante, lo que permite a los técnicos diseñar pilares que coincidan con los requisitos anatómicos individuales.
Beneficios de los pilares personalizados:
Perfil de emergencia optimizado para el contorno natural del tejido
Angulación corregida para implantes desalineados
Colocación ideal del margen (supragingival, equigingival o subgingival)
Selección de materiales basada en necesidades estéticas y funcionales
Mejor adaptación del tejido blando y estabilidad a largo plazo
La investigación confirma que los pilares personalizados ofrecen tasas de supervivencia y resultados estéticos comparables a las alternativas prefabricadas, con estudios de seguimiento que se extienden hasta 13 años (Alagarsamy et al., 2024). La capacidad de posicionar el margen de la corona de manera precisa en o por encima de la línea de las encías simplifica la remoción del cemento y reduce las complicaciones biológicas.
Pilares Angulados
Los pilares angulados corrigen la desalineación del implante sin requerir reposicionamiento quirúrgico. Estos pilares presentan ángulos pre-manufacturados (típicamente 15°, 20° o 30°) que redirigen la corona protésica hacia una alineación adecuada con los dientes adyacentes.
Aplicaciones Clínicas:
Compensación por implantes inclinados en restauraciones de arco completo
Corrigiendo la inclinación del implante facial o lingual
Alineando coronas en situaciones de apertura bucal limitada
Restauraciones en la zona estética que requieren un posicionamiento preciso de la corona
Los pilares angulados demuestran ser particularmente valiosos en los conceptos de tratamiento All-on-4 y All-on-6, donde los implantes posteriores están intencionalmente inclinados para maximizar la utilización del hueso y evitar estructuras anatómicas. El pilar angulado corrige esta inclinación, permitiendo que la prótesis se alinee correctamente con la dentición opuesta.
Pilares de cicatrización
Los pilares de cicatrización son componentes temporales colocados durante la fase inicial de cicatrización. Estos pilares no están diseñados para soportar prótesis finales, sino para dar forma al tejido blando y proteger el implante durante la osteointegración.
Funciones:
Guiar la cicatrización del tejido blando alrededor del implante
Prevenir el colapso del tejido sobre la plataforma del implante
Permitir el acceso para procedimientos de impresión
Mantener el camino para la colocación del pilar final
Los pilares de cicatrización son típicamente más cortos que los pilares finales y presentan contornos suaves y redondeados que fomentan la formación de tejido sano. Se retiran y se reemplazan con pilares definitivos una vez que la osteointegración está completa y la restauración final está lista para su fabricación.
Pilares Multidimensionales
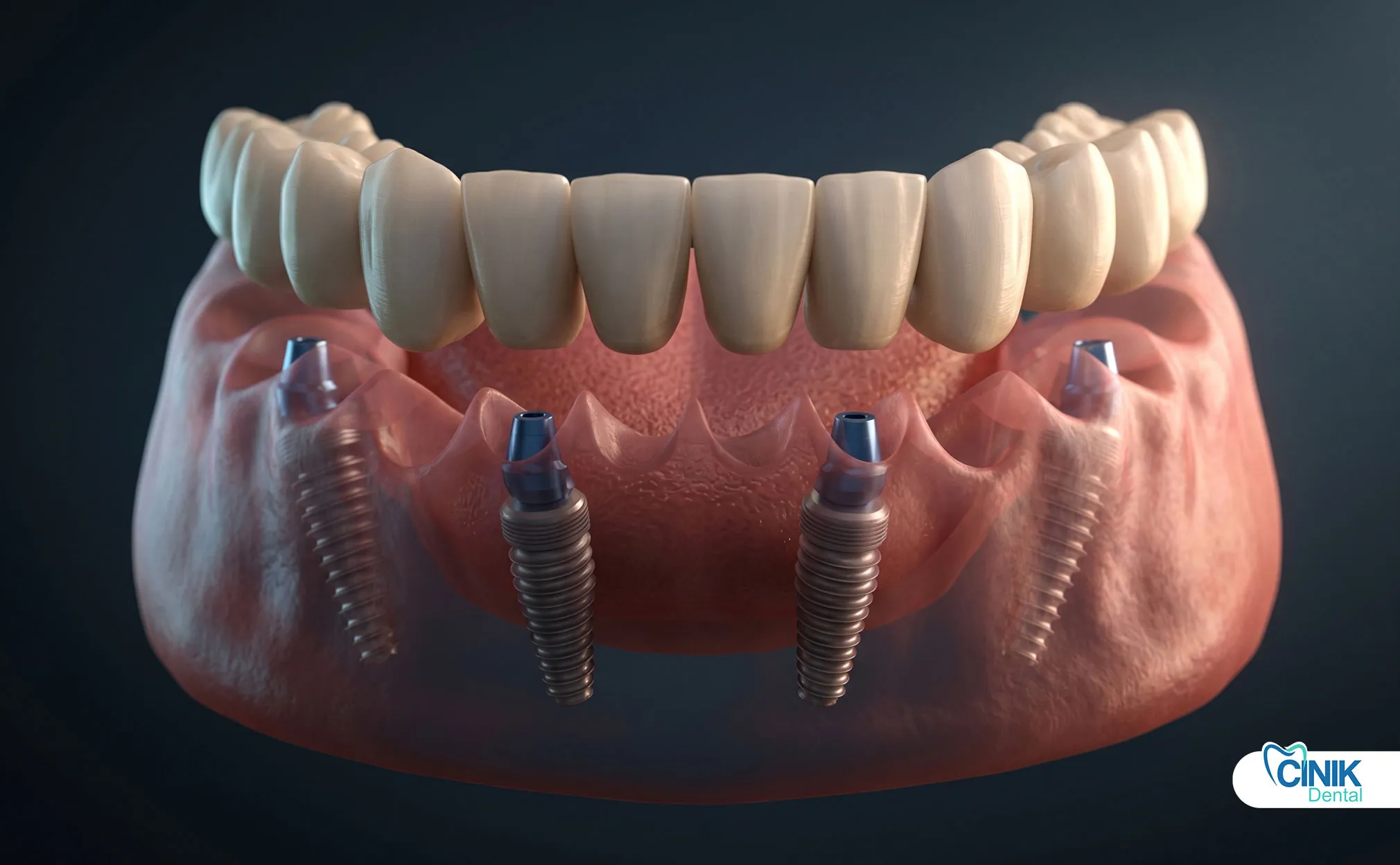
Los pilares de múltiples unidades son componentes especializados utilizados en restauraciones de arco completo como los protocolos All-on-4 y All-on-6. Estos pilares presentan una interfaz de conexión estandarizada que acomoda un marco protésico prefabricado.
Características clave:
Plataforma de conexión paralelizada para el asiento de la prótesis
Número reducido de componentes que requieren un ajuste de precisión
Logro simplificado del ajuste pasivo para marcos de arco completo
Disponibles en varios ángulos (0°, 17°, 30°) para la corrección de alineación del implante
El sistema de pilares de múltiples unidades transforma múltiples conexiones individuales de implantes en una plataforma protésica unificada, simplificando significativamente la fabricación de restauraciones de arco completo.
Pilares hibridos y especializados
Las soluciones protésicas avanzadas incluyen varios tipos de pilares especializados:
Pilares de base de Ti: Estos componentes híbridos combinan una base de titanio (para fuerza y conexión del implante) con una estructura superior de zirconia o cerámica (para estética). El titanio proporciona una retención de tornillo confiable y estabilidad mecánica, mientras que la cerámica ofrece una integración superior de los tejidos blandos y resultados estéticos.
Abutments de Zirconia: Los abutments de zirconia monolítica ofrecen una estética excelente, particularmente en biotipos de tejido delgado donde el metal podría mostrarse. Sin embargo, la investigación indica que los abutments de zirconia tienen una menor resistencia a la fractura en comparación con el titanio, especialmente en las regiones posteriores con altas fuerzas oclusales (Sanz-Martín et al., 2022) .
Abutments Fundibles: Estos patrones de plástico o cera permiten la fundición personalizada en aleaciones preciosas o no preciosas. Aunque son menos comunes con la prevalencia de CAD/CAM, los abutments fundibles siguen siendo útiles para casos complejos que requieren propiedades específicas de aleación.
Clasificación Basada en el Mecanismo de Retención
Los abutments difieren en cómo retienen la prótesis. Las tres categorías principales son los sistemas de retención por cemento, retención por tornillo y sistemas de retención híbridos, cada uno ofreciendo ventajas distintas para situaciones clínicas específicas.
Abutments Retenidos por Cemento
Los abutments retenidos por cemento funcionan de manera similar a las preparaciones de coronas tradicionales en dientes naturales. El abutment presenta un poste cónico o paralelo que recibe una corona cementada de forma permanente.
Ventajas:
Estética superior (sin agujero de acceso para tornillo)
Más fácil lograr un ajuste pasivo en restauraciones multiunidad
Técnica de cementación familiar para la mayoría de los clínicos
Posible diseño de abutment de perfil más bajo
Desventajas:
Riesgo de restos de cemento subgingival que causan periimplantitis
Dificultad para la recuperación para mantenimiento o reparación
Potencial de lavado de cemento con el tiempo
Desafíos con la ubicación de los márgenes en situaciones subgingivales profundas
La investigación enfatiza la importancia del posicionamiento de márgenes supragingivales o equigingivales con pilares retenidos por cemento. Los restos de cemento subgingival actúan como nidus para la acumulación bacteriana, provocando inflamación y pérdida ósea progresiva. Técnicas cuidadosas de aplicación de cemento y protocolos de eliminación exhaustivos son esenciales para el éxito biológico.
Pilares Retenidos por Tornillo
Los pilares retenidos por tornillo incorporan un canal de tornillo que permite a la prótesis adherirse mecánicamente sin cemento. La corona presenta una superficie de intaglio fresada con precisión que se ajusta al pilar, asegurada por un tornillo protésico que pasa a través de ambos componentes.
Ventajas:
Complete recuperabilidad para mantenimiento o modificación
Sin riesgos biológicos relacionados con el cemento
Fuerza de retención predecible
Procedimientos de reparación simplificados
Desventajas:
El orificio de acceso al tornillo compromete la anatomía oclusal
Desafíos estéticos en dientes anteriores
Potencial de aflojamiento del tornillo con el tiempo
Requiere espacio interoclusal adecuado para la cabeza del tornillo
Las restauraciones retenidas por tornillo son particularmente indicadas para prótesis de arco completo, puentes de gran extensión y situaciones que requieren recuperabilidad futura. La capacidad de retirar la prótesis facilita el mantenimiento profesional y simplifica modificaciones futuras.
Sistemas de Retención Híbrida
Los sistemas híbridos combinan elementos de retención por cemento y tornillo. Estos enfoques tienen como objetivo maximizar las ventajas de cada sistema mientras minimizan sus respectivas desventajas.
Enfoques Híbridos Comunes:
Pilares retenidos por tornillo con coronas cementadas (restauraciones cementadas accesibles por tornillo)
Pilares de base de Ti con retención por tornillo a través de la estructura cerámica
Anclajes de sobredentadura que combinan retención mecánica con soporte de tejido
La restauración cementada accesible por tornillo representa un enfoque híbrido popular. La corona está cementada a un pilar retenido por tornillo, pero el canal del tornillo permanece accesible a través de la superficie oclusal. Esto permite la eliminación del cemento de la superficie del pilar accesible mientras se mantiene la recuperabilidad a través del acceso al tornillo.
Materiales Utilizados en Pilares de Implante
Los materiales comunes incluyen titanio y zirconia, elegidos por su resistencia y biocompatibilidad. Las aleaciones de oro y cobalto-cromo sirven para aplicaciones especializadas, mientras que la selección de materiales depende de los requisitos estéticos, las cargas funcionales y las características del tejido.
Pilares de Titanio
Los pilares de titanio siguen siendo el estándar de oro para las prótesis de implantes. El titanio comercialmente puro (Grado IV) y la aleación de titanio (Ti-6Al-4V, Grado V) ofrecen propiedades excepcionales para aplicaciones de implantes.
Propiedades del Material:
Excelente biocompatibilidad con capacidad de osteointegración
Alta relación resistencia-peso
Resistencia a la corrosión en el entorno oral
Módulo de elasticidad más cercano al hueso que a las cerámicas
Historial clínico demostrado a largo plazo
Investigaciones recientes en análisis de elementos finitos demuestran que los pilares de titanio exhiben patrones favorables de distribución de estrés. Bajo condiciones de carga oblicua, la ductilidad del titanio le permite absorber y redistribuir cargas, mitigando fallos catastróficos (Alagarsamy et al., 2024). El módulo elástico del titanio (110 GPa) se aproxima más al hueso (13-20 GPa) en comparación con la zirconia (210 GPa), lo que podría reducir las concentraciones de estrés en la interfaz hueso-implante.
Consideraciones Clínicas:
Potencial de visibilidad de la línea gris en biotipos de tejido delgado
El tratamiento de superficie afecta la respuesta del tejido blando
La limpieza con argón en plasma reduce la pérdida ósea en comparación con la limpieza con vapor
Adecuado para todas las regiones, incluidas las áreas posteriores de alta carga
Pilares de circonia
Los pilares de dióxido de circonio (circonia) abordan las limitaciones estéticas de los componentes metálicos. La circonia policristalina tetragonal estabilizada con ítrio (Y-TZP) ofrece alta resistencia y biocompatibilidad con propiedades ópticas superiores.
Ventajas Estéticas:
La apariencia del color del diente elimina la visibilidad del metal
Mejor coincidencia de color del tejido blando en comparación con el titanio
Transmisión de luz similar a la estructura dental natural
Menor decoloración del tejido blando en biotipos delgados
La investigación que compara los pilares de titanio y circonia revela diferencias biológicas importantes. Los estudios demuestran que los pilares de circonia presentan menos acumulación de placa debido a la menor energía de superficie, lo que podría contribuir a mejorar la salud del tejido peri-implantario (Pandey et al., 2019). Además, la circonia promueve dinámicas microcirculatorias favorables en la mucosa peri-implantaria, con patrones de flujo sanguíneo más cercanos a los dientes naturales.
Limitaciones Mecánicas:
Mayor riesgo de fractura en comparación con el titanio, particularmente en regiones posteriores
Reducción de la tenacidad a la fractura en condiciones húmedas (entorno oral)
Preocupaciones por astillado de carillas con restauraciones en capas
Un módulo de elasticidad más alto puede aumentar la transmisión de estrés al hueso
Las revisiones sistemáticas indican que los pilares de zirconia muestran tasas de complicaciones biológicas ligeramente más altas en comparación con el titanio, aunque las diferencias no son estadísticamente significativas en la mayoría de los estudios (Sanz-Martín et al., 2022). Para aplicaciones posteriores de alta carga, el titanio sigue siendo la opción mecánicamente superior.
Pilares de oro y aleación
Las aleaciones de oro fundido y los pilares de cobalto-cromo sirven para aplicaciones especializadas en odontología implantológica.
Pilares de aleación de oro:
Excelente fundibilidad para formas personalizadas complejas
Biocompatibilidad y tolerancia del tejido
Características de desgaste favorables contra la dentición opuesta
Mayor costo e indicaciones limitadas en la práctica moderna
Pilares de cobalto-cromo:
Alta resistencia para situaciones de diámetro reducido
Alternativa rentable a los metales preciosos
Compatibilidad con fresado CAD/CAM
Potencial de reacciones alérgicas en pacientes sensibles
La investigación reciente sobre los pilares de cobalto-cromo-molibdeno sugiere que el Co-Cr-Mo fresado en frío puede ofrecer características de distribución de estrés favorables, aunque el titanio mantiene un rendimiento general superior (Alagarsamy et al., 2024) .
Criterios de Selección de Material
Seleccionar el material adecuado para el pilar requiere equilibrar múltiples factores:
Factor | Pilar de Titanio | Pilar de Circonio |
Estética | Moderada (color metal) | Excelente (color diente) |
Resistencia | Excelente | Bueno (precaución en posterior) |
Respuesta de tejido blando | Bueno | Excelente (menos placa) |
Preservación ósea | Bueno | Un poco mejor (algunos estudios) |
Costo | Moderado | Más alto |
Recuperabilidad | Excelente | Bueno (manejo cuidadoso) |
Guías de Decisión:
Zonas anteriores con tejido delgado: Preferido zirconia para estética
Regiones posteriores de alta carga: Titanio recomendado para resistencia
Restauraciones de arco completo: Titanio o base de Ti para fiabilidad
Pacientes con sensibilidades a metales: Zirconia o titanio (comercialmente puro)
Procedimiento de Pérgola de Implante Dental (Paso a Paso)
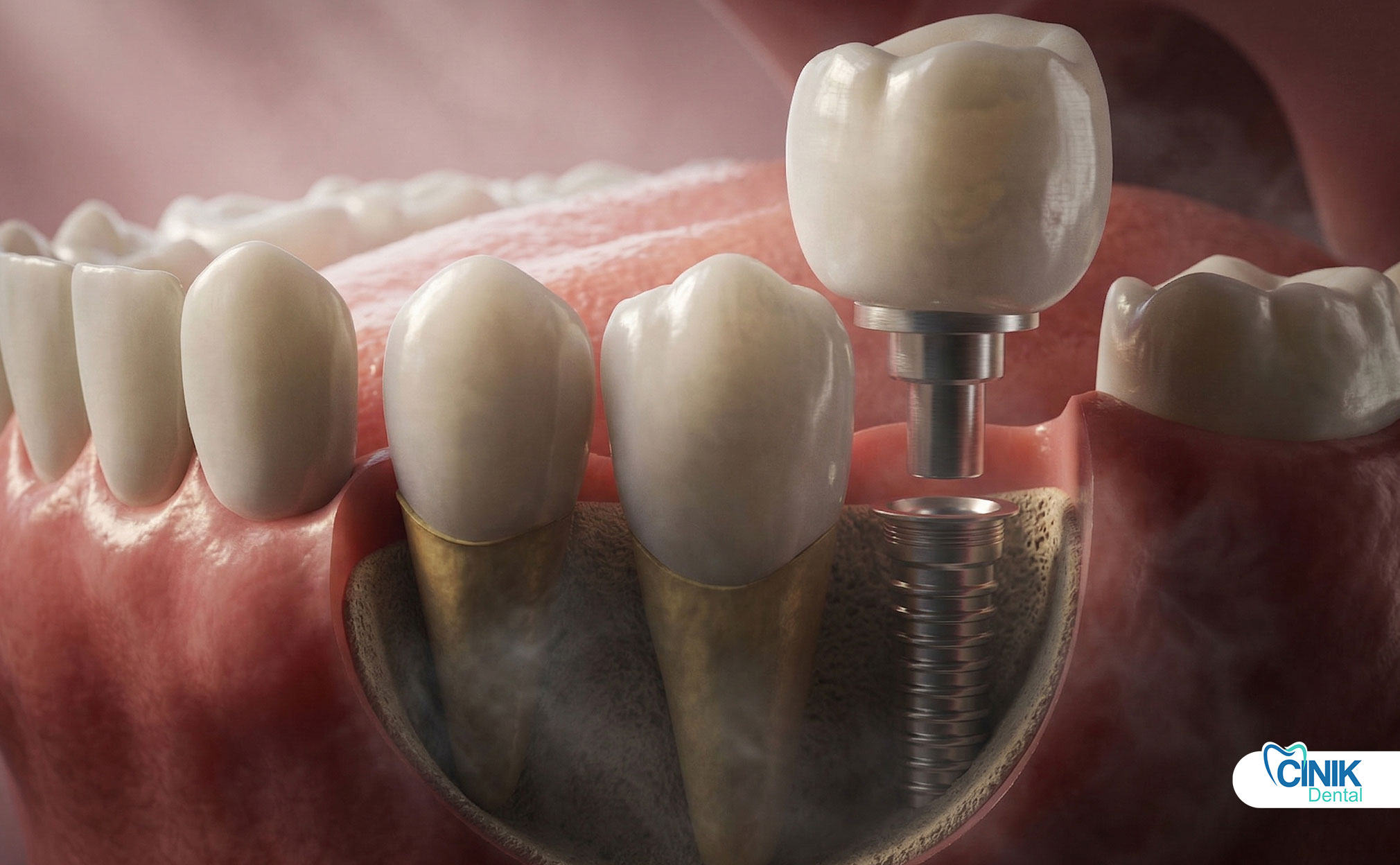
El pérgola se coloca después de la oseointegración y antes de la colocación de la corona final. El procedimiento implica la exposición del implante, el adjunto del pérgola, la curación del tejido blando y la impresión final para la fabricación de la corona.
Momento de la Colocación del Pérgola
El momento de colocación del pérgola depende del protocolo quirúrgico y los requisitos de curación.
Cirugía de Una Etapa:
Implante y pérgola de curación colocados simultáneamente
Elimina el segundo procedimiento quirúrgico
Requiere estabilidad primaria adecuada en la colocación
Adecuado para casos seleccionados con buena calidad ósea
Cirugía de Dos Etapas:
Implante cubierto durante la curación inicial (3-6 meses)
La segunda cirugía expone el implante y coloca el pilar de sanación
Permite una osteointegración inalterada
Protocolo estándar para la mayoría de las situaciones clínicas
La fase de sanación permite la integración ósea (osteointegración) para establecer una base sólida antes de la carga funcional. La carga prematura pone en riesgo el fracaso del implante y la estabilidad comprometida.
Pasos Clínicos
Paso 1: Exposición del Implante (Protocolo de Dos Etapas)
El clínico realiza una pequeña incisión sobre el sitio del implante para exponer el tornillo de cubierta del implante. La anestesia local asegura la comodidad del paciente durante este procedimiento quirúrgico menor. Se retira el tornillo de cubierta, revelando la conexión interna del implante.
Paso 2: Colocación del Pilar de Sanación
Se selecciona un pilar de sanación basado en el grosor del tejido y el perfil de emergencia deseado. El pilar se atornilla en el implante con un par de torsión predeterminado (típicamente 10-15 Ncm). Este componente permanece en su lugar durante 1-2 semanas mientras el tejido blando sana a su alrededor.
Paso 3: Maduración del Tejido Blando
El tejido de las encías sana alrededor del pilar de sanación, formando un
Una vez que la cicatrización del tejido esté completa, el clínico retira el pilar de cicatrización y coloca el pilar definitivo. Los criterios de selección incluyen:
Tipo de retención (cemento vs. tornillo)
Material (titanio vs. zirconia)
Angulación (recta vs. angulada)
Altura de la manga (medición del grosor del tejido)
Diseño del perfil de emergencia
El pilar final se aprieta a las especificaciones del fabricante (típicamente 20-35 Ncm) para asegurar la estabilidad mecánica.
Paso 5: Procedimientos de Impresión
Con el pilar final en su lugar, el clínico toma una impresión para capturar la posición y orientación exactas para la fabricación en laboratorio. La digitalización o los materiales de impresión tradicionales registran la posición del pilar en relación con los dientes adyacentes y la dentición opuesta.
Paso 6: Fabricación y Entrega de la Corona
El laboratorio dental fabrica la corona para adaptarse al diseño específico del pilar. Una vez completada, la corona se cementa al pilar o se atornilla en su lugar, completando la restauración.
Cronograma de Cicatrización y Recuperación
Entender el cronograma ayuda a los pacientes a establecer expectativas realistas:
Fase | Duración | Actividades |
Implante de oseointegración | 3-6 meses | Curación ósea, sin masticar en el sitio |
Colocación del pilar de cicatrización | 1-2 semanas | Modelado de tejido blando, mínima incomodidad |
Colocación del pilar final | El mismo día | Pilar asegurado, impresión tomada |
Fabricación de la corona | 1-3 semanas | Fabricación en laboratorio |
Entrega final de la corona | Visita única | Cementación o fijación con tornillo |
El tiempo total de tratamiento desde la colocación del implante hasta la corona final suele oscilar entre 4-9 meses, dependiendo de la calidad ósea, la respuesta de cicatrización y la complejidad del caso.
Diseños de conexión de implante-pilar
El diseño de conexión afecta la estabilidad, la microfiltración y el éxito a largo plazo. Las conexiones internas ofrecen un rendimiento biomecánico superior en comparación con los diseños externos, siendo las conexiones de cono Morse las que proporcionan un sellado bacteriano óptimo.
Conexión Hexagonal Externa
La conexión hexagonal externa representa el diseño original de la interfaz implante-abutment. Una proyección hexagonal se extiende por encima de la plataforma del implante, acoplándose a un recess hexagonal correspondiente en el abutment.
Características:
Diseño simple que facilita la transferencia de torque rotacional durante la colocación
Hexágono visible por encima de la plataforma del implante
El tornillo pasa a través del abutment hacia el cuerpo del implante
Históricamente extendido pero en declive en sistemas modernos
Limitaciones:
Área de contacto superficial más pequeña en comparación con los diseños internos
Mayor concentración de estrés en el tornillo
Mayor potencial de microns en la interfaz implante-abutment
Resistencia reducida a fuerzas laterales
La investigación utilizando análisis de estrés fotoelástico demuestra que las conexiones externas concentran tensiones en el nivel del hueso crestado y los componentes del implante, aumentando potencialmente el riesgo de complicaciones mecánicas (Dave, 2023).
Conexión Hexagonal Interna
Las conexiones hexagonales internas invierten la geometría, colocando la característica hexagonal dentro del cuerpo del implante. El abutment presenta una proyección hexagonal correspondiente que involucra esta característica interna.
Ventajas:
Un mayor área de contacto superficial mejora la estabilidad
El tornillo está protegido dentro del cuerpo del implante
Mejor distribución del estrés al hueso circundante
Reducción del aflojamiento del tornillo en comparación con los diseños externos
El diseño hexagonal interno representa una mejora biomecánica significativa sobre las conexiones externas. El compromiso más profundo y la posición protegida del tornillo mejoran la estabilidad a largo plazo, particularmente bajo condiciones de carga descentradas comunes durante la masticación.
Conexión de Morse Taper (Conexión Cónica)
La conexión Morse taper presenta una interfaz cónica con ángulos de taper precisos (típicamente 5-6 grados) que crean un sello de bloqueo por fricción. Este diseño combina las características anti-rotacionales de las conexiones internas con las propiedades de sellado bacteriano de los ajustes de taper de precisión.
Beneficios biomecánicos:
Interfaz soldada en frío a través de altos niveles de fricción
Ajuste progresivo bajo cargas funcionales (asentamiento del pilar)
Mínimo microespacio en la interfaz implante-pilar
Excelente sello bacteriano que reduce la microfiltración
Superior distribución del estrés en comparación con diseños de plataforma plana
La investigación sobre análisis de elementos finitos confirma que las conexiones de Morse demostraron patrones de tensión favorables. Bajo carga compresiva, el asentamiento del pilar reduce el microespacio, permitiendo que los componentes funcionen como una sola unidad. Esto limita la microfiltración mientras mejora la resistencia a la rotación y al par de torsión (Alagarsamy et al., 2024).
Los estudios que comparan tipos de conexión revelan que los diseños de Morse concentran las tensiones lejos del hueso crestal, potencialmente preservando los niveles de hueso marginal con el tiempo. La interfaz cónica redirige las fuerzas más profundamente en el cuerpo del implante, reduciendo las concentraciones de tensión crestal.
Concepto de Cambio de Plataforma
El cambio de plataforma se refiere al uso de un pilar con un diámetro menor que el de la plataforma del implante, creando un desplazamiento horizontal en la interfaz implante-pilar.
Razonamiento Biológico:
Desplaza la unión implante-pilar lejos de la cresta ósea
Reduce la infiltración de células inflamatorias hacia el hueso
Mantiene el ancho biológico con menos reabsorción ósea crestal
Mejora el sellado de tejido blando a través del desplazamiento horizontal
La investigación indica que el cambio de plataforma puede reducir la pérdida de hueso crestal en aproximadamente 0.5-1.0 mm en comparación con las restauraciones a medida de la plataforma. El desplazamiento mueve el microespacio, un posible camino para la infiltración bacteriana, lateralmente alejándose de la interfaz crítica hueso-implante.
Aplicación Clínica:
Particularmente beneficioso en zonas estéticas
Útil para mantener la altura de la papila entre implantes
Aplicable a la mayoría de los sistemas de implantes de conexión interna
Requiere selección específica de pilares en relación con el diámetro del implante
Complicaciones Relacionadas con los Pilares de Implante
Las complicaciones son poco comunes pero pueden afectar los resultados a largo plazo. Los problemas mecánicos incluyen aflojamiento y fractura de tornillos, complicaciones biológicas involucran periimplantitis, y problemas estéticos incluyen recesión del tejido y perfiles de emergencia inadecuados.
Complicaciones Mecánicas
Aflojamiento de Tornillos:
El aflojamiento de tornillos representa la complicación mecánica más común, ocurriendo en el 1-6% de los casos dependiendo del tipo de conexión. Las causas incluyen aplicación inadecuada de torque, sobrecarga oclusal, componentes mal ajustados y diseños de hexágono externo.
Las estrategias de prevención incluyen:
Aplicación precisa de torque con controladores calibrados
Selección de conexión interna cuando sea posible
Gestión de la carga oclusal (evitando fuerzas off-axis)
Mantenimiento regular y verificación de torque
Fractura de Pilares o Tornillos:
Las tasas de fractura varían del 1.2% al 8% en estudios clínicos, con una mayor incidencia en regiones posteriores y con pilares de zirconia (Sanz-Martín et al., 2022). Los factores de riesgo incluyen:
Implantes de diámetro estrecho en áreas de alta carga
Pilares de zirconia con paredes delgadas o conexiones externas
Diseños de cambio de plataforma (aumento de concentración de estrés)
Hábitos parafuncionales (bruxismo, apretamiento)
Desajuste de Componentes:
Las brechas microscópicas entre los componentes, incluso dentro de las tolerancias del fabricante, pueden llevar a micromovimiento, corrosión por fricción y complicaciones biológicas. La fabricación de precisión y la compatibilidad de componentes verificadas son esenciales.
Complicaciones Biológicas
Peri-implantitis:
La peri-implantitis implica inflamación de los tejidos blandos con pérdida ósea progresiva alrededor de un implante oseointegrado. Los factores de riesgo relacionados con el pilar incluyen:
Restos de cemento subgingival (restauraciones retenidas por cemento)
Superficies rugosas de pilar que promueven la acumulación de placa
Perfiles de emergencia inadecuados que complican el acceso a la higiene
Microfiltraciones en la interfaz implante-pilar
La investigación que compara los postes de titanio y de circonio muestra que el circonio presenta una menor acumulación de placa debido a su menor energía superficial, lo que puede reducir los riesgos de complicaciones biológicas (Pandey et al., 2019). Sin embargo, las revisiones sistemáticas indican que no hay una diferencia significativa en los resultados biológicos a largo plazo entre los materiales cuando se siguen los protocolos adecuados.
Inflamación de Tejido Blando:
La mucositis (inflamación reversible) y la periimplantitis (pérdida ósea irreversible) representan el espectro de complicaciones biológicas. El sangrado al sondear es ligeramente más prevalente alrededor de los postes de titanio en comparación con el circonio, aunque las diferencias a menudo no son estadísticamente significativas (Sanz-Martín et al., 2022).
Complicaciones Estéticas
Perfil de Emergencia Inadecuado:
Un poste que es demasiado estrecho o demasiado ancho para la situación clínica crea contornos de tejido no naturales. Los postes estrechos permiten el colapso del tejido, mientras que los postes demasiado anchos comprimen el suministro de sangre y causan recesión.
Recesión de Encía:
La recesión del tejido blando expone la unión implante-poste o incluso la plataforma del implante, creando desastres estéticos y riesgos biológicos. Las causas incluyen:
Biotipos de tejido delgado con suministro sanguíneo inadecuado
Postes excesivamente voluminosos que comprimen el tejido
Inclinación inadecuada del poste que crea fuerzas de palanca
Volumen de tejido blando inadecuado en la colocación
Mostrar metal a través:
Los abutments de titanio en biotipos de tejido delgado pueden crear una sombra gris visible a través de la encía. Esta "línea gris" compromete la estética en la zona de la sonrisa. Los abutments de zirconia o los diseños de base de titanio con estructuras superiores de cerámica eliminan esta preocupación.
Ventajas de una Selección Adecuada de Abutments
La elección correcta del abutment mejora la función, la estética y la longevidad. Los beneficios incluyen una mayor estabilidad protésica, mejor eficiencia al masticar, apariencia natural y éxito a largo plazo del implante.
Seleccionar el abutment adecuado para cada situación clínica conlleva ventajas significativas en múltiples dominios:
Mayor Estabilidad Protésica:
Una selección adecuada de abutments garantiza estabilidad mecánica bajo cargas funcionales. Las conexiones internas y las elecciones de materiales apropiados minimizan el aflojamiento de tornillos y la fractura de componentes. La investigación demuestra que las conexiones de estrecha morse y los abutments de titanio en áreas de alta carga proporcionan un rendimiento mecánico óptimo (Alagarsamy et al., 2024).
Mejor Eficiencia al Masticar:
El diseño óptimo del pilar transfiere las fuerzas oclusales de manera eficiente al implante y al hueso circundante. La distribución adecuada de la carga permite a los pacientes masticar con confianza, acercándose a la función de la dentición natural. La investigación biomecánica confirma que las conexiones implante-pilar bien diseñadas manejan las fuerzas masticatorias (200-300 N en regiones posteriores) sin concentraciones excesivas de estrés.
Apariencia Natural:
Los pilares personalizados con perfiles de emergencia apropiados crean restauraciones indistinguibles de los dientes naturales. Los pilares de zirconia en zonas estéticas eliminan la visibilidad del metal, mientras que las formas contorneadas con precisión apoyan la arquitectura del tejido natural. Los estudios muestran que el color del tejido blando alrededor de los pilares de zirconia coincide con los dientes naturales mejor que las alternativas de titanio (Sanz-Martín et al., 2022).
Éxito a Largo Plazo del Implante:
La selección adecuada del pilar contribuye a las tasas de supervivencia a largo plazo documentadas del 95-98% de implantes dentales. Al minimizar las complicaciones mecánicas, la inflamación biológica y los fracasos estéticos, la elección apropiada del pilar protege la inversión del paciente y la salud oral durante décadas.
Mantenimiento Simplificado:
Las selecciones de pilares retenidos por tornillo permiten la recuperabilidad futura para el mantenimiento profesional, el reemplazo de componentes o modificaciones. Esta "servibilidad" extiende la vida útil funcional de la restauración y reduce los costos a largo plazo.
Implante Dental, Pilar vs Corona vs Implante (Diferencias Clave)
Cada componente tiene un papel distinto en el sistema de implantes. El implante actúa como la raíz en el hueso, el pilar sirve como el conector sobre la encía, y la corona funciona como el reemplazo visible del diente.
Componente | Función | Ubicación | Opciones de Material | Longevidad |
Estructura del Implante | Actúa como raíz artificial, proporciona anclaje óseo | Dentro del maxilar (sumergido o transgingival) | Titanio (comercialmente puro o aleación), Circonio (cerámico) | Más de 20 años con el cuidado adecuado |
Pilar | Conecta el implante a la prótesis, transfiere cargas, da forma al tejido | Por encima de la línea de las encías, a través del tejido blando | Titanio, Circonio, Aleación de oro, Co-Cr | Generalmente coincide con la vida útil del implante |
Corona | Restaura la anatomía visible del diente, permite masticar, proporciona estética | Por encima del pilar, visible en la boca | Porcelana fundida a metal, Todo cerámica, Circonio, Compuesto | 10-15 años (reemplazable) |
Interdependencia Funcional:
Estos tres componentes funcionan como un sistema integrado. El implante proporciona la base, pero sin el pilar, ninguna prótesis puede fijarse. El pilar transfiere fuerzas, pero sin la corona, no se restaura la función masticatoria. La corona proporciona estética, pero sin un soporte adecuado del pilar, no puede sobrevivir a las cargas funcionales.
Consideraciones de Reemplazo:
Implante: Rara vez se reemplaza; requiere extracción quirúrgica y nueva colocación
Pilar: Reemplazable si está dañado o para mejora estética (diseños con tornillo retenido)
Corona: Comúnmente reemplazable sin alterar el implante o el pilar
Entender estas distinciones ayuda a los pacientes a apreciar por qué la selección del pilar es tan crítica como la marca del implante o el material de la corona.
¿Quién Necesita un Pilar de Implante Dental?
Cualquiera que reciba una restauración de implante dental requiere un pilar. Esto incluye a pacientes con dientes únicos ausentes, varios dientes ausentes y aquellos que requieren restauraciones de arco completo.
Indicaciones
Reemplazo de Diente Único:
Los pacientes que faltan dientes individuales debido a trauma, caries o ausencia congénita requieren coronas soportadas por implantes. Cada restauración de diente único necesita un implante, un pilar y una corona. La selección del pilar depende de la posición del diente (estética vs. posterior), el grosor del tejido y los requisitos oclusales.
Dientes Faltantes Múltiples:
Los pacientes que faltan varios dientes pueden recibir puentes soportados por implantes. Estas restauraciones utilizan múltiples implantes (típicamente uno por diente faltante o un espaciado estratégico) con pilares que soportan una prótesis conectada. Se pueden emplear pilares multi-unidad para paralelizar las conexiones de los implantes y simplificar la fabricación de prótesis.
Restauraciones de Arco Completo:
Los pacientes edéntulos o aquellos que requieren rehabilitación de arco completo se benefician de prótesis fijas o removibles soportadas por implantes. Los protocolos All-on-4 y All-on-6 utilizan de 4 a 6 implantes por arco con pilares multi-unidad que soportan un puente de arco completo. Cada implante requiere un pilar, aunque los diseños multi-unidad reducen la complejidad de la gestión de componentes individuales.
Escenarios Clínicos Específicos que Requieren Consideraciones Especiales de Pilares:
Escenario | Consideración del Pilar | Razonamiento |
Línea de sonrisa alta | Pilar de zirconia o base de titanio | Estética crítica, el metal no debe mostrarse |
Biotipo de tejido delgado | Zirconia personalizada con perfil cóncavo | Preservar el suministro sanguíneo, prevenir la recesión |
Desalojamiento del implante | Pilar angulado (15°-30°) | Alineación correcta para la prótesis |
Bruxismo/Oclusión severa | Titanio, diámetro amplio | Prioridad de resistencia mecánica |
Margen subgingival profundo | Diseño retenido por tornillo | Evitar residuos de cemento |
Espacio interoclusal limitado | Abutment de bajo perfil | Restricciones de espacio |
Contraindicaciones para la colocación inmediata de abutments:
Inestabilidad primaria insuficiente del implante
Calidad ósea comprometida que requiere injerto
Infección activa en el sitio del implante
Condiciones sistémicas no controladas que afectan la cicatrización
Tendencias futuras en la tecnología de abutments de implantes
La odontología digital está transformando el diseño y la precisión de los abutments. Las tendencias emergentes incluyen personalización avanzada de CAD/CAM, implantología guiada por IA y biomateriales innovadores con biocompatibilidad mejorada.
Personalización de CAD/CAM
El diseño y fabricación asistidos por computadora han revolucionado la fabricación de pilares. Los desarrollos actuales incluyen:
Tecnología de Impresión Digital:
Los escáneres intraorales capturan la posición del implante y la arquitectura de los tejidos circundantes con una precisión a nivel micrón. Este flujo de trabajo digital elimina los materiales de impresión tradicionales, mejorando la comodidad del paciente y reduciendo las variables de laboratorio.
Fabricación de Precisión:
Los centros de fresado fabrican pilares personalizados a partir de bloques sólidos de titanio o circonio con una precisión inalcanzable mediante fundición. El fresado en cinco ejes crea perfiles de emergencia complejos y contornos anatómicos optimizados para pacientes individuales.
Planificación de Tratamiento Virtual:
Las plataformas de software permiten a los clínicos visualizar la restauración final antes de la cirugía, planificando la posición del implante y la selección del pilar para obtener resultados óptimos. Este enfoque "impulsado por la restauración" asegura que la colocación del implante respalde la posición ideal del pilar y la corona.
IA y Odontología Guiada por Implantes
Las aplicaciones de inteligencia artificial están surgiendo en la odontología de implantes:
Analítica Predictiva:
Los algoritmos de aprendizaje automático analizan factores específicos del paciente (densidad ósea, fuerzas de mordida, biotipo de tejido) para recomendar la selección óptima de un soporte. Estos sistemas integran datos clínicos con bases de datos de resultados para predecir las probabilidades de éxito para diferentes opciones de soporte.
Colocación Robótica:
Los sistemas robóticos quirúrgicos ejecutan la colocación de implantes con una precisión más allá de la capacidad humana. Estos sistemas planifican la posición de emergencia del soporte antes de la cirugía, asegurando que la angulación del implante coincida con el resultado protésico planeado.
Diseño Automatizado:
El software CAD impulsado por IA sugiere diseños de soportes basados en impresiones digitales, reduciendo el tiempo de diseño y optimizando los parámetros biomecánicos. Estos sistemas aprenden de casos exitosos para refinar continuamente las recomendaciones de diseño.
Innovación en Biomateriales
La investigación continúa en materiales avanzados para la fabricación de soportes:
Mejorada Biocompatibilidad:
Las modificaciones de superficie, incluyendo limpieza con argón en plasma, microtexturización láser y recubrimientos bioactivos, tienen como objetivo mejorar la fijación del tejido blando y reducir la adhesión bacteriana. Los estudios muestran que los soportes de titanio tratados con argón en plasma muestran menos pérdida ósea en comparación con alternativas limpiadas a vapor (Sanz-Martín et al., 2022).
Reducción de la Adhesión Bacteriana:
La investigación en ciencia de materiales se centra en las propiedades de superficie que resisten la acumulación de placa. La menor energía de superficie de la zirconia ya demuestra una reducción en la adherencia de la placa en comparación con el titanio. Los desarrollos futuros pueden incorporar tratamientos superficiales antimicrobianos o modificaciones a nanoescala que inhiben la colonización bacteriana.
Sistemas de Materiales Híbridos:
Los pilares de base de titanio representan el estado actual de la tecnología híbrida, pero los desarrollos futuros pueden incluir materiales gradualmente funcionales que transicionan de la resistencia metálica en la interfaz del implante a la estética cerámica a nivel de tejido dentro de un solo componente.
Materiales Inteligentes:
La investigación explora materiales que responden a condiciones ambientales, cerámicas autosanadoras, aleaciones adaptativas al estrés o superficies que liberan agentes antimicrobianos en respuesta a un desafío bacteriano. Aunque están en desarrollo inicial, estas innovaciones pueden transformar el rendimiento de los pilares.
Preguntas Frecuentes
¿Se Coloca el Pilar Durante la Cirugía del Implante?
A veces, pero a menudo después de la fase de cicatrización. Los protocolos de una etapa colocan un pilar de cicatrización simultáneamente con el implante, mientras que los protocolos de dos etapas esperan de 3 a 6 meses para la osteointegración antes de la colocación del pilar.
El momento depende de múltiples factores:
Estabilidad primaria: Los implantes con un alto torque de inserción pueden recibir pilares inmediatos
Calidad ósea: Hueso denso permite carga inmediata; hueso deficiente requiere curación
Demandas estéticas: Los pilares provisionales inmediatos mantienen el contorno del tejido en áreas visibles
Factores del paciente: La salud sistémica, el estado de fumador y la adherencia influyen en las decisiones
¿Duele la colocación del pilar?
Mínimo malestar con anestesia local. El procedimiento requiere solo manipulación de tejidos blandos, no cirugía ósea, lo que resulta en menos malestar postoperatorio que la colocación inicial del implante.
Los pacientes reportan típicamente:
Sensación de presión durante el apretado de tornillos
Leve dolor durante 24-48 horas después del procedimiento
No hay hinchazón significativa en comparación con la cirugía de implantes
Regreso a actividades normales inmediatamente
Los analgésicos de venta libre manejan cualquier malestar postoperatorio de manera efectiva.
¿Cuánto dura un pilar?
Típicamente tanto como el implante con el cuidado adecuado. Los pilares están diseñados para un servicio permanente, aunque pueden requerir reemplazo si se dañan o para actualizaciones estéticas.
Los factores de longevidad incluyen:
Selección de material (el titanio rara vez se fractura; la zirconia tiene menor resistencia a la fractura)
Manejo de carga oclusal
Mantenimiento de la higiene oral
Mantenimiento profesional regular
Los diseños atornillados permiten el reemplazo si es necesario
Los estudios demuestran que los pilares de titanio CAD/CAM mantienen la estabilidad y la salud de los tejidos blandos durante períodos de seguimiento de 13 años (Alagarsamy et al., 2024).
¿Se pueden reemplazar los pilares?
Sí, especialmente en caso de daño o revisión estética. Los pilares atornillados están diseñados para ser recuperables, lo que permite reemplazarlos sin perturbar el implante.
Las indicaciones de reemplazo incluyen:
Aflojamiento del tornillo que no se puede corregir apretando de nuevo
Fractura o daño del pilar
Actualización estética (cambiar de titanio a circonio)
Cambios en los tejidos que requieren un perfil de emergencia modificado
Modificación de la prótesis que requiere un tipo de retención diferente
El procedimiento de reemplazo es sencillo: se retira el tornillo prostético, se desenrosca el pilar existente y se coloca el nuevo pilar con el par adecuado. La corona puede requerir modificación o rehacer para adaptarse al nuevo pilar.
Conclusión: Por qué el pilar es la clave del éxito del implante
El pilar del implante dental no es solo un conector, es un determinante crítico de la estabilidad biomecánica, el resultado estético y el éxito a largo plazo del implante.
El pilar representa el nexo entre el fixture del implante oculto y la restauración visible. Su selección influye en todos los aspectos de los resultados del tratamiento:
Integridad Biomecánica: El pilar transfiere fuerzas de masticación, distribuye tensiones y mantiene la estabilidad mecánica. La investigación confirma que el diseño de conexión y la selección de material afectan significativamente los patrones de tensión en el hueso circundante y los componentes del implante. Las conexiones internas, particularmente los diseños de morse cónico, ofrecen una eficiencia biomecánica superior en comparación con las alternativas externas (Dave, 2023).
Armonía Biológica: El pilar moldea la arquitectura del tejido blando y mantiene el sello biológico que protege el hueso subyacente. Las elecciones de material entre titanio y circonio implican compensaciones entre la resistencia mecánica y la respuesta biológica, con evidencia actual que apoya ambos materiales cuando se aplican correctamente (Sanz-Martín et al., 2022).
Integración Estética: El diseño personalizado del pilar crea perfiles de emergencia naturales que hacen que las restauraciones sean indistinguibles de la dentición natural. En la zona estética, los pilares de circonio eliminan la visibilidad del metal, mientras que un contorno preciso apoya el mantenimiento de las papilas y la armonía del tejido.
Capacidad de Servicio a Largo Plazo: Las selecciones de pilares atornillados permiten la recuperación futura para mantenimiento, modificación o reemplazo de componentes. Esta "compatibilidad futura" protege la inversión del paciente y extiende la vida útil de la restauración funcional.
A medida que la odontología digital avanza, el diseño de los pilares sigue evolucionando hacia una optimización específica para cada paciente. La tecnología CAD/CAM permite la fabricación precisa adaptada a la anatomía individual, mientras que la investigación en biomateriales persigue superficies que mejoran la integración de tejidos y resisten la colonización bacteriana.
Para clínicos y pacientes por igual, entender el papel del pilar transforma este elemento de un pensamiento secundario a un punto de decisión crítico. El fixture del implante puede proporcionar la base, pero el pilar determina cuán exitosamente esa base apoya la restauración final. En la compleja interacción de factores que determinan el éxito del implante, el pilar se erige como el componente central que conecta biología, mecánica y estética.
Referencias
Alagarsamy, S., et al. "Influencia de diferentes materiales personalizados para pilares en la distribución de estrés de diferentes conexiones internas entre implante y pilar: análisis de elementos finitos." BMC Oral Health, vol. 24, no. 1, 2024, p. 277.
Dave, Manas. "Enfoque EBD: Eficiencia bio-mecánica de diferentes conexiones entre implante y pilar." Evidence-Based Dentistry, vol. 24, no. 3, 2023, pp. 84-85.
Nie, H., et al. "Influencia de un nuevo concepto de diseño de pilar en la biomecánica del hueso periimplantar, componentes del implante y formación de microgAPS: un análisis de elementos finitos." BMC Oral Health, vol. 23, 2023, p. 277.
Pandey, R., et al. "Efecto de diferentes materiales para pilares (zirconia o titanio) en la altura del hueso crestal en 1 año." Journal of International Society of Preventive and Community Dentistry, vol. 9, no. 6, 2019, pp. 574-579.
Sanz-Martín, I., et al. "Comparación de los Resultados Clínicos de los Abutments de Implante de Titanio y Circonio: Una Revisión Sistemática de Revisiones Sistemáticas." Revista de Medicina Clínica, vol. 11, no. 17, 2022, p. 5107.