¿Qué es el reemplazo de empastes dentales y por qué es importante?
El reemplazo de empastes dentales elimina restauraciones viejas o fallidas e instala nuevo material para detener la caries, prevenir fracturas dentales y restaurar la función. Los dentistas realizan este procedimiento cuando los empastes existentes se agrietan, filtran o albergan caries recurrentes.
Los empastes dentales restauran los dientes después de la extracción de caries. Con el tiempo, estas restauraciones fallan. Las bacterias infiltran los espacios. Los materiales se agrietan. Los colores cambian. Los dentistas deben quitar el empaste viejo y colocar nuevo material. Este proceso preserva la estructura dental y previene la extracción.
La odontología restaurativa depende de un reemplazo oportuno. Al-Asmar et al. (2023) encontraron que el 56% de las restauraciones de amalgama reemplazadas superaron los 10 años de servicio, mientras que solo el 32% de las restauraciones de composite alcanzaron este hito. Un reemplazo temprano detiene las caries secundarias. La demora invita a infecciones pulpares y daños estructurales.
¿Qué tan común es el reemplazo de empastes dentales en todo el mundo?
Los dentistas reemplazan millones de restauraciones anualmente. Las restauraciones de amalgama y composite constituyen la mayoría de los procedimientos de reemplazo en la práctica general.
Los datos epidemiológicos revelan una amplia colocación de restauraciones. El tratamiento restaurador consume una gran parte de los presupuestos de atención dental a nivel mundial. Bjertness y Sønju (1990) rastrearon 782 restauraciones de amalgama durante 17 años. Su análisis de supervivencia mostró un 90% de supervivencia a los 7 años y un 78% de supervivencia a los 17 años .
La frecuencia de reemplazo varía según el material. Bernardo et al. (2007) informaron un 94.4% de supervivencia para amalgama frente a un 85.5% para compuestos a los 7 años . Las restauraciones de composite muestran un riesgo de caries secundarias 3.5 veces mayor que las de amalgama .
Material | Supervivencia a 5 años | Supervivencia a 10 años | Causa de Falla Primaria |
Amalgama | 89.6% | 79.2% | Fractura |
Compuesto | 91.7% | 82.2% | Caries secundaria |
Oro/Cerámico | 95%+ | 90%+ | Desgaste mecánico |
Datos obtenidos de Opdam et al. (2007) y ensayos clínicos longitudinales
¿Cuándo recomiendan los dentistas reemplazar empastes?
¿Qué factores biológicos desencadenan el reemplazo?
Las caries secundarias, la infiltración bacteriana y la inflamación pulpar impulsan la mayoría de las decisiones de reemplazo. Estas amenazas biológicas dañan el diente debajo de la restauración.
Las caries secundarias encabezan la lista. Las bacterias penetran en los espacios marginales. Producen ácido. Desmineralizan el esmalte y la dentina. Los dentistas detectan esta descomposición a través de radiografías o exploración clínica. Bernardo et al. (2007) identificaron las caries secundarias como la causa dominante de la falla de los compuestos.
El biofilm bacteriano se acumula en los márgenes de la restauración. Este biofilm causa caries recurrentes. Plasmans et al. (1998) señalaron que la filtración bacteriana compromete la integridad de la restauración. La irritación pulpar sigue. El riesgo de infección aumenta. Los dentistas deben actuar antes de que ocurra la necrosis pulpar.
¿Qué fallos mecánicos requieren reemplazo?
Las fracturas, grietas y el desgaste destruyen la integridad del relleno. Estas fallas mecánicas exponen el diente a bacterias y estrés masticatorio.
Las restauraciones de amalgama se fracturan bajo carga oclusal. Nieuwenhuysen et al. (2003) encontraron que las fracturas causaron el 18% de las fallas en compuestos en premolares. El desgaste también importa. Las fuerzas de masticación superan los 70 kilogramos por mordida. Esta presión desgasta la anatomía de la restauración.
El bruxismo acelera el daño. Al-Talib et al. (2025) confirmaron que el bruxismo aumenta significativamente el riesgo de falla en restauraciones tanto directas como indirectas. Yilmaz et al. (2025) mostraron que los bruxistas enfrentan un riesgo de falla de restauración 1.25 veces mayor que los no bruxistas.
¿Qué señal de degradación de material indica reemplazo?
El descomposición del material, el desbordamiento marginal y la decoloración indican deterioro químico y físico.
La resina compuesta sufre contracción por polimerización. Esto crea microgaps. El ionómero de vidrio se erosiona en entornos ácidos. El amalgama se corroe lentamente. La decoloración marginal señala filtración. Los dentistas exploran estas áreas. La dentina blanda debajo indica caries activa.
¿Qué preocupaciones estéticas impulsan el reemplazo?
Las manchas, la discordancia de color y la visibilidad del amalgama llevan a los pacientes a solicitar reemplazo.
Los pacientes rechazan las apariencias metálicas grises. Al-Asmar et al. (2023) identificaron la demanda estética como la principal razón para el reemplazo del amalgama. Las restauraciones compuestas se manchan por café, té y tabaco. La decoloración marginal sugiere caries subyacentes. Los pacientes temen esta decoloración y solicitan nuevas restauraciones.
¿Qué síntomas indican que necesita reemplazo de relleno?
La sensibilidad al calor, al frío o a los dulces, el dolor al masticar, las grietas visibles y los rellenos sueltos señalan necesidades de reemplazo.
La sensibilidad térmica sugiere filtración marginal. La sensibilidad a los dulces indica caries activa. El dolor durante la masticación revela fractura o elevada oclusión. La inspección visual ayuda. Las grietas, la rugosidad y las manchas alertan a los pacientes. Las radiografías revelan caries debajo de los empastes existentes. Las radiografías de aleta de mordida detectan lesiones interproximales invisibles a la observación directa.
¿Cuánto tiempo duran diferentes materiales de relleno?
¿Cuál es la vida útil de las restauraciones de amalgama?
Las restauraciones de amalgama duran de 10 a 15 años, con muchas que sobreviven 20 años o más en áreas de bajo estrés.
Nieuwenhuysen et al. (2003) calcularon una supervivencia media que supera los 16 años para la amalgama. Bjertness y Sønju (1990) confirmaron una supervivencia del 78% a los 17 años en pacientes de recall. Plasmans et al. (1998) informaron una supervivencia del 88% para restauraciones de amalgama extensas a los 100 meses.
¿Cuál es la vida útil de la resina compuesta?
Las restauraciones compuestas duran de 5 a 10 años, con formulaciones más nuevas que muestran una durabilidad mejorada.
Aziz et al. (2024) informaron una supervivencia del 88% para restauraciones compuestas anteriores durante 2 a 10 años. McCracken et al. (2013) encontraron tasas de fallo anual del 6% para ambos materiales en su análisis. Sin embargo, los composites posteriores enfrentan un estrés mayor. Fallan con más frecuencia que la amalgama en áreas de carga.
¿Qué pasa con las restauraciones de oro y cerámica?
Las restauraciones de oro y cerámica duran de 15 a 30 años, ofreciendo una longevidad superior a pesar de sus costos más altos.
Las cerámicas de alta resistencia resisten el desgaste. Las aleaciones de oro soportan décadas de masticación. Estas restauraciones indirectas tienen un costo inicial mayor. Requieren múltiples visitas. Sin embargo, su longevidad justifica la inversión para muchos pacientes.
¿Qué factores influyen en la durabilidad de los rellenos?
La higiene oral, la dieta, la ubicación, el tamaño y los hábitos del paciente determinan cuánto duran las restauraciones.
Al-Asmar et al. (2023) relacionaron una mala higiene bucal con el 37% de los reemplazos de composite frente al 28% de los reemplazos de amalgama. El bruxismo y la abrasión cuspal afectaron al 26% de las fallas de amalgama, pero solo al 5% de las fallas de composite.
El consumo de azúcar acelera las caries secundarias. Las bebidas ácidas erosionan los márgenes. Las grandes restauraciones en molares fallan más rápido que las pequeñas obturaciones en premolares. La edad del paciente importa. Plasmans et al. (1998) encontraron que los pacientes mayores experimentaron fallas de amalgama más extensas.
¿Cómo diagnostican los dentistas los problemas de obturación?
Los dentistas utilizan exámenes visuales, sondaje táctil, radiografías, transiluminación e imágenes avanzadas para evaluar las restauraciones.
El examen clínico revela grietas y espacios marginales. Los exploradores detectan dentina blanda. Las radiografías de mordida muestran caries interproximales. Las películas periapicales revelan patología periapical. La transiluminación resalta fracturas. La imagenología avanzada ayuda en casos complejos.
Los dentistas evalúan la integridad marginal. Verifican la oclusión. Evalúan las estructuras dentales adyacentes. Este enfoque integral previene diagnósticos perdidos.
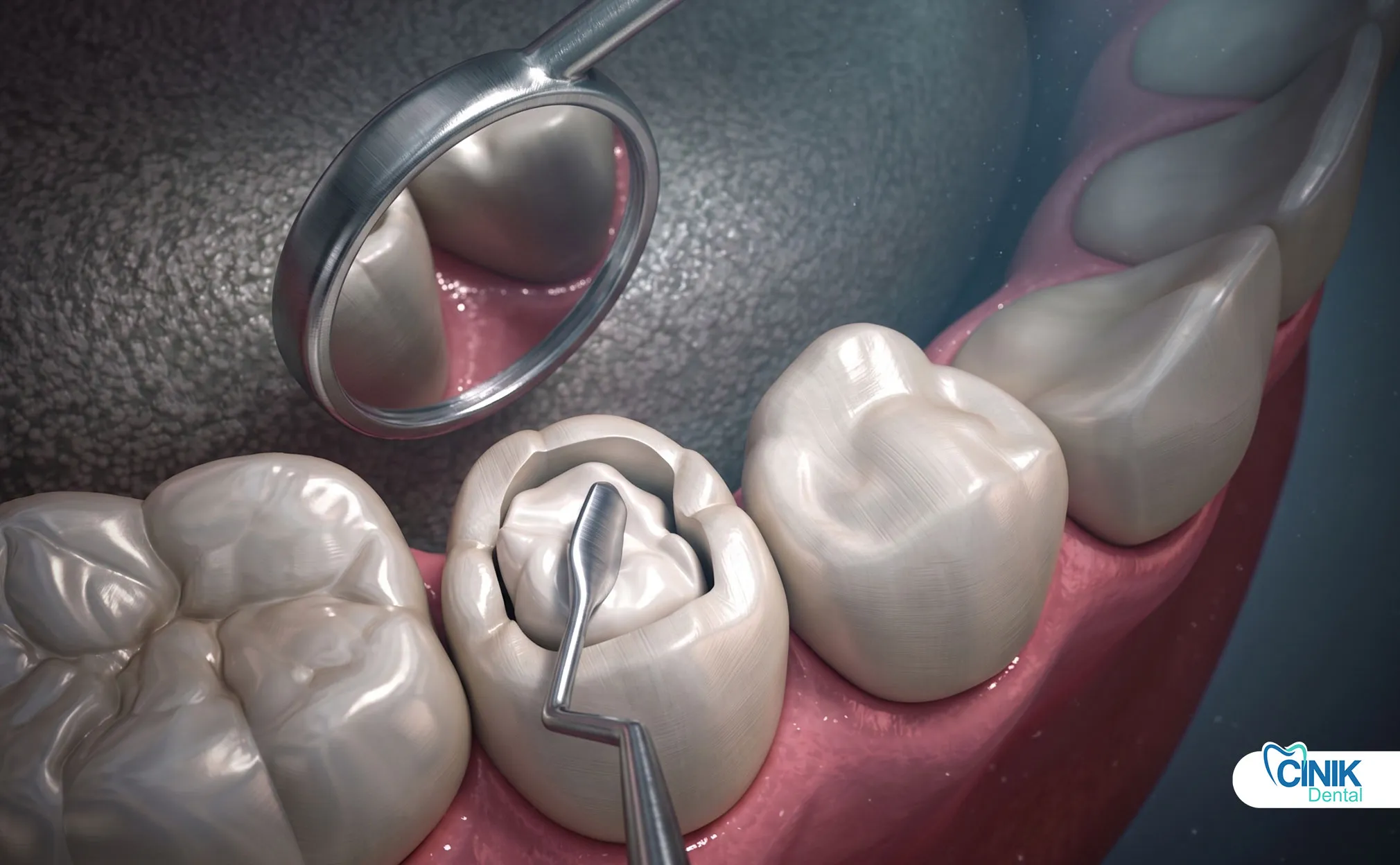
¿Qué sucede durante el reemplazo de una obturación?
¿Cómo se preparan los dentistas para el reemplazo?
Los dentistas revisan la historia del paciente, toman radiografías, seleccionan materiales y planifican la aislamiento antes de comenzar.
La evaluación preoperatoria identifica síntomas. Las radiografías revelan caries ocultas. La planificación del tratamiento ajusta los materiales a las demandas funcionales. Las zonas estéticas reciben opciones del color del diente. Los dientes posteriores bajo alta carga pueden recibir amalgama o cerámica.
¿Qué pasos implica el procedimiento de reemplazo?
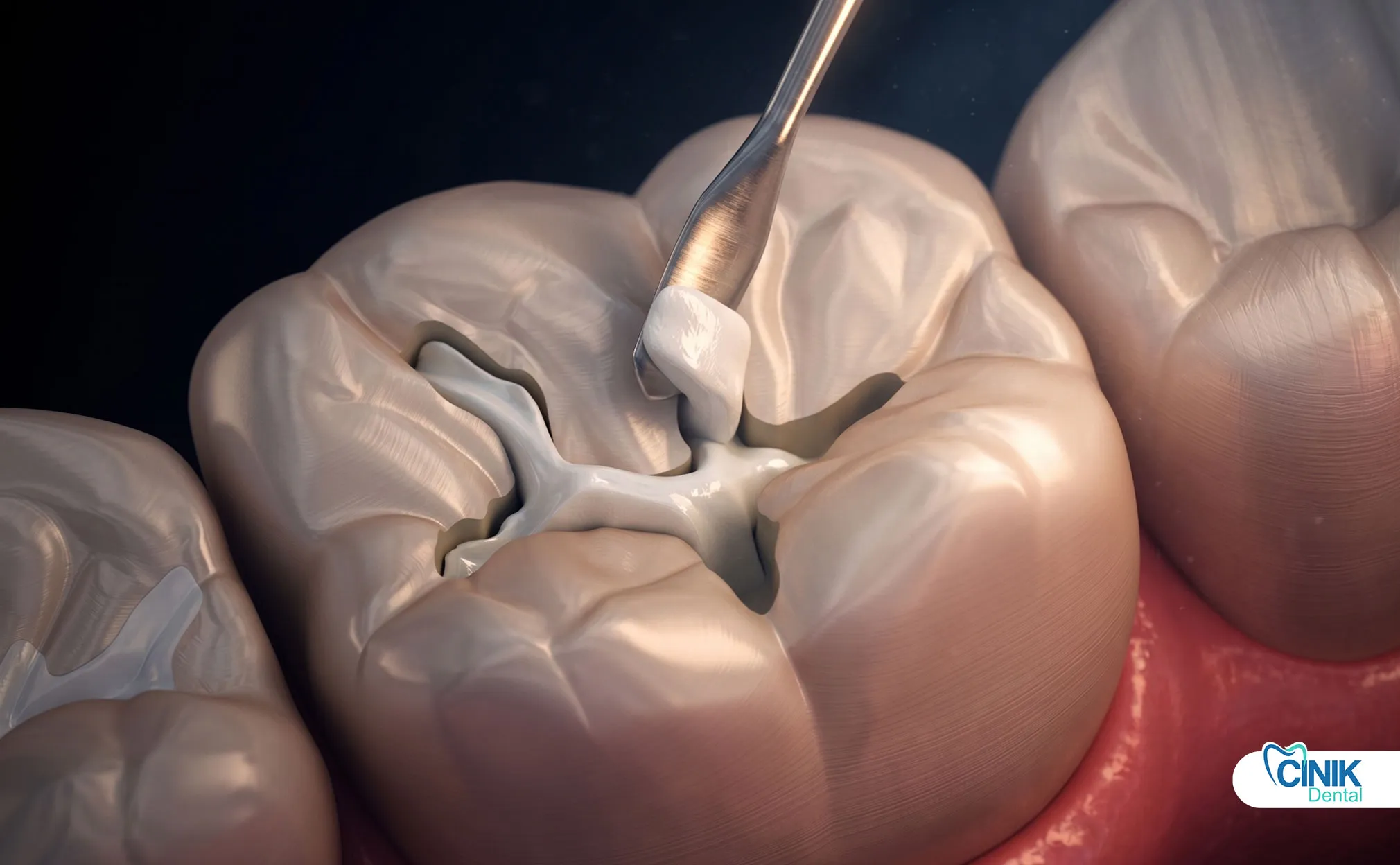
Los dentistas adormecen el diente, eliminan la obturación antigua, excavan la caries, aíslan el campo, colocan nuevo material y pulen la restauración.
La anestesia local elimina el dolor. Las fresas de alta velocidad eliminan la amalgama o el composite viejo. Las fresas redondas de baja velocidad excavan la caries. Los dentistas preservan la estructura dental saludable. Evalúan las paredes restantes.
La aislamiento con dique de goma mejora los resultados. Keys et al. (2017) encontraron que el uso del dique de goma aumentó significativamente las tasas de supervivencia de las restauraciones en comparación con el aislamiento con rollo de algodón. Los dentistas colocan matrices para restauraciones de Clase II. Aplican adhesivos para composite. Colocan y curan resina compuesta. Talla amalgama. Terminan y pulen. Ajustan la oclusión.
¿Cuánto tiempo tarda el reemplazo?
Los reemplazos simples tardan de 20 a 45 minutos. Los casos complejos que requieren restauraciones indirectas pueden requerir 60 minutos o múltiples visitas.
Las restauraciones directas de superficie única avanzan rápidamente. Las restauraciones MOD de múltiples superficies tardan más. Las incrustaciones cerámicas indirectas requieren impresión y fabricación en laboratorio. La cementación en la segunda visita añade tiempo.
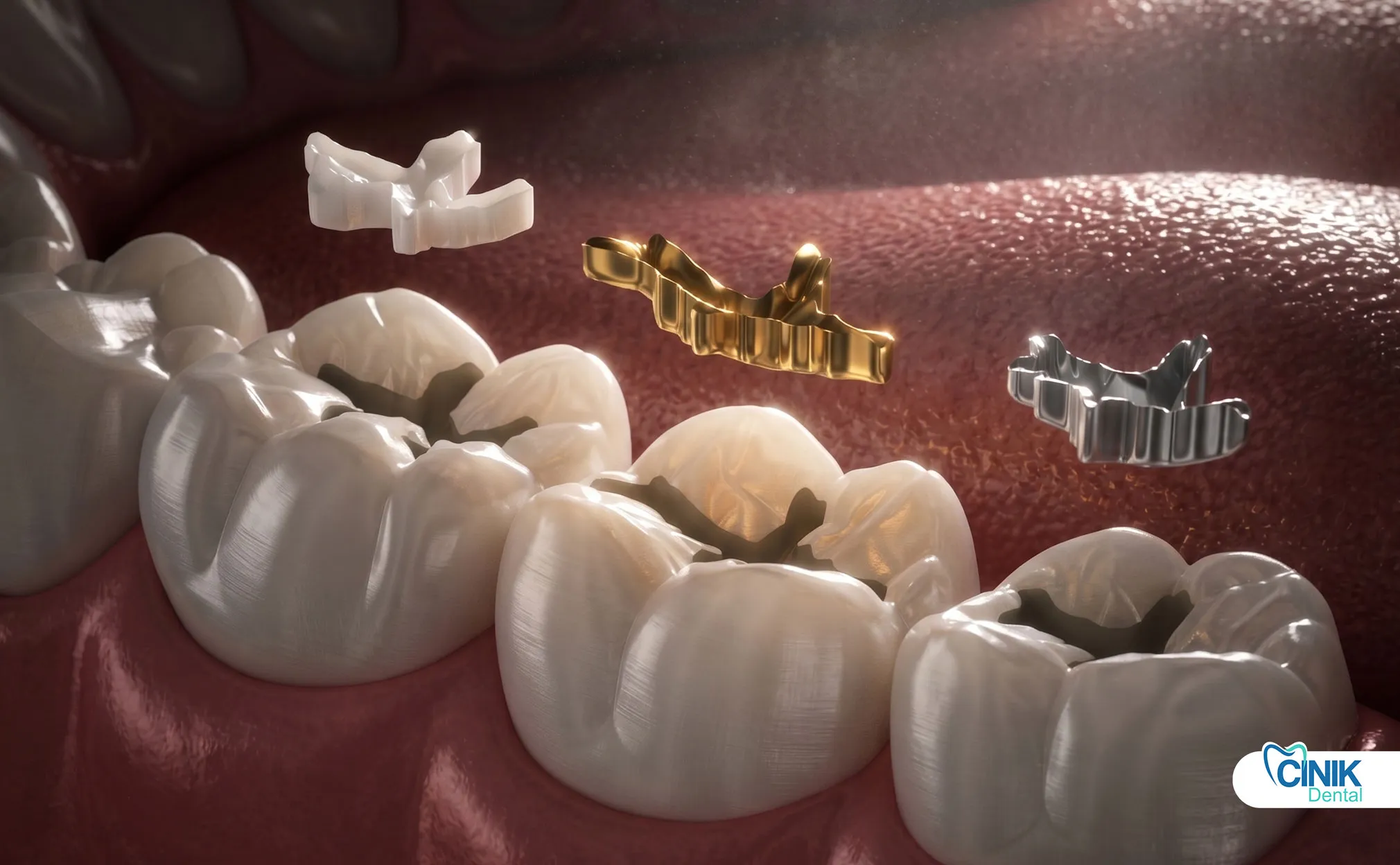
¿Qué materiales utilizan los dentistas para el reemplazo?
¿Qué materiales directos están disponibles?
Los dentistas utilizan resina compuesta, amalgama y ionómero de vidrio para la colocación directa.
La resina compuesta ofrece estética. Los dentistas la utilizan en dientes anteriores y posteriores. La amalgama proporciona durabilidad en áreas de alto estrés. El ionómero de vidrio libera flúor. Los dentistas lo utilizan para restauraciones temporales o en áreas de bajo estrés.
Chen et al. (2026) analizaron composites bioactivos como Activa BioACTIVE y Cention N. Estos materiales mostraron una supervivencia comparable a los composites convencionales con posibles beneficios de remineralización.
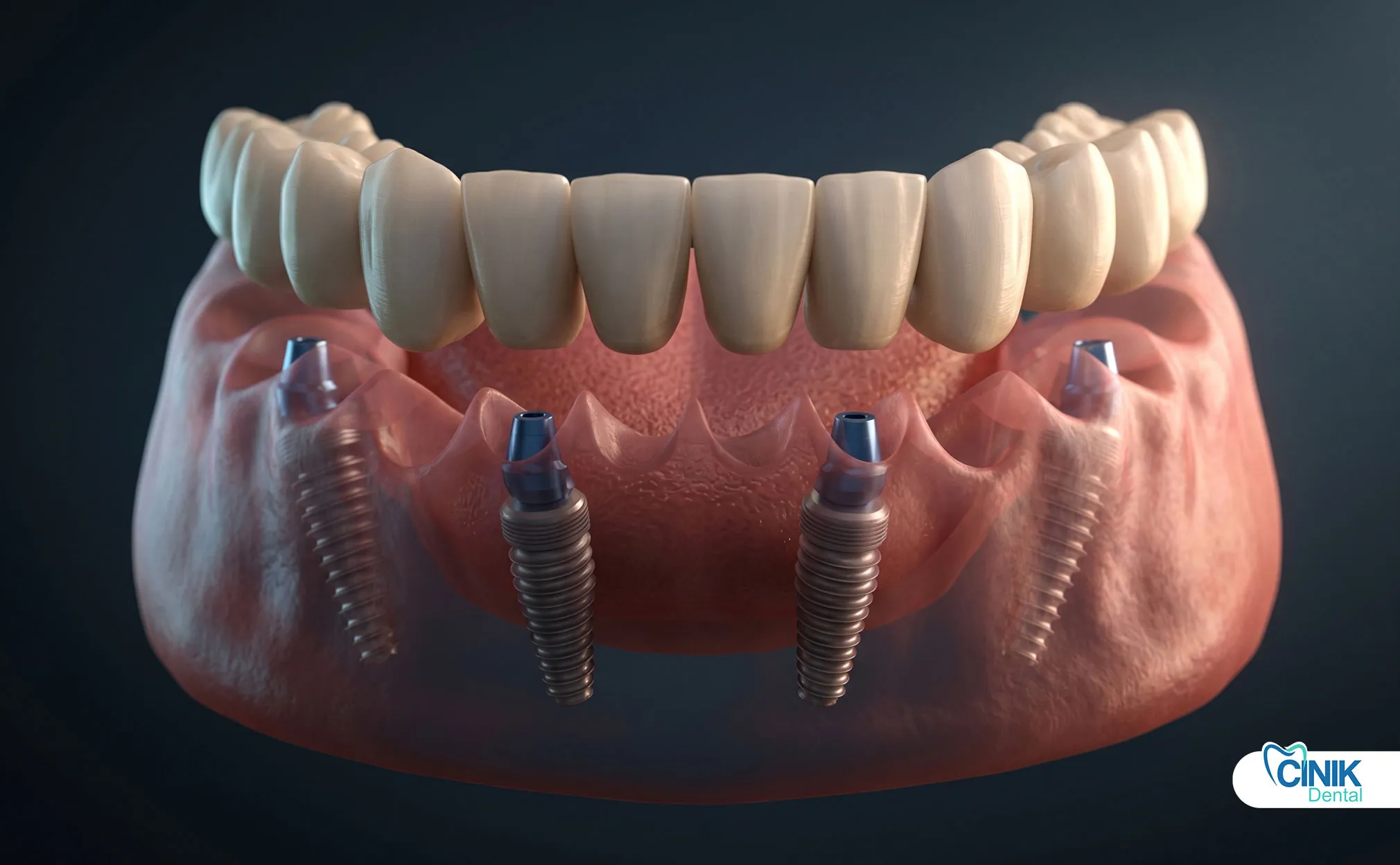
¿Qué opciones indirectas existen?
Los incrustaciones cerámicas, sobreincrustaciones y restauraciones de oro ofrecen alternativas premium para defectos extensos.
La tecnología CAD/CAM fresadora restaura cerámicas a la par del sillón. Las fundiciones de oro ofrecen biocompatibilidad. Estas opciones indirectas requieren preparación, impresión y cementación. Cuestan más. Duran más.
¿Cómo seleccionan los dentistas los materiales?
Los dentistas consideran la estética, la carga funcional, las expectativas de durabilidad y el costo.
Los dientes anteriores demandan composites o cerámicas. Los dientes posteriores bajo carga pesada se adaptan a la amalgama o cerámica. Los pacientes con altas expectativas estéticas eligen opciones del color del diente. Las limitaciones presupuestarias influyen en las decisiones. La biocompatibilidad es importante para pacientes sensibles.
¿Qué complicaciones pueden ocurrir durante o después de la reemplazo?
La sensibilidad postoperatoria, la eliminación incompleta de caries, la filtración marginal y el debilitamiento estructural complican los procedimientos de reemplazo.
La exposición del dentin causa sensibilidad. Kemaloglu et al. (2016) notaron que la sensibilidad postoperatoria disminuye significativamente con el tiempo tanto para el amalgama como para la composición. La excavación incompleta de caries deja bacterias. Esto causa fallos futuros. Los ciclos de reemplazo repetidos debilitan la estructura dental restante. Los dentistas corren el riesgo de exposición pulpar. Puede que necesiten colocar coronas o realizar endodoncias.
¿Qué pasa si retrasas el reemplazo del empaste?
El retraso permite la progresión de la caries, fracturas dentales y la necesidad eventual de coronas, conductos radiculares o extracciones.
Las caries secundarias se expanden debajo de los empastes. El esmalte y el dentin se disuelven. El riesgo de fractura aumenta. Las grietas se propagan a través de los cúspides no soportados. La inflamación pulpar se vuelve irreversible. Kanzow et al. (2021) analizaron la economía de reparación versus reemplazo. Su simulación de Markov mostró que la intervención retrasada aumenta los costos a largo plazo.
¿Cómo puedes prevenir la falla del empaste?
Los chequeos regulares, una excelente higiene oral, control dietético y dispositivos protectores preservan las restauraciones.
Los dentistas recomiendan intervalos de seguimiento de 6 meses. Toman radiografías periódicas. Los pacientes cepillan dos veces al día con pasta de dientes con fluoruro. Usan hilo dental en áreas interproximales. Limitan la exposición al azúcar y los ácidos. Los pacientes con bruxismo usan férulas oclusales. Al-Talib et al. (2025) notaron que las cerámicas de alta resistencia como la circonia monolítica se adaptan mejor a los pacientes con bruxismo que las restauraciones con venas.
¿Cuánto cuesta el reemplazo del empaste?
Los costos varían según el material, el número de dientes, la ubicación y la complejidad. Las restauraciones directas cuestan menos que las opciones indirectas.
Los empastes de amalgama cuestan menos que los compuestos. El oro y la cerámica tienen precios premium. La ubicación geográfica afecta las tarifas. Las áreas urbanas cobran más que las rurales. La complejidad impulsa el costo. Las restauraciones simples de Clase I cuestan menos que los reemplazos complejos de Clase II.
Kanzow et al. (2021) compararon la rentabilidad del costo de la reparación frente al reemplazo. Encontraron costos anuales medianos de 47.58 euros para la reparación frente a 50.64 euros para el reemplazo. Sin embargo, el reemplazo proporcionó mejores resultados a largo plazo para defectos extensos.
Tipo de Restauración | Costo Inicial | Longevidad | Costo Por Año |
Amalgama | Bajo | 12-15 años | Más bajo |
Compuesto | Moderado | 7-10 años | Moderado |
Incrustación de cerámica | Alto | 15-20 años | Moderado |
Restauración de oro | El más alto | 20-30 años | Bajo |
Datos de costo-efectividad adaptados de Kanzow et al. (2021)
¿Qué tecnologías futuras transformarán la sustitución de empastes?
Los materiales biomiméticos, la nanotecnología y los enfoques regenerativos revolucionarán la odontología restauradora.
Bai et al. (2024) revisaron los nanomateriales en la mineralización biomimética. Los portadores de nano-hidroxiapatita y sílice mesoporosa liberan iones de calcio y fosfato. Estos materiales remineralizan la dentina desmineralizada.
Los composites autoconstructivos reparan microfisuras de forma autónoma. Los sistemas de nucleación mediada por péptidos utilizan derivados de amelogenina para inducir la mineralización intrafibrilar. Estos avances prometen restauraciones más duraderas con integración biológica.
La odontología digital se expande. Los sistemas CAD/CAM mejoran la precisión. La odontología mínimamente invasiva preserva la estructura dental. Los materiales bioactivos liberan flúor e iones. Inhiben la caries secundaria. Protegen la vitalidad pulpar.
Preguntas Frecuentes
¿Con qué frecuencia deben reemplazarse los empastes?
Los dentistas evalúan las restauraciones cada 6 meses. Reemplazan los empastes cuando los signos clínicos indican fallo, no en un horario fijo.
Nieuwenhuysen et al. (2003) mostraron un 90% de supervivencia a los 7 años para la amalgama. Las restauraciones compuestas requieren un monitoreo anterior. Los factores de riesgo individuales varían los horarios.
¿Es siempre necesario el reemplazo?
No. Los dentistas pueden reparar defectos pequeños sin un reemplazo completo.
Kanzow et al. (2021) demostró que la reparación ofrece una relación costo-efectividad comparable a la de la sustitución para defectos marginales menores. La reparación preserva la estructura dental. Reduce el trauma operativo.
¿Se Pueden Reparar los Empastes en Lugar de Reemplazarlos?
Sí. Los dentistas reparan restauraciones astilladas o marginalmente defectuosas.
La reparación implica biselar el defecto y agregar nuevo material. Esto funciona para astillas localizadas o pequeñas caries secundarias. La caries extensa o fracturas requieren un reemplazo completo.
¿Cuál es el Mejor Material para el Reemplazo?
El mejor material depende de la ubicación del diente, las demandas funcionales y las preferencias del paciente.
El amalgama destaca en durabilidad posterior. La resina compuesta domina en estética. La cerámica ofrece una longevidad premium. Los dentistas ajustan la selección de material a escenarios clínicos individuales.
¿Cuáles son los Principales Puntos sobre el Reemplazo de Empastes?
El reemplazo oportuno previene la pérdida del diente. La selección de material afecta la longevidad. El monitoreo regular detecta problemas a tiempo.
La evidencia clínica apoya la intervención temprana. Las caries secundarias siguen siendo el enemigo principal. El bruxismo amenaza todas las restauraciones. La aislamiento con dique de goma mejora el éxito. Los materiales futuros prometen mejor integración y mayor duración.
Referencias
Al-Asmar, et al. "Rendimiento Clínico de Restauraciones de Amalgama versus Compuestas." Revista de Odontología Clínica, 2023.
Al-Talib, Tanya, et al. "Bruxismo y falla de restauraciones directas e indirectas: Una revisión exploratoria." Revista de Odontología, vol. 145, 2025, pp. 104876.
Aziz, I. M., et al. "Éxito y supervivencia de las restauraciones de resina compuesta para el manejo del desgaste localizado de los dientes anteriores: Una revisión sistemática y un meta-análisis." Revista Europea de Prostodoncia y Odontología Restauradora, vol. 32, no. 4, 2024, pp. 403-414.
Bai, Y., et al. "Desentrañando los nanomateriales en la mineralización biomimética del tejido duro dental." Ciencia Avanzada, 2024.
Bernardo, Helena, et al. "Supervivencia y razones de falla de las restauraciones de amalgama frente a las de composite." Revista de Odontología, vol. 35, no. 1, 2007, pp. 37-43.
Bjertness, Espen, y Torleif Sønju. "Análisis de supervivencia de las restauraciones de amalgama en pacientes de seguimiento a largo plazo." Acta Odontológica Escandinava, vol. 48, no. 2, 1990, pp. 93-97.
Chen, et al. "Una revisión sistemática y un meta-análisis sobre el rendimiento clínico y la longevidad de las restauraciones de resina compuesta bioactiva." Revista de Odontología, vol. 10, no. 1, 2026.
Kanzow, Philipp, et al. "Costos de tratamiento a largo plazo y costo-efectividad de la reparación versus el reemplazo de restauraciones." Materiales Dentales, vol. 37, no. 6, 2021, pp. 1063-1071.
Keys, William, et al. "La dique de goma puede aumentar el tiempo de supervivencia de las restauraciones dentales." Odontología Basada en Evidencias, vol. 18, no. 1, 2017, pp. 12-13.
Kemaloglu, Hande, et al. "Sensibilidad posoperatoria en restauraciones de amalgama frente a restauraciones de composite." Odontología Operativa, 2016.
McCracken, Michael, et al. "Una Evaluación Clínica de 5 Años de Restauraciones de Resina Posteriores." Revista de la Asociación Dental Americana, vol. 144, no. 3, 2013.
Nieuwenhuysen, Joan, et al. "Longevidad de las Restauraciones de Amalgama versus Resina Compuesta en Dientes Posteriores Permanentes." Investigaciones Clínicas Orales, 2003.
Opdam, Niek, et al. "Longevidad de las Restauraciones en Dientes Posteriores." Revista de Odontología, vol. 35, 2007.
Opdam, Niek, et al. "Supervivencia de 12 Años de Restauraciones Compuestas versus Amalgama." Revista de Investigación Dental, vol. 89, 2010.
Plasmans, P. J., et al. "Supervivencia a Largo Plazo de Restauraciones Amalgámicas Extensas." Revista de Investigación Dental, vol. 77, no. 3, 1998, pp. 609-614.
Tabassum, Rubina, et al. "Restauraciones Dentales de Cerámica y Bruxismo durante el Sueño: Tasas de Fracaso e Implicaciones Clínicas." Revista del Sureste Europeo de Salud Pública, 2025.
Yilmaz, Fatma, et al. "Efecto del Bruxismo en el Éxito Clínico de Restauraciones Compuestas Posteriores." Revista de Odontología Estética y Restaurativa, 2025