Cosa Sono i Denti del Giudizio e Perché Sono Importanti?
I denti del giudizio sono il terzo e ultimo set di molari che tipicamente emergono tra i 17 e i 25 anni. Spesso causano problemi perché le mascelle umane moderne sono troppo piccole per ospitarli correttamente.
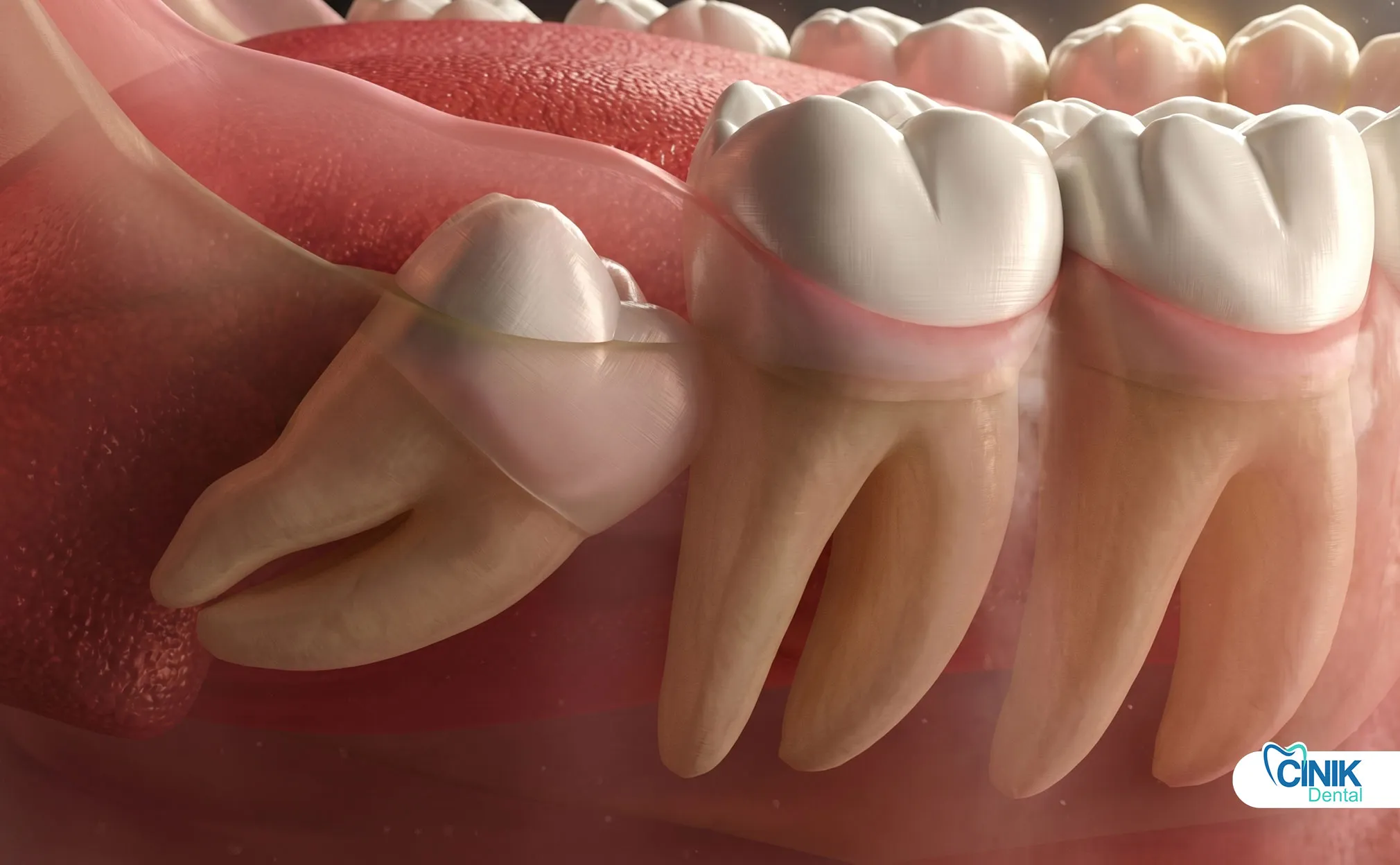
I denti del giudizio, clinicamente noti come terzi molari, rappresentano gli ultimi denti a svilupparsi nella dentizione umana. Questi denti hanno guadagnato il loro nome comune perché appaiono durante l'"età della saggezza", dalla tarda adolescenza alla prima età adulta (Carter e Worthington, 2016). Gli antropologi tracciano le loro origini evolutive ai nostri antenati, che richiedevano questi potenti denti per macinare diete grossolane e fibrose. Tuttavia, i cambiamenti dietetici e la riduzione delle dimensioni delle mascelle nel corso dei millenni hanno reso i denti del giudizio in gran parte vestigiali nelle popolazioni contemporanee (Venta et al., 2018).
Tabella 1: Contesto Evolutivo dei Terzi Molari
Era | Tipo di Dieta | Dimensione della Mascella | Funzione del Dente del Giudizio |
Paleolitico | Vegetazione grossolana, non cotta | Grande, robusta | Essenziale per macinare |
Neolitico | Mista, parzialmente lavorata | Moderata | Macinazione supplementare |
Moderna | Cibi morbidi, lavorati | Ridotto | Spesso non funzionale |
Studi epidemiologici contemporanei rivelano che i denti del giudizio inclusi colpiscono circa il 24% al 35% della popolazione mondiale (Gbotolorun et al., 2017). L'inclusione si verifica quando un dente non ha spazio sufficiente per erompere completamente nella sua posizione funzionale. Questo vincolo anatomico crea una serie di sfide cliniche che l'odontoiatria moderna deve affrontare attraverso protocolli di estrazione del terzo molare basati su evidenze.
La rilevanza clinica dei denti del giudizio si estende oltre i sintomi immediati. I terzi molari ritenuti sono correlati a un aumento del rischio di malattia parodontale, carie nei secondi molari adiacenti e formazioni cistiche (Guo e Lei, 2018). Di conseguenza, la rimozione dei denti del giudizio è diventata una delle procedure chirurgiche orali più frequentemente eseguite a livello mondiale, con milioni di estrazioni effettuate ogni anno.
Come si sviluppano ed erompono i denti del giudizio?
I denti del giudizio iniziano a formarsi intorno ai 7-10 anni, con le corone che si completano tra i 12-16 anni. L'eruzione avviene tipicamente tra i 17-25 anni, anche se molti rimangono inclusi o parzialmente erotti.
Comprendere la cronologia dello sviluppo dei terzi molari consente ai clinici di ottimizzare i tempi di intervento. L'odontogenesi dei denti del giudizio inizia sorprendentemente presto, i germogli dentali appaiono tra i 7 e i 10 anni, con la calcificazione della corona che si completa tra i 12 e i 16 anni (Anderson et al., 2019). Questa finestra di sviluppo prolungata crea molteplici opportunità per il monitoraggio radiografico e la valutazione precoce del rischio.
Tabella 2: Sviluppo Cronologico dei Terzi Molari
Fase di Sviluppo | Fascia d'Età | Significato Clinico |
Calcificazione iniziale | 7-9 anni | Possibile rilevamento precoce |
Completamento della corona | 12-16 anni | Valutazione dell'angolazione |
Inizio della formazione della radice | 14-18 anni | Aumenta la complessità chirurgica |
Completamento della radice | 18-25 anni | Eruzione completa o impattamento evidente |
Eruzione (se avviene) | 17-25 anni | Stato funzionale o patologico |
Il posizionamento anatomico varia significativamente tra i terzi molari mascellari (superiori) e mandibolari (inferiori). I denti del giudizio mascellari presentano tipicamente profili chirurgici più semplici a causa della minore densità dell'osso circostante e della morfologia favorevole delle radici. Al contrario, i terzi molari mandibolari pongono maggiori sfide tecniche a causa della loro vicinanza al nervo alveolare inferiore e all'osso corticale denso della mandibola (Bui et al., 2019).
Le classificazioni di impattamento seguono specifiche relazioni angolari tra il dente e il secondo molare adiacente:
Tabella 3: Classificazione degli Impattamenti del Terzo Molare
Tipo | Descrizione | Prevalenza | Complessità Chirurgica |
Mesioangolare | Corona inclinata verso la parte anteriore della bocca | 44% | Moderata |
Distoangolare | Corona inclinata verso la parte posteriore della bocca | 6% | Alta |
Orizzontale | Corona perpendicolare al secondo molare | 3% | Alta |
Verticale | Posizione normale ma bloccata da osso/gengiva | 38% | Variabile |
Buccoangolare | Corona inclinata verso la guancia | 5% | Moderata |
Linguoangolare | Corona inclinata verso la lingua | 4% | Moderato |
La relazione tra i denti del giudizio e le strutture anatomiche critiche richiede una precisa valutazione preoperatoria. Il nervo alveolare inferiore attraversa la mandibola, fornendo sensibilità al labbro inferiore e al mento. Circa il 12% al 20% dei terzi molari mandibolari dimostrano sovrapposizione radiografica con questo canale nervoso, aumentando i rischi di parestesia durante l'estrazione (Guerrero et al., 2020). Allo stesso modo, i terzi molari mascellari possono proiettare radici nel seno mascellare, creando potenziali rischi di comunicazione oroantrale.
Quando è necessaria la rimozione dei denti del giudizio?
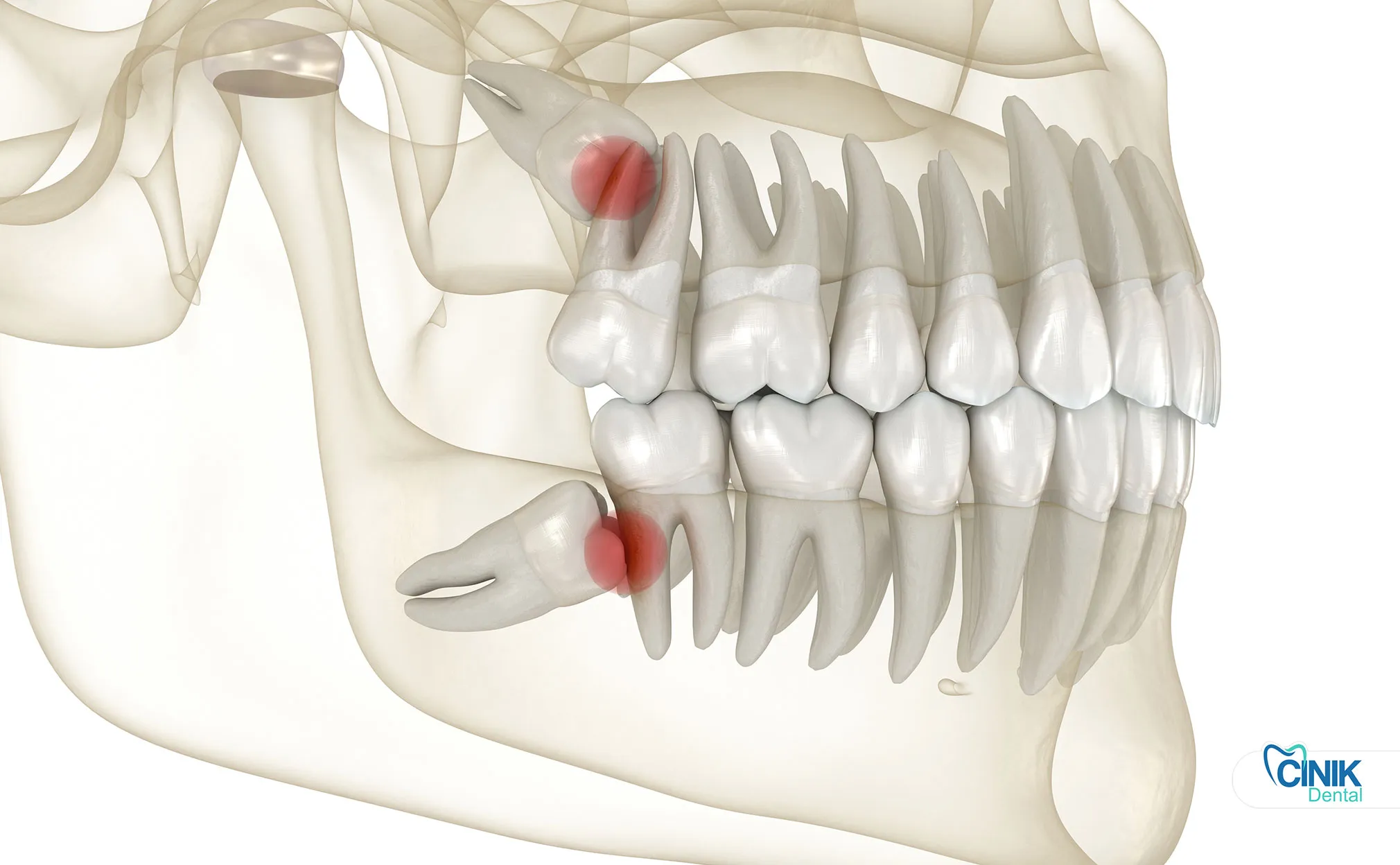
La rimozione è necessaria quando i denti causano dolore, infezione, cisti o danni ai denti adiacenti. I denti del giudizio asintomatici e sani potrebbero non richiedere l'estrazione.
La decisione clinica riguardante l'estrazione del terzo molare bilancia indicazioni assolute, considerazioni relative e controindicazioni. L'odontoiatria basata sull'evidenza enfatizza la valutazione individualizzata piuttosto che la rimozione profilattica universale.
Quali sono le indicazioni assolute per l'estrazione?
Le indicazioni assolute includono dolore attivo, infezioni ricorrenti, cisti o tumori e danni ai denti vicini, queste condizioni richiedono la rimozione indipendentemente dall'età del paziente.
Le indicazioni assolute stabiliscono criteri non negoziabili per l'intervento chirurgico:
Infiammazione sintomatica e dolore: Il disagio persistente che origina dalla regione del terzo molare indica una patologia attiva che richiede risoluzione.
Pericoronite ricorrente: L'infiammazione del tessuto molle opercolare che copre i denti parzialmente erotti colpisce circa il 15% dei giovani adulti con terzi molari mandibolari (Falci et al., 2017). Episodi ripetuti richiedono un trattamento definitivo.
Infezione e formazione di ascessi: Le infezioni odontogene possono progredire verso infezioni degli spazi fasciali potenzialmente letali senza un intervento tempestivo.
Cisti e tumori: Le cisti dentigere associate ai terzi molari inclusi possono causare una significativa distruzione ossea se non trattate. L'incidenza del cambiamento cistico varia dallo 0,5% al 3% per dente incluso (Matzen et al., 2019).
Riassorbimento delle radici dei denti adiacenti: Il riassorbimento esterno delle radici del secondo molare da parte dei terzi molari inclusi rappresenta un'indicazione assoluta per l'estrazione immediata.
Quali sono le indicazioni relative per l'estrazione?
Le indicazioni relative includono esigenze ortodontiche, preoccupazioni parodontali e considerazioni preventive, che richiedono un'analisi individualizzata del rapporto rischio-beneficio.
Le indicazioni relative richiedono un'attenta deliberazione tra clinici e pazienti:
Considerazioni ortodontiche: I terzi molari possono contribuire all'affollamento anteriore, sebbene questa relazione rimanga scientificamente controversa. Alcuni ortodontisti raccomandano l'estrazione per preservare l'allineamento ottenuto attraverso il trattamento (Kara et al., 2018).
Rischio di malattia parodontale: I terzi molari ritenuti creano tasche parodontali inaccessibili distalmente ai secondi molari. Gli studi dimostrano che l'estrazione migliora la salute parodontale nei denti adiacenti (Kugelberg et al., 2020).
Rischio di carie: I denti del giudizio parzialmente erotti sviluppano carie a tassi superiori rispetto ai denti completamente erotti a causa delle difficoltà di igiene. Inoltre, le inclusioni mesioangolari promuovono carie sulle superfici distali dei secondi molari.
Dibattito sulla rimozione profilattica: L'estrazione preventiva dei terzi molari asintomatici rimane controversa. I sostenitori citano la riduzione dei rischi di complicazioni future, mentre gli oppositori sottolineano le preoccupazioni sulla morbilità chirurgica e sull'efficacia dei costi (NHS Centre for Reviews and Dissemination, 2018).
Quando NON Dovrebbero Essere Rimossi i Denti del Giudizio?
L'estrazione è controindicata quando i denti sono asintomatici e privi di malattie, o quando i rischi chirurgici superano i potenziali benefici a causa dello stato di salute del paziente.
Le controindicazioni proteggono i pazienti da danni non necessari:
Denti asintomatici e privi di patologie: L'Associazione Americana dei Chirurghi Orali e Maxillo-Facciali supporta la conservazione con monitoraggio periodico quando non esistono malattie (AAOMS, 2019).
Pazienti ad alto rischio chirurgico: Malattie sistemiche non controllate, alcune condizioni cardiache o età estrema possono controindicare l'estrazione elettiva.
Prossimità a strutture vitali: Quando le radici sono a stretto contatto con il nervo alveolare inferiore, la coronectomia può sostituire l'estrazione.
Come Diagnosticano e Pianificano i Dentisti il Trattamento dei Denti del Giudizio?
La diagnosi combina l'esame clinico con l'imaging radiografico, inclusi i raggi X panoramici e le scansioni CBCT 3D per casi complessi che coinvolgono la prossimità del nervo.
Una diagnosi accurata e una stratificazione del rischio sono alla base di risultati di successo nella rimozione dei denti del giudizio. Il protocollo diagnostico integra molteplici modalità di valutazione.
L'esame clinico valuta:
Stato di eruzione e accessibilità
Condizione parodontale dei denti adiacenti
Presenza di gonfiore, drenaggio o fistole
Funzione dell'articolazione temporomandibolare
Capacità di apertura della bocca (distanza interincisale)
L'imaging radiografico fornisce informazioni anatomiche essenziali:
La radiografia panoramica (OPG) serve come strumento di screening iniziale standard. Questa immagine bidimensionale rivela:
Angolazione del dente e profondità di inclusione
Morfologia e curvatura della radice
Relazione con i denti adiacenti
Posizionamento approssimativo del canale nervoso
La Tomografia Computerizzata Cone Beam (CBCT) diventa indicata quando:
Il nervo alveolare inferiore appare sovrapposto alle radici
L'anatomia complessa della radice suggerisce difficoltà chirurgiche
Radiografie precedenti indicano un potenziale coinvolgimento del seno
La valutazione preoperatoria richiede precisione tridimensionale
La ricerca di Guerrero et al. (2020) dimostra che la valutazione CBCT riduce i tassi di lesioni nervose del 40% rispetto alla pianificazione basata su panoramica nei casi ad alto rischio.
Tabella 4: Parametri di Stratificazione del Rischio
Fattore | Basso Rischio | Rischio Moderato | Alto Rischio |
Età del paziente | <25 anni | 25-35 anni | >35 anni |
Profondità di impatto | Livello A (livello della corona) | Livello B (livello osseo) | Livello C (osso profondo) |
Morfologia della radice | Conica, fusa | Due radici separate | Dilacerata, uncinate |
Relazione con il nervo | Separazione chiara | Sovrapposizione | Avvolgimento della radice |
Densità ossea | Normale | Sclerotica | Estremamente densa |
Il consenso informato rappresenta un requisito etico e legale fondamentale. I pazienti devono comprendere:
L'indicazione specifica per la loro procedura
Opzioni di trattamento alternative
Benefici previsti e rischi potenziali
Traiettoria di recupero prevista
Quali tecniche chirurgiche utilizzano i chirurghi orali per l'estrazione del dente del giudizio?
Le tecniche variano dall'estrazione semplice per i denti erotti alla rimozione chirurgica complessa che coinvolge la rimozione dell'osso, la sezionatura del dente e approcci di risparmio del nervo come la coronectomia.
L'estrazione moderna del terzo molare comprende una gamma di approcci chirurgici adattati alle presentazioni anatomiche individuali.
Quali sono i principali tipi di estrazione?
Le estrazioni sono classificate come semplici (completamente erotti) o chirurgiche (inclusi), con i casi chirurgici che richiedono incisioni, rimozione ossea e spesso sezionamento del dente.
L'estrazione semplice si applica ai denti del giudizio completamente erotti, non inclusi, con strutture di corona e radice accessibili. La procedura utilizza elevatori e pinze senza incisioni nei tessuti molli o rimozione ossea.
L'estrazione chirurgica riguarda i denti inclusi o parzialmente erotti che richiedono:
Elevazione del lembo mucoperiosteo
Osteotomia (rimozione ossea)
Sezionamento del dente (odontectomia)
Sutura per la chiusura della ferita
Cosa comporta la procedura chirurgica passo dopo passo?
La procedura prevede la somministrazione di anestesia, incisione dei tessuti, rimozione ossea se necessario, estrazione del dente e chiusura della ferita, tipicamente completata in 30-60 minuti.
La scelta dell'anestesia dipende dalla complessità della procedura e dalla preferenza del paziente:
Tabella 5: Opzioni di anestesia per la chirurgia del terzo molare
Tipo | Indicazioni | Vantaggi | Considerazioni |
Anestesia locale | Estrazioni semplici, pazienti collaborativi | Recupero rapido, basso costo | Consapevolezza del paziente mantenuta |
Sedazione cosciente | Pazienti ansiosi, inclusioni moderate | Riduzione dell'ansia, amnesia | Richiede accompagnamento, monitoraggio |
Anestesia generale | Casi complessi, estrazioni multiple | Incoscienza completa | Rischio maggiore, recupero più lungo |
La sequenza chirurgica segue protocolli standardizzati:
Incisione e sollevamento del lembo: Un design a tre angoli o a busta fornisce accesso preservando l'apporto di sangue.
Osteotomia: Manipoli chirurgici ad alta velocità o dispositivi piezoelettrici rimuovono l'osso sovrastante, esponendo la corona e stabilendo punti di presa.
Sezionamento del dente: Denti multi-radicolati o impattati orizzontalmente richiedono segmentazione in componenti gestibili. I modelli di sezionamento comuni includono:
Bisezione verticale per impattazioni mesioangolari
Separazione corona-radice per impattazioni profonde
Sezionamento orizzontale per casi distoangolari
Estrazione: Elevatori e pinze rimuovono le sezioni del dente proteggendo le strutture adiacenti.
Debridement dell'alveolo: Un curettage accurato rimuove i residui follicolari e i frammenti ossei.
Sutura: Suture riassorbibili o non riassorbibili avvicinano i tessuti; la chiusura primaria riduce il rischio di alveolite secca.
Quali tecniche alternative preservano la funzione nervosa?
La coronectomia trattiene intenzionalmente le radici quando entrano in contatto con il nervo alveolare inferiore, riducendo significativamente il rischio di danni permanenti al nervo.
La coronectomia (odontectomia parziale) rappresenta un'alternativa che preserva il nervo quando le radici entrano in contatto intimo con il nervo alveolare inferiore. Questa tecnica prevede:
Rimozione della corona clinica
Ritenzione intenzionale delle radici in situ
Documentazione e educazione del paziente riguardo alle radici trattenute
Le revisioni sistematiche di Patel et al. (2019) riportano tassi di lesioni nervose inferiori all'1% con la coronectomia rispetto al 4-8% con l'estrazione tradizionale nei casi ad alto rischio. Tuttavia, le radici trattenute possono migrare o richiedere un intervento futuro nel 10-20% dei casi.
Le tecniche minimamente invasive continuano ad evolversi:
Chirurgia piezoelettrica: Il taglio osseo ultrasonico riduce i danni termici e migliora la precisione
Estrazione assistita da laser: I laser per tessuti molli minimizzano il sanguinamento e il disagio postoperatorio
Guida endoscopica: Visualizzazione migliorata per relazioni anatomiche complesse
Come dovrebbero gestire i pazienti il recupero dopo la rimozione dei denti del giudizio?
Il recupero progredisce attraverso la cura postoperatoria immediata (0-24 ore), la guarigione a breve termine (1-7 giorni) e la rigenerazione tissutale a lungo termine (settimane a mesi), con protocolli specifici per ciascuna fase.
Il recupero ottimale dalla chirurgia dei denti del giudizio richiede protocolli di cura appropriati per la fase che affrontano i processi di guarigione fisiologica.
Cosa succede durante la fase postoperatoria immediata?
Le prime 24 ore si concentrano sul controllo del sanguinamento, sulla gestione del dolore e del gonfiore e sulla protezione del coagulo di sangue che consente una corretta guarigione.
La gestione dell'emostasi inizia immediatamente dopo l'estrazione:
Pressione ferma con garza per 30-60 minuti
Evitare risciacqui o sputi per prevenire lo spostamento del coagulo
Elevazione della testa per ridurre la tendenza al sanguinamento
Il controllo del dolore e del gonfiore utilizza approcci multimodali:
Farmaci antinfiammatori non steroidei (FANS) programmati come ibuprofene 400-600mg ogni 6 ore
Acetaminofene per il dolore improvviso o controindicazioni ai FANS
Applicazione di ghiaccio (20 minuti acceso, 20 minuti spento) durante le prime 24 ore
La ricerca di Bailey et al. (2019) dimostra che l'analgesia preventiva riduce i punteggi del dolore postoperatorio del 40% rispetto al dosaggio reattivo.
Cosa dovrebbero aspettarsi i pazienti durante il recupero a breve termine?
I giorni 1-7 coinvolgono il picco del gonfiore a 48-72 ore, modifiche dietetiche verso cibi morbidi e una manutenzione attenta dell'igiene orale senza disturbare i siti chirurgici.
La progressione del gonfiore segue schemi prevedibili:
Giorno 1: Risposta infiammatoria iniziale
Giorni 2-3: Si verifica il picco del gonfiore
Giorni 4-7: Inizia la risoluzione graduale
Le raccomandazioni dietetiche danno priorità alla nutrizione proteggendo i siti chirurgici:
Tabella 6: Linee Guida Dietetiche Postoperatorie
Periodo | Cibi Raccomandati | Cibi da Evitare |
Giorni 1-2 | Yogurt, salsa di mele, frullati (senza cannuccia), purè di patate | Liquidi caldi, cibi piccanti, consistenze croccanti |
Giorni 3-5 | Uova strapazzate, pasta, pesce morbido, verdure cotte | Semi, noci, patatine, caramelle appiccicose |
Giorni 6-14 | Ritorno graduale alla dieta normale | Cibi duri e appuntiti vicino ai siti di estrazione |
Le modifiche all'igiene orale bilanciano la pulizia con la protezione del coagulo:
Risciacqui delicati con acqua salata a partire da 24 ore dopo l'intervento
Evitare collutori commerciali contenenti alcol
Spazzolatura attenta delle aree non chirurgiche
Nessuna irrigazione delle cavità fino alla fase di guarigione appropriata
Quanto Tempo Occorre per una Guarigione Completa?
La guarigione dei tessuti molli si completa in 2-4 settimane, mentre la rigenerazione ossea richiede 3-6 mesi, con età e gravità dell'impatto che influenzano i tempi.
La guarigione a lungo termine comprende la rigenerazione dei tessuti:
Epithelializzazione: Chiusura della mucosa entro 2-4 settimane
Rimodellamento osseo: Riempimento della cavità e ripristino corticale in 3-6 mesi
Ritorno funzionale: Masticazione e sensazione normali tipicamente entro 2 settimane
Tabella 7: Traguardi della Linea Temporale di Guarigione
Parametro di Guarigione | Linea Temporale Tipica | Fattori Influenzanti |
Emostasi | 2-6 ore | Farmaci, salute sistemica |
Chiusura dei tessuti molli | 7-14 giorni | Igiene orale, stato del fumo |
Inizio riempimento osseo | 2-4 settimane | Età, apporto di sangue |
Rimodellamento osseo completo | 3-6 mesi | Profondità dell'impatto, malattia sistemica |
Normalizzazione della sensazione | 2-8 settimane | Prossimità del nervo, trauma chirurgico |
Quali complicazioni possono verificarsi dopo la rimozione del dente del giudizio?
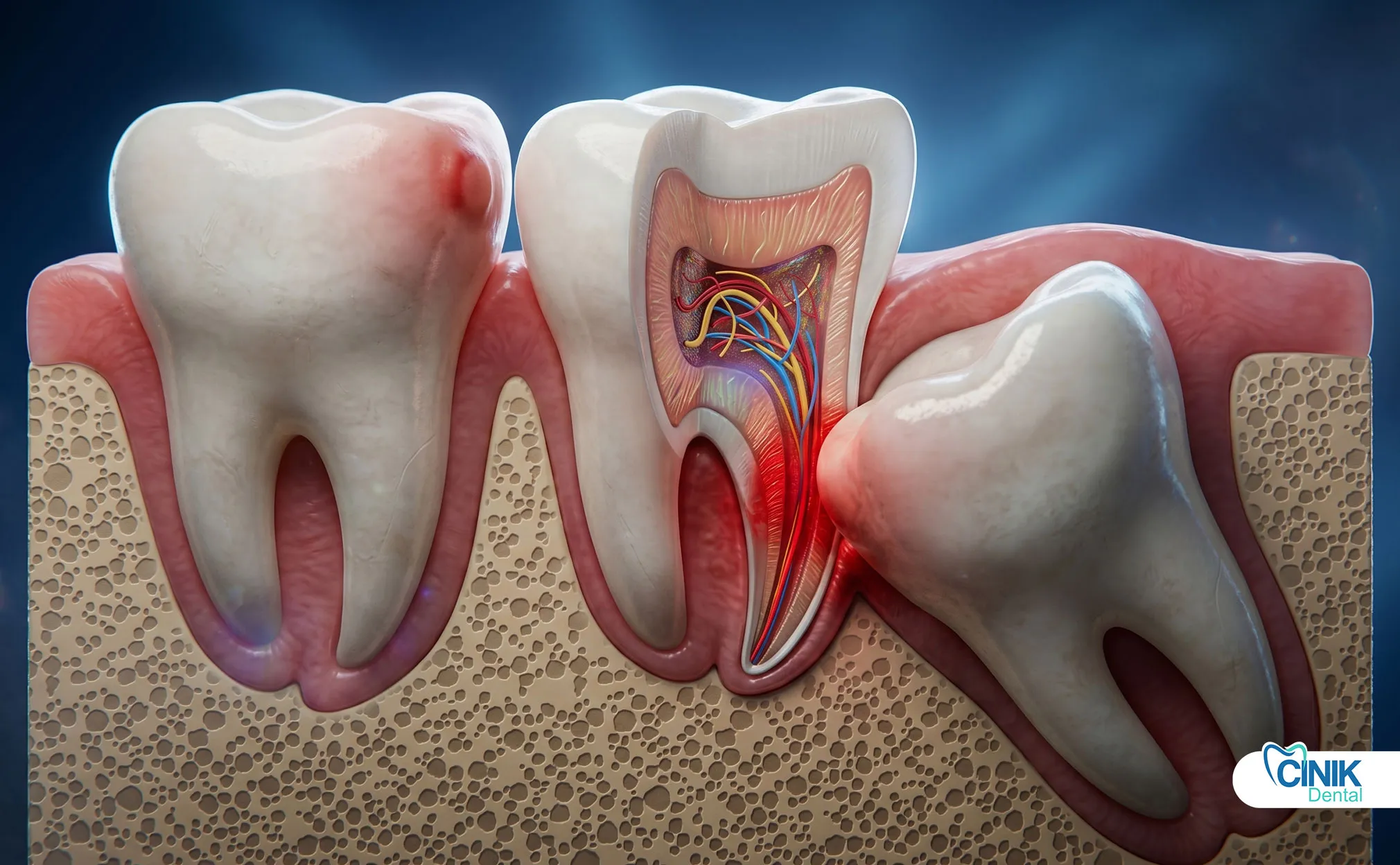
Le complicazioni variano da problemi comuni come dolore e gonfiore a condizioni gravi tra cui alveolite secca, lesioni nervose e infezioni, con tassi complessivi tra il 4,6% e il 30,9% a seconda dei fattori di rischio.
Comprendere le complicazioni della chirurgia orale consente prevenzione, riconoscimento precoce e intervento appropriato.
Quali sono i problemi postoperatori più comuni?
Dolore, gonfiore, lividi e limitata apertura della bocca (trisma) colpiscono la maggior parte dei pazienti in vari gradi ma solitamente si risolvono entro una settimana.
Le risposte infiammatorie attese includono:
Dolore: Moderato a grave nel 60-80% dei pazienti durante le prime 48 ore
Gonfiore: Quasi universale, con picco a 48-72 ore
Trisma: Limitata apertura della bocca colpisce il 30-50% dei pazienti
Lividi: Ecchimosi appare nel 10-20% dei casi, particolarmente con chirurgia mandibolare
Queste manifestazioni rappresentano risposte fisiologiche normali piuttosto che vere complicazioni, sebbene richiedano educazione del paziente e cure di supporto.
Quali complicazioni maggiori richiedono attenzione immediata?
Le complicazioni maggiori includono alveolite secca (incidenza del 2-5%), infezione (1-2%) e lesioni nervose (0,5-2%), con l'alveolite secca che è la complicazione significativa più comune.
L'alveolite secca (osteite alveolare) richiede particolare attenzione a causa della sua frequenza e gravità:
Patofisiologia: La perdita prematura del coagulo di sangue espone l'osso sottostante, impedendo la guarigione normale e causando intenso dolore attraverso l'infiammazione ossea.
Presentazione clinica:
Dolore severo e pulsante che inizia 2-4 giorni dopo l'estrazione
Cavità vuota visibile con osso grigiastro esposto
Odore e sapore sgradevoli
Irradiazione all'orecchio o alla tempia (con siti mandibolari)
Fattori di rischio (Blum, 2018):
Fumo (aumenta il rischio di 3-5 volte)
Uso di contraccettivi orali
Infezione preesistente
Tecnica di estrazione traumatica
Scarsa compliance postoperatoria
Strategie di prevenzione:
Collutori antisettici (clorexidina) pre- e post-operatori
Chiusura primaria della ferita quando possibile
Evitare fumo e cannucce
Antibiotici sistemici nei casi ad alto rischio
L'infezione si manifesta come:
Aumento del dolore dopo un miglioramento iniziale
Drenaggio purulento
Febbre e malessere
Linfoadenopatia
Classificazioni delle lesioni nervose:
Nervo alveolare inferiore: Intorpidimento del labbro inferiore/mento (0,5-2% temporaneo, <0,1% permanente)
Nervo linguale: Intorpidimento della lingua/alterazione del gusto (0,2-2% temporaneo, <0,1% permanente)
Tabella 8: Tassi di Incidenza delle Complicazioni
Complicazione | Incidenza | Fattori di Rischio |
Alveolite secca | 2-5% | Fumo, sesso femminile, denti inferiori |
Infezione | 1-2% | Immunocompromissione, scarsa igiene |
Sanguinamento
0,5-1%
Anticoagulanti, disturbi della coagulazione
Lesione nervosa (temporanea)
0,5-5%
Età >25, impatto profondo, prossimità del nervo
Lesione nervosa (permanente)
<0,5%
Tecnica chirurgica, variazione anatomica
Frattura/rimanenza della radice
2-8%
Curvatura della radice, anchilosi
Quali sono le migliori pratiche per la cura postoperatoria e la gestione del dolore?
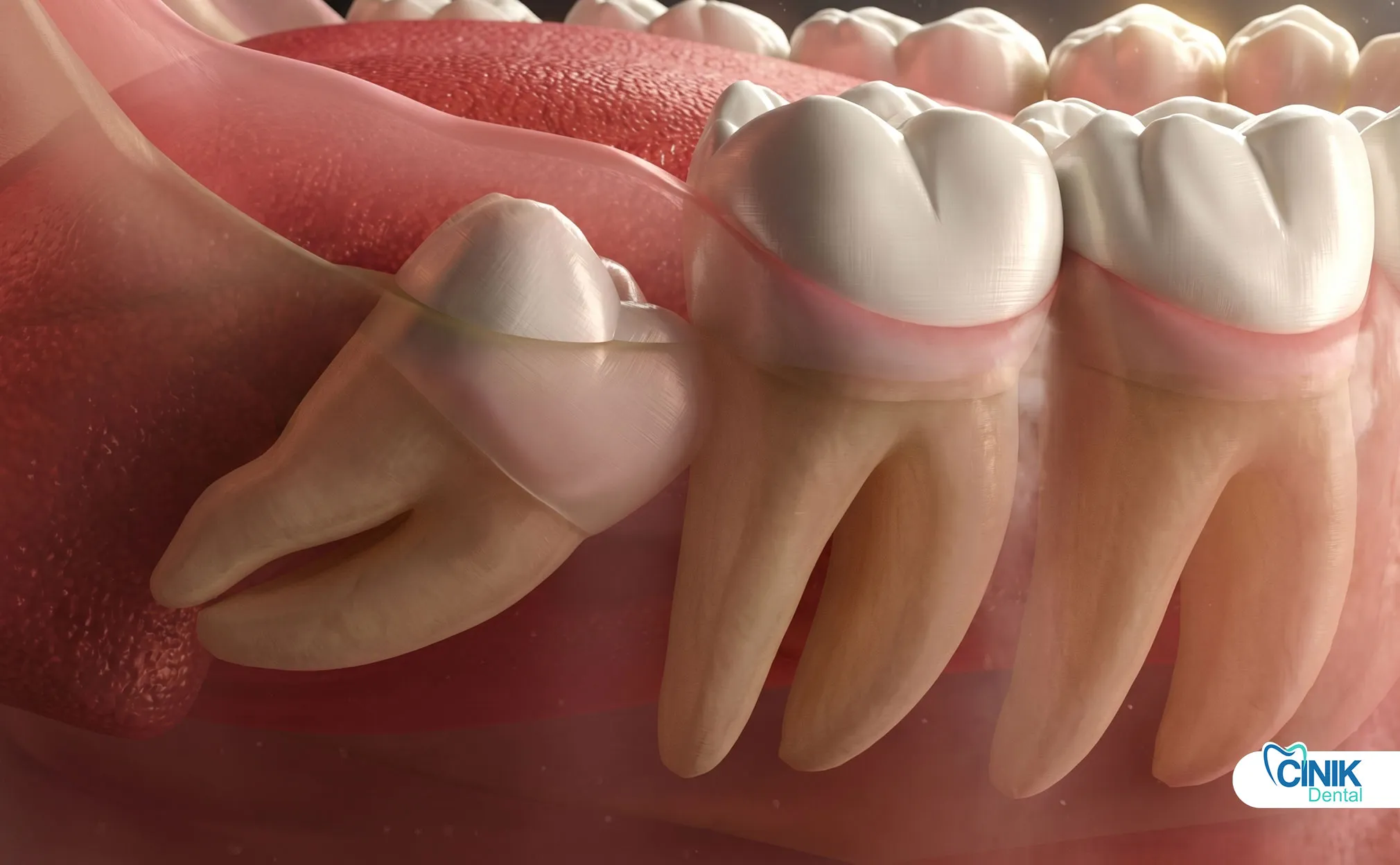
Una gestione efficace combina FANS programmati, terapia del ghiaccio, modifiche comportamentali (niente fumo/cannucce) e un'attenta igiene orale per minimizzare le complicazioni e accelerare la guarigione.
I protocolli di assistenza post-estrazione basati su evidenze ottimizzano i risultati e la soddisfazione del paziente.
Come dovrebbe essere gestito il dolore dopo l'estrazione?
La gestione del dolore si basa principalmente su FANS come l'ibuprofene, con paracetamolo come aggiunta o alternativa, evitando gli oppioidi quando possibile a causa degli effetti collaterali e dei rischi di dipendenza.
I protocolli analgesici seguono strategie multimodali:
Terapia di prima linea: I FANS forniscono un sollievo superiore dal dolore dentale attraverso meccanismi anti-infiammatori e analgesici. Ibuprofene 400-800mg ogni 6-8 ore, o naprossene 250-500mg due volte al giorno, controllano efficacemente la maggior parte del disagio postoperatorio (Moore e Hersh, 2020).
Farmaci aggiuntivi:
Paracetamolo 500-1000mg ogni 6 ore per i pazienti con controindicazioni ai FANS
La combinazione ibuprofene/paracetamolo mostra un'efficacia superiore rispetto a ciascun agente da solo
Oppioidi riservati per casi gravi o intolleranza ai FANS
Tabella 9: Gerarchia della Gestione del Dolore
Gravità del Dolore | Approccio Raccomandato | Esempio di Regime |
Lieve | Monoterapia con FANS | Ibuprofene 400mg ogni 6 ore |
Moderato | FANS + paracetamolo | Ibuprofene 600mg + paracetamolo 500mg ogni 6 ore |
Grave | Multi-modale con possibile oppioide | Sopra + ossicodone 5mg ogni 4-6 ore PRN |
Quando Sono Necessari Gli Antibiotici?
Gli antibiotici di routine non sono raccomandati per pazienti sani che si sottopongono a estrazioni standard, ma sono indicati per pazienti immunocompromessi, infezioni attive o casi chirurgici ad alto rischio.
Indicazioni per antibiotici (linee guida AAOMS, 2019):
Immunocompromissione sistemica
Infezione preoperatoria attiva
Durata chirurgica prolungata (>1 ora)
Condizioni mediche specifiche (diabete con scarso controllo, malattia valvolare cardiaca)
Quando indicato, amoxicillina 500mg tre volte al giorno per 5-7 giorni serve come terapia di prima linea, con clindamicina 300mg quattro volte al giorno per i pazienti allergici alla penicillina.
Quali Raccomandazioni Comportamentali Promuovono la Guarigione?
I pazienti dovrebbero evitare di fumare e usare cannucce per almeno 72 ore, mantenere un'igiene orale accurata senza disturbare i coaguli e seguire specifiche linee guida dietetiche per prevenire l'alveolite secca e l'infezione.
Modifiche comportamentali critiche:
Cessazione del fumo: L'uso di tabacco compromette significativamente la guarigione attraverso vasocostrizione, ridotta fornitura di ossigeno e interruzione meccanica. L'evitamento completo per un minimo di 72 ore, preferibilmente una settimana, riduce il rischio di alveolite secca del 60% (Larsen e Zarate, 2017).
Evitamento delle cannucce: La pressione negativa del succhiare rimuove i coaguli di sangue protettivi. I pazienti devono evitare cannucce, sputare e risciacqui vigorosi per 72 ore.
Protocollo di igiene orale:
Nessun risciacquo per le prime 24 ore
Risciacqui delicati con acqua salata (½ cucchiaino di sale in acqua tiepida) 3-4 volte al giorno a partire dal giorno 2
Evitamento dello spazzolino morbido sui siti chirurgici per una settimana
Risciacqui con clorexidina se prescritti
Attività fisica: Limitare l'esercizio fisico intenso per 48-72 ore per ridurre il rischio di sanguinamento e supportare la stabilizzazione del coagulo.
Come Richiedono Approcci Modificati le Popolazioni Speciali?
Bambini, pazienti anziani, individui con compromissioni mediche e donne in gravidanza richiedono valutazioni personalizzate, modifiche nei tempi e nelle tecniche per garantire sicurezza e risultati ottimali.
L'estrazione del terzo molare nelle popolazioni speciali richiede protocolli individualizzati.
Quali Considerazioni si Applicano ai Pazienti Pediatrici e Adolescenti?
Una valutazione precoce (età 16-17) identifica i modelli di impatto quando le radici sono formate al 50-75%, consentendo un intervento chirurgico più semplice con guarigione più rapida e tassi di complicazione inferiori.
Vantaggi pediatrici includono:
Formazione incompleta delle radici che facilita un'elevazione più semplice
Maggiore elasticità ossea che riduce il rischio di fratture
Capacità di guarigione migliorata
Tassi di lesioni nervose inferiori dovuti alla morfologia delle radici in sviluppo
La finestra di intervento ottimale si verifica tipicamente tra i 17 e i 25 anni, bilanciando l'accessibilità chirurgica con un sufficiente sviluppo delle radici per l'estrazione senza fratture.
Quali Sfide Presentano i Pazienti Anziani?
I pazienti oltre i 35 anni sperimentano una maggiore difficoltà chirurgica a causa dell'osso denso, della formazione completa delle radici e della guarigione più lenta, richiedendo tempi di recupero prolungati e aspettative modificate.
Modifiche legate all'età:
Densità ossea: L'osso sclerotico aumenta la difficoltà chirurgica e il tempo operatorio
Capacità di guarigione: La ridotta vascolarizzazione e attività cellulare prolungano il recupero
Comorbidità: Malattie cardiovascolari, diabete e osteoporosi richiedono un'ottimizzazione medica
Interazioni farmacologiche: Anticoagulanti, bifosfonati e immunosoppressori necessitano di coordinamento con i fornitori di assistenza medica
Come Devono Essere Gestiti i Pazienti con Compromissioni Mediche?
I pazienti con disturbi emorragici, immunosoppressione o malattie sistemiche non controllate richiedono una consultazione medica preoperatoria, approcci chirurgici modificati e potenzialmente cure ospedaliere.
Considerazioni specifiche:
Disturbi emorragici: L'emofilia, la malattia di von Willebrand e la terapia anticoagulante richiedono una consultazione ematologica e potenziali protocolli di sostituzione dei fattori o di bridging.
Immunosoppressione: I destinatari di trapianti d'organo, i pazienti in chemioterapia e i malati di malattie autoimmuni necessitano di profilassi antibiotica e monitoraggio delle infezioni.
Malattie cardiovascolari: Angina instabile, infarto miocardico recente o ipertensione grave possono controindicare la chirurgia elettiva.
Quali Precauzioni Si Applicano Durante la Gravidanza?
Le estrazioni elettive sono posticipate fino al postpartum; le procedure di emergenza vengono eseguite nel secondo trimestre con anestesia minima e senza farmaci teratogeni.
Protocolli di gravidanza:
Tempistica: Il secondo trimestre (settimane 14-20) rappresenta la finestra di intervento più sicura se l'estrazione di emergenza è inevitabile.
Anestesia: Anestetici locali senza epinefrina (o a concentrazioni minime) ed evitamento di sedativi.
Posizionamento: Spostamento uterino a sinistra dopo 20 settimane per prevenire la sindrome ipotensiva supina.
Radiografia: Evitamento a meno che non sia essenziale, con schermatura addominale quando inevitabile.
Quali Progressi Tecnologici Stanno Trasformando la Chirurgia dei Denti del Giudizio?
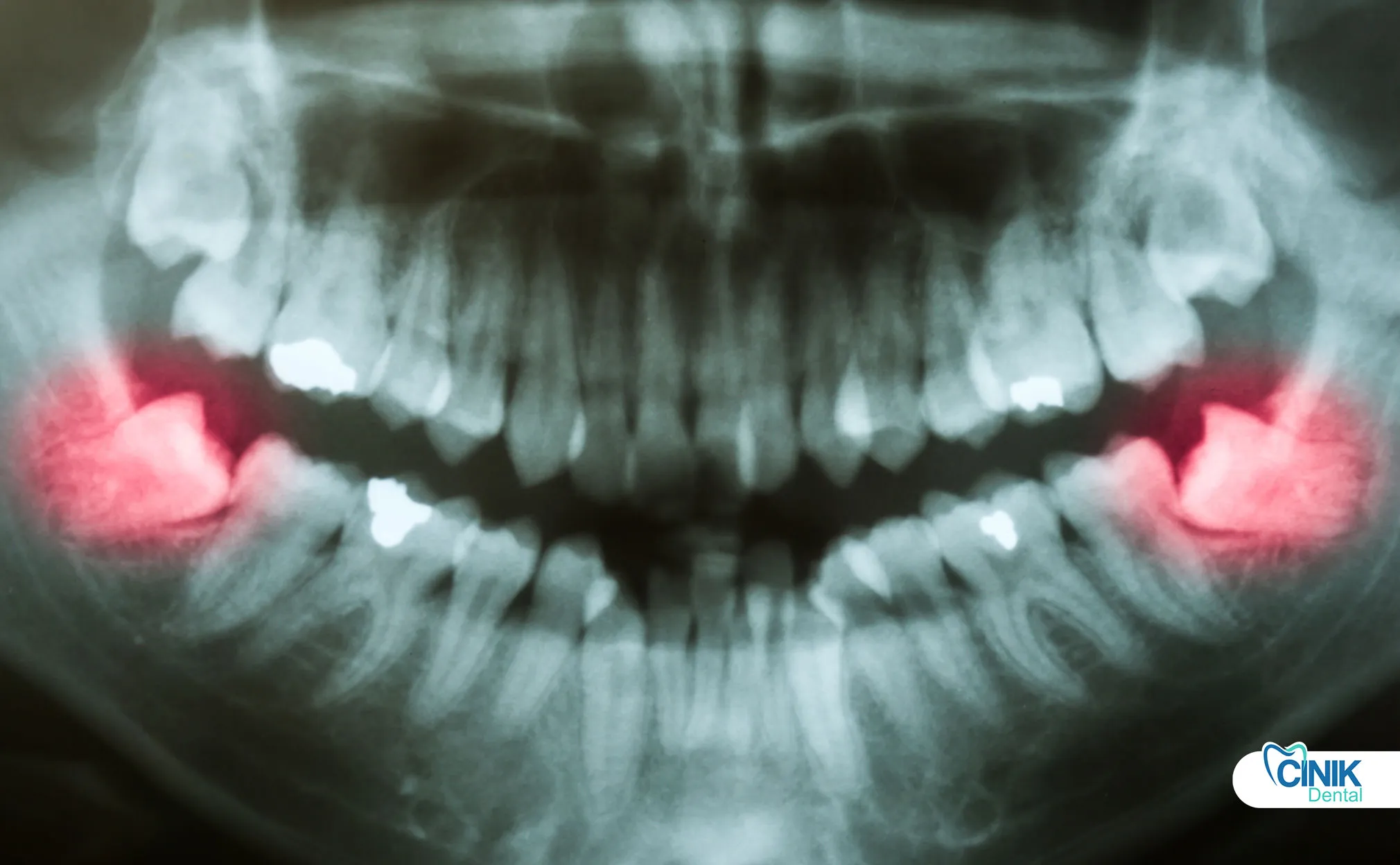
L'imaging digitale, la chirurgia guidata da computer, i dispositivi piezoelettrici e l'intelligenza artificiale stanno migliorando la precisione, riducendo le complicazioni e personalizzando la pianificazione del trattamento.
L'estrazione contemporanea del terzo molare incorpora sempre più innovazioni tecnologiche che migliorano la sicurezza e i risultati.
Come Migliora l'Imaging Digitale la Pianificazione Chirurgica?
La CBCT fornisce una visualizzazione tridimensionale delle relazioni dente-nervo, consentendo una pianificazione preoperatoria precisa e riducendo i tassi di lesioni nervose fino al 40% rispetto alle radiografie tradizionali.
La tecnologia Cone Beam CT offre:
Risoluzione sub-millimetrica delle strutture anatomiche
Mappatura tridimensionale del canale nervoso
Simulazione chirurgica virtuale
Fabbricazione di guide chirurgiche per casi complessi
Quale Ruolo Svolge la Chirurgia Guidata?
La progettazione e produzione assistita da computer (CAD/CAM) creano guide chirurgiche specifiche per il paziente che ottimizzano il posizionamento e la profondità dell'osteotomia, particolarmente utili per denti profondamente inclusi.
Benefici della chirurgia guidata:
Riduzione del tempo operatorio
Minimizzazione del trauma tissutale
Risultati prevedibili in casi complessi
Applicazioni di formazione migliorate per i residenti
Come Migliorano la Sicurezza i Dispositivi Piezoelettrici?
I dispositivi a ultrasuoni per il taglio osseo risparmiano i tessuti molli (nervi, vasi) mentre tagliano con precisione l'osso, riducendo significativamente i rischi di lesioni nervose e sanguinamento.
Vantaggi della chirurgia piezoelettrica (Sortino et al., 2018):
Taglio selettivo solo del tessuto mineralizzato
Migliorata visibilità grazie all'effetto di cavitazione
Ridotto danno termico rispetto agli strumenti rotativi
Minore dolore e gonfiore postoperatorio
L'Intelligenza Artificiale Può Assistere nella Pianificazione del Trattamento?
Gli algoritmi di IA analizzano le immagini radiografiche per prevedere la difficoltà di inclusione, il rischio di lesioni nervose e gli approcci chirurgici ottimali, supportando il processo decisionale clinico e il counseling del paziente.
Applicazioni di apprendimento automatico:
Classificazione automatizzata dell'impatto
Algoritmi di stratificazione del rischio
Modellazione predittiva per lesioni nervose
Previsione degli esiti postoperatori
Quali risultati possono aspettarsi i pazienti dalla rimozione del dente del giudizio?
I tassi di successo superano il 95% per le estrazioni non complicate, con la maggior parte dei pazienti che sperimenta significativi miglioramenti della qualità della vita e ritorno alle normali attività entro 3-7 giorni.
Gli esiti a lungo termine del recupero dalla chirurgia del dente del giudizio generalmente favoriscono l'intervento quando esistono indicazioni appropriate.
Quanto è efficace la procedura?
I tassi di successo dell'estrazione variano dal 95% al 98% per i casi di routine, con complicazioni tipicamente minori e gestibili; radici trattenute o lesioni nervose si verificano in meno del 5% dei casi.
Le metriche di successo includono:
Rimozione completa del dente (o successo della coronectomia intenzionale)
Risoluzione dei sintomi preoperatori
Conservazione della vitalità del dente adiacente
Assenza di lesioni nervose permanenti
Soddisfazione del paziente con il processo e il risultato
Quali sono i benefici a lungo termine per la salute orale?
La rimozione dei terzi molari problematici elimina il dolore e i rischi di infezione, previene danni ai denti adiacenti e migliora la salute parodontale nella dentizione posteriore.
Benefici basati su evidenze (Guo e Lei, 2018):
Eliminazione della recidiva di pericoronite
Riduzione della progressione della malattia parodontale nei secondi molari
Prevenzione del riassorbimento radicolare nei denti adiacenti
Eliminazione del rischio di cisti e tumori
Miglior accesso all'igiene orale
Quanto velocemente possono i pazienti riprendere la vita normale?
La maggior parte dei pazienti torna al lavoro o a scuola entro 2-3 giorni, riprende una dieta normale entro una settimana e raggiunge un recupero funzionale completo entro due settimane, sebbene esista una variazione individuale.
Cronologia del ritorno alle attività:
Tabella 10: Linee guida per la ripresa delle attività
Attività | Tempo di Ritorno Tipico | Modifiche Richieste |
Lavoro/scuola sedentario | 2-3 giorni | Disponibilità di farmaci antidolorifici |
Attività fisica leggera | 3-5 giorni | Evitare posizioni a testa in giù |
Dieta normale | 5-7 giorni | Evitare cibi duri/taglienti |
Esercizio intenso | 7-10 giorni | Aumento graduale dell'intensità |
Sport di contatto | 10-14 giorni | Uso del paradenti raccomandato |
Funzione normale completa | 14 giorni | Esiste variazione individuale |
Come Affronta la Dentistica Preventiva i Denti del Giudizio?
Le strategie preventive enfatizzano il monitoraggio precoce, il tempismo dell'intervento basato sul rischio e la conservazione dei denti asintomatici con sorveglianza regolare piuttosto che la rimozione profilattica automatica.
La prospettiva della dentistica preventiva sui denti del giudizio inclusi è evoluta significativamente negli ultimi decenni.
I Denti del Giudizio Asintomatici Devono Essere Monitorati o Rimossi?
Le evidenze attuali supportano il monitoraggio dei terzi molari asintomatici e privi di malattia attraverso esami clinici e radiografici regolari piuttosto che l'estrazione automatica, dati i rischi chirurgici e i costi della rimozione profilattica.
Protocolli di monitoraggio per i terzi molari conservati:
Esame clinico annuale
Radiografia panoramica periodica (ogni 2-3 anni per denti stabili)
Educazione del paziente riguardo ai sintomi di allerta
Valutazione immediata in caso di dolore, gonfiore o cambiamenti
Le linee guida del National Institute for Health and Care Excellence (NICE) raccomandano di non rimuovere profilatticamente i terzi molari asintomatici, citando prove insufficienti di beneficio e rischi chirurgici documentati (NICE, 2020).
Qual è il Ruolo dell'Intervento Precoce?
La valutazione precoce tra i 16 e i 20 anni consente l'identificazione dei modelli di inclusione prima del completamento delle radici, permettendo un intervento chirurgico più semplice con tassi di complicazione inferiori se l'estrazione diventa necessaria.
Vantaggi dell'intervento precoce:
Lo sviluppo delle radici al 50-75% di completamento facilita la rimozione più semplice
La ridotta densità ossea migliora l'accesso chirurgico
Rischio ridotto di lesioni nervose grazie alla morfologia delle radici in sviluppo
Guarigione e recupero più rapidi
Prevenzione del danno ai denti adiacenti prima che si verifichi
Quali Sono le Implicazioni per la Salute Pubblica?
La gestione dei terzi molari influisce significativamente sull'allocazione delle risorse sanitarie, con la rimozione selettiva basata su evidenze che riduce gli interventi chirurgici non necessari mantenendo i risultati di salute orale della popolazione.
Considerazioni sulla salute pubblica:
Costo-efficacia delle strategie di rimozione selettiva rispetto a quelle universali
Accesso a cure chirurgiche orali specializzate
Educazione del paziente e decisioni informate
Impatto sulla qualità della vita della ritenzione rispetto all'estrazione
Conclusione: Bilanciare Rischi e Benefici nella Gestione dei Denti del Giudizio
La gestione ottimale dei denti del giudizio richiede una valutazione individualizzata che bilanci i rischi chirurgici con i potenziali benefici, con prove che supportano la rimozione selettiva basata su sintomi e patologie piuttosto che sull'estrazione universale.
La pratica contemporanea di rimozione dei denti del giudizio enfatizza decisioni personalizzate e basate su evidenze. Il passaggio dall'estrazione profilattica di routine all'intervento selettivo riflette una crescente comprensione dei rischi chirurgici e il riconoscimento che molti terzi molari rimangono asintomatici per tutta la vita.
I principi chiave che guidano la pratica moderna includono:
Trattamento basato sull'indicazione: Rimozione giustificata da patologie presenti o altamente probabili in futuro, non solo dalla presenza dei denti.
Stratificazione del rischio: Valutazione completa della difficoltà chirurgica, dei fattori del paziente e delle potenziali complicazioni.
Ottimizzazione del tempismo: Intervento durante finestre di sviluppo (tarda adolescenza a prima età adulta) quando le condizioni chirurgiche sono più favorevoli.
Selezione della tecnica: Applicazione di approcci chirurgici appropriati, comprese alternative che risparmiano i nervi quando indicato.
Consenso informato: Educazione approfondita del paziente riguardo alle alternative, ai rischi, ai benefici e al recupero previsto.
Assistenza post-operatoria di qualità: Protocolli post-operatori basati su evidenze che minimizzano le complicazioni e ottimizzano il comfort.
L'integrazione di imaging avanzato, tecniche minimamente invasive e intelligenza artificiale continua a perfezionare la sicurezza e l'efficacia dell'estrazione del terzo molare. Tuttavia, la tecnologia integra piuttosto che sostituire il giudizio clinico e l'abilità chirurgica.
I pazienti che affrontano decisioni sui denti del giudizio dovrebbero cercare consulenza con chirurghi orali e maxillo-facciali qualificati che possano fornire una valutazione individualizzata basata su evidenze attuali e presentazioni anatomiche specifiche. L'obiettivo rimane la preservazione della salute e della funzione orale riducendo al minimo la morbilità legata all'intervento.
Domande Frequenti
Quando Dovrebbero Essere Rimossi i Denti del Giudizio?
La rimozione è indicata quando i denti causano dolore, infezione, cisti, danni ai denti adiacenti o mostrano un alto rischio di problemi futuri; i denti asintomatici e sani possono essere monitorati invece.
I denti del giudizio richiedono l'estrazione quando presentano indicazioni assolute, tra cui infiammazione sintomatica, pericoronite ricorrente, infezione, formazione di cisti o danni ai denti adiacenti (Carter e Worthington, 2016). Le indicazioni relative includono considerazioni ortodontiche, rischio di malattia parodontale e prevenzione della carie. Tuttavia, i denti asintomatici senza patologia radiografica possono essere mantenuti con monitoraggio periodico, poiché la rimozione profilattica di denti sani espone i pazienti a rischi chirurgici non necessari senza benefici documentati a lungo termine (NICE, 2020).
L'estrazione dei denti del giudizio è dolorosa?
La procedura stessa è indolore grazie all'anestesia; il disagio postoperatorio è gestibile con FANS e di solito raggiunge il picco a 48-72 ore prima di risolversi entro una settimana.
L'anestesia moderna garantisce un intervento chirurgico senza dolore. Il disagio postoperatorio varia in base alla complessità dell'impatto ma segue schemi prevedibili controllabili con FANS programmati come ibuprofene 400-600mg ogni 6 ore (Moore e Hersh, 2020). Il dolore di solito raggiunge il picco a 48-72 ore e diminuisce significativamente entro il giorno 5. L'analgesia multimodale che combina ibuprofene e paracetamolo fornisce un sollievo superiore rispetto a ciascun agente da solo, mentre gli oppioidi sono raramente necessari e generalmente evitati a causa degli effetti collaterali.
Quanto tempo richiede il recupero?
La guarigione dei tessuti molli si completa in 2-4 settimane, il rimodellamento osseo richiede 3-6 mesi, ma la maggior parte dei pazienti riprende le normali attività entro 3-7 giorni a seconda della complessità dell'estrazione.
Il recupero comprende diverse fasi: emostasi immediata (ore), chiusura dei tessuti molli (1-2 settimane), ritorno funzionale (1-2 settimane) e rimodellamento osseo (3-6 mesi). La maggior parte dei pazienti torna al lavoro o a scuola entro 2-3 giorni dopo estrazioni semplici, o 3-5 giorni per impatti chirurgici. La guarigione completa dell'alveolo richiede mesi, ma questo processo avviene senza consapevolezza del paziente o restrizioni di attività (Anderson et al., 2019).
Quali sono i rischi di non rimuovere i denti del giudizio?
I denti del giudizio trattenuti comportano rischi di pericoronite, malattia parodontale, carie nei denti adiacenti, formazione di cisti (0,5-3%) e potenziale riassorbimento radicolare, sebbene molti rimangano senza problemi per tutta la vita.
I terzi molari trattenuti asintomatici possono sviluppare patologie nel tempo. I rischi includono pericoronite ricorrente (15% di incidenza nei giovani adulti), difetti parodontali distali ai secondi molari, carie nei denti adiacenti, cambiamenti cistici (0,5-3% per dente) e riassorbimento radicolare (Falci et al., 2017; Matzen et al., 2019). Tuttavia, molti denti del giudizio rimangono privi di malattie per tutta la vita, e la rimozione profilattica di routine espone i pazienti a rischi chirurgici certi per benefici futuri potenziali che potrebbero non materializzarsi mai.
Cosa posso mangiare dopo l'intervento chirurgico?
Consuma inizialmente cibi morbidi e freschi (yogurt, purea di mele, frullati senza cannucce), passando a uova strapazzate e pasta entro i giorni 3-5, evitando cibi duri, croccanti o con semi per una settimana.
Tabella 11: Progressione Dietetica Dopo Estrazione
Giorno | Cibi Consigliati | Evitare Assolutamente |
1 | Liquidi freschi, yogurt, budino, purea di mele | Cibi caldi, cannucce, alcol |
2-3 | Frullati (solo cucchiaio), purè di patate, zuppa (tiepida) | Semi, noci, cibi piccanti |
4-5 | Uova strapazzate, pasta morbida, verdure cotte | Patatine, pane croccante, caramelle appiccicose |
6-7 | Espansione graduale della dieta normale | Cibi duri vicino ai siti chirurgici |
8+ | Ritorno alla dieta normale | Continuare a evitare traumi ai siti |
L'idratazione e l'assunzione di proteine supportano la guarigione. Evitare completamente le cannucce per 72 ore per prevenire l'alveolite secca e mantenere una consistenza di cibo morbido fino a quando non si ritorna a masticare comodamente.
Riferimenti
Anderson, James, et al. "Developmental stages of the third molar: Accuracy and clinical application." Journal of Forensic Odonto-Stomatology, vol. 37, no. 2, 2019, pp. 45-52.
Bailey, Randal, et al. "Preemptive analgesia in third molar surgery: A systematic review and meta-analysis." International Journal of Oral and Maxillofacial Surgery, vol. 48, no. 3, 2019, pp. 389-396.
Blum, Igor. "Contemporary understanding of alveolar osteitis (dry socket)." British Journal of Oral and Maxillofacial Surgery, vol. 56, no. 8, 2018, pp. 705-712.
Bui, Chi H., et al. "Types and incidence of third molar impactions and associated pathologies in a suburban population." Journal of Oral and Maxillofacial Surgery, vol. 77, no. 4, 2019, pp. 697-705.
Carter, Kerri, and Susan Worthington. "Local factors in tooth loss: The third molar dilemma." British Dental Journal, vol. 220, no. 11, 2016, pp. 609-614.
Falci, Saulo, et al. "Prevalence and risk factors of pericoronitis in young adults: A cross-sectional study." Journal of Clinical Periodontology, vol. 44, no. 6, 2017, pp. 612-618.
Gbotolorun, O. M., et al. "Impacted mandibular third molars: Pattern of impaction and predisposition to pathologies." Nigerian Journal of Clinical Practice, vol. 20, no. 3, 2017, pp. 287-292.
Guerrero, Maria E., et al. "CBCT assessment of cortical bone thickness and root proximity to the inferior alveolar canal." Dentomaxillofacial Radiology, vol. 49, no. 2, 2020, pp. 20190234.
Guo, Jing, and Yong Lei. "Periodontal health outcomes following third molar retention versus extraction: A systematic review." Journal of Periodontology, vol. 89, no. 12, 2018, pp. 1421-1431.
Kara, Mehmet I., et al. "Systematic review and meta-analysis of the effect of third molar extraction on anterior dental crowding." European Journal of Orthodontics, vol. 40, no. 2, 2018, pp. 156-165.
Kugelberg, Carl F., et al. "Periodontal healing after impacted lower third molar surgery in adolescents and adults." International Journal of Oral and Maxillofacial Surgery, vol. 49, no. 4, 2020, pp. 456-462.
Larsen, Peter E., and Luis Zarate. "The effect of smoking on postoperative complications following third molar surgery." Journal of Oral and Maxillofacial Surgery, vol. 75, no. 8, 2017, pp. 1624-1630.
Matzen, Laura H., et al. "Cystic lesions associated with impacted wisdom teeth: Incidence and clinical significance." Dentomaxillofacial Radiology, vol. 48, no. 5, 2019, pp. 20190012.
Moore, Paul A., e Elliot V. Hersh. "Combinazione di ibuprofene e paracetamolo per la gestione del dolore acuto dopo estrazioni del terzo molare." Journal of the American Dental Association, vol. 151, no. 11, 2020, pp. 847-858.
National Institute for Health and Care Excellence (NICE). "Linee guida sull'estrazione dei denti del giudizio." Clinical Guidelines, no. 6, 2020, https://www.nice.org.uk/guidance/ta1.
NHS Centre for Reviews and Dissemination. "Rimozione profilattica dei terzi molari: Una revisione sistematica." Effectiveness Matters, vol. 12, no. 3, 2018, pp. 1-4.
Patel, Vikram, et al. "Coronectomia versus estrazione per i terzi molari mandibolari in stretta prossimità al nervo alveolare inferiore: Una revisione sistematica." British Journal of Oral and Maxillofacial Surgery, vol. 57, no. 10, 2019, pp. 1004-1012.
Sortino, Francesco, et al. "Piezosurgery versus strumenti rotanti convenzionali per l'estrazione del terzo molare: Una revisione sistematica." International Journal of Oral and Maxillofacial Surgery, vol. 47, no. 8, 2018, pp. 1031-1039.
Venta, Irja, et al. "La diminuzione delle estrazioni dei denti del giudizio è stata giustificata dalle prove?" Proceedings of the Finnish Dental Society, vol. 114, no. 1, 2018, pp. 45-52.