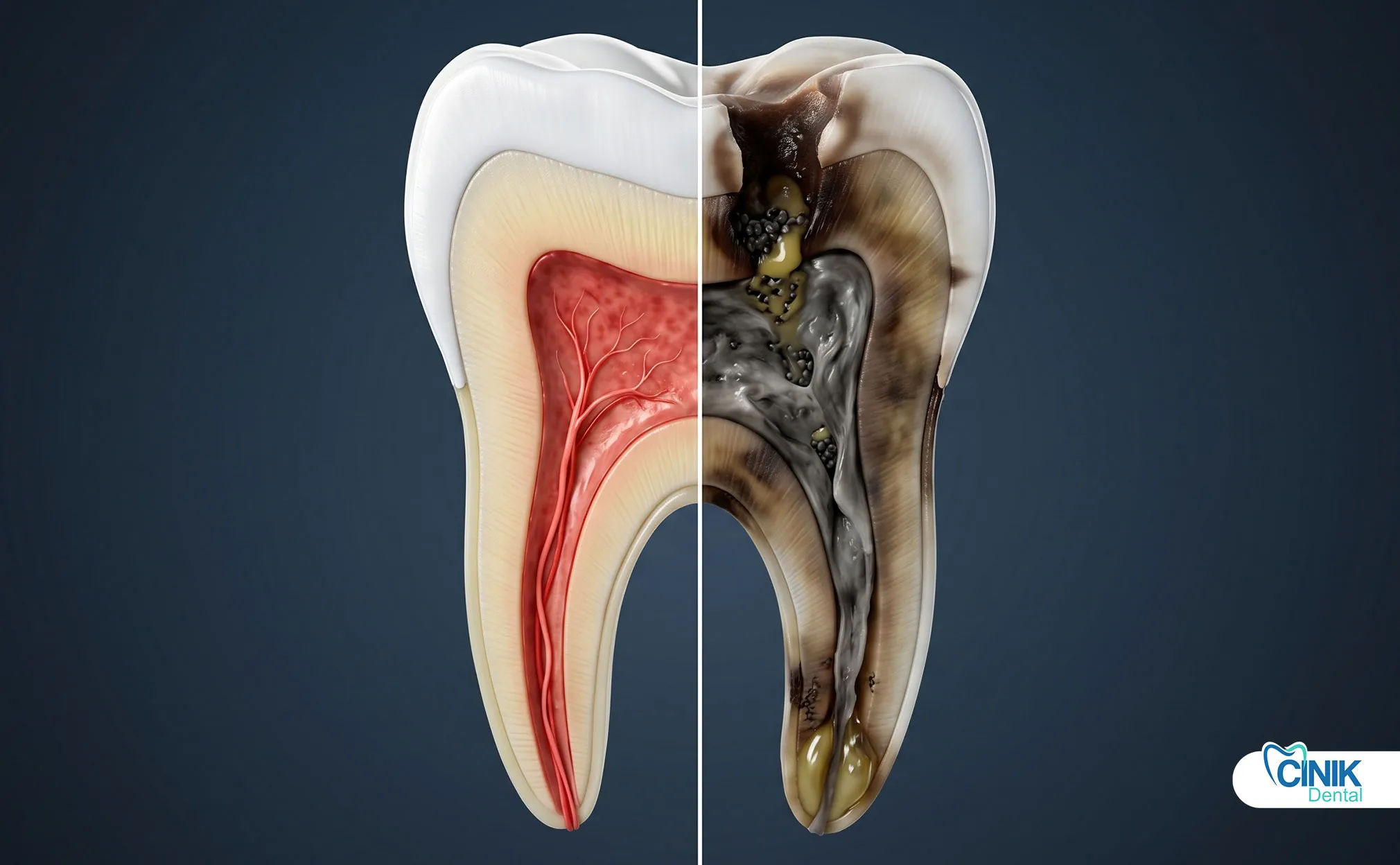
Der Tod des Zahnnervs (Pulpanekrose) tritt auf, wenn die Zahnpulpa, die Nerven und Blutgefäße enthält, aufgrund von Infektionen, Traumata oder Karies ihre Vitalität verliert, was zu potenziellen Schmerzen, Verfärbungen und Infektionen führen kann, wenn sie unbehandelt bleibt.
Was passiert, wenn ein Zahnnerv stirbt? (Pathophysiologie)
Die Pulpa verliert die Blutversorgung und den Sauerstoff, was zu Gewebeabbau, bakterieller Besiedlung und schließlich zur Nekrose führt.
Was ist die Zahnpulpa und welche Funktion hat sie?
Die Zahnpulpa befindet sich im Zentrum Ihres Zahns. Dieses weiche Gewebe enthält Nerven, Blutgefäße und Bindegewebe. Es hält Ihren Zahn lebendig und gesund.
Die Pulpa erfüllt drei wichtige Aufgaben. Erstens erhält sie die Vitalität des Zahns, indem sie Sauerstoff und Nährstoffe durch Blutgefäße liefert. Zweitens reagiert sie auf Temperaturänderungen, Druck und Schmerzen durch ein umfangreiches Nervennetz. Drittens verteidigt sie sich gegen bakterielle Invasion durch Immunzellen, die die Pulpenkammer patrouillieren (Bergenholtz, 2019).
Betrachten Sie die Pulpa als das Herz Ihres Zahns. Ohne sie wird der Zahn zu einer hohlen Hülle. Die Pulpenkammer erstreckt sich von der Krone bis hinunter durch enge Kanäle in den Zahnwurzeln. Diese komplexe Anatomie macht die Pulpa anfällig für Schäden aus mehreren Richtungen.
Wie entwickelt sich die Pulpanekrose?
Die Pulpanekrose folgt einem vorhersehbaren Muster. Der Prozess beginnt mit reversibler Pulpitis. In diesem Stadium wird die Pulpa entzündet, kann sich jedoch noch erholen. Sie verspüren stechende Schmerzen beim Essen von Eiscreme oder beim Trinken von heißem Kaffee. Entfernen Sie den Reiz, und die Pulpa heilt.
Wenn die Reizung anhält, schreitet die reversible Pulpitis zur irreversiblen Pulpitis fort. Die Entzündung wird dauerhaft. Die Blutgefäße schwellen an und schneiden ihre eigene Blutversorgung ab. Der Druck steigt in der starren Pulpenkammer. Diese Phase verursacht intensive, anhaltende Schmerzen, die Sie nachts wach halten.
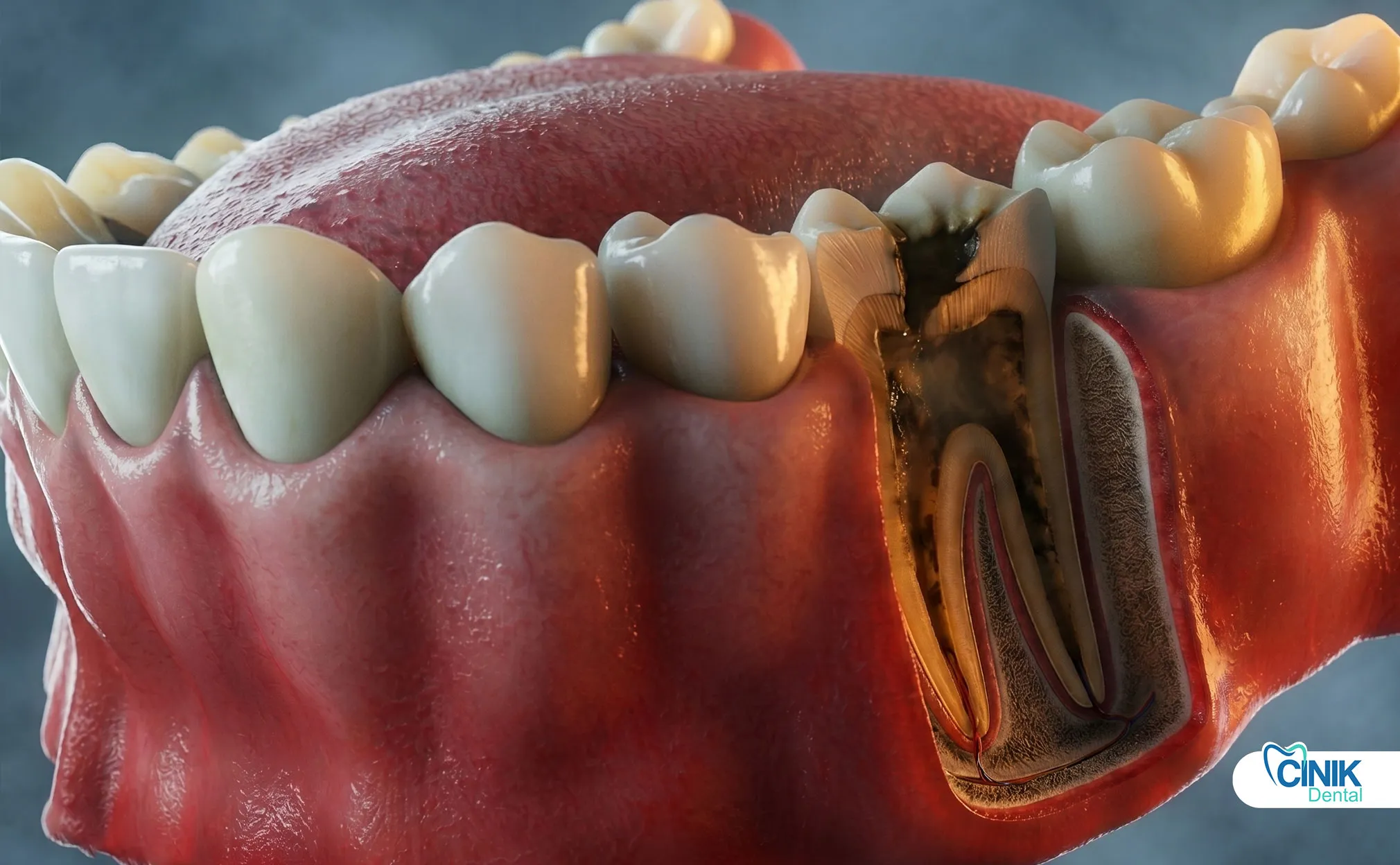
Schließlich stoppt die Blutversorgung vollständig. Das Pulpagewebe stirbt. Bakterien dringen ein und ernähren sich von dem toten Gewebe. Sie setzen Toxine frei, die durch die Wurzelspitze austreten. Dies markiert den Beginn der Pulpanekrose (Taha & Abdellatif, 2021).
Warum können tote Zähne trotzdem Schmerzen verursachen?
Viele Patienten sind verwirrt. Sie fragen: "Wenn der Nerv tot ist, warum tut mein Zahn dann immer noch weh?"
Die Antwort liegt in den Geweben, die den Zahn umgeben. Die tote Pulpa registriert keinen Schmerz mehr. Allerdings breitet sich die Infektion auf den Knochen und die Bänder um die Wurzelspitze aus. Diese Gewebe enthalten viele lebende Nerven. Sie schreien im Protest, während sich Eiter ansammelt und der Druck steigt.
Das erklärt, warum einige nekrotische Zähne starke Schmerzen verursachen, während andere überhaupt keine verursachen. Der Schmerz hängt davon ab, ob sich die Infektion über den Zahn selbst hinaus ausgebreitet hat.
Was verursacht den Tod des Zahnnervs?
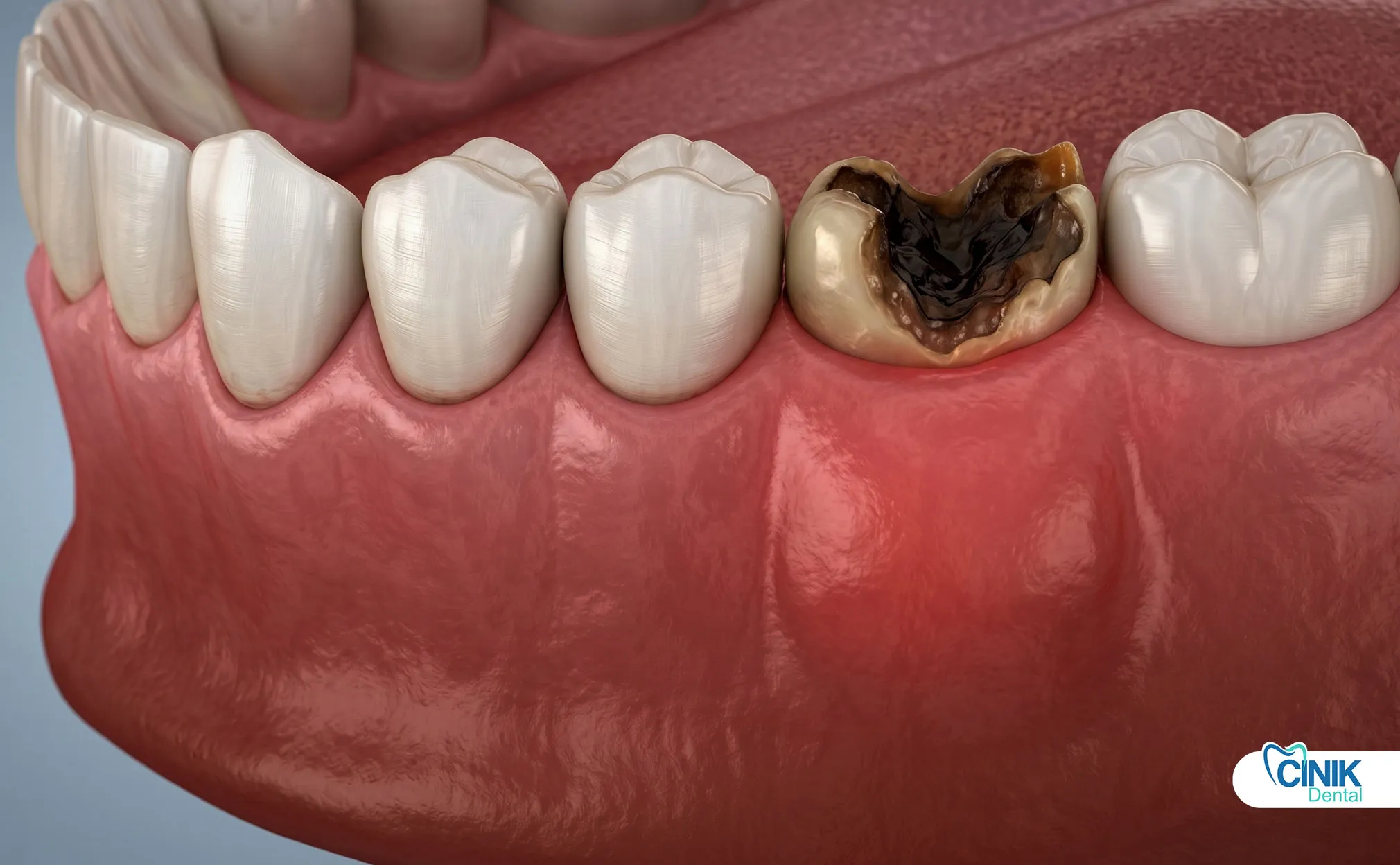
Die häufigsten Ursachen sind tiefe Karies, Trauma, Risse und wiederholte zahnärztliche Eingriffe, die es Bakterien ermöglichen, die Pulpa zu erreichen.
Primäre Ursachen
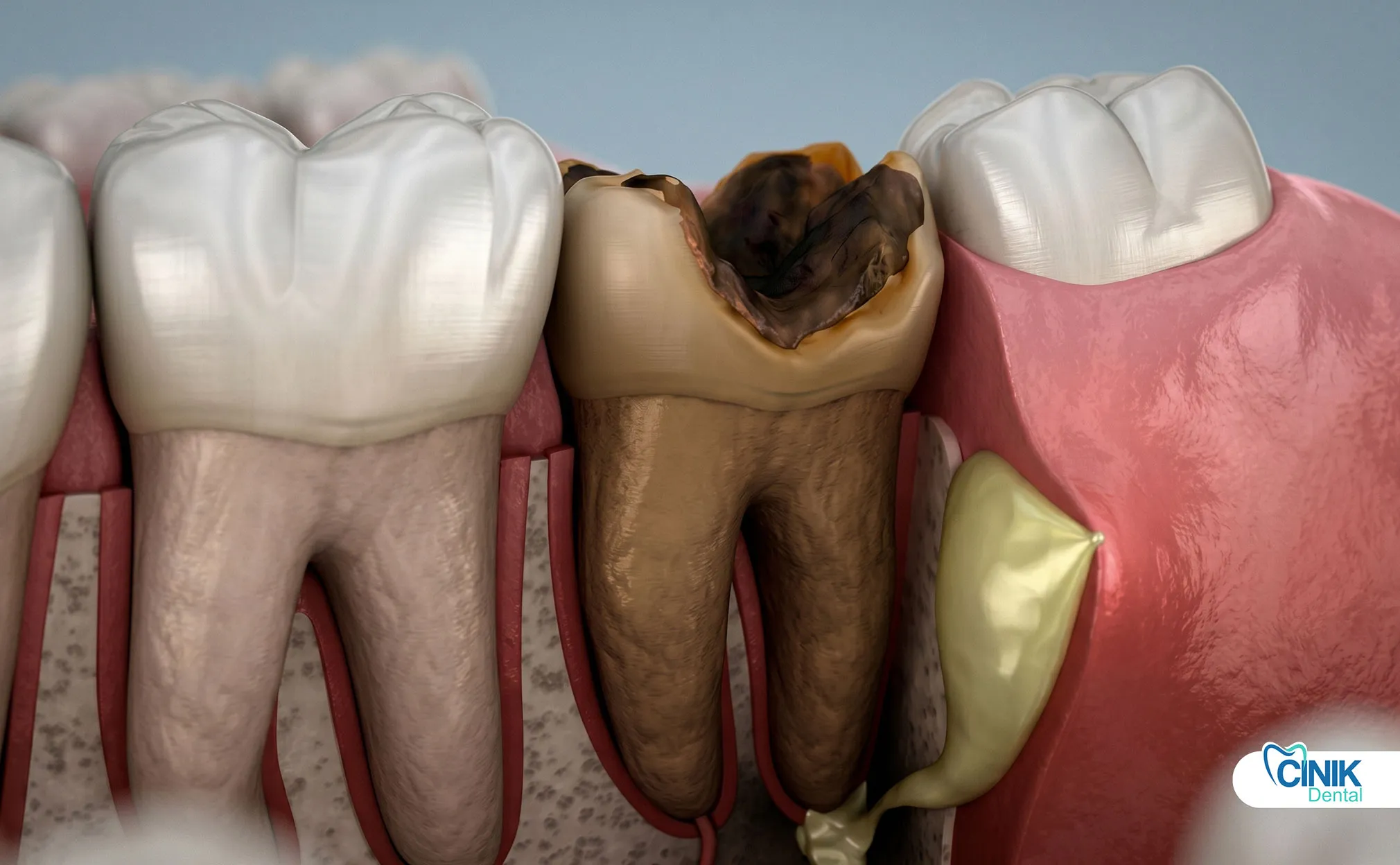
Tiefe Zahnkaries: Karies verursacht die meisten Fälle von Pulpanekrose. Bakterien fressen sich durch den Zahnschmelz und das Dentin. Sie erreichen die Pulpa und lösen Entzündungen aus. Je tiefer die Karies, desto höher das Risiko. Eine kleine Oberflächenkaries benötigt Monate oder Jahre, um die Pulpa zu erreichen. Sobald Bakterien die Pulpenkammer durchdringen, wird Nekrose wahrscheinlich (Ricucci et al., 2018).
Zahntrauma: Ein Schlag ins Gesicht kann einen Zahnnerv sofort abtöten. Sportverletzungen, Autounfälle und Stürze schädigen die Blutgefäße, die in die Zahnwurzel eintreten. Selbst ohne sichtbare Risse versagt die interne Blutversorgung. Trauma kann sofortige Nekrose oder verzögerten Tod Monate später verursachen.
Rissige oder gebrochene Zähne: Risse schaffen Autobahnen für Bakterien. Sie reizen auch direkt die Pulpa. Vertikale Wurzelbrüche führen oft zur Nekrose des Zahns. Patienten, die mit den Zähnen knirschen, haben ein höheres Risiko für Risse, die zum Tod der Pulpa führen.
Fehlgeschlagene Restaurationen: Große Füllungen und wiederholte zahnärztliche Arbeiten belasten die Pulpa. Jede Bohrung verursacht Entzündungen. Im Laufe der Zeit erschöpft dieses kumulative Trauma die Fähigkeit der Pulpa, sich zu erholen. Alte Füllungen mit Lücken ermöglichen das Eindringen von Bakterien darunter.
Sekundäre & beitragende Faktoren
Parodontalerkrankung: Parodontalerkrankungen schaffen tiefe Taschen um die Zahnwurzeln. Bakterien wandern von diesen Taschen durch laterale Kanäle in die Pulpa. Dieser Weg verursacht Nekrose selbst bei Zähnen ohne Karies.
Abnutzung des Zahnschmelzes: Aggressives Zähneputzen, saure Getränke und Zähneknirschen tragen den schützenden Zahnschmelz ab. Dünner Zahnschmelz ermöglicht eine schnellere bakterielle Penetration. Bruxismus erzeugt auch Mikrorisse, die Bakterien beherbergen.
Schlechte Mundhygiene: Hohe bakterielle Lasten im Mund erhöhen das Kariesrisiko. Plaqueansammlungen produzieren Säuren, die die Zahnstruktur auflösen. Je mehr Bakterien vorhanden sind, desto schneller schreitet die Karies in Richtung Pulpa voran.
Systemische Faktoren: Rauchen reduziert die Durchblutung der Mundgewebe. Diabetes beeinträchtigt die Immunantworten. Beide Bedingungen verlangsamen die Heilung und erhöhen das Risiko von Nekrosen. Einige Medikamente wirken sich ebenfalls auf die Mundgesundheit und die Vitalität der Pulpa aus.
Risikofaktoren
Risikofaktor | Warum es wichtig ist | Präventionsstrategie |
Unbehandelte Karies | Bakterien erreichen im Laufe der Zeit die Pulpa | Frühe Füllung |
Frühere Wurzelbehandlung | Zahn bereits kompromittiert | Regelmäßige Überwachung |
Große bestehende Füllungen | Mehr Zahnsubstanz verloren | Austausch vor dem Versagen |
Hohe Zuckerdosis | Fördert Karies verursachende Bakterien | Ernährungsumstellung |
Traumageschichte | Blutversorgung bereits beschädigt | Mundschutz verwenden |
Was sind die Symptome eines toten Zahnnervs?
Die Symptome reichen von starken Schmerzen bis zu keinen Schmerzen, oft einschließlich Verfärbung, Schwellung oder Infektion.
Frühe Symptome (sterbender Nerv)
Ihr Körper sendet Warnsignale, bevor der Nerv vollständig abstirbt. Achten Sie auf diese frühen Anzeichen.
Temperaturempfindlichkeit: Sie verspüren scharfe Schmerzen beim Trinken von heißem Kaffee oder beim Essen von Eiscreme. Der Schmerz bleibt mehrere Sekunden bestehen, nachdem der Temperaturreiz endet. Dies unterscheidet sich von normaler Empfindlichkeit, die sofort aufhört.
Spontane Schmerzen: Der Zahn schmerzt ohne jeglichen Auslöser. Sie wachen nachts mit pochenden Schmerzen auf. Dies deutet auf eine irreversible Pulpitis hin, die sich in Richtung Nekrose bewegt.
Beißbeschwerden: Druck auf den Zahn verursacht Schmerzen. Die Bänder um die Zahnwurzel entzünden sich. Sie beginnen, auf der anderen Seite Ihres Mundes zu kauen, um den schmerzenden Zahn zu vermeiden.
Fortgeschrittene Symptome (nekrotischer Zahn)
Sobald der Nerv abstirbt, treten neue Symptome auf.
Zahnverfärbung: Der Zahn wird grau, braun oder schwarz. Dies geschieht, weil tote Blutkörperchen im Zahn abgebaut werden. Die Verfärbung tritt normalerweise zwei bis drei Wochen nach dem Tod des Nervs auf. Frontzähne zeigen dies am offensichtlichsten (Plotino et al., 2017).
Persistente Schmerzen: Der Schmerz ändert seinen Charakter. Anstelle von scharfer Empfindlichkeit verspüren Sie dumpfe, pochende Schmerzen. Der Schmerz kann kommen und gehen, während der Druck der Infektion steigt und fällt.
Schlechter Geschmack oder Geruch: Eiter, der aus dem Zahn abfließt, erzeugt einen üblen Geschmack. Sie bemerken möglicherweise schlechten Atem, der sich durch Zähneputzen nicht verbessert. Dies deutet auf eine aktive Infektion hin.
Schwellung des Zahnfleisches: Ein pickelartiger Höcker erscheint am Zahnfleisch in der Nähe der Zahnwurzel. Dieser "Zahnfleischabszess" stellt einen Abflussweg für Eiter dar. Wenn Sie darauf drücken, kann ein übel schmeckendes Fluid freigesetzt werden.
Asymptomatische Fälle
Nicht alle toten Zähne verursachen Schmerzen. Einige Patienten spüren überhaupt nichts. Der Nerv stirbt still. Die Infektion breitet sich langsam aus, ohne Schmerzrezeptoren auszulösen. Zahnärzte entdecken diese Fälle oft bei routinemäßigen Röntgenaufnahmen. Das Bild zeigt einen dunklen Bereich um die Wurzelspitze, der auf einen Knochenverlust durch chronische Infektion hinweist.
Dieser stille Verlauf macht regelmäßige Zahnarztbesuche unerlässlich. Auf Schmerzen zu warten bedeutet, zu lange zu warten.
Wie wird der Tod des Zahnnervs diagnostiziert?
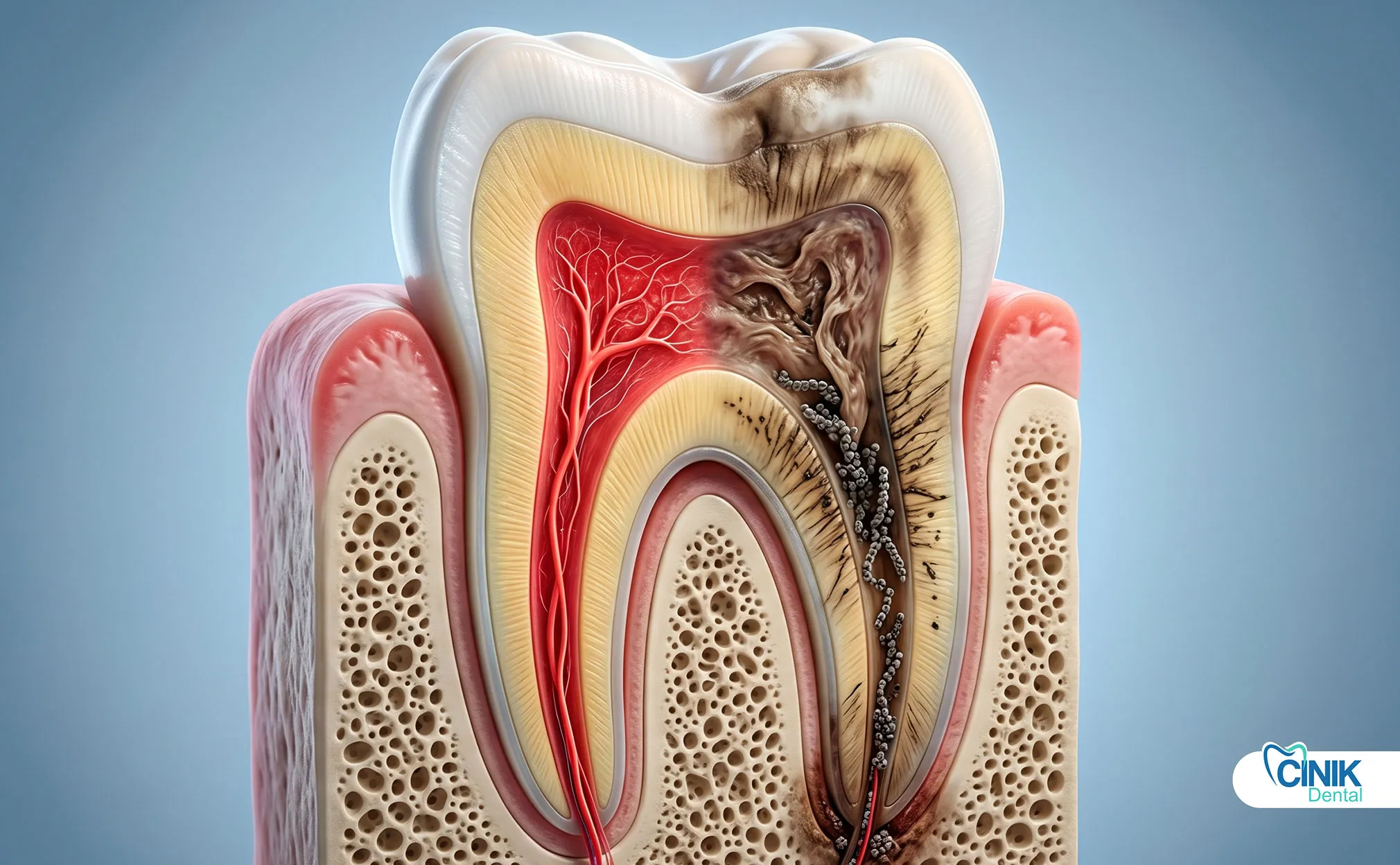
Die Diagnose umfasst klinische Untersuchungen, Vitalitätstests und radiographische Bildgebung.
Klinische Untersuchung
Ihr Zahnarzt beginnt mit einer visuellen Inspektion. Er sucht nach Farbveränderungen im Zahn. Er überprüft Schwellungen oder Abfluss am Zahnfleisch. Er klopft mit einem zahnärztlichen Instrument auf den Zahn. Ein nekrotischer Zahn fühlt sich oft anders an, entweder empfindlicher oder völlig taub auf Klopfen.
Der Zahnarzt untersucht auch benachbarte Zähne. Dies hilft, genau zu bestimmen, welcher Zahn das Problem verursacht. Schmerzen können auf andere Bereiche ausstrahlen, was die Identifizierung der Quelle erschwert.
Diagnosetests
Thermische Tests: Der Zahnarzt wendet Kälte oder Wärme auf den Zahn an. Ein gesunder Zahn reagiert schnell. Das Gefühl lässt innerhalb von Sekunden nach. Ein nekrotischer Zahn zeigt keine Reaktion. Ein entzündeter Zahn zeigt übertriebene, anhaltende Schmerzen.
Elektrische Pulptestung: Dieses Gerät sendet einen milden elektrischen Strom durch den Zahn. Lebende Nerven reagieren mit einem Kribbeln. Tote Nerven fühlen nichts. Dieser Test funktioniert am besten bei Zähnen ohne metallische Restaurationen.
Röntgenaufnahmen: Röntgenbilder zeigen, was das Auge nicht sehen kann. Sie zeigen dunkle Bereiche um die Wurzelspitzen, die auf Knochenschäden durch Infektionen hinweisen. Sie zeigen tiefe Karies, die sich der Pulpa nähert. Sie identifizieren Risse, die unter die Zahnfleischlinie reichen. Digitale Röntgenaufnahmen reduzieren die Strahlenbelastung und liefern detaillierte Bilder (Cotti & Campisi, 2020).
Differentialdiagnose
Zahnärzte müssen zwischen mehreren Zuständen mit ähnlichen Symptomen unterscheiden:
Zustand | Nervenstatus | Wichtiger Differenzierungsfaktor | Behandlung |
Reversible Pulpitis | Lebendig | Schmerzen hören sofort auf, wenn der Reiz entfernt wird | Füllung |
Irreversible Pulpitis | Sterbend | Anhaltende Schmerzen, spontane Episoden | Wurzelkanal |
Pulpanekrose | Tot | Keine Reaktion auf Vitalitätstests | Wurzelkanal oder Extraktion |
Parodontalabszess | Variabel | Tiefe Zahnfleischtaschen, unterschiedliche Schmerzorte | Parodontalbehandlung |
Was passiert, wenn ein toter Zahn unbehandelt bleibt?
Unbehandelte Nekrose führt zu Infektionen, Abszessen, Knochenverlust und möglichen systemischen Komplikationen.
Lokale Komplikationen
Zahnabszess: Die Infektion bildet eine Eiteransammlung an der Wurzelspitze. Der Druck steigt, bis der Eiter einen Ausweg findet. Er kann durch das Zahnfleisch oder in das umliegende Gewebe abfließen. Abszesse verursachen starke Schmerzen und Schwellungen im Gesicht.
Knochenverlust: Chronische Infektionen zerstören den Knochen, der den Zahn hält. Röntgenaufnahmen zeigen sich ausdehnende dunkle Bereiche um die Wurzel. Fortgeschrittener Knochenverlust macht das Retten des Zahns unmöglich. Der Zahn lockert sich und kann ausfallen.
Zahnfraktur: Tote Zähne werden spröde. Ohne die Feuchtigkeit der Pulpa trocknet das Dentin aus. Der Zahn bricht leichter unter Kaudruck. Eine vertikale Fraktur erfordert oft eine Extraktion.
Systemische Risiken
Infektionen bleiben selten lokalisiert. Bakterien gelangen in den Blutkreislauf. Sie wandern in andere Körperbereiche.
Ausbreitung auf Kiefer und Nasennebenhöhlen: Infektionen der unteren Zähne breiten sich in den Kieferknochen aus. Infektionen der oberen Zähne erreichen die Kieferhöhlen. Nasennebenhöhlenentzündungen verursachen Gesichtsschmerzen und Druck. Kieferinfektionen gefährden in schweren Fällen die Atemwegsoffenheit.
Sepsisrisiko: Obwohl selten, können Zahninfektionen lebensbedrohliche Sepsis verursachen. Die überwältigende Reaktion des Körpers auf die Infektion schädigt mehrere Organe. Menschen mit geschwächtem Immunsystem haben ein höheres Risiko (Lockhart et al., 2019).
Auswirkungen chronischer Infektionen
Langfristige Infektionen verursachen eine ständige, niedriggradige Entzündung. Dies beeinflusst die allgemeine Gesundheit. Forschungen verbinden chronische orale Infektionen mit Herzkrankheiten und Diabeteskomplikationen. Das orale Mikrobiom wird unausgewogen. Schädliche Bakterien dominieren. Dies erhöht die Risiken für neue Karies und Zahnfleischerkrankungen.
Wie wird der Tod des Zahnnervs behandelt?
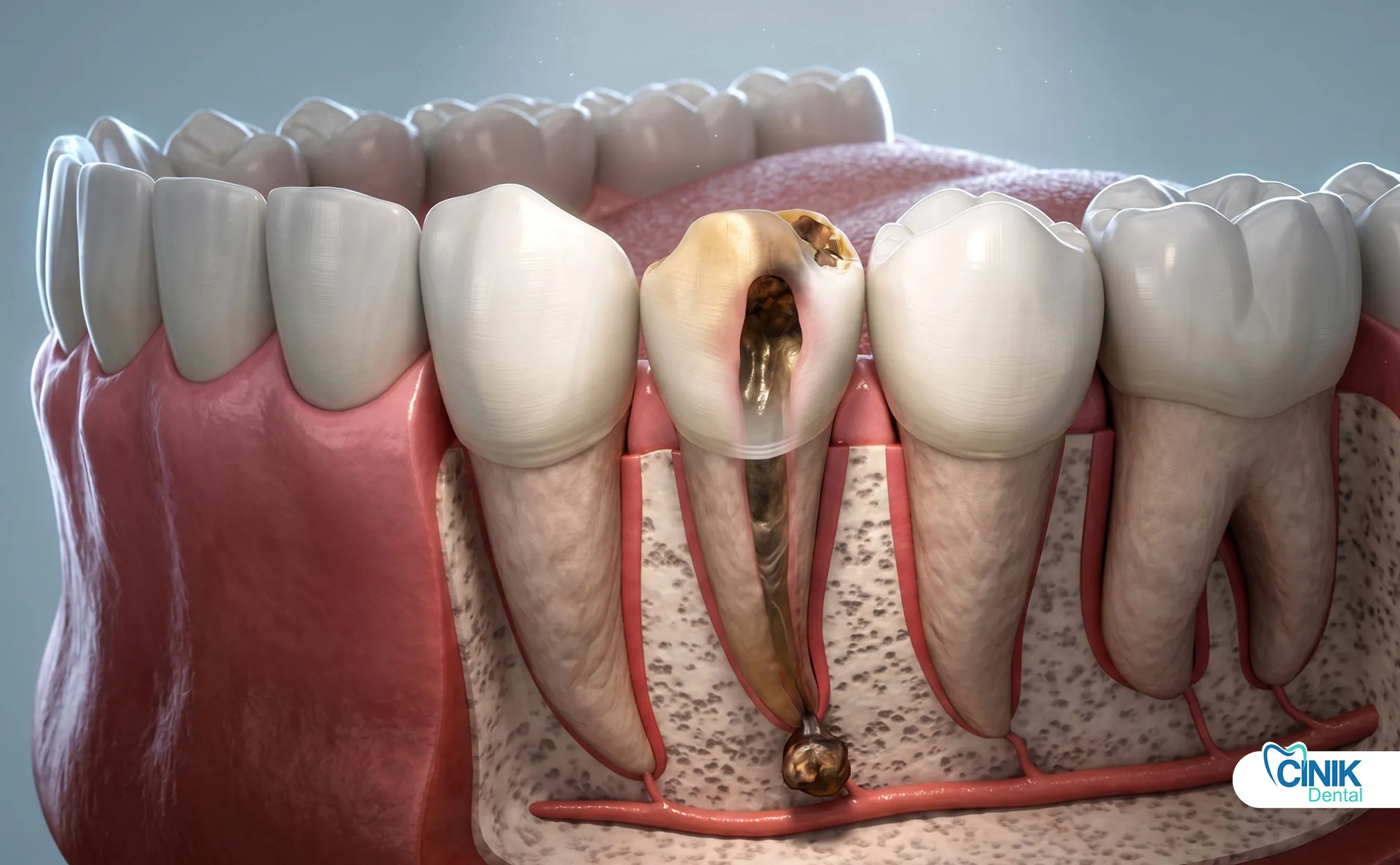
Die Behandlung umfasst je nach Schweregrad eine Wurzelkanalbehandlung oder eine Extraktion.
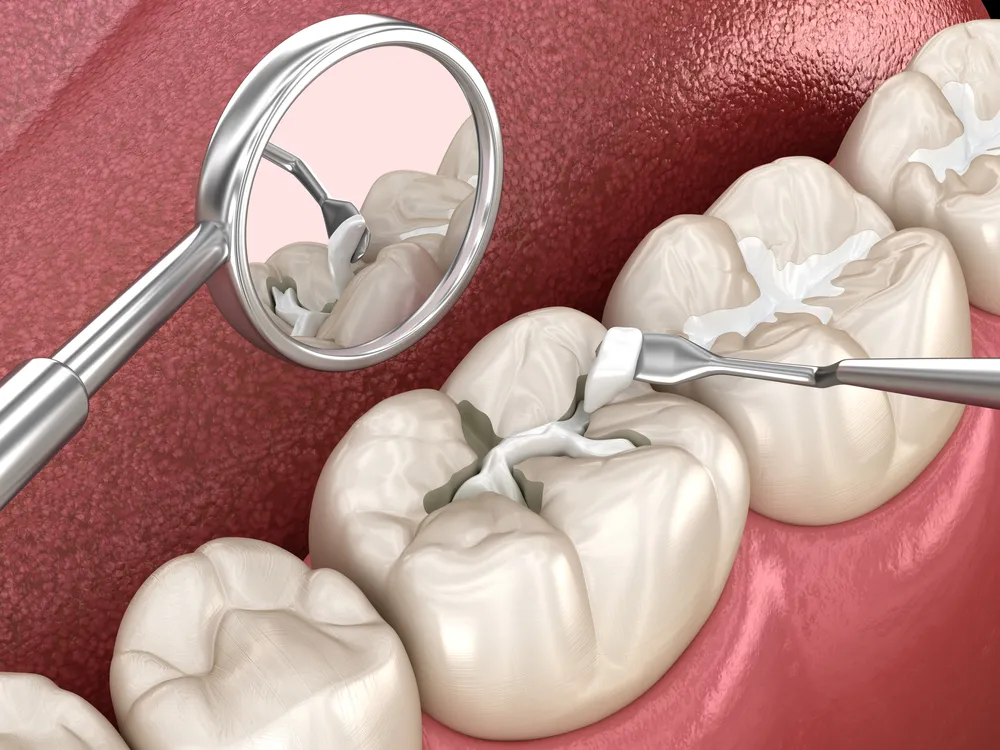
Wurzelkanalbehandlung (Goldstandard)
Die Wurzelkanalbehandlung rettet die meisten nekrotischen Zähne. Das Verfahren entfernt das tote Zahnmark. Es beseitigt die Infektionsquelle. Es ermöglicht Ihnen, Ihren natürlichen Zahn zu behalten.
Schritt 1: Zugang und Entfernung: Der Zahnarzt schafft eine Öffnung durch die Zahnkrone. Er entfernt das nekrotische Zahnmarkgewebe mit speziellen Instrumenten. Er reinigt das gesamte Kanalsystem.
Schritt 2: Desinfektion: Spülungen spülen Bakterien aus den Kanälen. Der Zahnarzt formt die Kanäle, um Füllmaterial aufzunehmen. Dieser Schritt bestimmt den Behandlungserfolg. Gründliche Desinfektion verhindert eine Reinfektion.
Schritt 3: Abdichtung: Der Zahnarzt füllt die sauberen Kanäle mit Guttapercha, einem gummiartigen Material. Er versiegelt die Zugangsöffnung mit einer temporären oder permanenten Füllung.
Schritt 4: Wiederherstellung: Die meisten Wurzelbehandelten Zähne benötigen Kronen. Die Krone schützt den geschwächten Zahn vor Bruch. Sie stellt die normale Kaafunktion wieder her. Ohne eine Krone kann der Zahn brechen und eine Extraktion erforderlich machen (Siqueira & Rôças, 2020).
Zahnextraktion
Einige Zähne können nicht gerettet werden. Eine Extraktion wird notwendig, wenn:
Der Zahn einen vertikalen Wurzelbruch hat
Der Knochenverlust mehr als 50 % der Wurzelstütze übersteigt
Der Zahn nicht ordnungsgemäß wiederhergestellt werden kann
Wurzelkanalbehandlung schlägt wiederholt fehl
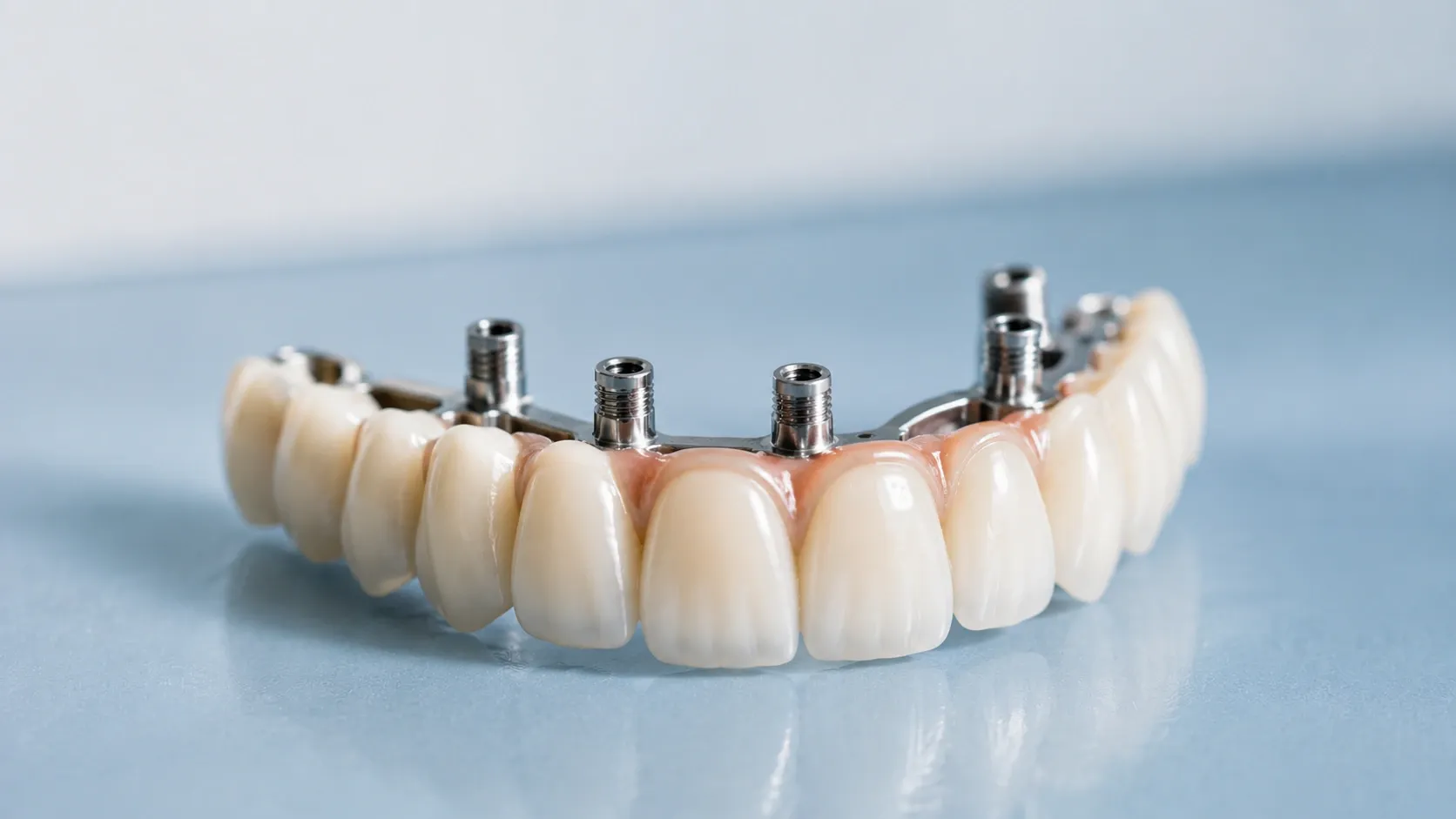
Nach der Extraktion benötigen Sie einen Zahnersatz. Optionen sind Zahnimplantate, Brücken oder Teilprothesen. Implantate bieten die natürlichste Funktion und das beste Aussehen. Sie erhalten auch die Knochendichte des Kiefers.
Zusätzliche Behandlungen
Antibiotika: Zahnärzte verschreiben Antibiotika, wenn sich die Infektion über den Zahn hinaus ausbreitet. Sie reduzieren Schwellungen und kontrollieren systemische Symptome. Antibiotika allein heilen jedoch keine Pulpaneekrose. Die abgestorbene Pulpa bleibt ein bakterielles Reservoir. Eine definitive Behandlung erfordert einen Wurzelkanal oder eine Extraktion.
Schmerzkontrolle: rezeptfreie Medikamente kontrollieren die Beschwerden nach der Behandlung. Ibuprofen reduziert sowohl Schmerzen als auch Entzündungen. Acetaminophen bietet zusätzliche Linderung. Die meisten Patienten nehmen innerhalb von 24 Stunden ihre normalen Aktivitäten wieder auf.
Kann ein toter Zahn gerettet werden?
Ja, die meisten nekrotischen Zähne können mit rechtzeitiger Wurzelkanalbehandlung erhalten werden.
Prognosefaktoren
Mehrere Faktoren bestimmen, ob ein nekrotischer Zahn langfristig überlebt:
Umfang der Infektion: Eine begrenzte Infektion, die auf die Pulpa beschränkt ist, bietet die beste Prognose. Eine Infektion, die in den umgebenden Knochen übergreift, kompliziert die Behandlung. Große Abszesse erfordern längere Heilungszeiten.
Knochenbeteiligung: Zähne mit minimalem Knochenverlust sprechen gut auf die Behandlung an. Fortgeschrittene Knochenschädigung gefährdet die Stabilität des Zahns. Der Zahn muss möglicherweise trotz erfolgreicher Wurzelkanaltherapie extrahiert werden.
Zeitpunkt der Behandlung: Frühe Intervention verhindert Komplikationen. Eine Verzögerung lässt die Infektion sich ausbreiten. Sie reduziert die Knochensubstanz. Sie erhöht das Frakturrisiko. Eine zügige Behandlung rettet mehr Zähne.
Zahnstandort: Frontzähne haben einzelne, gerade Kanäle. Sie lassen sich vorhersehbarer behandeln als Molaren mit mehreren, gekrümmten Kanälen. Moderne Techniken bewältigen jedoch komplexe Anatomien erfolgreich.
Erfolgsraten
Forschungen zeigen hohe Erfolgsraten für Wurzelkanalbehandlungen bei nekrotischen Zähnen:
Zeitspanne | Erfolgsquote | Studie |
2 Jahre | 94% | Ng et al. (2011) |
4 Jahre | 91% | Ng et al. (2011) |
6-8 Jahre | 86% | Ng et al. (2011) |
10+ Jahre | 83% | Salehrabi & Rotstein (2004) |
Erfolg bedeutet, dass der Zahn funktional bleibt, ohne Schmerzen oder Anzeichen einer Infektion. Misserfolge treten normalerweise innerhalb der ersten zwei Jahre auf. Danach funktionieren behandelte Zähne jahrzehntelang zuverlässig.
Faktoren, die den Erfolg verbessern:
Vollständige Kanalreinigung
Qualitätsfüllung der Wurzel
Rechtzeitige Kronenplatzierung
Gute Mundhygiene
Wie kann man den Tod des Zahnnervs verhindern?
Prävention konzentriert sich auf das frühzeitige Management von Karies, den Schutz vor Trauma und gute Mundhygiene.
Präventive Strategien
Regelmäßige Zahnarztbesuche: Besuchen Sie Ihren Zahnarzt alle sechs Monate. Professionelle Reinigungen entfernen Plaque, die Sie zu Hause übersehen. Untersuchungen erkennen Karies frühzeitig. Kleine Füllungen verhindern eine Exposition des Zahnmarks. Röntgenaufnahmen zeigen Karies zwischen den Zähnen, die das Auge nicht sehen kann.
Frühe Kariesbehandlung: Warten Sie nicht auf Zahnschmerzen. Behandeln Sie Karies, wenn sie klein und flach sind. Eine einfache Füllung kostet weniger als eine Wurzelkanalbehandlung. Sie erhält mehr natürliche Zahnsubstanz. Sie beseitigt das Risiko einer Pulpaneekrose durch diese Karies.
Mundschutz: Sportler benötigen maßgefertigte Mundschützer. Diese absorbieren Aufprallkräfte, die Zähne brechen und Nerven schädigen. Menschen, die mit den Zähnen knirschen, benötigen Nachtschutz. Diese verhindern Risse und Abnutzung, die zu einer Freilegung der Pulpa führen.
Richtige Mundhygiene: Putzen Sie zweimal täglich mit fluoridhaltiger Zahnpasta. Reinigen Sie täglich die Zahnzwischenräume mit Zahnseide. Fluorid stärkt den Zahnschmelz gegen Säureangriffe. Die richtige Technik entfernt Plaque von allen Zahnoberflächen. Elektrische Zahnbürsten verbessern die Reinigungsleistung für viele Menschen.
Bedeutung der frühen Intervention
Behandeln Sie die Pulpitis, bevor sie zur Nekrose wird. Reversible Pulpitis warnt Sie, zu handeln. Der stechende Schmerz bei kalten Getränken signalisiert eine Entzündung. Entfernen Sie die Ursache, und die Pulpa erholt sich. Warten Sie, und die Entzündung wird irreversibel.
Überwachen Sie zuvor restaurierte Zähne. Große Füllungen altern und lecken. Risse entwickeln sich um alte Restaurationen. Regelmäßige Untersuchungen erfassen diese Probleme frühzeitig. Ersatzrestaurationen verhindern bakterielle Invasion.
Tod des Zahnnervs vs. andere zahnärztliche Erkrankungen
Die Pulpanekrose unterscheidet sich in Schwere und Behandlungsbedarf von reversibler Pulpitis und Zahnfleischerkrankungen.
Das Verständnis der Unterschiede zwischen zahnärztlichen Erkrankungen hilft Ihnen zu erkennen, wann Sie dringend Hilfe benötigen:
Zustand | Nervenstatus | Schmerzeigenschaften | Erforderliche Behandlung | Dringlichkeit |
Reversible Pulpitis | Lebendig, entzündet | Stechend, kurz, reizabhängig | Füllung oder Desensibilisierung | Routine |
Irreversible Pulpitis | Sterbend | Anhaltend, spontan, schwer | Wurzelkanal oder Extraktion | Dringend |
Pulpnekrose | Tot | Variabel, kann schmerzlos sein | Wurzelkanal oder Extraktion | Semi-dringend |
Parodontalerkrankung | Variabel | Zahnfleischfokussiert, Kau-Schmerz | Tiefenreinigung, Chirurgie | Variiert |
Zahnabszess | In der Regel tot | Pulsierend, geschwollen, systemische Anzeichen | Drainage + Antibiotika + definitive Behandlung | Notfall |
Wesentliche Unterscheidung: Reversible Pulpitis stellt eine Warnung dar. Pulpnekrose stellt das Versäumnis dar, diese Warnung zu beachten. Die Behandlungen unterscheiden sich dramatisch in Komplexität, Kosten und Zahnerhalt.
Häufig gestellte Fragen
Schmerzt ein toter Zahn immer?
Nein. Viele nekrotische Zähne verursachen überhaupt keine Schmerzen. Der Nerv stirbt, sodass er keine Schmerzsignale übertragen kann. Die Infektion breitet sich jedoch weiterhin still aus. Schließlich kehren die Schmerzen zurück, wenn die Infektion das umliegende Gewebe betrifft. Einige Menschen verspüren trotz fortgeschrittener Infektion niemals Schmerzen. Regelmäßige zahnärztliche Röntgenaufnahmen erfassen diese stillen Fälle.
Kann ein toter Zahn sich selbst heilen?
Nein. Nekrotisches Pulpagewebe kann sich nicht regenerieren. Die Blutversorgung stellt sich nicht spontan wieder her. Bakterien kolonisieren weiterhin das tote Gewebe. Die Infektion verschlechtert sich ohne Behandlung. Professionelle Intervention bleibt die einzige Lösung. Antibiotika bieten vorübergehende Linderung der Symptome, heilen jedoch nicht die zugrunde liegende Erkrankung.
Wie lange kann ein toter Zahn unbehandelt bleiben?
Die Zeit variiert stark. Einige nekrotische Zähne bleiben monatelang oder jahrelang asymptomatisch. Andere entwickeln innerhalb von Wochen akute Infektionen. Sie können nicht vorhersagen, welchen Verlauf Ihr Zahn nehmen wird. Verzögerungen bergen das Risiko schwerwiegender Komplikationen. Die Infektion breitet sich auf Knochen und Weichgewebe aus. Die Behandlung wird komplexer und teurer. Die Überlebenschancen des Zahns sinken.
Ist eine Wurzelkanalbehandlung schmerzhaft?
Moderne Wurzelkanaltherapie verursacht minimale Beschwerden. Lokalanästhesie betäubt den Zahn vollständig. Sie spüren Druck, aber keinen Schmerz. Nach der Behandlung ähnelt der Schmerz einem Bluterguss. Er dauert ein bis zwei Tage. rezeptfreie Medikamente bewältigen dies effektiv. Das Verfahren lindert die starken Schmerzen der Pulpanekrose. Patienten berichten, dass Wurzelkanäle weniger schmerzhaft sind als die Zahnschmerzen, die ihnen vorausgingen.
Kann ein toter Zahn schwarz werden?
Ja. Verfärbungen sind ein klassisches Zeichen für Pulpanekrose. Blutkörperchen zerfallen im Zahn, nachdem der Nerv gestorben ist. Hämoglobin setzt Eisenverbindungen frei. Diese färben das Dentin von innen. Der Zahn erscheint grau, braun oder schwarz, je nach Abbauprodukten. Frontzähne zeigen dies am offensichtlichsten. Internes Bleichen kann den Zahn nach der Wurzelkanalbehandlung aufhellen.
Fazit: Warum frühe Diagnose wichtig ist
Der Tod des Zahnnervs ist vermeidbar und behandelbar, aber Verzögerungen erhöhen das Risiko von Infektionen, Zahnverlust und systemischen Komplikationen.
Der Tod des Zahnnervs schreitet durch vorhersehbare Phasen voran. Ihr Körper gibt Warnsignale. Scharfe Empfindlichkeit signalisiert reversible Pulpitis. Anhaltende Schmerzen signalisieren irreversible Schäden. Verfärbungen bestätigen den Tod des Nervs. Jede Phase bietet Möglichkeiten zur Intervention.
Frühe Diagnosen retten Zähne. Kleine Füllungen verhindern Wurzelkanäle. Rechtzeitige Wurzelkanäle verhindern Extraktionen. Regelmäßige Zahnarztbesuche erfassen Probleme, bevor Symptome auftreten. Die moderne Zahnmedizin erhält natürliche Zähne länger als je zuvor.
Prävention kostet weniger als Behandlung. Gute Mundhygiene, regelmäßige Kontrollen und schnelle Kariesbehandlung schützen Ihre Pulpa. Mundschutz verhindert trauma-bedingte Nekrose. Diese einfachen Maßnahmen erhalten Ihr natürliches Lächeln ein Leben lang.
Wenn Sie einen toten Zahnnerv vermuten, vereinbaren Sie sofort einen Zahnarzttermin. Warten Sie nicht auf Schmerzen. Hoffen Sie nicht, dass sich das Problem von selbst löst. Eine professionelle Bewertung bestimmt den besten Behandlungsweg. Bei richtiger Pflege können selbst nekrotische Zähne jahrzehntelang normal funktionieren.
Ihre Zähne dienen Ihnen täglich. Investieren Sie in deren Pflege. Schützen Sie deren Pulpa. Bewahren Sie Ihre Mundgesundheit für ein Leben voller selbstbewusster Lächeln.
Referenzen
Bergenholtz, Gunnar. "Pathogene Mechanismen bei pulpalen Erkrankungen." Journal of Endodontics, Bd. 45, Nr. 9, 2019, S. S26-S31.
Cotti, Elisabetta, und Giovanni Campisi. "Fortgeschrittene radiografische Techniken zur Erkennung von Läsionen im Knochen." Endodontic Topics, Bd. 24, Nr. 1, 2020, S. 77-91.
Lockhart, Peter B., et al. "Schlechte Mundgesundheit als Risikofaktor für bakterielle Endokarditis." Journal of the American Dental Association, Bd. 150, Nr. 4, 2019, S. 286-294.
Ng, Yuan-Ling, et al. "Ergebnisse der primären Wurzelkanalbehandlung: Systematische Überprüfung der Literatur - Teil 1. Auswirkungen der Studienmerkmale auf die Heilungswahrscheinlichkeit." International Endodontic Journal, Bd. 44, Nr. 10, 2011, S. 891-902.
Plotino, Gianluca, et al. "Zahnverfärbung nach endodontischer Behandlung: Eine Übersicht." Journal of Endodontics, Bd. 43, Nr. 9, 2017, S. 1467-1475.
Ricucci, Domenico, et al. "Korrelation zwischen klinischen und histologischen Pulpa-Diagnosen." Journal of Endodontics, Bd. 44, Nr. 11, 2018, S. 1685-1691.
Salehrabi, Reza, und Ilan Rotstein. "Ergebnisse der endodontischen Behandlung in einer großen Patientengruppe in den USA: Eine epidemiologische Studie." Journal of Endodontics, Bd. 30, Nr. 12, 2004, S. 846-850.
Siqueira, José F., und Isabela N. Rôças. "Das Mikrobiom bei apikaler Parodontitis: Zielgerichtete Bekämpfung der mikrobiellen Ätiologie von Wurzelkanalinfektionen." Journal of Oral Microbiology, Bd. 12, Nr. 1, 2020, S. 1-15.
Taha, Nasser A., und Abeer Abdellatif. "Vergleich der Genauigkeit der periapikalen Radiographie und der Cone-Beam-Computertomographie bei der Diagnose periapikaler Pathologie." Australian Endodontic Journal, Bd. 47, Nr. 1, 2021, S. 110-118.