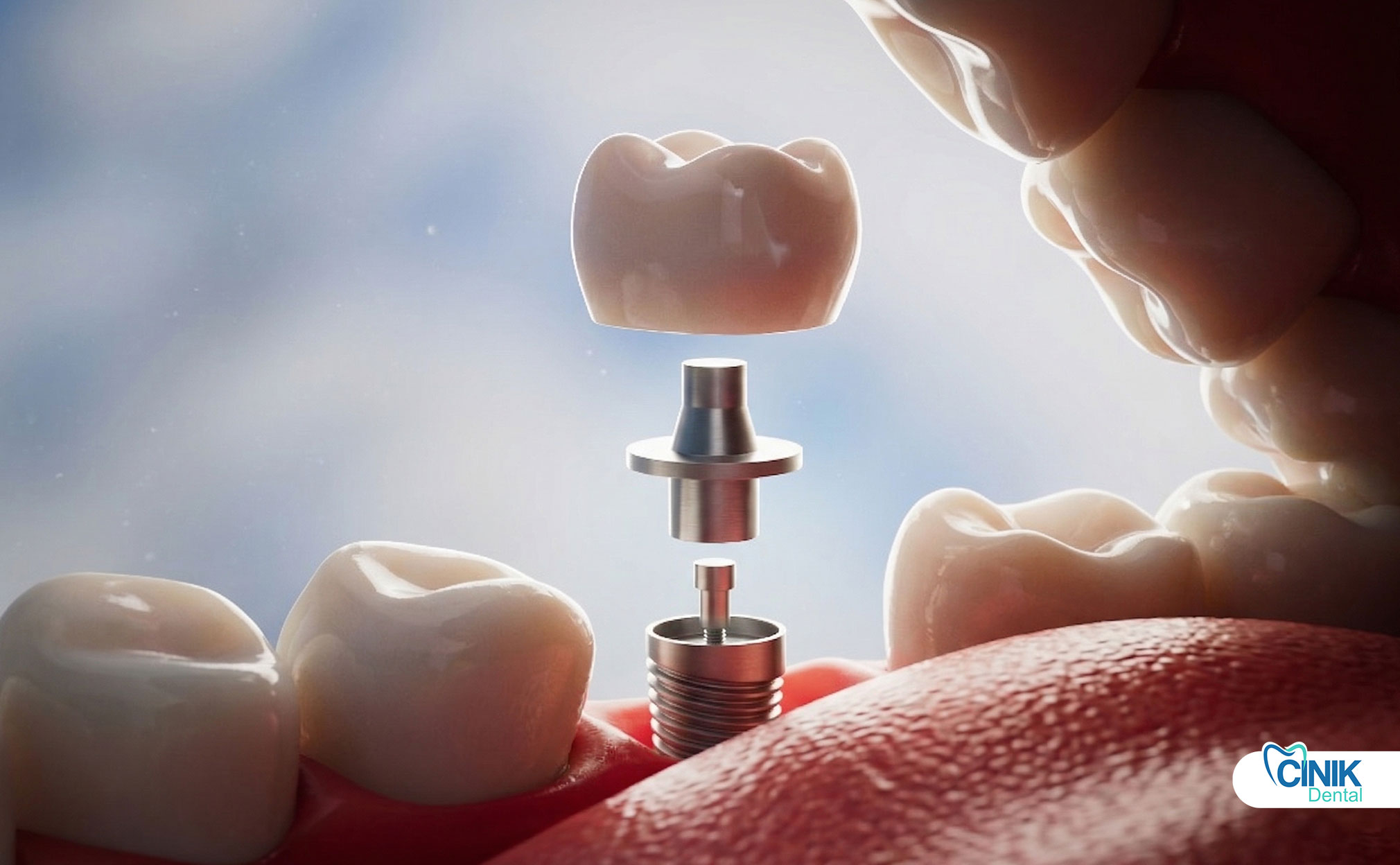
Ein Zahnimplantat-Abutment ist ein Verbindungselement, das das Implantat in der Knocheneinheit mit der prothetischen Restauration, wie einer Krone, Brücke oder Prothese, verbindet. Es dient als die kritische Zwischenstruktur, die Kaudruckkräfte überträgt, die Architektur des Weichgewebes aufrechterhält und die langfristige Stabilität des gesamten Implantatsystems gewährleistet.
Was ist ein Zahnimplantat-Abutment in der Implantologie?
Es ist die Zwischenstruktur, die Halt, Stabilität und Lastübertragung zwischen Implantat und Prothese ermöglicht. Das Abutment tritt durch das Zahnfleischgewebe hervor und bildet die Grundlage für den sichtbaren Zahnersatz.
Kerndefinition und Terminologie
Das Zahnimplantat-Abutment fungiert als Verbindungsstück zwischen dem im Kieferknochen verankerten Implantat und der endgültigen prothetischen Krone, die im Mund sichtbar ist. Über der Zahnfleischlinie positioniert, fungiert dieses Element als der "Hals" des Implantatsystems. Der Begriff "Abutment" stammt aus der Ingenieurbaukunst, wo er eine Strukturstütze beschreibt, die Gewicht trägt und Lasten zwischen zwei Elementen überträgt.
In der modernen Implantologie erfüllt das Abutment drei Hauptfunktionen. Erstens bietet es mechanischen Halt für die prothetische Restauration. Zweitens überträgt es okklusale Kräfte von der Kauebene durch das Implantat in den umgebenden Knochen. Drittens formt es das Weichgewebe-Emergenzprofil und schafft einen natürlich aussehenden Übergang zwischen dem Implantat und dem Zahnfleischgewebe.
Komponenten eines Zahnimplantatsystems
Eine vollständige zahnärztliche Implantatrestaurierung besteht aus drei verschiedenen Komponenten, die harmonisch zusammenarbeiten:
Komponente | Standort | Primäre Funktion |
Implantatbeschläge | Eingebettet im Kieferknochen | Funktioniert als künstliche Wurzel, bietet Verankerung durch Osseointegration |
Abutment | Ragt durch das Zahnfleischgewebe | Verbindet das Implantat mit der Prothese, überträgt Lasten, formt weiches Gewebe |
Prothese | Sichtbar über dem Zahnfleischrand | Stellt die Kaafunktion und Ästhetik wieder her (Krone, Brücke oder Prothese) |
Das Implantat-Fixierung besteht typischerweise aus Titan oder Titanlegierung und hat ein gewindeartiges Design, das die Oberfläche für die Knochenintegration maximiert. Der Abutment verbindet sich mit dieser Befestigung durch verschiedene Verbindungsmethoden. Die prothetische Krone wird dann entweder durch Zementierung oder Schraubensicherung am Abutment befestigt.
Biologische und Mechanische Rolle
Der Abutment erfüllt entscheidende biologische und mechanische Funktionen, die den Erfolg des Implantats bestimmen. Mechanisch verteilt er die Kaakräfte auf den umgebenden Knochen. Forschungen zeigen, dass eine ordnungsgemäße Lastverteilung Spannungsconzentratioen verhindert, die zu Knochenschwund oder Komponentenversagen führen könnten (Nie et al., 2023).
Biologisch formt der Abutment das Emergenzprofil des Weichgewebes. Dieses Emergenzprofil bezieht sich auf die Kontur des Zahnfleischgewebes, wenn es von der schmalen Implantatplattform zu den breiteren Kronenabmessungen übergeht. Ein richtig gestaltetes Emergenzprofil imitiert die natürliche Zahn-anatomie und verhindert Lebensmittelimpaktion, während es die ästhetische Harmonie mit den benachbarten Zähnen aufrechterhält.
Der Abutment erhält auch das biologische Siegel, die Barriere zwischen der oralen Umgebung und dem darunter liegenden Knochen. Eine stabile Implantat-Abutment-Verbindung minimiert Mikroleckagen, was die bakterielle Infiltration reduziert und das peri-implantäre Gewebe vor Entzündungen schützt.
Warum ist der Abutment entscheidend für den Implantat-Erfolg?

Der Abutment bestimmt die Langzeitstabilität, Ästhetik und biomechanische Leistung des Implantats. Eine schlechte Abutment-Auswahl führt zu mechanischen Ausfällen, biologischen Komplikationen und compromittierten Behandlungsergebnissen.
Mechanische Stabilität und Lastübertragung
Der Abutment dient als primärer Mechanismus zur Lastübertragung im Implantatsystem. Wenn Sie kauen, übertragen sich die Kräfte von der Krone über den Abutment in das Implantat. Der Schraubgelenk-Mechanismus an der Implantat-Abutment-Schnittstelle muss diesen Kräften standhalten, ohne sich zu lockern oder zu brechen.
Forschungen mit Hilfe der Finite-Elemente-Analyse zeigen, dass das Verbindungsdesign die Spannungsverteilung erheblich beeinflusst. Interne Verbindungen zeigen im Vergleich zu externen Verbindungen eine überlegene biomechanische Effizienz, bieten eine bessere Spannungsverteilung und verbesserte Stabilität (Dave, 2023). Die Morse-Kegelschlussverbindung, die eine konische Schnittstelle mit präziser Passung aufweist, erzeugt einen "Kaltverschweißungs"-Effekt, der Mikrobewegungen minimiert und Spannungsunkonzentrationen auf Kreuniveau reduziert.
Die Muster der Spannungsverteilung variieren je nach Lastbedingungen. Axiale Lasten (gerade nach unten) verteilen sich relativ gleichmäßig über alle Verbindungstypen. Schrägkräfte (schräg wirkende Kräfte, die beim Kauen häufig auftreten) erzeugen jedoch signifikant höhere Spannungsansammlungen. Studien zeigen, dass interne Verbindungen asymmetrische Lasten effektiver handhaben als externe Sechskantdesigns, wodurch das Risiko des Lockerns von Schrauben und der Knochenresorption verringert wird.
Prothetische Retention und Passform
Der Abutment bestimmt, wie die endgültige Krone am Implantatsystem befestigt wird. Es gibt zwei Hauptmechanismen zur Retention:
Zementgehaltene Abutments: Diese Abutments verfügen über einen vorbereiteten Stift (ähnlich einem natürlichen Zahn, der für eine Krone vorbereitet ist), der es der Prothese ermöglicht, dauerhaft zu zementieren. Dieser Ansatz bietet überlegene Ästhetik, da kein Schraubenzugangloch die okklusive Fläche unterbricht. Zementreste unter dem Zahnfleischrand stellen jedoch einen dokumentierten Risikofaktor für peri-implantäre Entzündungen dar.
Schraubengehaltene Abutments: Diese Abutments haben einen Schraubenzugangskanal, der durch das Abutment und die Krone verläuft. Die Prothese wird direkt auf das Abutment geschraubt, was eine einfache Entnahme zur Wartung oder Reparatur ermöglicht. Der Kompromiss besteht in einem sichtbaren Schraubenzugangloch, das typischerweise mit Kompositharz gefüllt ist, was die Ästhetik an bestimmten Stellen beeinträchtigen kann.
Moderne Abutments integrieren häufig anti-rotational Eigenschaften, geometrische Designs, die verhindern, dass sich das Abutment relativ zum Implantat dreht. Zu diesen Merkmalen gehören hexagonale, oktagonale oder sternförmige interne Verbindungen, die Drehkräfte von der Halteschraube ablenken.
Biologischer Dichtung und Gewebeintegration
Die weiche Gewebeoberfläche rund um das Abutment bestimmt die langfristige biologische Stabilität. Die Abutmentoberfläche muss eine gesunde Anhaftung des Weichgewebes fördern, während sie einer bakteriellen Besiedlung widersteht. Forschungen, die Titan- und Zirkonia-Abutments vergleichen, zeigen, dass Zirkonia aufgrund der reduzierten Oberflächenenergie eine geringere Plaqueansammlung aufweist, was potenziell zu einer besseren Gesundheit des peri-implantären Gewebes beiträgt (Pandey et al., 2019).
Das Emergenzprofil, das durch die Form des Abutments geschaffen wird, beeinflusst die Konturierung des Weichgewebes. Ein richtig konturiertes Abutment unterstützt die Gingivamarge und die Papille (Zahnfleischgewebe zwischen den Zähnen), wodurch Rückgang und schwarze Dreiecke, die die Ästhetik beeinträchtigen, verhindert werden. Individuell angepasste Abutments ermöglichen eine präzise Optimierung des Emergenzprofils basierend auf der individuellen Gewebedicke und der Zahnposition.
Mikroleckagen an der Implantat-Abutment-Schnittstelle stellen ein erhebliches biologisches Problem dar. Selbst mikroskopische Lücken ermöglichen das Eindringen von Bakterien, was potenziell Entzündungen und Knochenverlust auslösen kann. Anschlussdesigns mit Morseverjüngung oder Plattformwechselkonzepten minimieren diese Mikrolücken und verbessern die biologische Dichtung.
Welche Arten von Zahnimplantat-Abutments gibt es?
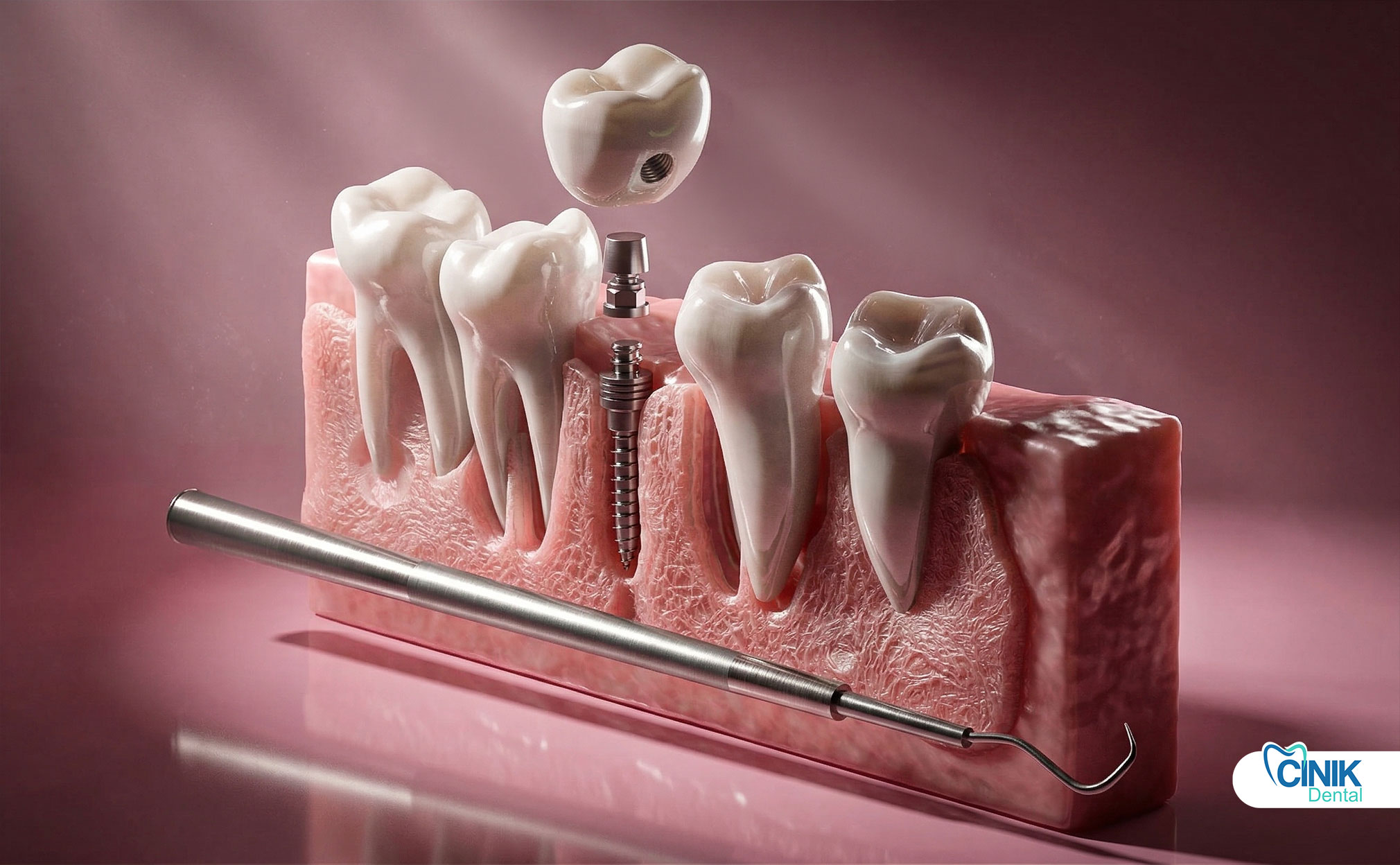
Abutments werden basierend auf Design, Herstellungsverfahren, Retention und klinischer Indikation klassifiziert. Die Hauptkategorien umfassen standardmäßige vorgefertigte Abutments, maßgefertigte CAD/CAM-Abutments, geneigte Abutments, Heilungsabutments und Multi-Unit-Abutments für komplexe Restaurationen.
Standard (Fertigteile) Abutments
Standard-Abutments sind massenproduzierte Komponenten, die in verschiedenen Größen, Winkeln und Manschettenhöhen erhältlich sind. Die Hersteller produzieren diese Abutments, um zu bestimmten Implantatsystemen zu passen, und bieten kostengünstige Lösungen für unkomplizierte Fälle an.
Vorteile:
Geringere Kosten im Vergleich zu individuellen Alternativen
Sofortige Verfügbarkeit (keine Laborfertigungszeit)
Bewährte Designs mit etablierten klinischen Erfolgen
Vereinfachte Bestandsverwaltung für Zahnarztpraxen
Einschränkungen:
Begrenzte Anpassungsmöglichkeiten für einzigartige klinische Situationen
Generische Emergenzprofile passen möglicherweise nicht zur Anatomie des Patienten
Feste Winkel und Manschettenhöhen schränken die Anwendung in herausfordernden Fällen ein
Potenzial für sichtbare Metallränder in ästhetischen Zonen
Standard-Abutments funktionieren gut in hinteren Bereichen, in denen die ästhetischen Anforderungen geringer sind und die Implantatpositionierung ideal ist. Sie erweisen sich jedoch häufig als unzureichend für frontale Restaurationen, die präzises Gewebe-management und optimale Emergenzprofile erfordern.
Individuelle Abutments (CAD/CAM)
Computerunterstütztes Design und computerunterstützte Fertigung (CAD/CAM) Technologie ermöglicht die Herstellung patientenspezifischer Abutments. Digitale Abdrücke erfassen die Implantatposition und die umgebende Gewebearchitektur, wodurch Technikern ermöglicht wird, Abutments zu entwerfen, die den individuellen anatomischen Anforderungen entsprechen.
Vorteile von maßgeschneiderten Abutments:
Optimiertes Emergenzprofil für natürliche Gewebekonturen
Korrigierte Angulation für schief sitzende Implantate
Ideale Randplatzierung (supragingival, äquigingival oder subgingival)
Materialauswahl basierend auf ästhetischen und funktionalen Bedürfnissen
Bessere Anpassung des Weichgewebes und langfristige Stabilität
Forschung bestätigt, dass maßgeschneiderte Abutments vergleichbare Überlebensraten und ästhetische Ergebnisse wie vorgefertigte Alternativen bieten, wobei die Nachbeobachtungsstudien bis zu 13 Jahre (Alagarsamy et al., 2024) reichen. Die Möglichkeit, den Kronenrand genau auf oder über der Zahnfleischlinie zu positionieren, vereinfacht die Zemententfernung und reduziert biologische Komplikationen.
Winkelabutments
Winkelabutments korrigieren die Fehlstellung von Implantaten, ohne dass eine chirurgische Neupositionierung erforderlich ist. Diese Abutments verfügen über vorgefertigte Winkel (typischerweise 15°, 20° oder 30°), die die prothetische Krone in die richtige Ausrichtung mit den benachbarten Zähnen lenken.
Klinische Anwendungen:
Ausgleich für geneigte Implantate bei Vollzahnrestaurationen
Korrektur der Gesichts- oder Zungenimplant Neigung
Ausrichten von Kronen in Situationen mit eingeschränkter Mundöffnung
Ästhetische Zone Restaurationen, die eine präzise Kronenpositionierung erfordern
Winkelabutments erweisen sich als besonders wertvoll in den Behandlungskonzepten All-on-4 und All-on-6, bei denen die hinteren Implantate absichtlich gekippt sind, um die Nutzung des Knochens zu maximieren und anatomische Strukturen zu vermeiden. Das Winkelabutment korrigiert diese Neigung, sodass die Prothese richtig mit dem gegenüberliegenden Gebiss ausgerichtet werden kann.
Heilungsabutments
Heilungsabutments sind temporäre Komponenten, die während der anfänglichen Heilungsphase platziert werden. Diese Abutments sind nicht dafür ausgelegt, endgültige Prothesen zu unterstützen, sondern vielmehr, um das Weichgewebe zu formen und das Implantat während der Osseointegration zu schützen.
Funktionen:
Weichgewebeheilung rund um das Implantat leiten
Verhindern des Gewebeabbau über der Implantatplattform
Zugang für Abformverfahren ermöglichen
Weg für die endgültige Abutmentplatzierung aufrechterhalten
Heilungsabutments sind typischerweise kürzer als endgültige Abutments und weisen glatte, abgerundete Konturen auf, die die gesunde Ge formation fördern. Sie werden entfernt und durch definitive Abutments ersetzt, sobald die Osseointegration abgeschlossen ist und die endgültige Restauration zur Herstellung bereit ist.
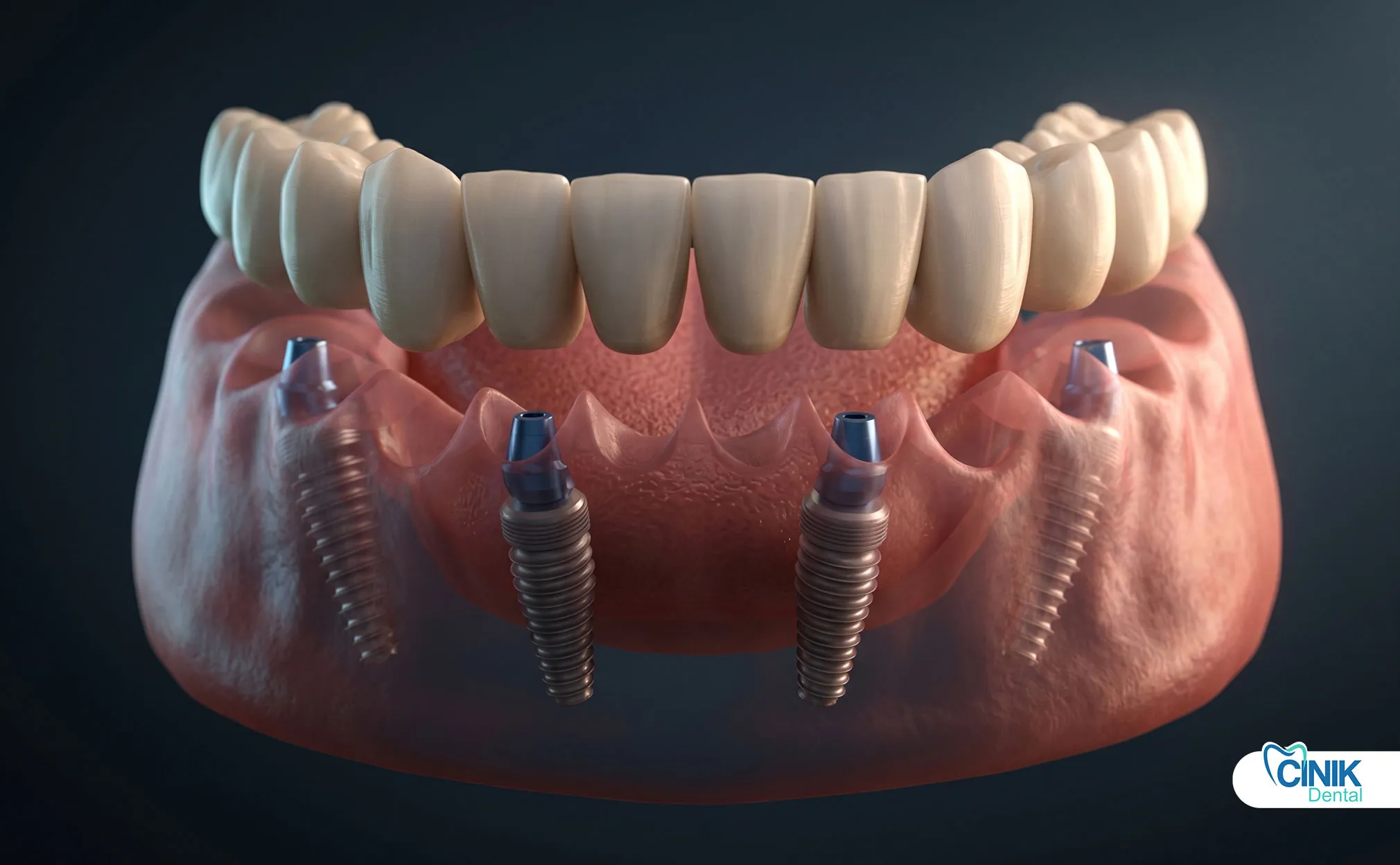
Multi-Unit Abutments
Multi-Unit-Abutments sind spezialisierte Komponenten, die in Vollbogen-Restaurationen wie All-on-4 und All-on-6 Protokollen verwendet werden. Diese Abutments verfügen über eine standardisierte Verbindungsoberfläche, die ein vorgefertigtes prothetisches Gerüst aufnimmt.
Wichtige Eigenschaften:
Parallelisierte Verbindungsplattform für die Sitzfläche der Prothese
Reduzierte Anzahl von Komponenten, die eine präzise Anpassung erfordern
Vereinfachte passiven Anpassung für Vollbogen-Gerüste
Erhältlich in verschiedenen Winkeln (0°, 17°, 30°) zur Korrektur der Implantatausrichtung
Das Multi-Unit-Abutment-System verwandelt mehrere individuelle Implantatverbindungen in eine einheitliche prothetische Plattform, was die Herstellung von Vollbogen-Restaurationen erheblich vereinfacht.
Hybride und spezialisierte Abutments
Fortschrittliche prothetische Lösungen umfassen mehrere spezialisierte Abutment-Typen:
Ti-Base-Abutments: Diese Hybridkomponenten kombinieren eine Titangrundlage (für Festigkeit und Implantatverbindung) mit einer Zirkonia- oder Keramikkonstruktion (für Ästhetik). Das Titan bietet zuverlässigen Schraubenzug und mechanische Stabilität, während die Keramik eine überlegene Integration des Weichgewebes und ästhetische Ergebnisse bietet.
Zirkonia-Abutments: Monolithische Zirkonia-Abutments bieten hervorragende Ästhetik, insbesondere bei dünnen Gewebetypen, in denen Metall durchscheinen könnte. Allerdings zeigt die Forschung, dass Zirkonia-Abutments eine geringere Bruchfestigkeit im Vergleich zu Titan haben, insbesondere in hinteren Bereichen mit hohen okklusalen Kräften (Sanz-Martín et al., 2022).
Gießbare Abutments: Diese Kunststoff- oder Wachsmodelle ermöglichen eine individuelle Gießung in Edel- oder Nichtedelmetallen. Obwohl sie bei der Verbreitung von CAD/CAM weniger gebräuchlich sind, bleiben gießbare Abutments für komplexe Fälle nützlich, die spezifische Legierungseigenschaften erfordern.
Klassifikation basierend auf dem Retentionsmechanismus
Abutments unterscheiden sich darin, wie sie die Prothese halten. Die drei Hauptkategorien sind zementierte, geschraubte und hybride Retentionssysteme, die jeweils spezifische Vorteile für bestimmte klinische Situationen bieten.
Zementierte Abutments
Zementierte Abutments funktionieren ähnlich wie traditionelle Kronenvorbereitungen an natürlichen Zähnen. Das Abutment verfügt über einen konischen oder parallelen Stift, der eine dauerhaft zementierte Krone erhält.
Vorteile:
Überlegene Ästhetik (kein Schraubenzugang)
Einfache Erreichung einer passiven Passung bei Mehrbereichsrestaurationen
Vertraute Zementiertechnik für die meisten Kliniker
Niedrigeres Profil des Abutment-Designs möglich
Nachteile:
Risiko von subgingivalen Zementrückständen, die zu Peri-Implantitis führen
Schwierige Abholung zur Wartung oder Reparatur
Potenzial für Zementauswaschung im Laufe der Zeit
Herausforderungen bei der Lage der Ränder in tiefen subgingivalen Situationen
Forschung betont die Bedeutung der supragingivalen oder äquigingivalen Randplatzierung bei zementierten Abutments. Subgingivale Zementrückstände wirken als Nidus für bakterielle Ansammlungen, wodurch Entzündungen und progressiver Knochenverlust ausgelöst werden. Sorgfältige Techniken zur Anwendung von Zement und gründliche Protokolle zur Entfernung sind für biologischen Erfolg unerlässlich.
Schrauben-retinierte Abutments
Schrauben-retinierte Abutments beinhalten einen Schraubenkanal, der es der Prothese ermöglicht, mechanisch ohne Zement zu befestigen. Die Krone verfügt über eine präzisionsgefräste Intaglio-Oberfläche, die auf das Abutment passt, gesichert durch eine prothetische Schraube, die durch beide Komponenten verläuft.
Vorteile:
Komplette Abrufbarkeit für Wartung oder Modifikation
Keine zementbezogenen biologischen Risiken
Vorhersehbare Haltekraft
Vereinfachte Reparaturverfahren
Nachteile:
Zugangsbohrung zur Schraube beeinträchtigt die okklusive Anatomie
Ästhetische Herausforderungen bei den vorderen Zähnen
Potenzial für das Lockern der Schraube im Laufe der Zeit
Erfordert ausreichenden interokklusalen Platz für den Schraubenkopf
Schraubenfixierte Restaurationen sind insbesondere für voll-archige Prothesen, Langspanngestelle und Situationen angezeigt, die eine zukünftige Wiederherstellbarkeit erfordern. Die Möglichkeit, die Prothese zu entfernen, erleichtert die professionelle Wartung und vereinfacht zukünftige Änderungen.
Hybride Haltesysteme
Hybridsysteme kombinieren Elemente sowohl der Zement- als auch der Schraubenbefestigung. Diese Ansätze zielen darauf ab, die Vorteile jedes Systems zu maximieren und gleichzeitig ihre jeweiligen Nachteile zu minimieren.
Häufige hybride Ansätze:
Schraubenfixierte Abutments mit zementierten Kronen (schraubenzugängliche zementierte Restaurationen)
Ti-Basen-Abutments mit Schraubenbefestigung durch die keramische Struktur
Überdenture-Befestigungen, die mechanische Befestigung mit Gewebestütze kombinieren
Die schraubenzugängliche zementierte Restauration stellt einen beliebten hybriden Ansatz dar. Die Krone ist an ein schraubenfixiertes Abutment zementiert, aber der Schraubenzugang bleibt über die okklusive Oberfläche zugänglich. Dies ermöglicht das Entfernen von Zement von der zugänglichen Abutment-Oberfläche, während die Wiederherstellbarkeit durch den Schraubenzugang erhalten bleibt.
Verwendete Materialien in Implantatabutments
Übliche Materialien sind Titan und Zirkonia, die wegen ihrer Festigkeit und Biokompatibilität gewählt werden. Goldlegierungen und Kobalt-Chrom dienen spezialisierten Anwendungen, während die Materialauswahl von ästhetischen Anforderungen, funktionellen Lasten und Gewebeeigenschaften abhängt.
Titan-Abutments
Titan-Abutments bleiben der Goldstandard für Implantatprothetik. Kommerziell reines Titan (Grad IV) und Titanlegierung (Ti-6Al-4V, Grad V) bieten herausragende Eigenschaften für Implantatanwendungen.
Materialeigenschaften:
Ausgezeichnete Biokompatibilität mit Osseointegrationsfähigkeit
Hohe Festigkeits-zu-Gewicht-Verhältnis
Korrosionsbeständigkeit in der Mundhöhle
Elastizitätsmodul näher am Knochen als an Keramiken
Bewährte langfristige klinische Erfolgsbilanz
Neuere Forschung zur Finite-Elemente-Analyse zeigt, dass Titan-Abutments günstige Spannungverteilungsmuster aufweisen. Unter schrägen Belastungsbedingungen ermöglicht die Duktilität von Titan, Lasten zu absorbieren und umzuleiten, wodurch katastrophale Fehler gemildert werden (Alagarsamy et al., 2024). Der Elastizitätsmodul von Titan (110 GPa) ähnelt dem des Knochens (13-20 GPa) eher als der von Zirkonia (210 GPa), was potenziell die Spannungsanreicherung an der Knochen-Implantat-Schnittstelle verringern könnte.
Klinische Überlegungen:
Potenzial für Sichtbarkeit der grauen Linie bei dünnen Gewebe-Biotypen
Oberflächenbehandlung beeinflusst die Reaktion des Weichgewebes
Plasma-Argon-Reinigung reduziert den Knochenverlust im Vergleich zur Dampfreinigung
Geeignet für alle Regionen, einschließlich stark belasteter hinterer Bereiche
Zirkonoxid-Abutments
Zirkoniumdioxid (Zirkonia) Abutments beseitigen ästhetische Einschränkungen von Metallkomponenten. Yttrium-stabilisiertes tetragonales Zirkonia-Polykrystall (Y-TZP) bietet hohe Festigkeit und Biokompatibilität mit überlegenen optischen Eigenschaften.
Ästhetische Vorteile:
Zahnfarbene Erscheinung beseitigt Sichtbarkeit von Metallen
Bessere Farbanpassung des Weichgewebes im Vergleich zu Titan
Lichtdurchlässigkeit ähnlich wie bei natürlicher Zahnstruktur
Reduzierte Weichgewebsverfärbung bei dünnen Biotypen
Forschung vergleicht Titan- und Zirkonia-Abutments und zeigt wichtige biologische Unterschiede. Studien zeigen, dass Zirkonia-Abutments aufgrund der niedrigeren Oberflächenenergie weniger Plaque-Akkumulation aufweisen, was möglicherweise zur Verbesserung der peri-implantären Gewebegesundheit beiträgt (Pandey et al., 2019). Darüber hinaus fördert Zirkonia günstige mikrozirkulatorische Dynamiken in der peri-implantären Mukosa, mit Blutfluss Mustern, die natürlichen Zähnen näher sind.
Mechanische Einschränkungen:
Höheres Frakturrisiko im Vergleich zu Titan, insbesondere in hinteren Bereichen
Reduzierte Bruchzähigkeit unter feuchten Bedingungen (orales Umfeld)
Bedenken hinsichtlich des Abplatzens von Verblendschalen bei geschichteten Restaurationen
Ein höherer Elastizitätsmodul kann die Stressübertragung auf den Knochen erhöhen
Systematische Übersichtsarbeiten zeigen, dass Zirkoniumabutments im Vergleich zu Titan leicht höhere biologische Komplikationsraten aufweisen, auch wenn die Unterschiede in den meisten Studien statistisch nicht signifikant sind (Sanz-Martín et al., 2022). Für Anwendungen im hinteren Bereich mit hoher Belastung bleibt Titan die mechanisch überlegene Wahl.
Gold- und Legierungsabutments
Gegossene Goldlegierungen und Kobalt-Chrom-Abutments dienen spezialisierten Anwendungen in der Implantatdentistik.
Goldlegierungsabutments:
Hervorragende Gießbarkeit für komplexe maßgefertigte Formen
Biokompatibilität und Gewebeverträglichkeit
Günstige Verschleißmerkmale gegenüber den gegenüberliegenden Zahnreihen
Höhere Kosten und begrenzte Indikationen in der modernen Praxis
Kobalt-Chrom-Abutments:
Hohe Festigkeit für Situationen mit schmalem Durchmesser
Kostengünstige Alternative zu Edelmetallen
CAD/CAM-Bearbeitungsfähigkeit
Potenzial für allergische Reaktionen bei empfindlichen Patienten
Aktuelle Forschungen zu Kobalt-Chrom-Molybdän-Abutments deuten darauf hin, dass weichbearbeitetes Co-Cr-Mo möglicherweise günstige Stressverteilungseigenschaften bietet, während Titan jedoch eine überlegene Gesamtleistung aufweist (Alagarsamy et al., 2024).
Auswahlkriterien für Materialien
Die Auswahl des geeigneten Abutmentmaterials erfordert ein Gleichgewicht zwischen mehreren Faktoren:
Faktor | Titan-Abutment | Zirkonia-Abutment |
Ästhetik | Mäßig (Metallfarbe) | Ausgezeichnet (Zahnfarbe) |
Stärke | Ausgezeichnet | Gut (Vorsicht im Posterior) |
Weichgewebsreaktion | Gut | Ausgezeichnet (weniger Plaque) |
Knochenbewahrung | Gut | Etwas besser (einige Studien) |
Kosten | Moderat | Höher |
Wiederholbarkeit | Ausgezeichnet | Gut (sorgfältiger Umgang) |
Entscheidungsrichtlinien:
Vordere Zonen mit dünnem Gewebe: Zirkonia bevorzugt für Ästhetik
Hintere Hochbelastungsregionen: Titan empfohlen für Festigkeit
Vollarch-Restaurationen: Titan oder Ti-Basis für Zuverlässigkeit
Patienten mit Metallempfindlichkeiten: Zirkonia oder Titan (kommerziell rein)
Zahnimplantat-Abutment-Verfahren (Schritt-für-Schritt)
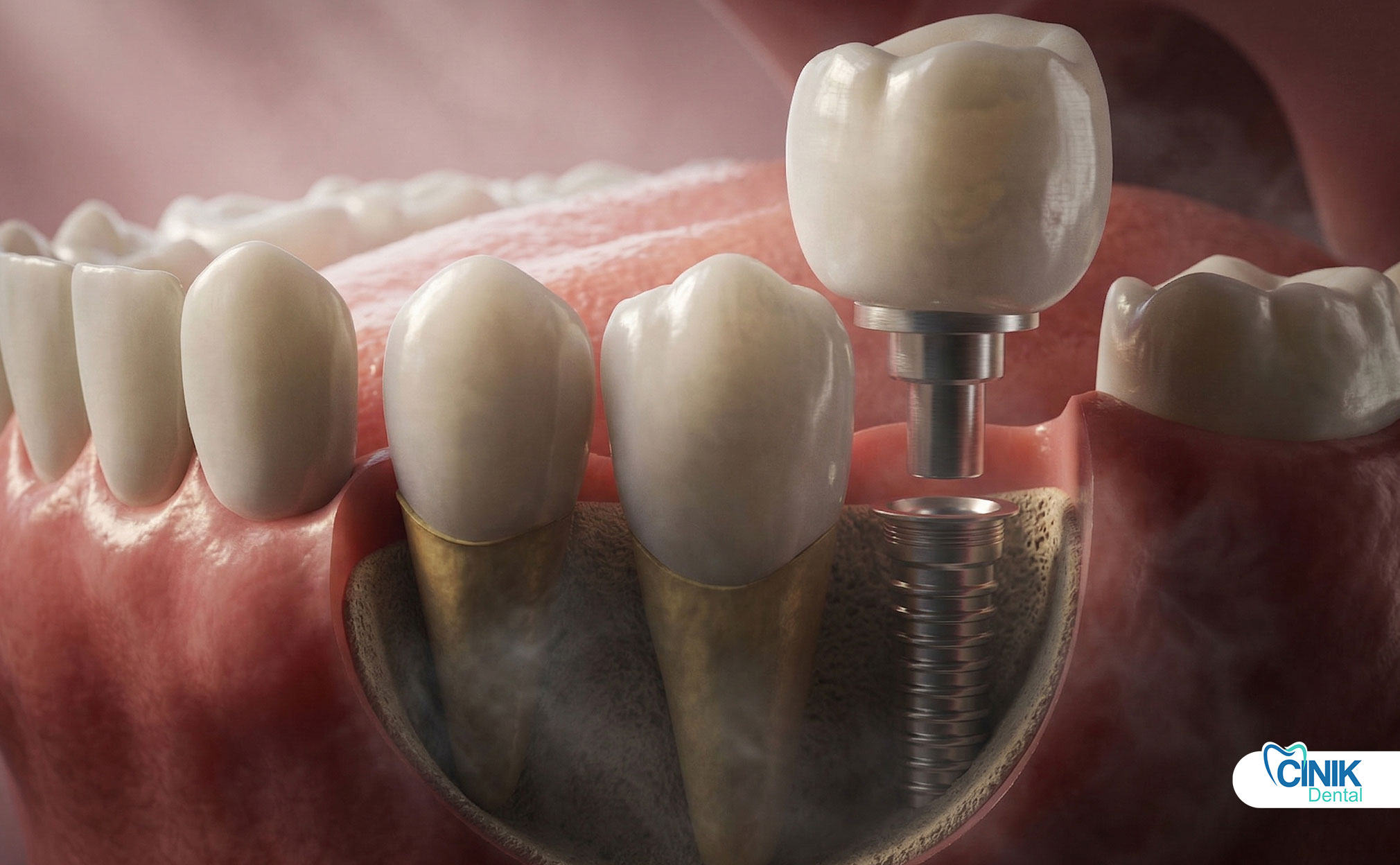
Das Abutment wird nach der Osseointegration und vor dem endgültigen Kronenplatzierung eingesetzt. Das Verfahren umfasst die Implantatexposition, die Abutment-Anbringung, die Heilung des Weichgewebes und den finalen Abdruck für die Kronenfertigung.
Zeitpunkt der Abutment-Platzierung
Der Zeitpunkt der Abutment-Platzierung hängt vom chirurgischen Protokoll und den Heilungsanforderungen ab.
Einphasenoperation:
Implantat und Heilungs-Abutment gleichzeitig eingesetzt
Eliminiert einen zweiten chirurgischen Eingriff
Erfordert angemessene primäre Stabilität bei der Platzierung
Geeignet für ausgewählte Fälle mit guter Knochenqualität
Zweiphasenoperation:
Implantat während der initialen Heilung (3-6 Monate)
Die zweite Operation legt das Implantat frei und platziert den Heilabutment
Ermöglicht eine ungestörte Osseointegration
Standardprotokoll für die meisten klinischen Situationen
Die Heilungsphase ermöglicht die Integration des Knochens (Osseointegration), um eine solide Grundlage vor der funktionellen Belastung zu schaffen. Vorzeitige Belastungen gefährden den Implantatverlust und die Stabilität.
Klinische Schritte
Schritt 1: Implantatfreilegung (Zwei-Phasen-Protokoll)
Der Kliniker macht einen kleinen Einschnitt über der Implantatstelle, um die Abdeckungsschraube des Implantats freizulegen. Lokalanästhesie sorgt dafür, dass der Patient während dieses kleinen chirurgischen Eingriffs bequem bleibt. Die Abdeckungsschraube wird entfernt, wodurch die interne Implantatverbindung sichtbar wird.
Schritt 2: Platzierung des Heilabutments
Ein Heilabutment wird basierend auf der Gewebedicke und dem gewünschten Emergenzprofil ausgewählt. Der Abutment wird mit vorgegebenem Drehmoment (typischerweise 10-15 Ncm) in das Implantat geschraubt. Diese Komponente bleibt 1-2 Wochen an Ort und Stelle, während das Weichgewebe darum herum heilt.
Schritt 3: Reifung des Weichgewebes
Das Zahnfleischgewebe heilt um das Heilabutment herum und bildet einen "Kragen", der schließlich den endgültigen Abutment aufnehmen wird. Diese Heilung formt die Gewebearchitektur und schafft das Emergenzprofil für die endgültige Restauration. Eine ordnungsgemäße Gewebeverwaltung während dieser Phase bestimmt das ästhetische Ergebnis.
Schritt 4: Auswahl und Platzierung des endgültigen Abutments
Sobald die Gewebeheilung abgeschlossen ist, entfernt der Kliniker den Heilungsabutment und platziert den endgültigen Abutment. Auswahlkriterien umfassen:
Retentionsart (Zement vs. Schraube)
Material (Titan vs. Zirkonia)
Winkel (gerade vs. schräg)
Manschettenhöhe (Messung der Gewebedicke)
Emergenzprofilgestaltung
Der endgültige Abutment wird gemäß den Herstellerspezifikationen (in der Regel 20-35 Ncm) angezogen, um mechanische Stabilität sicherzustellen.
Schritt 5: Abdruckverfahren
Mit dem endgültigen Abutment an seinem Platz nimmt der Kliniker einen Abdruck, um die genaue Position und Orientierung für die Laboranfertigung festzuhalten. Digitale Scans oder traditionelle Abdruckmaterialien zeichnen die Abutmentposition im Verhältnis zu benachbarten Zähnen und dem gegenüberliegenden Gebiss auf.
Schritt 6: Kronenanfertigung und Lieferung
Das zahnmedizinische Labor stellt die Krone her, um das spezifische Abutmentdesign passend zu machen. Nach Fertigstellung wird die Krone entweder auf den Abutment zementiert oder verschraubt, was die Restauration abschließt.
Heilungs- und Erholungszeitplan
Das Verständnis des Zeitplans hilft den Patienten, realistische Erwartungen zu setzen:
Phase | Dauer | Aktivitäten |
Implantat Osseointegration | 3-6 Monate | Knochenheilung, kein Kauen an der Stelle |
Heilungsabutment Platzierung | 1-2 Wochen | Weichgewebeformung, minimale Unannehmlichkeiten |
Endabutment Platzierung | Am selben Tag | Abutment gesichert, Abformung genommen |
Krone Fertigung | 1-3 Wochen | Laboranfertigung |
Endlieferung der Krone | Einzelbesuch | Zementierung oder Schraubensicherung |
Die gesamte Behandlungszeit von der Implantatinsertion bis zur endgültigen Krone beträgt typischerweise 4-9 Monate, abhängig von der Knochenqualität, der Heilungsreaktion und der Komplexität des Falls.
Implantat-Abutment-Verbindungsdesigns
Das Verbindungsdesign beeinflusst die Stabilität, Mikroleckage und den langfristigen Erfolg. Interne Verbindungen bieten eine überlegene biomechanische Leistung im Vergleich zu externen Designs, wobei Morse-Taper-Verbindungen eine optimale bakterielle Abdichtung bieten.
Externe Sechskantverbindung
Die externe Sechskantverbindung repräsentiert das ursprüngliche Design der Implantat-Abutment-Schnittstelle. Ein hexagonales Vorsprung ragt über die Implantatplattform hinaus und greift in eine entsprechende sechseckige Vertiefung im Abutment ein.
Eigenschaften:
Einfaches Design, das den Drehmomenttransfer während der Platzierung erleichtert
Sichtbarer Sechskant über der Implantatplattform
Schraube durchdringt das Abutment in den Implantatkörper
Historisch weit verbreitet, aber in modernen Systemen rückläufig
Einschränkungen:
Kleinere Kontaktfläche im Vergleich zu internen Designs
Höhere Spannungs Konzentration auf der Schraube
Größeres Mikrospaltpotenzial an der Implantat-Abutment-Schnittstelle
Reduzierte Widerstandsfähigkeit gegen seitliche Kräfte
Forschung unter Verwendung von photoelastischer Spannungsanalyse zeigt, dass externe Verbindungen Spannungen auf dem Niveau des crestal Knochens und der Implantatkomponenten konzentrieren, was potenziell das Risiko mechanischer Komplikationen erhöht (Dave, 2023).
Interne Sechskantverbindung
Interne Sechskantverbindungen kehren die Geometrie um und platzieren das sechseckige Merkmal im Implantatkörper. Das Abutment weist einen entsprechenden hexagonalen Vorsprung auf, der dieses interne Merkmal greift.
Vorteile:
Eine größere Kontaktfläche verbessert die Stabilität
Die Schraube ist im Implantatkörper geschützt
Bessere Spannungsverteilung zum umgebenden Knochen
Reduzierte Schraubenlockerung im Vergleich zu externen Designs
Das interne Sechskantdesign stellt eine signifikante biomechanische Verbesserung gegenüber externen Verbindungen dar. Das tiefere Eingreifen und die geschützte Schraubenposition verbessern die langfristige Stabilität, insbesondere unter exzentrischen Belastungsbedingungen, die während der Kaubelastung üblich sind.
Morse-Konus (konische Verbindung)
Die Morse-Konus-Verbindung verfügt über eine konische Schnittstelle mit präzisen Kegelwinkeln (typischerweise 5-6 Grad), die einen reibungsgeschlossenen Dichtungsmechanismus erzeugen. Dieses Design kombiniert die anti-rotationalen Eigenschaften interner Verbindungen mit den bakteriellen Dichteigenschaften von Präzisionskonuspassungen.
Biomechanische Vorteile:
Kaltverschweißte Schnittstelle durch hohe Reibungsniveaus
Progressives Anziehen unter funktionalen Lasten (Abutment-Senkung)
Minimale Mikrolücke an der Implantat-Abutment-Schnittstelle
Exzellente bakterielle Dichtung, die Mikroleckagen reduziert
Überlegene Spannungsverteilung im Vergleich zu flachen Plattformdesigns
Die Forschung zur Finite-Elemente-Analyse bestätigt, dass Morse-Kegelverbindungen günstige Spannungsmuster aufweisen. Unter Druckbelastung reduziert die Abutment-Setzung den Mikrogap, wodurch die Komponenten als eine Einheit funktionieren können. Dies begrenzt Mikroleckage und verbessert den Widerstand gegen Drehung und Biegemomente (Alagarsamy et al., 2024) .
Studien, die Verbindungstypen vergleichen, zeigen, dass Morse-Kegeldesigns die Spannungen von dem crestalem Knochen weg konzentrieren, was potenziell die marginalen Knochenlevels im Laufe der Zeit erhalten kann. Die konische Schnittstelle leitet die Kräfte tiefer in den Implantatkörper um und reduziert die Spannungsansammlungen im Crestbereich.
Konzept des Plattformwechsels
Der Plattformwechsel bezieht sich darauf, ein Abutment mit einem kleineren Durchmesser als die Implantatplattform zu verwenden, was eine horizontale Verschiebung an der Implantat-Abutment-Schnittstelle erzeugt.
Biologische Begründung:
Verschiebt die Implantat-Abutment-Grenze vom Knochenkamm weg
Reduziert die Infiltration von Entzündungszellen in Richtung Knochen
Hält die biologische Breite mit weniger crestalem Knochenabbau aufrecht
Verbessert den Weichgewebsdichtung durch horizontale Verschiebung
Forschungsergebnisse deuten darauf hin, dass der Plattformwechsel den crestalem Knochenverlust um etwa 0,5-1,0 mm im Vergleich zu plattformabgestimmten Restaurationen reduzieren kann. Die Verschiebung bewegt den Mikrogap, einen potenziellen Weg für bakterielle Infiltration, seitlich vom kritischen Knochen-Implantat-Schnittstelle weg.
Klinische Anwendung:
Besonders vorteilhaft in ästhetischen Bereichen
Nützlich zur Aufrechterhaltung der Papillenhöhe zwischen Implantaten
Anwendbar auf die meisten Implantatsysteme mit innerer Verbindung
Erfordert spezifische Abutment-Auswahl in Bezug auf den Implantatdurchmesser
Komplikationen im Zusammenhang mit Implantat-Abutments
Komplikationen sind selten, können jedoch die langfristigen Ergebnisse beeinträchtigen. Mechanische Probleme umfassen das Lockern und Brechen von Schrauben, biologische Komplikationen betreffen die Peri-Implantitis, und ästhetische Probleme beinhalten Gewebeschwund und unangemessene Ausbruchprofile.
Mechanische Komplikationen
Schraubenlockerung:
Das Lockern von Schrauben stellt die häufigste mechanische Komplikation dar, die in 1-6 % der Fälle je nach Verbindungstyp auftritt. Ursachen sind unzureichende Drehmomentanwendung, okklusal Überlastung, schlecht passende Komponenten und externe Sechskantdesigns.
Präventionsstrategien umfassen:
Präzise Drehmomentanwendung mit kalibrierten Werkzeugen
Auswahl der inneren Verbindung, wenn möglich
Verwaltung der okklusalen Last (Vermeidung von off-axis Kräften)
Regelmäßige Wartung und Überprüfung des Drehmoments
Abutment- oder Schraubenbruch:
Die Frakturraten liegen in klinischen Studien zwischen 1,2% und 8%, mit einer höheren Inzidenz in den hinteren Regionen und bei Zirkonia-Abutments (Sanz-Martín et al., 2022). Risikofaktoren umfassen:
Engdurchmesser-Implantate in Hochbelastungsbereichen
Zirkonia-Abutments mit dünnen Wänden oder externen Verbindungen
Plattformwechsel-Designs (erhöhte Spannungs Konzentration)
Parafunktionale Gewohnheiten (Bruxismus, Knirschen)
Komponentenfehlanpassung:
Mikroskopische Lücken zwischen Komponenten, selbst innerhalb der Hersteller-Toleranzen, können zu Mikrobewegungen, Reibungskorrosion und biologischen Komplikationen führen. Präzise Fertigung und verifiziertes Komponentenkompatibilität sind entscheidend.
Biologische Komplikationen
Peri-Implantitis:
Peri-Implantitis beinhaltet eine Entzündung des Weichgewebes mit fortschreitendem Knochenverlust um ein osseointegriertes Implantat. Abutment-bezogene Risikofaktoren umfassen:
Subgingivale Zementreste (zementhaltende Restaurationen)
Raue Abutment-Oberflächen, die Plaqueansammlungen fördern
Ungeeignete Emergenzprofile, die den Hygienezugang erschweren
Mikroleckagen an der Implantat-Abutment-Grenze
Forschung, die Titan- und Zirkonia-Abutments vergleicht, zeigt, dass Zirkonia aufgrund der niedrigeren Oberflächenenergie weniger Plaqueansammlungen aufweist und somit potenziell das Risiko biologischer Komplikationen verringern kann (Pandey et al., 2019). Allerdings zeigen systematische Bewertungen keinen signifikanten Unterschied in den langfristigen biologischen Ergebnissen zwischen den Materialien, wenn die richtigen Protokolle befolgt werden.
Weichgewebeentzündung:
Mukositis (reversible Entzündung) und Peri-Implantitis (irreversibler Knochenverlust) stellen das Spektrum biologischer Komplikationen dar. Blutungen beim Sondieren sind etwas häufiger um Titan-Abutments im Vergleich zu Zirkonia, obwohl die Unterschiede oft nicht statistisch signifikant sind (Sanz-Martín et al., 2022).
Ästhetische Komplikationen
Unangemessenes Emergenzprofil:
Ein Abutment, das für die klinische Situation zu schmal oder zu breit ist, schafft unnatürliche Gewebehorizonte. Schmale Abutments führen zum Gewebezerfall, während übermäßig breite Abutments die Blutversorgung komprimieren und Rückbildung verursachen.
Zahnfleischrückgang:
Der Rückgang des Weichgewebes legt die Implantat-Abutment-Verbindung oder sogar die Implantatplattform frei und verursacht ästhetische Katastrophen und biologische Risiken. Ursachen sind:
Dünne Gewebe-Biotypen mit unzureichender Blutversorgung
Übermäßig voluminöse Abutments, die Gewebe komprimieren
Unangemessene Abutment-Angulation, die Hebelkräfte erzeugt
Unzureichendes Volumen des Weichgewebes bei der Platzierung
Metalldurchscheinen:
Titanabutments in dünnen Gewebetypen können einen grauen Schatten erzeugen, der durch das Zahnfleisch sichtbar ist. Diese "graue Linie" beeinträchtigt die Ästhetik im Lächelbereich. Zirkonabutments oder Ti-Basen-Designs mit keramischen Oberschichten beseitigen dieses Problem.
Vorteile der richtigen Abutmentauswahl
Die richtige Abutmentwahl verbessert die Funktion, Ästhetik und Langlebigkeit. Zu den Vorteilen gehören verbesserte prothetische Stabilität, bessere Kaueffizienz, natürliche Erscheinung und langfristiger Implantat-Erfolg.
Die Auswahl des geeigneten Abutments für jede klinische Situation bietet signifikante Vorteile in mehreren Bereichen:
Verbesserte prothetische Stabilität:
Die richtige Abutmentauswahl sorgt für mechanische Stabilität unter funktionalen Belastungen. Interne Verbindungen und geeignete Materialauswahlen minimieren das Lockern von Schrauben und das Brechen von Komponenten. Forschungen zeigen, dass Morse-Kegelverbindungen und Titanabutments in Bereichen mit hoher Belastung eine optimale mechanische Leistung bieten (Alagarsamy et al., 2024).
Bessere Kaueffizienz:
Optimales Abutment-Design überträgt okklusale Kräfte effizient auf das Implantat und den umliegenden Knochen. Eine ordnungsgemäße Lastverteilung ermöglicht es den Patienten, mit Vertrauen zu kauen, was der Funktion der natürlichen Dentition nahekommt. Biomechanische Forschungen bestätigen, dass gut gestaltete Implantat-Abutment-Verbindungen kausale Kräfte (200-300 N in hinteren Bereichen) ohne übermäßige Spannungsansammlungen bewältigen.
Natürliche Erscheinung:
Individuelle Abutments mit geeigneten Emergenzprofilen schaffen Restaurationen, die von natürlichen Zähnen nicht zu unterscheiden sind. Zirkonia-Abutments in ästhetischen Zonen beseitigen die Sichtbarkeit von Metall, während präzise konturierte Formen die natürliche Gewebearchitektur unterstützen. Studien zeigen, dass die Weichgewebefarbe rund um Zirkonia-Abutments besser mit natürlichen Zähnen harmoniert als Titanium-Alternativen (Sanz-Martín et al., 2022).
Langfristiger Implantat-Erfolg:
Die richtige Abutment-Auswahl trägt zu den dokumentierten 95-98% langfristigen Überlebensraten von Zahnimplantaten bei. Durch Minimierung mechanischer Komplikationen, biologischer Entzündungen und ästhetischer Misserfolge schützt die angemessene Abutment-Wahl die Investition des Patienten und die orale Gesundheit über Jahrzehnte.
Vereinfachte Wartung:
Schraubengehaltene Abutment-Auswahl ermöglicht zukünftige Entnehmbarkeit für professionelle Wartung, Komponentenwechsel oder Modifikation. Diese „Servicierbarkeit“ verlängert die funktionale Lebensdauer der Restauration und reduziert langfristige Kosten.
Dentalimplantat-Abutment vs Krone vs Implantat (Wesentliche Unterschiede)
Jedes Bauteil hat eine eigene Rolle im Implantatsystem. Das Implantat fungiert als Wurzel im Knochen, das Abutment dient als Verbindung über dem Zahnfleisch, und die Krone funktioniert als sichtbarer Zahnersatz.
Komponente | Funktion | Standort | Materialoptionen | Haltbarkeit |
Implantatgehäuse | Dient als künstliche Wurzel, bietet Knochenverankerung | Im Kieferknochen (eingebettet oder transgingival) | Titan (kommerziell rein oder Legierung), Zirkonia (keramisch) | Über 20 Jahre mit ordnungsgemäßer Pflege |
Abutment | Verbindet Implantat mit Prothese, überträgt Lasten, formt Gewebe | Über dem Zahnfleischrand, durch Weichgewebe | Titan, Zirkonia, Goldlegierung, Co-Cr | Typischerweise entspricht der Lebensdauer des Implantats |
Krone | Stellt die sichtbare Zahn-Anatomie wieder her, ermöglicht das Kauen, bietet Ästhetik | Über dem Abutment, sichtbar im Mund | Porzellan-gefused-metall, Vollkeramik, Zirkonia, Verbundmaterial | 10-15 Jahre (austauschbar) |
Funktionale Interdependenz:
Diese drei Komponenten funktionieren als integriertes System. Das Implantat bietet die Grundlage, aber ohne das Abutment kann keine Prothese angebracht werden. Das Abutment überträgt Kräfte, aber ohne die Krone wird keine Kau-Funktion wiederhergestellt. Die Krone bietet Ästhetik, aber ohne die richtige Abutment-Unterstützung kann sie funktionale Belastungen nicht überstehen.
Überlegungen zum Austausch:
Implantat: Selten ersetzt; erfordert chirurgische Entfernung und neue Platzierung
Abutment: Austauschbar, wenn beschädigt oder für ästhetische Verbesserungen (schraubengehaltene Designs)
Krone: Routinemäßig austauschbar, ohne das Implantat oder Abutment zu stören
Das Verständnis dieser Unterschiede hilft den Patienten zu schätzen, warum die Auswahl des Abutments ebenso entscheidend ist wie die Implantatmarke oder das Kronenmaterial.
Wer braucht ein zahnärztliches Implantat-Abutment?
Jeder, der eine zahnärztliche Implantatrestauration erhält, benötigt ein Abutment. Dies umfasst Patienten mit einzelnen fehlenden Zähnen, mehreren fehlenden Zähnen und solche, die vollständige Restaurationen des Gebisses benötigen.
Indikationen
Austausch eines einzelnen Zahns:
Patienten mit fehlenden einzelnen Zähnen aufgrund von Trauma, Karies oder angeborenem Fehlen benötigen implantatgestützte Kronen. Jede Einzelzahnrestauration benötigt ein Implantat, einen Abutment und eine Krone. Die Auswahl des Abutments hängt von der Zahnposition (ästhetisch vs. posterior), der Gewebedicke und den okklusalen Anforderungen ab.
Mehrere fehlende Zähne:
Patienten, die mehrere Zähne vermissen, können implantatgestützte Brücken erhalten. Diese Restaurationen verwenden mehrere Implantate (typischerweise eines pro fehlendem Zahn oder strategischem Abstand) mit Abutments, die ein verbundenes Prothesengerüst unterstützen. Multi-Unit-Abutments können eingesetzt werden, um Implantatverbindungen zu parallelisieren und die Prothesenfertigung zu vereinfachen.
Vollkiefer-Restaurationen:
Edentate Patienten oder solche, die eine Vollkieferrehabilitation benötigen, profitieren von implantatgestützten festen oder herausnehmbaren Prothesen. Die All-on-4- und All-on-6-Protokolle verwenden 4-6 Implantate pro Kiefer mit Multi-Unit-Abutments, die eine Vollkieferbrücke unterstützen. Jedes Implantat benötigt ein Abutment, obwohl Multi-Unit-Designs die Komplexität des Managements einzelner Komponenten reduzieren.
Spezifische klinische Szenarien, die besondere Abutmentüberlegungen erfordern:
Szenario | Abutmentüberlegung | Begründung |
Hohe Lächellinie | Zirkonia oder Ti-Basis-Abutment | Ästhetik kritisch, Metall darf nicht sichtbar sein |
Dünner Gewebetyp | Maßgeschneiderte Zirkonia mit konkavem Profil | Blutversorgung erhalten, Rückgang verhindern |
Implantatfehlposition | Gekrümmtes Abutment (15°-30°) | Korrekte Ausrichtung für Prothese |
Bruxismus/Starke Okklusion | Titan, große Durchmesser | Priorität der mechanischen Stärke |
Tiefe subgingivale Grenze | Schraubenfixiertes Design | Vermeidung von Zementresten |
Begrenzter interokklusaler Raum | Niedrigprofil-Abutment | Platzbeschränkungen |
Gegenanzeigen für die sofortige Platzierung von Abutments:
Unzureichende primäre Implantatstabilität
Beeinträchtigte Knochenqualität, die ein Grafting erfordert
Aktive Infektion an der Implantatstelle
Unkontrollierte systemische Bedingungen, die die Heilung beeinträchtigen
Zukünftige Trends in der Implantat-Abutment-Technologie
Digitale Zahnmedizin transformiert das Abutment-Design und die Präzision. Zu den aufkommenden Trends gehören fortschrittliche CAD/CAM-Anpassungen, KI-gesteuerte Implantologie und innovative Biomaterialien mit verbesserter Biokompatibilität.
CAD/CAM Anpassung
Die computerunterstützte Konstruktion und Fertigung haben die Herstellung von Abutments revolutioniert. Aktuelle Entwicklungen umfassen:
Digitale Eindruckstechnologie:
Intraorale Scanner erfassen die Implantatposition und die umgebende Gewebearchitektur mit Mikron-genauer Präzision. Dieser digitale Workflow eliminiert traditionelle Eindrucksmaterialien, verbessert den Komfort für die Patienten und reduziert die Variablen im Labor.
Präzisionsfertigung:
Fräszentren stellen individuelle Abutments aus massiven Rohlingen aus Titan oder Zirkon mit einer Präzision her, die durch Gießen unerreichbar ist. Fünfachsfräsen erzeugt komplexe Herausbildungsprofile und anatomische Konturen, die für einzelne Patienten optimiert sind.
Virtuelle Behandlungsplanung:
Softwareplattformen ermöglichen es Klinikern, die endgültige Restauration vor der Operation zu visualisieren, Implantatposition und Abutmentauswahl für optimale Ergebnisse zu planen. Dieser
Maschinelles Lernen Algorithmen analysieren patientenspezifische Faktoren (Knochenmasse, Bisskräfte, Gewebe-Biotyp), um optimale Abutment-Auswahl zu empfehlen. Diese Systeme integrieren klinische Daten mit Ergebnissdatenbanken, um Erfolgswahrscheinlichkeiten für verschiedene Abutment-Wahlen vorherzusagen.
Robotische Platzierung:
Chirurgische robotische Systeme führen die Implantatplatzierung mit einer Präzision aus, die über die menschlichen Fähigkeiten hinausgeht. Diese Systeme planen die Position des Abutment-Austritts vor der Operation, sodass die Implantatwinkelung mit dem geplanten prothetischen Ergebnis übereinstimmt.
Automatisiertes Design:
KI-gesteuerte CAD-Software schlägt Abutment-Designs basierend auf digitalen Abdrücken vor, reduziert die Entwurfszeit und optimiert biomechanische Parameter. Diese Systeme lernen aus erfolgreichen Fällen, um die Designempfehlungen kontinuierlich zu verfeinern.
Innovation der Biomaterialien
Die Forschung geht weiter in Richtung fortschrittlicher Materialien zur Abutment-Herstellung:
Verbesserte Biokompatibilität:
Oberflächenmodifikationen, darunter Plasma-Argon-Reinigung, Laser-Mikrotexturierung und bioaktive Beschichtungen zielen darauf ab, die Anheftung des Weichgewebes zu verbessern und die bakterielle Haftung zu reduzieren. Studien zeigen, dass mit Plasma-Argon behandelte Titan-Abutments im Vergleich zu dampfreinigten Alternativen weniger Knochenverlust aufweisen (Sanz-Martín et al., 2022).
Reduzierte bakterielle Haftung:
Die Materialwissenschaftliche Forschung konzentriert sich auf Oberflächeneigenschaften, die Plaqueansammlungen widerstehen. Die niedrigere Oberflächenenergie von Zirkonia zeigt bereits eine reduzierte Plaqueanhaftung im Vergleich zu Titan. Zukünftige Entwicklungen könnten antimikrobielle Oberflächenbehandlungen oder nanoskalierte Modifikationen beinhalten, die die bakterielle Besiedlung hemmen.
Hybride Materialsysteme:
Ti-basierte Abutments repräsentieren den aktuellen Stand der hybriden Technologie, aber zukünftige Entwicklungen könnten funktionell gradierte Materialien beinhalten, die von metallischer Festigkeit an der Implantatschnittstelle zu keramischen Ästhetik auf Gewebsniveau innerhalb einer einzigen Komponente übergehen.
Intelligente Materialien:
Forschung erforscht Materialien, die auf Umweltbedingungen reagieren, selbstheilende Keramiken, stressadaptive Legierungen oder Oberflächen, die antimikrobielle Wirkstoffe als Reaktion auf bakterielle Herausforderungen freisetzen. Obwohl sie sich früh in der Entwicklung befinden, könnten diese Innovationen die Leistung von Abutments transformieren.
Häufig gestellte Fragen
Wird das Abutment während der Implantatchirurgie eingesetzt?
Manchmal, aber oft nach der Heilungsphase. Ein-Stufen-Protokolle platzieren ein heilendes Abutment gleichzeitig mit dem Implantat, während Zwei-Stufen-Protokolle 3-6 Monate auf die Osseointegration warten, bevor das Abutment eingesetzt wird.
Der Zeitpunkt hängt von mehreren Faktoren ab:
Primäre Stabilität: Implantate mit hohem Einschraubmoment können sofortige Abutments erhalten
Knochenqualität: Dichte Knochen ermöglichen sofortige Belastung; schwacher Knochen erfordert Heilung
Ästhetische Anforderungen: Sofortige provisorische Abutments erhalten die Gewebekontur in sichtbaren Bereichen
Patientenfaktoren: Systemische Gesundheit, Raucherstatus und Compliance beeinflussen Entscheidungen
Tut die Abutment-Platzierung weh?
Minimales Unbehagen mit Lokalanästhesie. Das Verfahren erfordert lediglich eine Manipulation des Weichgewebes, nicht der Knochenschirurgie, was zu weniger postoperativem Unbehagen führt als bei der anfänglichen Implantation.
Patienten berichten typischerweise:
Druckgefühl während des Anziehens der Schrauben
Leichte Schmerzen für 24-48 Stunden nach dem Eingriff
Keine signifikante Schwellung im Vergleich zur Implantatchirurgie
Rückkehr zu normalen Aktivitäten sofort
Freiverkäufliche Analgetika bewältigen effektiv jegliches postoperative Unbehagen.
Wie lange hält ein Abutment?
Typischerweise so lange wie das Implantat bei ordnungsgemäßer Pflege. Abutments sind für den dauerhaften Einsatz ausgelegt, obwohl sie bei Beschädigung oder zur ästhetischen Verbesserung ausgetauscht werden müssen.
Langlebigkeitsfaktoren umfassen:
Materialwahl (Titan bricht selten; Zirkonia hat eine geringere Bruchfestigkeit)
Verwaltung der okklusalen Belastung
Pflege der Mundhygiene
Regelmäßige professionelle Wartung
Schraubengehaltene Designs ermöglichen den Austausch, falls erforderlich
Studien zeigen, dass CAD/CAM-Titanabutments über 13 Jahre Follow-up-Zeiträume Stabilität und Gesundheit des Weichgewebes aufrechterhalten (Alagarsamy et al., 2024).
Können Abutments ersetzt werden?
Ja, insbesondere im Falle von Beschädigungen oder ästhetischen Überarbeitungen. Schraubengehaltene Abutments sind für die Wiederentfernung ausgelegt, was einen Austausch ohne Störung des Implantats ermöglicht.
Ersatzindikationen umfassen:
Schraubenlockern, das nicht durch Nachziehen korrigiert werden kann
Abutmentbruch oder -schaden
Ästhetisches Upgrade (Wechsel von Titan zu Zirkonia)
Gewebeveränderungen, die ein modifiziertes Auftretensprofil erfordern
Prothesenänderung, die einen anderen Halterungstyp erfordert
Das Austauschverfahren ist unkompliziert: Die prothetische Schraube wird entfernt, das bestehende Abutment wird abgeschraubt, und das neue Abutment wird mit dem entsprechenden Drehmoment eingesetzt. Die Krone muss möglicherweise modifiziert oder neu angefertigt werden, um auf das neue Abutment zu passen.
Fazit: Warum das Abutment der Schlüssel zum Erfolg des Implantats ist
Der Zahnimplantat-Abutment ist nicht nur ein Verbinder, er ist ein kritischer Faktor für die biomechanische Stabilität, ästhetisches Ergebnis und den langfristigen Erfolg des Implants.
Der Abutment stellt das Bindeglied zwischen dem verborgenen Implantat-Einsatz und der sichtbaren Restauration dar. Seine Auswahl beeinflusst jeden Aspekt der Behandlungsergebnisse:
Biomechanische Integrität: Der Abutment überträgt Kaudruck, verteilt Spannungen und erhält die mechanische Stabilität. Forschungen bestätigen, dass das Design der Verbindung und die Materialauswahl die Spannungsmuster im umgebenden Knochen und den Implantatbestandteilen erheblich beeinflussen. Interne Verbindungen, insbesondere Morse-Kegel-Designs, bieten im Vergleich zu externen Alternativen eine überlegene biomechanische Effizienz (Dave, 2023).
Biologische Harmonie: Der Abutment formt die Weichgewebe-Architektur und erhält den biologischen Verschluss zum Schutz des darunterliegenden Knochens. Materialentscheidungen zwischen Titan und Zirkonia beinhalten Kompromisse zwischen mechanischer Festigkeit und biologischer Reaktion, wobei aktuelle Beweise beide Materialien bei richtiger Anwendung unterstützen (Sanz-Martín et al., 2022).
Ästhetische Integration: Das kundenspezifische Abutment-Design schafft natürliche Emergenzprofile, die Restaurationen von natürlichen Zähnen nicht unterscheidbar machen. Im ästhetischen Bereich beseitigen Zirkonia-Abutments das Durchscheinen von Metall, während präzise Konturierung die Erhaltung der Papillen und Gewebeharmonie unterstützt.
Langfristige Gebrauchstauglichkeit: Schraubengehaltene Abutment-Auswahlen ermöglichen künftig eine Wiederherstellung für Wartung, Modifikation oder Komponentenwechsel. Diese „zukunftsgerichtete Kompatibilität“ schützt die Investition des Patienten und verlängert die Lebensdauer der funktionalen Restauration.
Mit dem Fortschritt der digitalen Zahnmedizin entwickelt sich das Design von Abutments kontinuierlich zur patientenspezifischen Optimierung. CAD/CAM-Technologie ermöglicht eine präzise Fertigung, die auf die individuelle Anatomie zugeschnitten ist, während die Forschung zu biomaterials an Oberflächen arbeitet, die die Gewebeintegration verbessern und bakterielle Kolonisation widerstehen.
Für Kliniker und Patienten gleichermaßen verwandelt das Verständnis der Rolle des Abutments es von einem nachträglichen Gedanken zu einem kritischen Entscheidungspunkt. Das Implantat kann die Grundlage bieten, aber das Abutment bestimmt, wie erfolgreich diese Grundlage die endgültige Restauration unterstützt. Im komplexen Zusammenspiel der Faktoren, die den Erfolg von Implantaten bestimmen, ist das Abutment die zentrale Komponente, die Biologie, Mechanik und Ästhetik verbindet.
Referenzen
Alagarsamy, S., et al. "Einfluss verschiedener maßgeschneiderter Abutment-Materialien auf die Spannungsverteilung verschiedener interner Implantat-Abutment-Verbindungen: Finite-Elemente-Analyse." BMC Oral Health, Bd. 24, Nr. 1, 2024, S. 277.
Dave, Manas. "EBD-Spotlight: Biomechanische Effizienz verschiedener Implantat-Abutment-Verbindungen." Evidence-Based Dentistry, Bd. 24, Nr. 3, 2023, S. 84-85.
Nie, H., et al. "Einfluss eines neuen Abutment-Designkonzepts auf die Biomechanik des peri-implantären Knochens, der Implantatkomponenten und der Mikrogap-Bildung: Eine Finite-Elemente-Analyse." BMC Oral Health, Bd. 23, 2023, S. 277.
Pandey, R., et al. "Einfluss verschiedener Abutment-Materialien (Zirkon oder Titan) auf die Knochenshöhe im Crestbereich nach 1 Jahr." Journal of International Society of Preventive and Community Dentistry, Bd. 9, Nr. 6, 2019, S. 574-579.
Sanz-Martín, I., et al. "Vergleich der klinischen Ergebnisse von Titan- und Zirkonium-Implantat-Abutments: Eine systematische Übersicht über systematische Übersichten." Journal of Clinical Medicine, Band 11, Nr. 17, 2022, S. 5107.