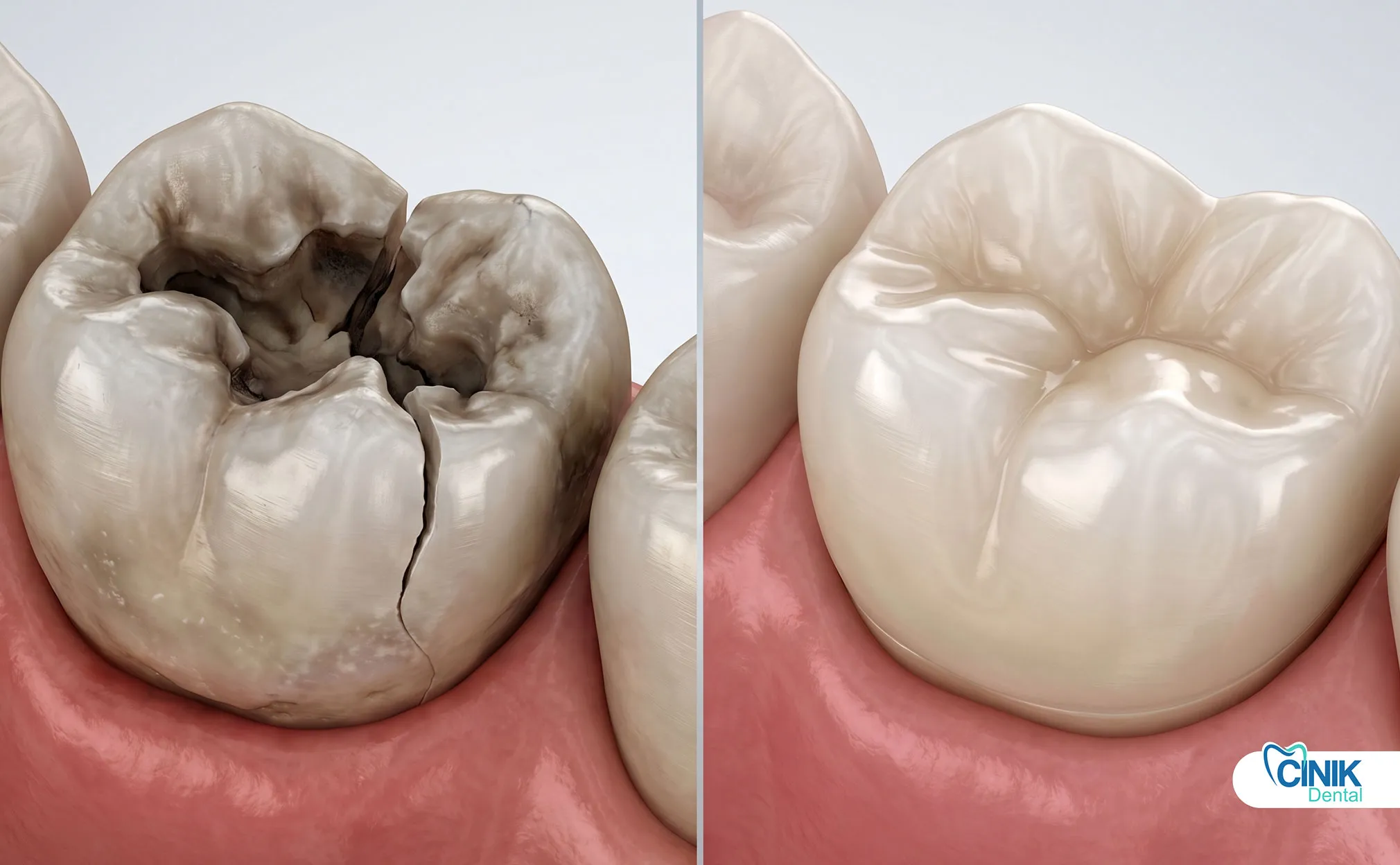
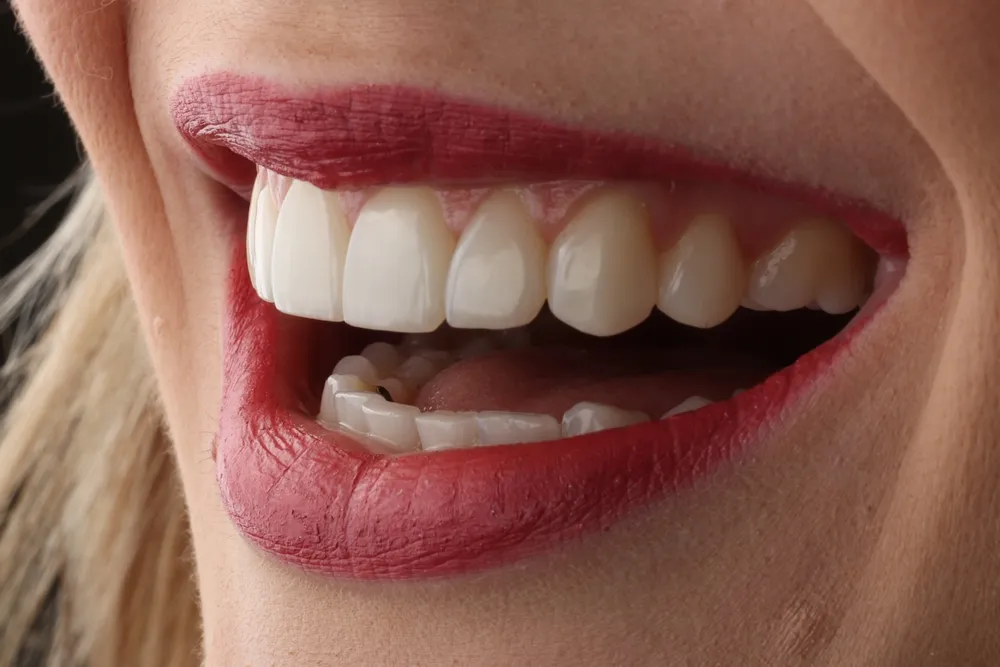
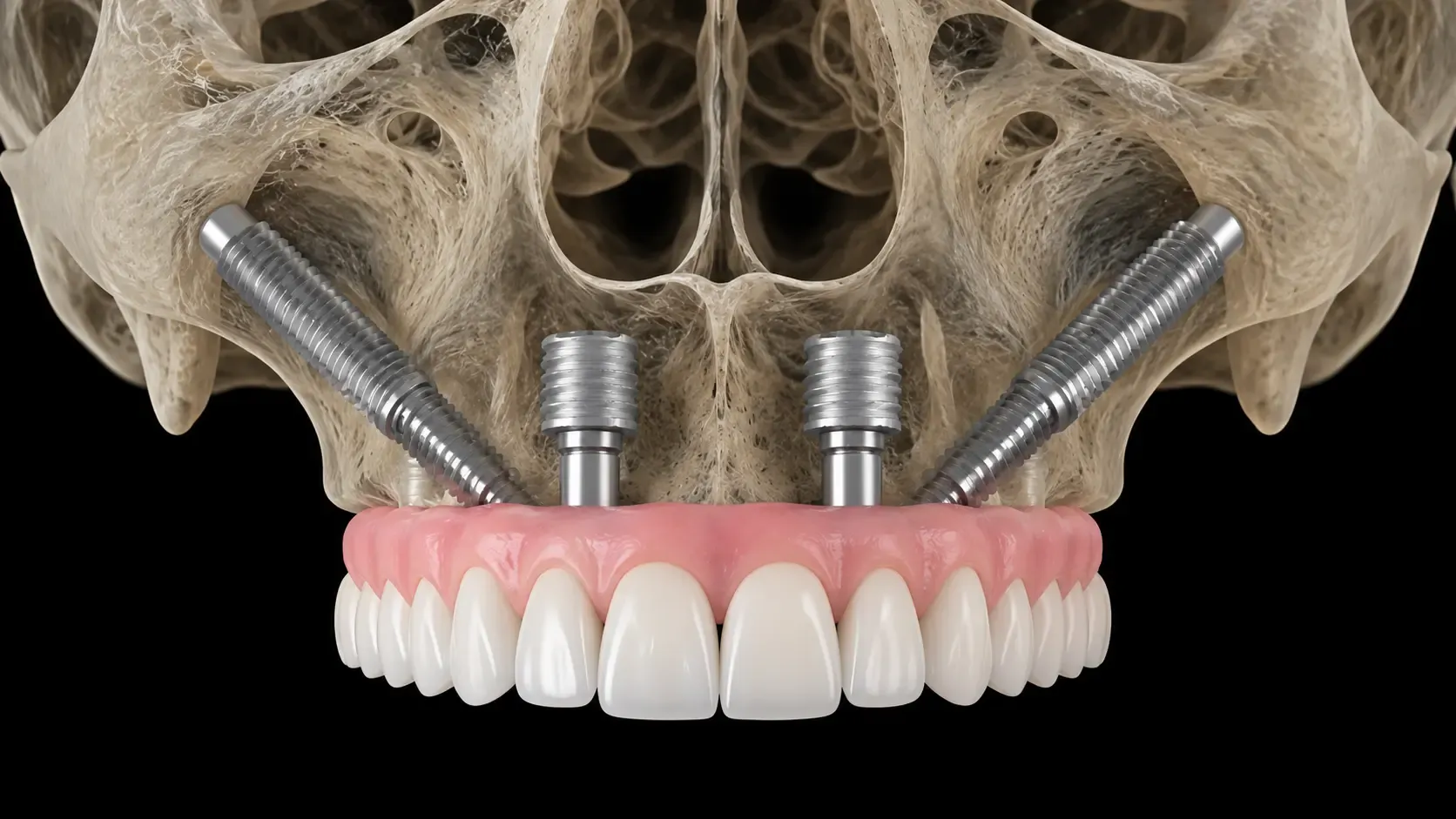
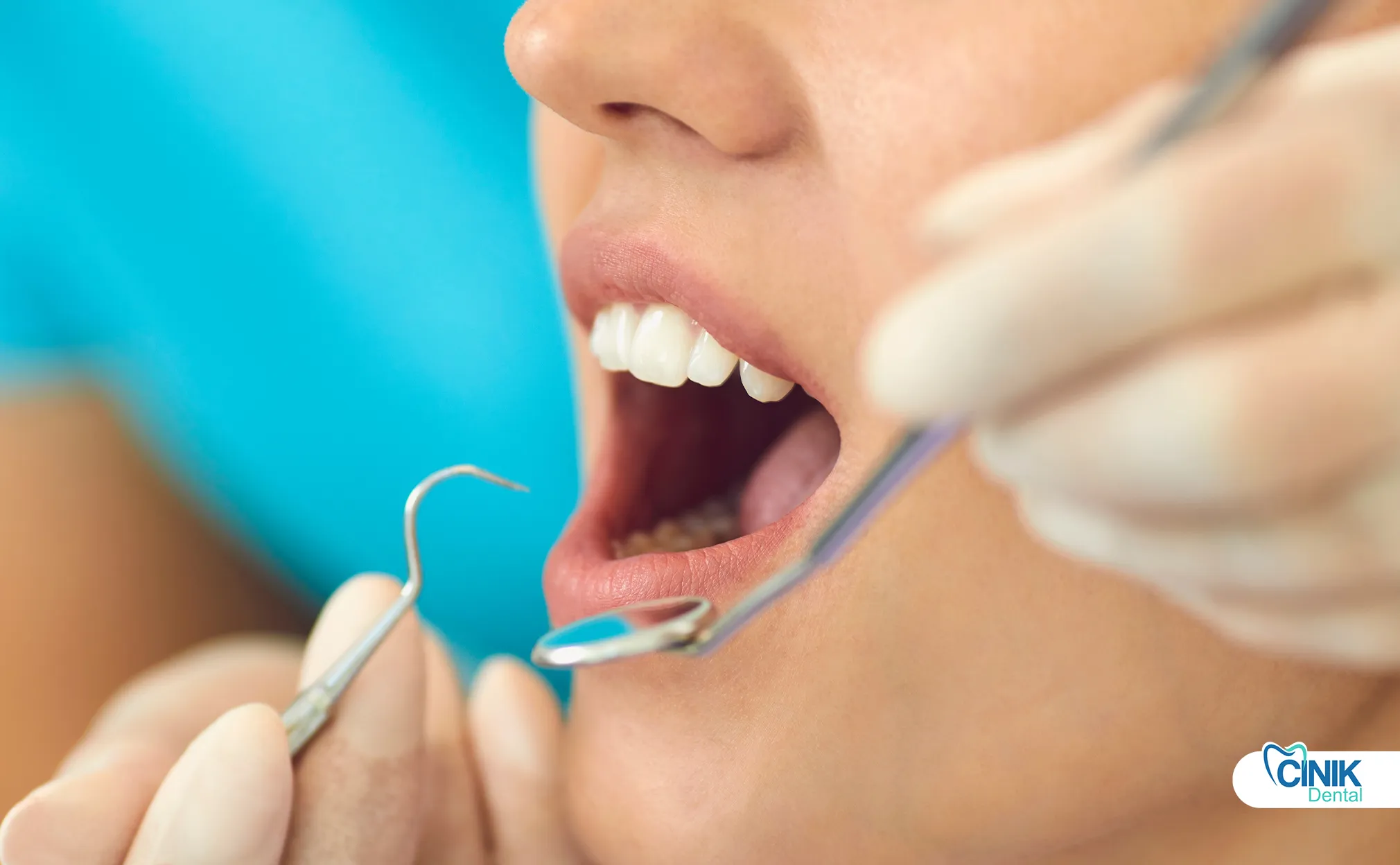
Restaurative Zahnbehandlung ist ein Zweig der Zahnheilkunde, der sich auf die Reparatur, den Wiederaufbau oder den Ersatz beschädigter oder fehlender Zähne konzentriert, um die Mundgesundheit, Funktion und Ästhetik wiederherzustellen.
Was ist restaurative Zahnbehandlung? (Wissenschaftliche Definition)
Sie stellt die Struktur, Integrität und Funktion von Zähnen wieder her, die von Karies, Trauma oder Abnutzung betroffen sind.
Restaurative Zahnbehandlung bezieht sich auf die klinischen Verfahren, die Zahnärzte verwenden, um beschädigte, kariöse oder fehlende Zähne zu reparieren oder zu ersetzen. Das Gebiet umfasst eine Vielzahl von Interventionen, die darauf abzielen, die natürliche Form und Funktion der Zähne wiederherzustellen. Laut Roberson (2019) kombiniert die restaurative Zahnheilkunde Prinzipien aus mehreren zahnmedizinischen Disziplinen, um optimale Behandlungsergebnisse für die Patienten zu erzielen.
Die wissenschaftliche Grundlage der restaurativen Behandlung beruht auf dem Verständnis, dass die Mundgesundheit direkte Auswirkungen auf die systemische Gesundheit hat. Forschungen von Glick, Williams und Kleinman (2015) zeigen, dass unbehandelte Zahnkrankheiten zu kardiovaskulären Komplikationen, Schwierigkeiten bei der Diabetesbehandlung und Atemwegsinfektionen beitragen. Daher dienen restaurative Verfahren sowohl lokalen als auch systemischen Gesundheitszielen.
Kernziele der restaurativen Zahnheilkunde
Die vier Hauptziele sind die Wiederherstellung der Funktion, die Erhaltung natürlicher Zähne, die Verhinderung des Fortschreitens von Krankheiten und die Verbesserung der Ästhetik.
Die restaurative Zahnheilkunde verfolgt vier primäre klinische Ziele:
Wiederherstellung der Kaubarkeit und Sprachfunktion. Zähne spielen eine entscheidende Rolle beim Kauen und Sprechen. Wenn Zähne beschädigt oder verloren gehen, haben Patienten Schwierigkeiten, Nahrung zu verarbeiten und Sprachlaute zu artikulieren. Restaurative Behandlungen stellen diese funktionalen Fähigkeiten wieder her.
Erhaltung natürlicher Zähne, wann immer möglich. Zahnärzte priorisieren die Erhaltung der natürlichen Zahnstruktur. Forschungen von Ericson (2017) bestätigen, dass die Beibehaltung natürlicher Zähne die parodontalen Gesundheit unterstützt und die richtigen okklusalen Beziehungen aufrechterhält. Die Extraktion stellt einen letzten Ausweg dar, wenn die Erhaltung unmöglich ist.
Verhinderung weiterer Fortschritte von Zahnkrankheiten. Unbehandelte Karies und Trauma schaffen Wege für bakterielle Invasionen. Restaurative Interventionen versiegeln diese Eintrittspunkte und stoppen das Fortschreiten der Krankheit. Das Verfahren verhindert, dass kleinere Probleme zu größeren Komplikationen werden.
Verbesserung der Ästhetik als sekundäres Ergebnis. Während die Funktion Vorrang hat, ermöglichen moderne restaurative Materialien Zahnärzten, natürliche Ergebnisse zu erzielen. Patienten gewinnen ihr Selbstvertrauen in ihr Lächeln zurück, zusammen mit der funktionalen Wiederherstellung.
Umfang innerhalb der modernen Zahnheilkunde
Die restaurative Zahnheilkunde überschneidet sich mit der Prothetik, Endodontie und Parodontologie.
Restaurative Behandlungen überschneiden sich mit mehreren zahnmedizinischen Fachrichtungen:
Die Prothetik umfasst Kronen, Brücken und Zahnprothesen. Diese Hilfsmittel ersetzen fehlende Zahnsubstanz oder ganze Zähne.
Die Endodontie befasst sich mit der Wurzelkanaltherapie. Dieses Verfahren entfernt infiziertes Pulpa-Gewebe und versiegelt das Wurzelkanalsystem.
Die Parodontologie verwaltet die unterstützenden Strukturen. Gesunde Zähne und Knochen bilden die Grundlage für erfolgreiche Restaurationen.
Wer benötigt eine restaurative Zahnbehandlung?
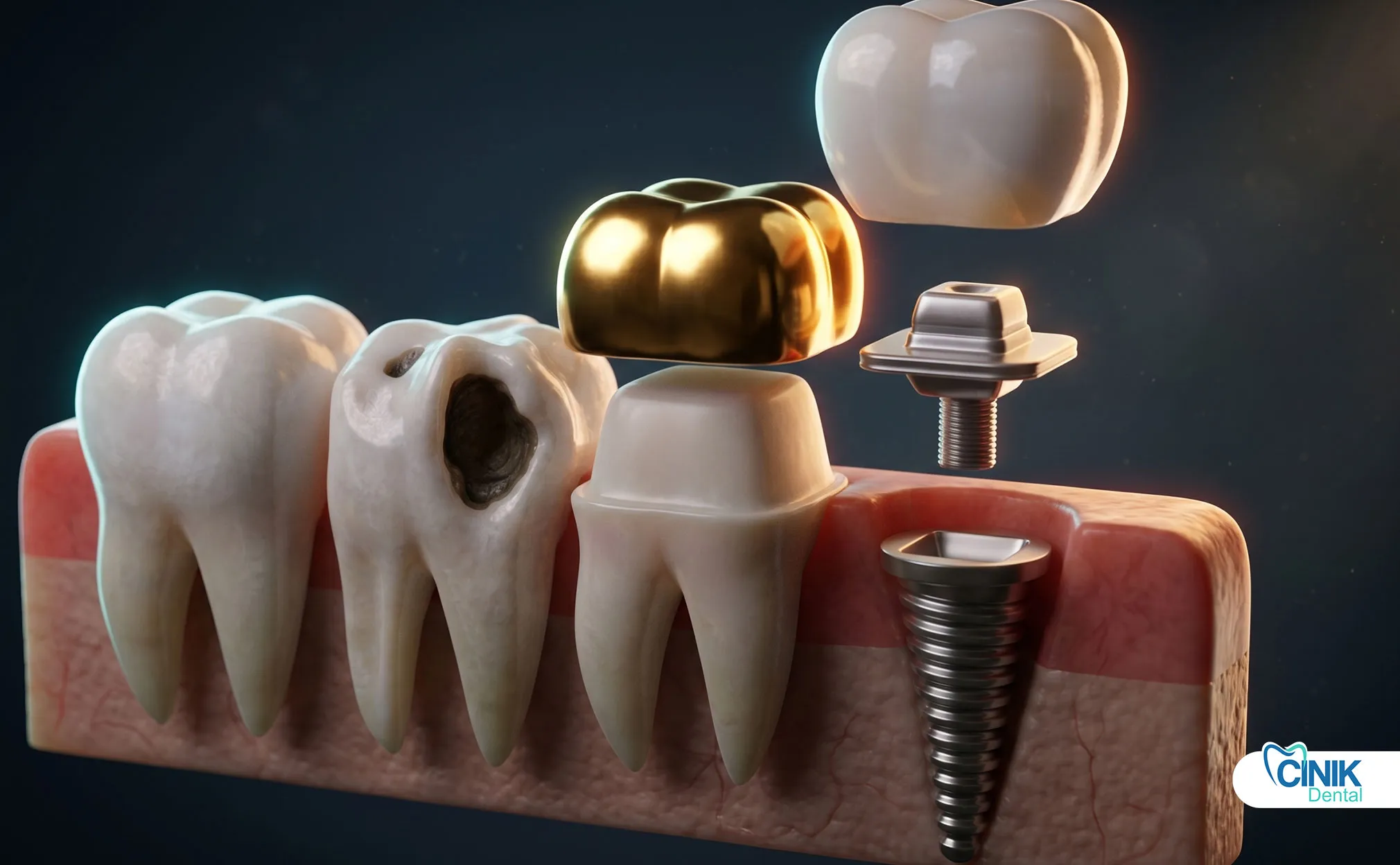
Patienten mit kariösen, beschädigten oder fehlenden Zähnen sind die Hauptkandidaten.
Zahnärzte empfehlen eine restaurative Behandlung für Patienten, die eine strukturelle Beeinträchtigung ihrer Zahnreihe erfahren. Der Bedarf ergibt sich aus verschiedenen pathologischen und traumatischen Bedingungen, die die Zahnintegrität beeinträchtigen. Forschungen von Marcenes (2012) zeigen, dass weltweit etwa 2,4 Milliarden Menschen an unbehandelten Karies leiden, was die restaurative Intervention zu einem der häufigsten zahnärztlichen Verfahren weltweit macht.
Die Entscheidung, eine restaurative Behandlung in Anspruch zu nehmen, hängt von den Ergebnissen der klinischen Untersuchung, den Symptomen des Patienten und radiografischen Befunden ab. Zahnärzte bewerten das Ausmaß der Schäden, die verbleibende Zahnsubstanz und den allgemeinen Gesundheitszustand des Mundraums, bevor sie spezifische Interventionen empfehlen.
Hauptklinische Indikationen
Die fünf Hauptindikationen sind Karies, Zahnfrakturen, Zahnverlust, Zahnschmelzerosion und fehlgeschlagene alte Restaurationen.
Karies (Löcher) stellt die häufigste Indikation dar. Bakterielle Säureproduktion entmineralisiert den Zahnschmelz und das Dentin und erzeugt Löcher, die gefüllt werden müssen. Die Weltgesundheitsorganisation (2017) identifiziert Karies als die am weitesten verbreitete nicht übertragbare Krankheit weltweit.
Zahnfrakturen oder Traumata erfordern sofortige Aufmerksamkeit. Unfälle, Sportverletzungen und das Beißen auf harte Gegenstände können Zähne knacken oder brechen. Traumatische Zahnverletzungen betreffen laut Andreasen (2018) etwa 20 % der Bevölkerung.
Zahnverlust erfordert einen Ersatz, um die Funktion aufrechtzuerhalten und die Bewegung benachbarter Zähne zu verhindern. Fehlende Zähne schaffen Lücken, die die Kaueffizienz und die Sprachklarheit beeinträchtigen.
Abgenutzter oder erodierter Zahnschmelz entsteht durch chemische oder mechanische Prozesse. Saure Lebensmittel, Getränke und gastroösophagealer Reflux erodieren den Zahnschmelz. Bruxismus nutzt die Okklusionsflächen durch Zähneknirschen ab.
Fehlgeschlagene alte Restaurationen müssen ersetzt werden, wenn sie undicht sind, brechen oder eine Randzerstörung zeigen. Keine Restauration hält ewig, und alternde zahnärztliche Arbeiten erfordern eine regelmäßige Erneuerung.
Risikofaktoren
Schlechte Mundhygiene, Bruxismus, Säureerosion und Alterung erhöhen den Bedarf an restaurativen Behandlungen.
Bestimmte Bedingungen erhöhen das Risiko, restaurative Verfahren zu benötigen:
Schlechte Mundhygiene ermöglicht die Ansammlung von Plaque. Unzureichendes Zähneputzen und Zahnseide erlauben bakterielle Besiedlung und Säureproduktion.
Bruxismus (Zähneknirschen) erzeugt übermäßige mechanische Kräfte. Nächtliches Knirschen schädigt den Zahnschmelz und belastet Restaurationen. Forschungen von Manfredini (2013) verbinden Bruxismus mit Kiefergelenkserkrankungen und Zahnschäden.
Säureerosion dünnt die schützenden Zahnschmelzschichten aus. Häufiger Konsum von sauren Getränken und Lebensmitteln beschleunigt den Verlust von Zahnsubstanz.
Alternde Zähne erfahren kumulative Abnutzung. Ältere Patienten zeigen höhere Raten von Wurzelkaries und Restaurationsversagen.
Arten von restaurativen Zahnbehandlungen (Vollständige Klassifikation)
Die Behandlungen reichen von einfachen Füllungen bis hin zur Vollmundrehabilitation.
Restaurative Verfahren variieren in Komplexität, Materialien und klinischem Ansatz. Zahnärzte klassifizieren Behandlungen basierend darauf, ob sie die direkte Platzierung im Mund oder die Laboranfertigung umfassen. Das Klassifikationssystem hilft Klinikern, geeignete Interventionen für spezifische klinische Szenarien auszuwählen.
Direkte Restaurationen
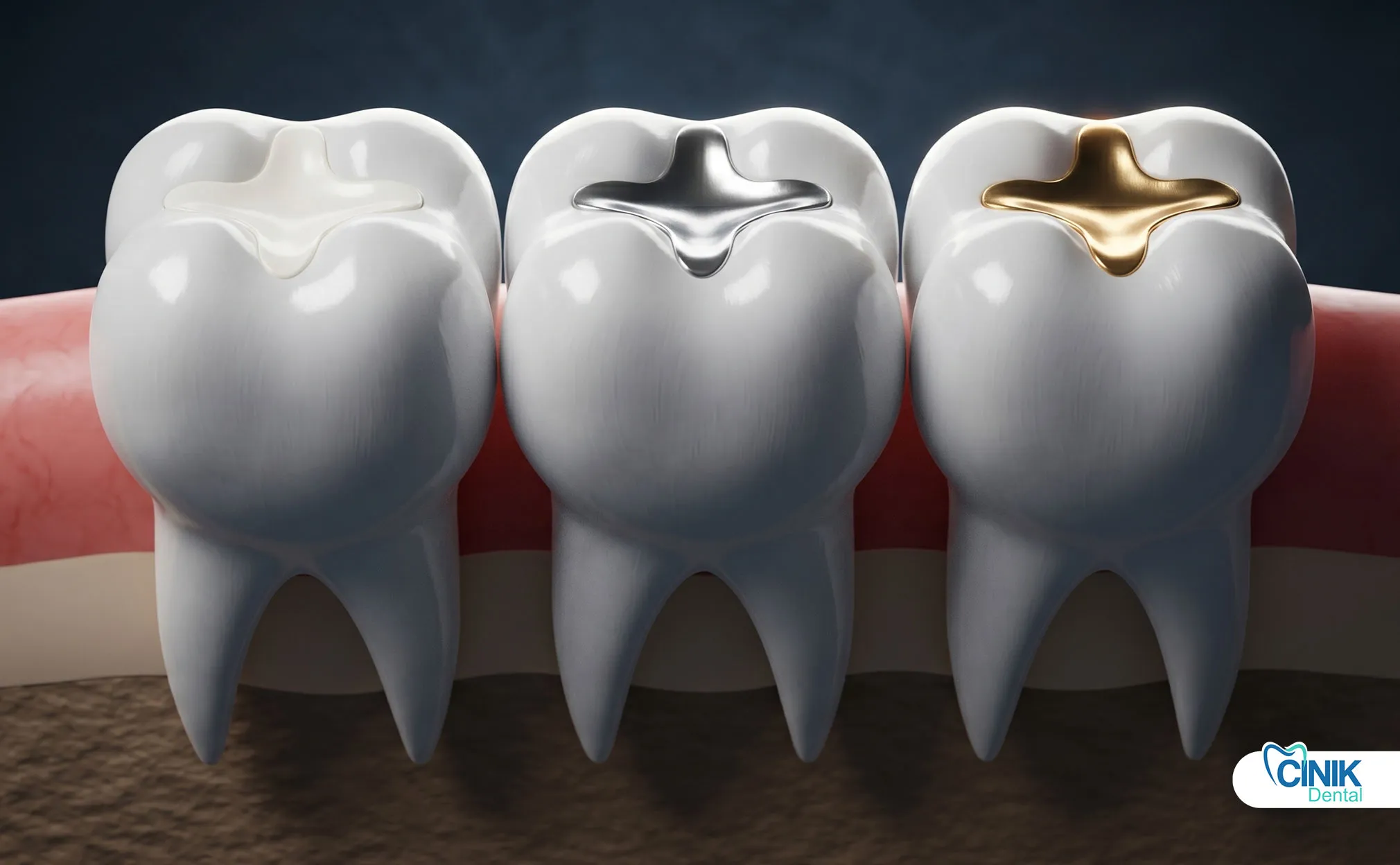
Diese umfassen Kompositfüllungen, Amalgamfüllungen und Glas-Ionomer-Restaurationen, die in einem einzigen Besuch angewendet werden.
Direkte Restaurationen beinhalten das Einbringen von restaurativem Material direkt in vorbereitete Kavitäten während eines einzigen Termins. Der Zahnarzt führt das gesamte Verfahren am Stuhl ohne Laborbeteiligung durch.
Kompositfüllungen verwenden harzbasiertes Material, das chemisch an die Zahnsubstanz bindet. Diese zahnfarbenen Restaurationen bieten hervorragende Ästhetik und konservative Vorbereitungsanforderungen. Forschungen von Ferracane (2011) bestätigen, dass Kompositharze langlebige Restaurationen mit der richtigen Technik bieten.
Amalgamfüllungen verwenden Silber-Quecksilber-Legierungen, die der Zahnheilkunde seit über 150 Jahren dienen. Diese Restaurationen bieten hohe Festigkeit und Langlebigkeit, insbesondere für hintere Zähne. Trotz ästhetischer Einschränkungen bleibt Amalgam eine kostengünstige Option für große Restaurationen.
Glas-Ionomer-Restaurationen geben Fluorid ab und binden chemisch an Zahnschmelz und Dentin. Diese Materialien eignen sich gut für Wurzelkaries, pädiatrische Anwendungen und temporäre Restaurationen. Die Fluoridabgabe bietet fortlaufenden Karieschutz.
Hauptmerkmal: Direkt in einem einzigen Besuch ohne Laboranfertigung angewendet.
Indirekte Restaurationen
Dazu gehören Kronen, Brücken, Einlagen, Auflagen und Verblendschalen, die außerhalb des Mundes gefertigt werden.
Indirekte Restaurationen erfordern eine Laboranfertigung oder CAD-CAM-Fräsen vor der Zementierung. Diese Verfahren erfordern typischerweise zwei Termine.
Kronen bedecken die gesamte klinische Krone eines Zahns. Sie schützen geschwächte Zähne und stellen stark beschädigte Zähne wieder her. Materialien sind Keramik, Metall und porzellanverblendetes Metall.
Brücken ersetzen fehlende Zähne, indem sie die Lücke mit künstlichen Zähnen überbrücken, die an benachbarten Pfeilern verankert sind. Traditionelle Brücken erfordern die Präparation benachbarter Zähne.
Einlagen und Auflagen stellen spezifische Teile der Okklusalfläche wieder her. Einlagen passen in die Kavität, während Auflagen über die Höcker hinausgehen. Diese konservativen Restaurationen erhalten mehr Zahnsubstanz als Vollkronen.
Verblendschalen sind dünne keramische Schalen, die die Gesichtflächen abdecken. Während sie hauptsächlich ästhetisch sind, stellen sie auch kleinere strukturelle Defekte wieder her.
Hauptmerkmal: Außerhalb des Mundes unter Verwendung von Labor- oder CAD-CAM-Technologie gefertigt.
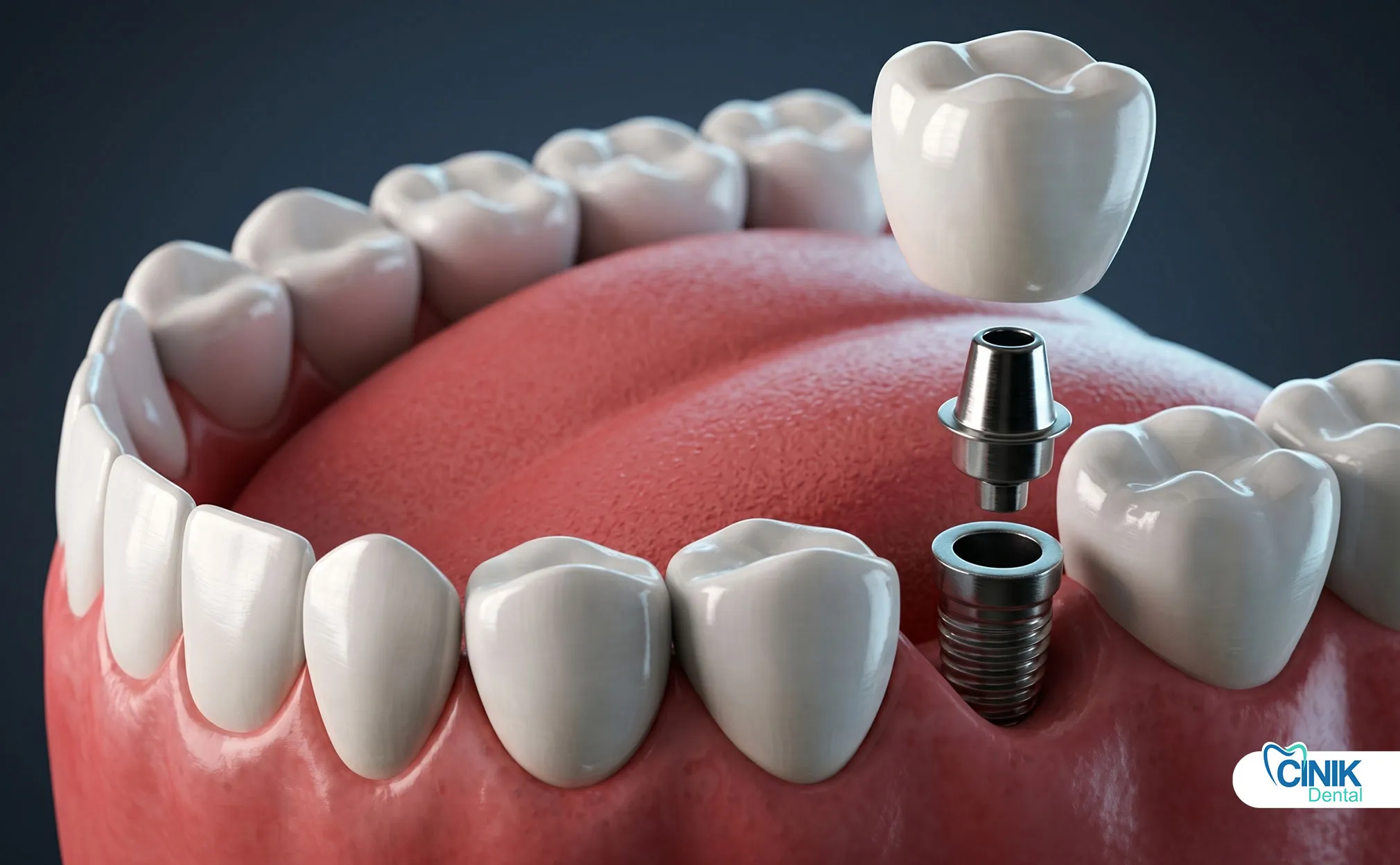
Zahnersatzlösungen
Optionen umfassen Zahnimplantate, Teilprothesen und Vollprothesen.
Wenn Zähne extrahiert werden müssen oder bereits fehlen, wird ein Ersatz notwendig:
Zahnimplantate dienen als künstliche Zahnwurzeln. Titanpfosten integrieren sich durch Osseointegration mit dem Kieferknochen. Forschungen von Branemark (1983) legten die wissenschaftliche Grundlage für die moderne Implantatdentistik. Implantate unterstützen Kronen, Brücken oder Prothesen.
Teilprothesen ersetzen mehrere fehlende Zähne, während verbleibende Zähne Unterstützung bieten. Herausnehmbare Teilprothesen verwenden Metallrahmen oder flexible Materialien.
Vollprothesen ersetzen gesamte Bögen fehlender Zähne. Konventionelle Prothesen liegen auf Schleimhautgewebe, während implantatgestützte Überprothesen verbesserte Stabilität bieten.
Fortgeschrittene restaurative Verfahren
Dazu gehören Wurzelkanaltherapie, Vollmundrekonstruktion und implantatgestützte Prothesen.
Komplexe Fälle erfordern fortgeschrittene Eingriffe:
Die Wurzelkanaltherapie entfernt infiziertes Pulpagewebe, desinfiziert das Kanalsystem und versiegelt den Raum. Dieses Verfahren erhält Zähne, die sonst extrahiert werden müssten.
Die Vollmundrekonstruktion befasst sich mit umfassender zahnärztlicher Rehabilitation. Diese Fälle beinhalten mehrere Restaurationen über die gesamte Dentition, oft unter Kombination verschiedener Behandlungsmodalitäten.
Implantatgestützte Prothesen umfassen hybride Zahnprothesen und Vollkieferbrücken. Das All-on-4-Konzept, das von Malo (2003) popularisiert wurde, ermöglicht die Vollkieferrehabilitation mit minimalen Implantaten.
Schritt-für-Schritt Restaurative Zahnbehandlungsprozess
Der Prozess umfasst Diagnose → Planung → Restauration → Nachsorge.
Erfolgreiche restaurative Behandlung folgt einem systematischen klinischen Workflow. Jede Phase baut auf der vorherigen auf und gewährleistet optimale Ergebnisse. Der Prozess erfordert die Mitarbeit des Patienten, klinische Expertise und geeignete Technologie.
1. Klinische Untersuchung & Diagnose
Diese Phase umfasst Röntgenaufnahmen, Kariesrisikobewertung und Okklusionsanalyse.
Die diagnostische Phase legt die Grundlage für die Behandlungsplanung:
Röntgenaufnahmen (Röntgenbilder) zeigen versteckte Pathologien. Bissflügelröntgenaufnahmen erkennen interproximale Karies, während periapikale Filme periapikale Pathologien und Wurzelmorphologie zeigen. Die Cone-Beam-Computertomographie (CBCT) bietet eine dreidimensionale Bewertung für komplexe Fälle.
Die Kariesrisikobewertung bewertet die Anfälligkeit des Patienten. Zahnärzte berücksichtigen Ernährung, Mundhygiene, Fluoridexposition und frühere Kariesgeschichte. Forschungen von Featherstone (2004) etablierten das CAMBRA (Caries Management By Risk Assessment) Protokoll.
Die Okklusionsanalyse untersucht Bissbeziehungen. Artikulationspapier identifiziert vorzeitige Kontakte, und Studienmodelle ermöglichen eine detaillierte Bewertung der okklusalen Schemen.
2. Behandlungsplanung
Diese Phase umfasst die Materialauswahl und die Priorisierung funktionaler gegenüber ästhetischen Bedürfnissen.
Umfassende Planung berücksichtigt mehrere Faktoren:
Die Materialauswahl hängt von der Lage, den funktionalen Anforderungen und den Vorlieben des Patienten ab. Hintere Zähne erfordern langlebige Materialien, die den Kaudruck standhalten. Anteriore Restaurationen priorisieren Ästhetik und Farbangleichung.
Die Priorität von Funktion gegenüber Ästhetik leitet die Entscheidungsfindung. Einige Patienten benötigen die Wiederherstellung der Funktion über alles andere, während andere das Aussehen betonen. Der Behandlungsplan balanciert diese konkurrierenden Anforderungen.
3. Zahnvorbereitung
Dies umfasst das Entfernen von Karies und das Formen des Zahns für die Restauration.
Die Vorbereitung folgt spezifischen biomechanischen Prinzipien:
Die Entfernung von Karies oder geschädigtem Gewebe beseitigt infiziertes und betroffenes Dentin. Die Aushöhlung erstreckt sich bis zu gesundem Zahnmaterial. Bei tiefen Karies kann eine indirekte Pulpa-Kappung die Vitalität der Pulpa erhalten.
Das Formen für die Restauration schafft die richtige Form und Retention. Das Kavitäten-Design folgt den Prinzipien von Black zur Erweiterung zur Prävention und Widerstands-/Retentionformen. Moderne minimalinvasive Techniken erhalten die Zahnstruktur.
4. Platzierung der Restauration
Dies umfasst die direkte Platzierung oder das Abnehmen von Abdrücken, gefolgt von der Zementierung.
Die Platzierungsphase variiert je nach Restaurationstyp:
Die direkte Platzierung erfolgt bei Füllungen. Der Zahnarzt trägt das Material in Schichten auf, formt die Anatomie und polymerisiert mit Licht. Das finale Polieren sorgt für glatte Oberflächen.
Das Abnehmen von Abdrücken geht indirekten Restaurationen voraus. Traditionelle Abdrücke verwenden elastomere Materialien, während digitale Scans optische Abdrücke für die CAD-CAM-Fertigung erfassen.
Die Zementierung/Bonding sichert die finale Restauration. Klebeverbindungen bieten Retention für keramische Restaurationen, während konventionelle Zemente für metallbasierte Prothesen geeignet sind.
5. Genesung & Wartung
Dies umfasst die Bissanpassung, Mundhygieneprotokolle und regelmäßige Kontrollen.
Die Nachsorge sorgt für Langlebigkeit:
Die Bissanpassung überprüft die okklusale Harmonie. Der Zahnarzt prüft auf hohe Stellen mit Artikulationspapier und passt entsprechend an. Eine korrekte Okklusion verhindert Restaurationenbruch und Unbehagen des Patienten.
Das Mundhygieneprotokoll informiert die Patienten über die Pflege, die spezifisch für ihre Restaurationen ist. Verschiedene Materialien und Designs erfordern maßgeschneiderte Wartungsansätze.
Regelmäßige zahnärztliche Kontrollen überwachen die Integrität der Restauration. Professionelle Reinigungen und Untersuchungen erkennen Probleme frühzeitig. Forschungen von Opdam (2007) zeigen, dass regelmäßige Wartung die Langlebigkeit von Restaurationen erheblich verlängert.
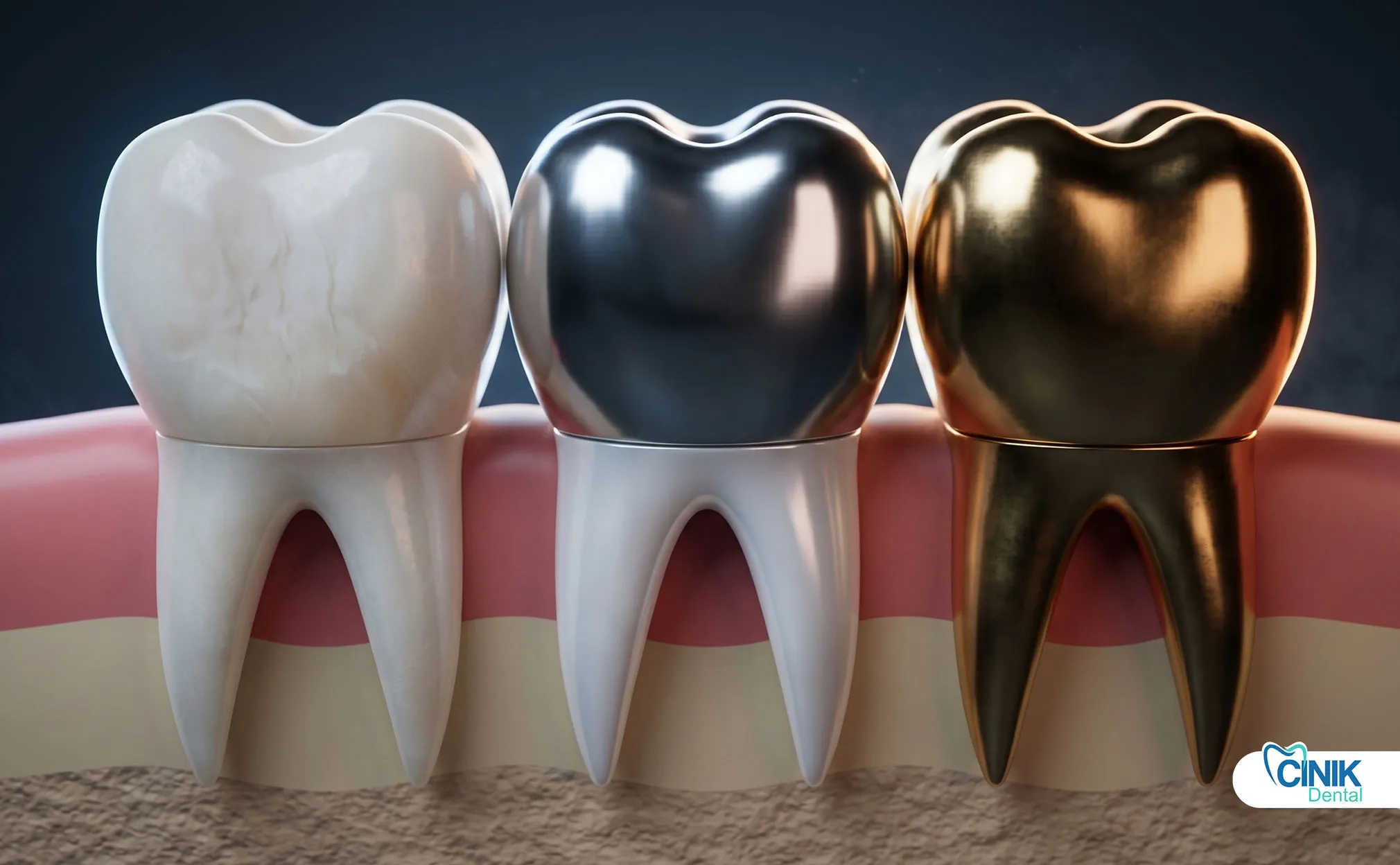
Verwendete Materialien in der restaurativen Zahnheilkunde
Materialien werden basierend auf Haltbarkeit, Ästhetik und Biokompatibilität ausgewählt.
Die Materialauswahl beeinflusst den Erfolg der Restauration erheblich. Die moderne Zahnheilkunde bietet vielfältige Optionen mit unterschiedlichen Eigenschaften. Das ideale Material balanciert Stärke, Ästhetik, Biokompatibilität und Kosten-Effektivität.
Übliche Materialien
Dazu gehören Kompositharz, Keramik/Porzellan, Metalllegierungen und Glas-Ionomer.
Kompositharz dominiert die zeitgenössische restaurative Praxis. Diese Materialien enthalten Bis-GMA-Harz und Füllpartikel. Sie bieten hervorragende Ästhetik, konservative Präparation und bequeme direkte Platzierung. Nanofüllte Komposite bieten verbesserte Polierbarkeit und Abriebfestigkeit.
Keramik/Porzellan bietet überlegene Ästhetik und Biokompatibilität. Feldspatporzellan, Lithiumdisilikat und Zirkonia bieten unterschiedliche Festigkeits- und Transluzenzprofile. Forschungen von Lawn (2002) haben Kriterien für die Keramikbruchzähigkeit festgelegt.
Metalllegierungen umfassen Gold, Silber-Palladium und Basismetalllegierungen. Diese Materialien bieten außergewöhnliche Haltbarkeit und Abriebmerkmale. Gussmetallrestaurationen halten hohen funktionalen Belastungen stand.
Glas-Ionomer dient spezifischen klinischen Indikationen. Diese Materialien geben Fluorid ab, binden chemisch an die Zahnstruktur und zeigen Biokompatibilität. Sie eignen sich gut für die Kinderzahnheilkunde und Wurzelkaries.
Moderne Innovationen
Diese umfassen CAD/CAM-Restaurationen, Zirkonia-Prothetik und bioaktive Materialien.
CAD/CAM-Restaurationen haben indirekte Verfahren revolutioniert. Computerunterstütztes Design und Fertigung ermöglichen Kronen und Einlagen am selben Tag. Stuhlabseitige Fräsanlagen beseitigen temporäre Restaurationen und zweite Termine.
Zirkonia-basierte Prothetik bietet metallfreie Haltbarkeit. Yttrium-stabilisiertes tetragonales Zirkonia-Polykrystal (Y-TZP) bietet eine Biegefestigkeit von über 900 MPa. Diese Materialien eignen sich für hintere Kronen und Implantat-Abutments.
Bioaktive Materialien repräsentieren die Grenze der restaurativen Wissenschaft. Diese Materialien geben Ionen ab, die die Remineralisierung fördern und das Wachstum von Bakterien hemmen. Forschungen von Weir (2012) zeigen das Potenzial von bioaktivem Glas zur Karieshemmung.
Vorteile der restaurativen Zahnbehandlung
Es verbessert die Mundgesundheit, Funktion und Lebensqualität.
Restaurative Behandlungen bieten multidimensionale Vorteile, die über die Mundhöhle hinausgehen. Patienten erfahren Verbesserungen in der körperlichen Gesundheit, psychischen Wohlbefinden und sozialen Funktionsfähigkeit. Forschungen zeigen konsequent die positiven Auswirkungen der zahnärztlichen Rehabilitation.
Funktionale Vorteile
Diese umfassen wiederhergestelltes Kauen, verbesserte Sprache und erhaltene Bissausrichtung.
Wiederhergestellte Kaueffizienz ermöglicht eine ordnungsgemäße Nahrungsverarbeitung. Die Kauefunktion hat direkten Einfluss auf die Lebensmittelauswahl und die Verdauungsgesundheit. Patienten mit wiederhergestellter Dentition konsumieren vielfältigere, nahrhafte Diäten.
Verbesserte Sprache resultiert aus der richtigen Zahnpositionierung. Frontzähne tragen zur Produktion von sibilanten und frikativen Lauten bei. Fehlende oder beschädigte Frontzähne verursachen Sprachbehinderungen, die durch Restaurationen korrigiert werden.
Die Erhaltung der Bissausrichtung verhindert einen okklusalen Zusammenbruch. Fehlende Zähne ermöglichen es benachbarten Zähnen, sich zu neigen und herauszuwachsen. Restaurationen bewahren die Integrität des Bogens und die okklusale Stabilität.
Präventive Vorteile
Diese umfassen das Stoppen des Fortschreitens von Karies, die Verhinderung von Knochenverlust und die Verringerung von Komplikationsrisiken.
Das Stoppen des Fortschreitens von Karies beseitigt Infektionsquellen. Versiegelte Restaurationen verhindern das Eindringen von Bakterien und weitere Demineralisierung.
Die Verhinderung von Knochenverlust erfolgt durch die Platzierung von Implantaten. Zahnverlust führt zur Resorption des Alveolarkamms. Implantate erhalten das Knochenvolumen durch funktionale Stimulation.
Die Verringerung des Risikos weiterer Komplikationen betrifft systemische Verbindungen. Forschungen von Scannapieco (1999) verbinden Parodontalerkrankungen mit Atemwegsinfektionen. Restaurationen, die die parodontalen Gesundheit verbessern, verringern diese Risiken.
Ästhetische Vorteile
Diese umfassen natürlich aussehende Lächeln und verbessertes Selbstbewusstsein.
Die Wiederherstellung eines natürlich aussehenden Lächelns verbessert die Gesichtsästhetik. Moderne Materialien ahmen die optischen Eigenschaften natürlicher Zähne nach. Schichtungstechniken schaffen Restaurationen, die von natürlichen Zähnen nicht zu unterscheiden sind.
Verbessertes Selbstbewusstsein beeinflusst soziale und berufliche Interaktionen. Forschungen von Kiyak (2008) zeigen Zusammenhänge zwischen zahnärztlicher Ästhetik und Selbstwertgefühl. Patienten berichten von erheblichen Verbesserungen der Lebensqualität nach einer restaurativen Behandlung.
Restaurative vs. Ästhetische vs. Präventive Zahnheilkunde
Restaurativ = Funktion, Ästhetisch = Aussehen, Präventiv = Krankheitsvermeidung.
Das Verständnis der Unterschiede zwischen zahnärztlichen Disziplinen hilft Patienten, angemessene Erwartungen zu setzen. Während es Überschneidungen gibt, verfolgt jedes Feld unterschiedliche Hauptziele.
Typ | Primäres Ziel | Beispiele | Versicherungsschutz |
Restaurativ | Reparaturfunktion | Kronen, Implantate, Füllungen | In der Regel abgedeckt |
Ästhetisch | Ästhetik verbessern | Bleaching, Veneers, Bonding | Selten abgedeckt |
Präventiv | Krankheiten vermeiden | Reinigungen, Fluorid, Versiegelungen | In der Regel abgedeckt |
Die restaurative Zahnheilkunde priorisiert die funktionale Rehabilitation. Das Hauptziel ist die Wiederherstellung der Kaubarkeit und der Zahnintegrität. Ästhetische Verbesserungen treten als sekundäre Vorteile auf.
Die kosmetische Zahnheilkunde konzentriert sich auf die Verbesserung des Erscheinungsbildes. Diese Wahlverfahren verbessern die Ästhetik des Lächelns, ohne notwendigerweise funktionale Defizite anzugehen. Zahnaufhellung stellt einen rein kosmetischen Eingriff dar.
Die präventive Zahnheilkunde zielt darauf ab, die Entwicklung von Krankheiten zu vermeiden. Regelmäßige Reinigungen, Fluoridanwendungen und Versiegelungen verhindern Karies und Parodontalerkrankungen. Diese Dienstleistungen reduzieren den Bedarf an zukünftigen restaurativen Behandlungen.
Risiken und Einschränkungen restaurativer Behandlungen
Die meisten Behandlungen sind sicher, können jedoch geringfügige Komplikationen mit sich bringen.
Während die restaurative Zahnheilkunde hohe Erfolgsquoten aufweist, sollten die Patienten potenzielle Komplikationen verstehen. Die informierte Zustimmung erfordert die Diskussion von Risiken neben den Vorteilen. Moderne Techniken minimieren Komplikationen, aber kein Verfahren ist völlig risikofrei.
Mögliche Risiken
Diese umfassen Empfindlichkeit nach der Behandlung, Restaurationsversagen und seltene Infektionen.
Empfindlichkeit nach der Behandlung tritt häufig nach restaurativen Verfahren auf. Thermische und chemische Empfindlichkeit klingt typischerweise innerhalb von Wochen ab. Anhaltende Empfindlichkeit kann auf eine Entzündung der Pulpa hinweisen, die einen zusätzlichen Eingriff erfordert.
Restaurationsfehler oder Abnutzung entwickeln sich im Laufe der Zeit. Keine Restauration hält unbegrenzt. Marginale Undichtigkeiten, Brüche und Abnutzung erfordern schließlich einen Austausch.
Infektionen bleiben selten, sind aber möglich. Unzureichende Sterilisation oder postoperative Kontamination können Krankheitserreger einführen. Eine ordnungsgemäße aseptische Technik minimiert dieses Risiko.
Faktoren für die Langlebigkeit
Mundhygiene, Materialtyp und Bisskräfte bestimmen die Lebensdauer der Restauration.
Mehrere Faktoren beeinflussen, wie lange Restaurationen halten:
Mundhygienepraktiken wirken sich direkt auf die Restaurationränder aus. Unzureichende Reinigung ermöglicht Plaqueansammlungen und wiederkehrende Karies.
Der Materialtyp bestimmt die Abnutzungseigenschaften. Goldrestaurationen halten länger als Komposite, während Keramiken eine mittlere Haltbarkeit bieten.
Bisskräfte beeinflussen die mechanische Belastung. Starke Bruxer erleben eine schnellere Abnutzung und Versagen der Restauration.
Wie lange halten restaurative Behandlungen?
Die Langlebigkeit variiert von 5 bis über 20 Jahre, abhängig vom Verfahren.
Die Langlebigkeit von Restaurationen variiert stark je nach Verfahrenstyp, Materialauswahl und Patientenfaktoren. Das Verständnis der erwarteten Lebensdauern hilft Patienten, zukünftige Wartung und Austausch zu planen.
Durchschnittliche Lebensdauer
Füllungen halten 5-10 Jahre, Kronen 10-15 Jahre und Implantate über 20 Jahre.
Restaurationstyp | Durchschnittliche Lebensdauer | Bereich |
Kompositfüllungen | 5-7 Jahre | 3-10 Jahre |
Amalgamfüllungen | 10-15 Jahre | 8-20 Jahre |
Keramikkronen | 10-15 Jahre | 7-20 Jahre |
Goldkronen | 20+ Jahre | 15-30 Jahre |
Zahnimplantate | 20+ Jahre | 15-25+ Jahre |
Brücken | 10-15 Jahre | 7-20 Jahre |
Forschung von Opdam (2007) in einer 17-jährigen Längsschnittstudie ergab, dass 50% der Amalgamrestaurationen länger als 15 Jahre hielten, während Kompositrestaurationen höhere Austauschquoten aufwiesen. Die Überlebensraten von Implantaten übersteigen 95% nach 10 Jahren laut Jung (2012).
Kosten der restaurativen Zahnbehandlung (Globale Perspektive)
Die Kosten variieren stark je nach Komplexität des Verfahrens und Standort.
Die Kosten für restaurative Behandlungen weisen erhebliche Unterschiede zwischen geografischen Regionen und klinischen Einrichtungen auf. Patienten sollten mehrere Faktoren berücksichtigen, wenn sie ihr Budget für zahnärztliche Versorgung planen. Die Versicherungsschutz und Zahlungspläne beeinflussen die Eigenkosten.
Wichtige Kostenfaktoren
Diese umfassen den Restaurierungstyp, Materialien, die Expertise des Zahnarztes und den Standort.
Der Typ der Restauration bestimmt die Grundkosten. Einfache Füllungen kosten weniger als komplexe Implantatverfahren. Die Vollmundrekonstruktion stellt die höchste Kostenkategorie dar.
Die verwendeten Materialien beeinflussen die Preisgestaltung. Goldrestaurationen kosten mehr als Amalgam. Premium-Keramiken verlangen höhere Gebühren als Standardmaterialien.
Die Expertise des Zahnarztes beeinflusst die Gebühren. Spezialisten wie Prothetikern verlangen höhere Sätze für komplexe Fälle. Erfahrung und fortgeschrittene Schulungen rechtfertigen höhere Kosten.
Verfahren | Durchschnittskosten USA | Durchschnittskosten UK | Durchschnittskosten Indien | Durchschnittskosten Türkei | Durchschnittskosten Thailand | Durchschnittskosten Mexiko |
Kompositfüllung | $150-$400 | £60-£150 ($75-$190) | $20-$50 | $60-$100 | $60-$120 | $60-$120 |
Krone (Porzellan) | $800-$1,500 | £400-$800 ($500-$1,000) | $150-$300 | $300-$400 | $300-$600 | $300-$600 |
Zahnimplantat (einzeln) | $3,000-$5,000 | £1,500-$2,500 ($1,900-$3,100) | $800-$1,500 | $400-$800 | $1,100-$2,000 | $750-$1,200 |
Vollprothese (pro Bogen) | $1,000-$3,000 | £500-$1,500 ($625-$1,900) | $200-$500 | $700-$1,000 | $250-$450 | $350-$800 |
Geografische Lage schafft erhebliche Unterschiede. Städtische Gebiete und entwickelte Nationen zeigen höhere Gebührenordnungen als ländliche oder sich entwickelnde Regionen. Wichtige Erkenntnisse zu den Preisen in der Türkei:
Kompositfüllungen: $60-$100
Porzellankronen: $300-$400 (Zirkonkronen kosten $160-$324)
Einzelne Zahnimplantate: $400-$800 pro Implantat (einschließlich Implantat + Abutment + Krone)
Vollprothesen: $700-$1,000 pro Bogen
Die Türkei ist zu einem wichtigen Ziel für Zahntourismus geworden und bietet Einsparungen von 60-80% im Vergleich zu Preisen in den USA/UK, während international anerkannte Implantatmarken wie Straumann, Nobel Biocare und hochwertige Materialien verwendet werden.
Zukünftige Trends in der restaurativen Zahnheilkunde
Digitale Zahnmedizin verändert die Ergebnisse.
Die restaurative Zahnmedizin entwickelt sich weiterhin durch technologische Innovationen. Neue Technologien versprechen verbesserte Präzision, Effizienz und Patientenergebnisse. Das Feld steht an der Schnittstelle von Materialwissenschaft, digitaler Technologie und biologischem Verständnis.
Neue Technologien
Dazu gehören KI-unterstützte Diagnosen, 3D-Druck und minimalinvasive Techniken.
KI-unterstützte Diagnosen verbessern die Erkennungsgenauigkeit. Maschinelle Lernalgorithmen analysieren Röntgenbilder, um Karies und Pathologie zu identifizieren. Forschungen von Lee (2018) zeigten, dass KI-Systeme die diagnostische Leistung von Menschen erreichen oder übertreffen.
3D-Druck von Restaurationen ermöglicht die Herstellung am Behandlungsstuhl. Additive Fertigung produziert Kronen, Brücken und chirurgische Führungen mit hoher Präzision. Diese Technologie senkt die Laborkosten und die Behandlungszeit.
Minimalinvasive Techniken erhalten die Zahnstruktur. Luftabrasion, chemomechanische Kariesentfernung und partielle Kariesexkavation erhalten gesundes Dentin. Forschungen von Bjorndal (2010) unterstützen die selektive Kariesentfernung bei tiefen Läsionen.
Häufig gestellte Fragen (FAQs)
Ist die restaurative Zahnbehandlung schmerzhaft?
Die meisten Verfahren verwenden lokale Anästhesie und verursachen minimale Schmerzen.
Moderne Anästhesietechniken gewährleisten den Komfort der Patienten während restaurativer Verfahren. Lokalanästhetika blockieren die Nervenleitung vollständig. Patienten spüren Druck, aber keinen Schmerz während der Behandlung. Postoperative Beschwerden sprechen in der Regel auf rezeptfreie Schmerzmittel an.
Wie weiß ich, ob ich eine restaurative Behandlung benötige?
Schmerzen, sichtbare Löcher oder fehlende Zähne deuten auf einen Bedarf hin.
Symptome, die eine Bewertung erfordern, sind:
Anhaltende Zahnschmerzen oder Empfindlichkeit
Sichtbare Löcher oder dunkle Flecken auf den Zähnen
Abgebrochene oder gebrochene Zähne
Fehlende Zähne
Schwierigkeiten beim Kauen
Nahrungsaufnahme zwischen den Zähnen
Können restaurative Behandlungen die Ästhetik verbessern?
Ja, viele Behandlungen bieten sowohl funktionale als auch kosmetische Vorteile.
Moderne restaurative Materialien erzielen hervorragende Ästhetik. Zahnfarbene Komposite und Keramiken fügen sich nahtlos in die natürliche Zahnreihe ein. Patienten erhalten eine funktionale Restauration zusammen mit einer Verbesserung des Lächelns.
Sind Zahnrestaurationen dauerhaft?
Nein, aber sie sind langlebig bei richtiger Pflege.
Keine Zahnrestauration hält ewig. Allerdings maximiert eine ordnungsgemäße Mundhygiene und regelmäßige Zahnarztbesuche die Langlebigkeit. Implantate können Jahrzehnte halten, während Füllungen regelmäßigen Austausch erfordern.
Was ist die beste restaurative Option?
Die beste Option hängt von der Schwere der Schäden und den individuellen Faktoren des Patienten ab.
Die Auswahl der Behandlung berücksichtigt:
Ausmaß der Zahnschädigung
Verbleibende Zahnstruktur
Mundhygiene des Patienten
Budgetbeschränkungen
Ästhetische Prioritäten
Funktionale Anforderungen
Fazit: Warum restaurative Zahnbehandlung wichtig ist
Restaurative Zahnbehandlung ist entscheidend für die Erhaltung der Mundgesundheit, die Vermeidung von Komplikationen und die Wiederherstellung der Lebensqualität durch funktionale und langlebige zahnmedizinische Lösungen.
Restaurative Zahnbehandlung stellt einen Grundpfeiler der modernen Gesundheitsversorgung dar. Das Fachgebiet befasst sich mit dem universellen Problem von Zahnerkrankungen und -verletzungen durch wissenschaftlich validierte Interventionen. Patienten, die rechtzeitig restaurative Pflege in Anspruch nehmen, erhalten ihre natürliche Zahnreihe, erhalten die systemische Gesundheit und genießen eine verbesserte Lebensqualität.
Die Beweise, die die restaurative Zahnheilkunde unterstützen, wachsen weiterhin. Forschungen zeigen klare Verbindungen zwischen Mundgesundheit und allgemeinem Wohlbefinden. Funktionale Zahnreihen unterstützen eine angemessene Ernährung, klare Sprache und soziales Selbstbewusstsein. Moderne Materialien und Techniken liefern langlebige, ästhetische Ergebnisse, die vor Jahrzehnten unmöglich waren.
Patienten sollten die restaurative Behandlung als Investition in die langfristige Gesundheit und nicht als Kosten ansehen. Frühe Interventionen verhindern kostspielige Komplikationen und erhalten die Behandlungsoptionen. Regelmäßige zahnärztliche Untersuchungen erkennen Probleme, solange sie geringfügig und leicht behandelbar sind.
Die Zukunft der restaurativen Zahnheilkunde verspricht noch bessere Ergebnisse. Digitale Arbeitsabläufe, bioaktive Materialien und minimalinvasive Techniken werden weiterhin die Patientenerfahrungen verbessern. Das grundlegende Ziel bleibt unverändert: Gesundheit, Funktion und Vertrauen durch evidenzbasierte zahnmedizinische Versorgung wiederherzustellen.
Referenzen:
Andreasen, J. O. "Traumatische Zahnverletzungen: Ein Handbuch." Wiley-Blackwell, 2018.
Bjorndal, L. "Indikation und Ergebnisse verschiedener Kariesentfernungstechniken." Fortschritte in der Zahnmedizin, vol. 22, no. 2, 2010, pp. 180-184.
Branemark, P. I. "Osseointegration und ihr experimenteller Hintergrund." Journal of Prosthetic Dentistry, vol. 50, no. 3, 1983, pp. 399-410.
Ericson, S. "Die Rolle der Erhaltung natürlicher Zähne für die Mundgesundheit." International Dental Journal, vol. 67, no. 1, 2017, pp. 22-28.
Featherstone, J. D. "Das Kariesgleichgewicht: Die Grundlage für das Kariesmanagement durch Risikobewertung." Oral Health & Preventive Dentistry, vol. 2, no. 1, 2004, pp. 259-264.
Ferracane, J. L. "Resin Composite: Stand der Technik." Dental Materials, vol. 27, no. 1, 2011, pp. 29-38.
Glick, M., Williams, D. M., und Kleinman, D. V. "Eine neue Definition für Mundgesundheit." Journal of the American Dental Association, vol. 146, no. 12, 2015, pp. 915-917.
Jung, R. E. "Langzeitresultate von Zahnimplantaten." Clinical Oral Implants Research, vol. 23, no. 1, 2012, pp. 93-96.
Kiyak, H. A. "Beeinflusst die Selbstwahrnehmung der Zähne die Zufriedenheit mit dem Gesichtsausdruck?" Community Dentistry and Oral Epidemiology, vol. 36, no. 3, 2008, pp. 265-271.
Lawn, B. R. "Bruch von spröden Festkörpern." Cambridge University Press, 2002.
Lee, J. H. "Deep Learning in der Zahnmedizin." Journal of Dental Research, vol. 97, no. 9, 2018, pp. 942-949.
Malo, P. "All-on-4 Konzept." Clinical Implant Dentistry and Related Research, vol. 5, no. 1, 2003, pp. 9-17.
Manfredini, D. "Bruxismus: Definition, Epidemiologie und Ätiologie." Dental Clinics of North America, vol. 57, no. 2, 2013, pp. 215-229.
Marcenes, W. "Globale Belastung durch orale Erkrankungen in 1990-2010." Journal of Dental Research, vol. 92, no. 7, 2012, pp. 592-596.
Opdam, N. J. "Langlebigkeit von Restaurationen." Journal of Dentistry, vol. 35, no. 10, 2007, pp. 775-782.
Roberson, T. M. "Sturdevants Kunst und Wissenschaft der operativen Zahnmedizin." Elsevier, 2019.
Scannapieco, F. A. "Rolle der oralen Bakterien bei Atemwegsinfektionen." Journal of Periodontology, vol. 70, no. 7, 1999, pp. 793-802.
Weir, M. D. "Bioaktive Glasverbunde." Dental Materials, vol. 28, no. 4, 2012, pp. 419-428.
Weltgesundheitsorganisation. "Faktenblatt zur Mundgesundheit." WHO, 2017.