Zahnfüllungen stellen den Grundpfeiler der restaurativen Zahnheilkunde bei der funktionalen und ästhetischen Restauration von Zahnhartgewebe dar, das durch Karies oder traumatische Schäden beeinträchtigt ist. Diese künstlichen Materialien übernehmen eine biologische Barriere, die das Zahnpulpagewebe vor thermischen, chemischen und mechanischen Reizungen schützt, während sie die anatomische Form des Zahnes wiederherstellen. Es gibt jedoch eine kritische Tatsache: Füllungen sind keine dauerhaften Strukturen. Sie können im Laufe der Zeit durch biologische, chemische und mechanische Einflüsse beeinträchtigt werden.
Frühe Diagnose spielt eine entscheidende Rolle bei der Verhinderung von Zahnverlust und fortgeschrittenen invasiven Behandlungen. Dieser Artikel zielt darauf ab, die klinischen und subjektiven Symptome einer fehlerhaften Füllung im Lichte wissenschaftlicher Grundlagen zu beschreiben. Er bietet einen anwendbaren Diagnoseleitfaden für Patienten und Ärzte.
Was sind Zahnfüllungen und wie wirken sie?
Zahnfüllungen sind eine restaurative Struktur, die aus biokompatiblen Materialien besteht, die verwendet werden, um die nach der Entfernung von Kariesläsionen entstandenen Hohlräume zu füllen. Diese Struktur hat zwei Hauptfunktionen: die mechanische Integrität zu gewährleisten und den biologischen Schutz aufrechtzuerhalten.
Mechanisch verteilt die Füllung die Kaukräfte und bewahrt die strukturelle Integrität des Zahnes. Biologisch verhindert sie durch das Abhalten von Bakterieninfiltration die Entstehung von sekunder Karies. Eine erfolgreiche Füllung muss an der Zahn-Füllungs-Grenzschicht auf mikrobieller Ebene eine dichte Abdichtung bilden (Khurana et al., 2025).
Welche Füllmaterialien werden verwendet und was sind die Unterschiede zwischen ihnen?
In der modernen restaurativen Zahnheilkunde stehen drei Hauptfüllmaterialien im Vordergrund:
Material | Kompositharz | Amalgam | Keramik/Glas-Ionomer |
Ästhetik | Perfekt (Zahnfarbe) | Schwach (silberfarbig) | Gut-Sehr Gut |
Haltbarkeit | 5-15 Jahre | 10-15 Jahre | 7-10 Jahre |
Jährliche Misserfolgsquote | %0.94-9.43 | %0.16-2.83 | ~%7 |
Chemische Bindung | Vorhanden (Kleber) | Nicht vorhanden (mechanisch) | Vorhanden (Ionomer) |
Polymerisation Schrumpfung | %1.5-4.3 | Nicht vorhanden | Minimal |
In der retrospektiven Studie von Khurana und Kollegen (2025) über 400 Patienten machten Kompositrestaurationen 69,5% der Gesamtausfälle aus, während Amalgam 24,25% und Glasionomer 6,25% ausmachten. Diese Verteilung spiegelt die häufigere Verwendung von Kompositen und ästhetische Erwartungen wider; zeigt jedoch auch den Bedarf an technischem Präzisionsbedarf.
Wie lange halten Füllungen und was bestimmt sie?
Die Lebensdauer von Füllungen variiert je nach Materialtyp, Kavitätengröße, Mundhygiene und Kaudruck. Amalgamrestaurationen zeigen nach 7 Jahren eine Überlebensrate von 94,4%, während Kompositrestaurationen eine Überlebensrate von 85,5% aufweisen (Opdam et al., 2004). Diese Werte sind jedoch Durchschnittswerte; individuelle Variationen können erheblich abweichen.
Warum brechen Füllungen?
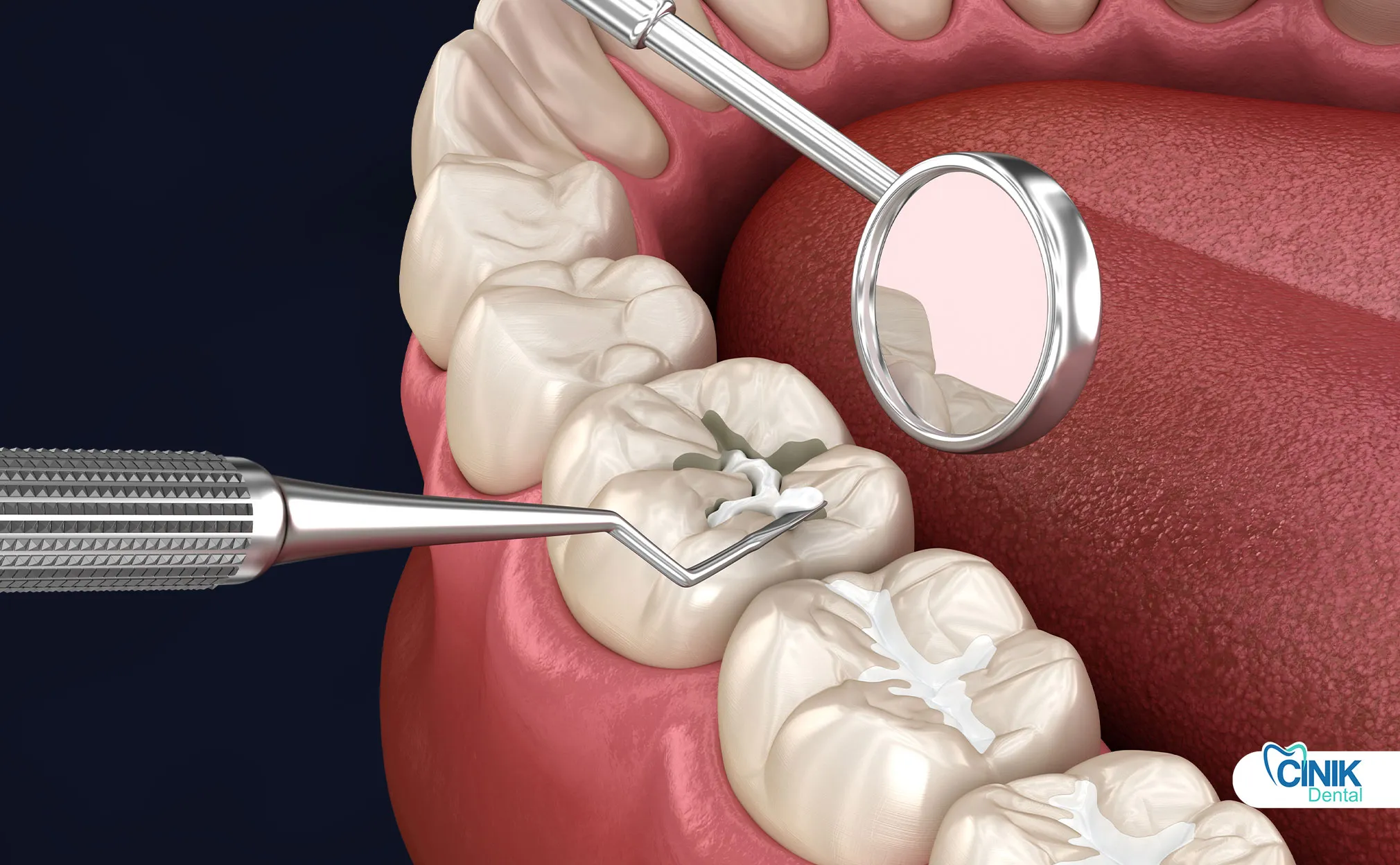
Krafterzeugende Kräfte können insbesondere bei den Backenzähnen einen Druck von 150-200 psi (Pfund pro Quadratzoll) auf Restaurationen ausüben. Die wiederholte Anwendung dieser Kräfte führt zu Materialermüdung und Mikrorissbildung.
Zähneknirschen (Bruxismus) trägt erheblich zu diesem mechanischen Stress bei. In der umfassenden Studie von Al-Talib und Kollegen (2025) wurde gezeigt, dass Bruxismus ein bedeutender Risikofaktor für direkte und indirekte Restaurationsausfälle ist. Die Meta-Analyse von Tabassum und seinem Team (2025) hat ergeben, dass das Risiko des Ausfalls von keramischen Restaurationen bei Patienten mit Schlafbruxismus signifikant erhöht ist.
Feste Nahrungsmittel (Eis, harte Süßigkeiten, Nussschalen) und traumatische Ereignisse (Sportverletzungen, Unfälle) können durch Anwendung sofort hoher Kräfte zu Füllungsfrakturen oder Rissen in der Zahnstruktur führen.
Wie bedrohen chemische und thermische Einflüsse die Integrität von Füllungen?
Die Unterschiede im thermischen Ausdehnungskoeffizienten zwischen Zahngewebe und restaurativen Materialien führen nach heißen und kalten Zyklen zur Bildung von Stress in den Randbereichen. Der thermische Ausdehnungskoeffizient von Kompositharzen (~30-40 × 10⁻⁶/°C) ist deutlich höher als der von Zahnschmelz und Dentin (~11 × 10⁻⁶/°C).
Saure Umgebungen (gastroösophagealer Reflux, Konsum von sauren Getränken) tragen zur Abnutzung der Füllungsoberflächen und zur Beeinträchtigung der marginalen Integrität bei. Diese chemische Erosion bereitet den Boden für die Bildung mikroskopischer Hohlräume und die Infiltration von Bakterien.
Biologische Faktoren und sekundäre Kariesbildung
Sekundäre Karies (wiederkehrende Karies) sind neue Kariesläsionen, die sich um oder unter der bestehenden Füllung entwickeln. In der Studie von Khurana und Kollegen (2025) steht sekundäre Karies mit einem Anteil von 73,5% an erster Stelle der Misserfolgsursachen. Dieser Anteil liegt bei Amalgam-Restaurierungen bei 95,65% und bei Kompositen bei 93,28%.
Mikroorganismen (Streptococcus mutans, Lactobacillus-Arten) produzieren Säure, indem sie in die marginalen Lücken an der Füllung-Zahn-Schnittstelle eindringen. Diese Säuren führen zur Demineralisierung von Schmelz und Dentin. Mikroleckagen sind der Hauptmechanismus für die Infiltration von Bakterien und Flüssigkeiten; in Khuranas Studie wurde dies unter den Misserfolgsursachen mit 99,25% festgestellt.
Wie zeigt sich Alters- und Materialermüdung im Laufe der Zeit?
Alle restaurativen Materialien unterliegen im Laufe der Zeit physikalischen und chemischen Veränderungen. In Kompositharzen führen die nach der Polymerisationsschrumpfung verbleibenden Monomeren zu post-polymerisations Reaktionen, die zu inneren Spannungsansammlungen führen. Bei Amalgam können Korrosion und Verfärbungen sichtbar werden.
Materialermüdung schreitet durch das Wachstum und die Zusammenführung von Mikrorissen infolge wiederholter Kaubelastungen voran. Dieser Prozess erhöht die Sprödigkeit der Restauration und führt letztendlich zu einem Misserfolg.
Was sind die klinischen Symptome einer fehlerhaften Füllung?
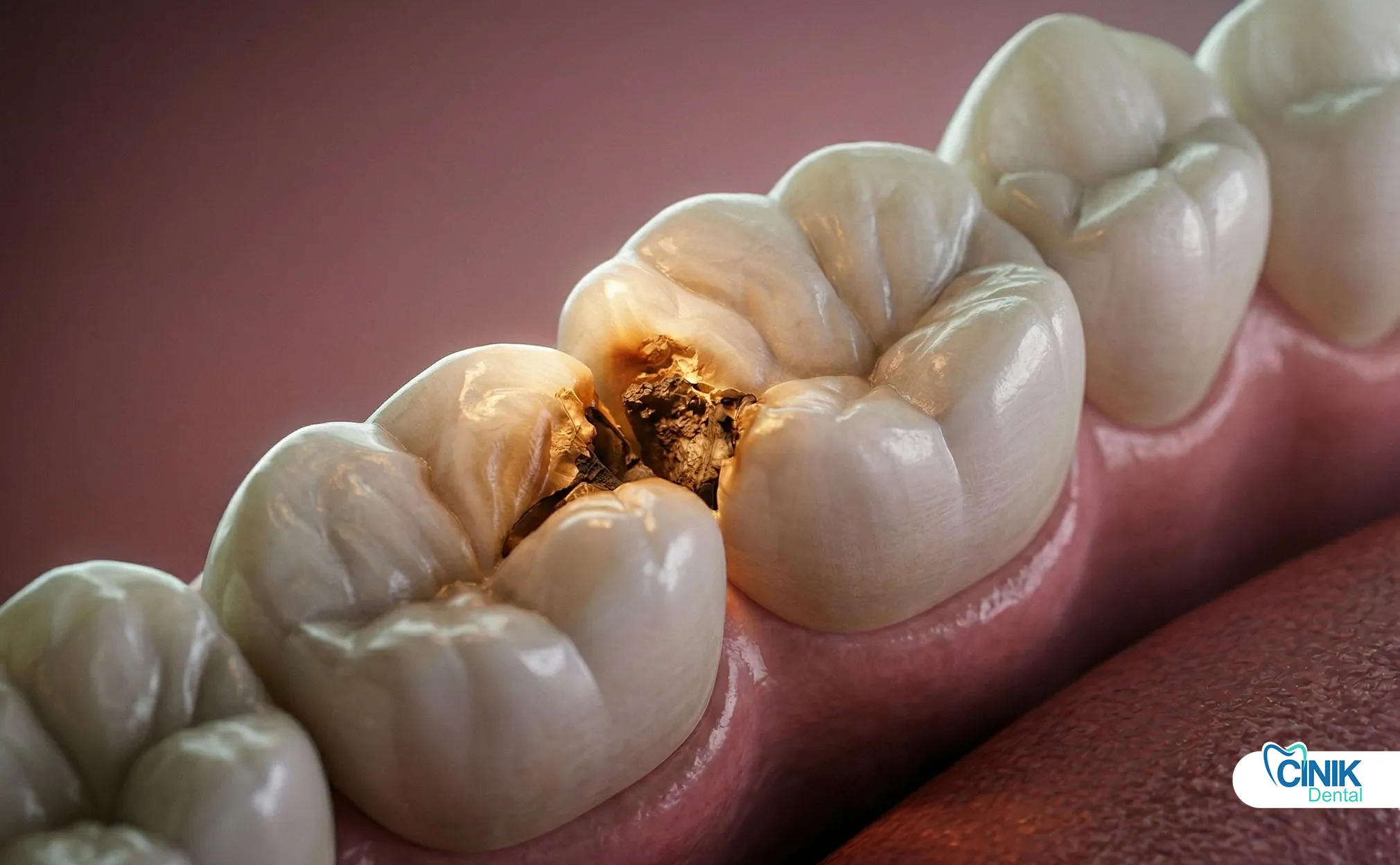
Die Störung des marginalen Abschlusses der Füllung führt dazu, dass die Dentintubuli und das Pulpagewebe thermischen Stimuli ausgesetzt werden. Plötzliche, stechende Schmerzen nach dem Konsum von heißem Kaffee oder kaltem Eiscreme sind ein Hinweis darauf, dass die Dichtigkeit der Füllung verloren gegangen ist.
Diese Empfindlichkeit ist mit einer erhöhten Dentinpermeabilität und sogar einer Pulpareizung verbunden. In der Studie von Khurana und Kollegen (2025) spielt thermische Empfindlichkeit eine signifikante Rolle unter den Anzeichen eines Misserfolgs. Das Auftreten von Schmerzen Wochen oder Monate nach dem Einsetzen deutet darauf hin, dass die Restauration beeinträchtigt ist.
Was bedeutet Schmerz oder Druckempfindlichkeit beim Kauen?
Schmerzen, die beim Beißen oder Kauen verspürt werden, können auf drei grundlegende Pathologien hinweisen:
Füllungsriss oder Lockerheit: Der Verlust der mechanischen Integrität stört die Kraftverteilung
Hoher Füllungsgrad: Okklusal Inkonsistenz erzeugt übermäßigen Druck auf das parodontalen Ligament
Tiefe Karies oder Pulpa-Beteiligung: Pulpaentzündung infolge sekundärer Karies oder Mikro-Leckagen
Dieses Symptom sollte ernst genommen werden, insbesondere wenn es als lokalisierter Schmerz auftritt, wenn Druck auf einen bestimmten Zahn ausgeübt wird.
Wie sollten anhaltende oder intermittierende Zahnschmerzen interpretiert werden?
Sekundäre Karies oder bakterielle Infiltration unter der Füllung kann zu irreversiblen Entzündungen des Pulpagewebes führen. Dies zeigt sich in Form von spontanem Schmerz, Nachtschmerz oder langanhaltendem thermischem Schmerz.
Die Art des Schmerzes ist wichtig:
Leichte, vorübergehende Sensibilität: Rückversible Pulpa-Irritation
Schwere, spontane, nachts zunehmende Schmerzen: Hinweis auf irreversible Pulpitis oder apikale Parodontalitis
Wie wird sichtbarer Schaden an der Füllung definiert?
Folgende Befunde sind bei der visuellen Untersuchung mit dem Spiegel auffällig:
Befund | Mögliche Ursachen | Klinische Bedeutung |
Oberflächenrisse | Materialermüdung, Trauma | Bakterieninfiltrationsrisiko |
Kantenbrüche | Okklusive Kräfte, Bruxismus | Verlust der marginalen Anpassung |
Farbveränderung (Dunkelwerden) | Sekundärkaries, Pigmentablagerung | Aktive Kariesläsion |
Oberflächenabnutzung | Abrasion, Erosion | Funktioneller Verlust |
Wann ist das Absacken oder Herunterfallen der Füllung ein Notfall?
Dass sich die Füllung bewegt oder vollständig herunterfällt, zeigt, dass der Bindemechanismus der Restauration vollständig versagt hat. Dieser Zustand erfordert eine Notfallbehandlung, weil:
Die Innenstruktur des Zahns (Dentinkanäle) freigelegt wird
Die Bakterieninfiltration beschleunigt wird
Das Risiko thermischer und chemischer Reizungen steigt
Das Risiko eines Zahnbruchs erhöht sich
In der Studie von Khurana und Kollegen (2025) wurde das Versagen der Bindung mit einer Rate von 69,75 % als Grund für das Versagen festgestellt.
Warum sind Oberflächenrauhigkeit oder scharfe Kanten wichtig?
Die Zunge nimmt Gewebeveränderungen im Mund äußerst sensibel wahr. Die Rauheit der Füllungsoberfläche ist ein frühes Zeichen für Risse oder Abnutzung. Scharfe Kanten können Irritationen und Ulzerationen auf der Zunge und weichen Geweben verursachen.
Wie werden Farbänderungen und Verfärbungen interpretiert?
Die Verdunkelung des Zahnschmelzes oder des Dentins um die Füllung (graue, braune oder schwarze Flecken) kann ein radiografisches Zeichen für Karies sein. In der Meta-Analyse von Brouwer und Kollegen (2016) wurde die durchschnittliche Sensitivität für die visuelle Erkennung von Sekundärkariesläsionen mit 0,50-0,59 und die Spezifität mit 0,78-0,83 bestimmt.
Kann Mundgeruch und ein schlechter Geschmack ein Zeichen für Füllungsversagen sein?
Bakterienkolonien, die sich unter der Füllung ansammeln, produzieren flüchtige Schwefelverbindungen. Diese Verbindungen verursachen charakteristischen schlechten Mundgeruch und einen metallischen Geschmack. Ein Geruch, der mit normalen Mundhygieneverfahren (Zähneputzen, Zahnseide) nicht beseitigt werden kann, lässt auf eine mikrobielle Ansammlung unter der Restauration schließen.
Was bedeutet die Ansammlung von Lebensmitteln und das Einklemmen zwischen den Zähnen?
Marginale Öffnungen an den Füllungsrändern führen zur Ansammlung von Nahrungsbestandteilen. Diese Situation:
Erhöht die interdentale Plaqueansammlung
Erhöht das Risiko für interproximale Karies
Kann die Irritation des parodontalen Ligaments verursachen
Gibt ein Gefühl von Riss oder Einklemmen bei der Zahnseideanwendung
Subjektive Symptome: Anzeichen, die der Patient bemerken kann
Die Propriozeption (bewusste Wahrnehmung der Körperposition) wirkt sich auch im Mund aus. Der Patient spürt in der Regel nicht die Anwesenheit der Füllung; jedoch, wenn die Füllung hoch, locker oder ihre anatomische Form verloren hat, nehmen die Zunge und die okklusal Propriozeptoren diese Veränderung wahr.
Wann sollte eine Veränderung im Bissgefühl Verdacht erregen?
Eine Veränderung des okklusalen Gefühls weist auf Veränderungen in der Höhe der Füllung oder in der Position des Zahns hin. Der Patient kann ein subjektives Beschwerdebild äußern wie: "Mein Zahn trifft anders als vorher". Dies ist ein frühes Zeichen für übermäßigen Druck auf das parodontalen Ligament.
Warum ist es riskant, wenn die Füllung hoch oder unangenehm ist?
Eine hohe Füllung übt traumatische okklusive Kräfte auf das parodontalen Ligament aus. Diese Situation:
Hiperämie des parodontalen Ligaments (erhöhte Durchblutung)
Schmerzhaftes Kauen
Kann langfristig zu einer Erweiterung des parodontalen Ligaments und Mobilität führen
Wie wird ein Gefühl von Raum oder Vertiefung mit der Zunge beschrieben?
Der mit der Zungenspitze gefühlte Raum kann anzeigen, dass die Füllung begonnen hat zu fallen oder gebrochen ist. Das Gefühl einer Vertiefung ist die subjektive Wahrnehmung eines Verlustes von Zahnschmelz und Dentin infolge einer sekundären Karies.
Was sind die klinischen Untersuchungs- und Diagnosemethoden?
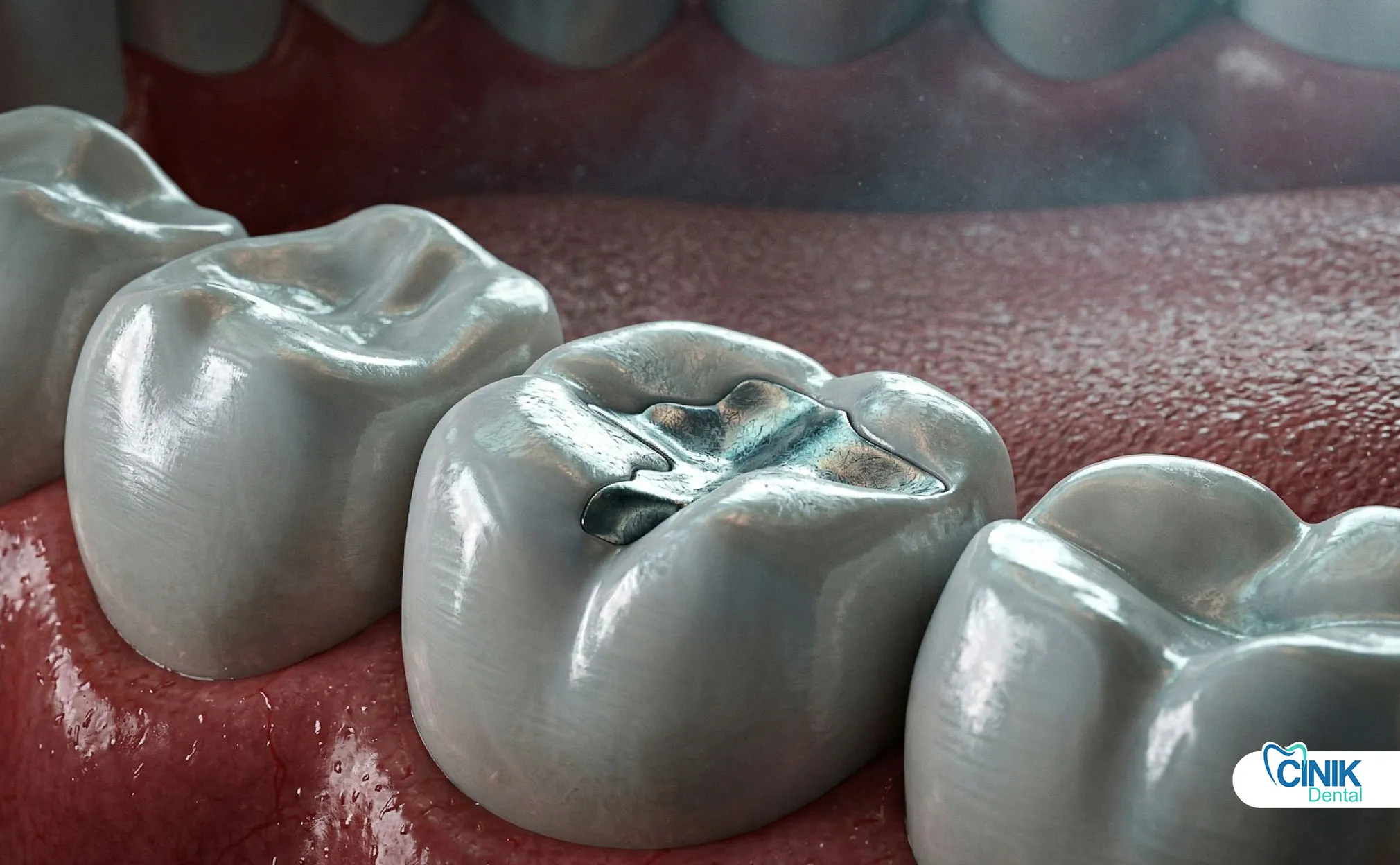
Der Kliniker bewertet die folgenden Parameter mit einem zahnärztlichen Spiegel und einer Sonde:
Marginale Adaptation: Stufen oder Lücken, die mit der Sonde an der Füllung-Zahn-Schnittstelle fühlbar sind
Farbe und Opazität: Änderungen in Restaurierungen und umgebenden Geweben
Oberflächenintegrität: Risse, Brüche oder Abnutzungserscheinungen
Kontaktstellen: Interdentaler Kontakt und Nahrungsansammlungen
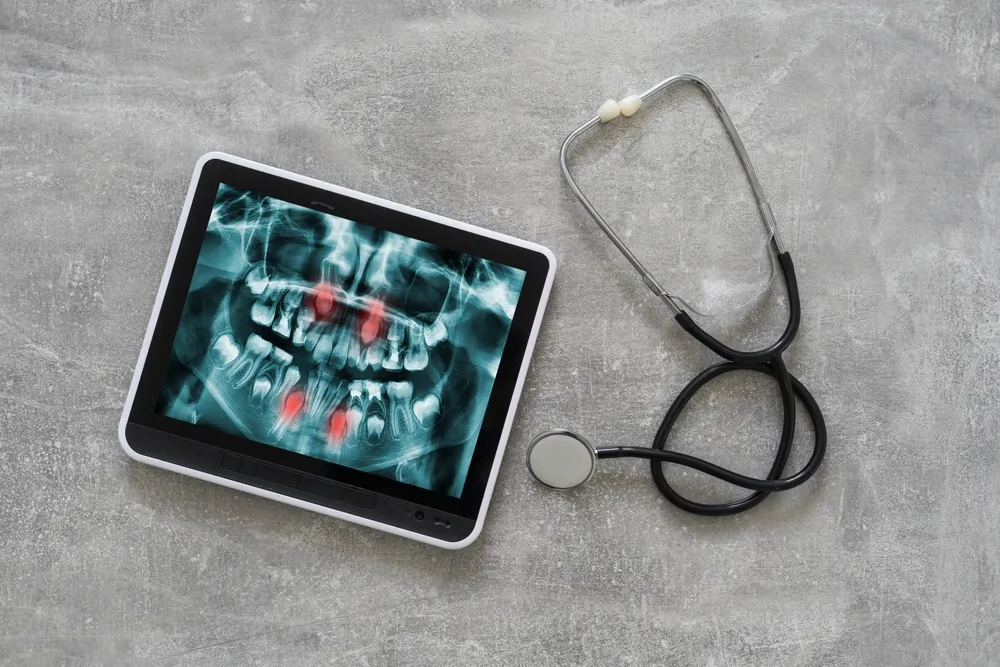
Wie zeigt die radiografische Untersuchung sekundäre Karies und Gewebeschäden an?
Röntgenbilder, die während der Zahnaufnahme in den Mund gelegt werden, sind der Goldstandard zur Bewertung sekundärer Karies in den interproximalen Bereichen. Radiografische Befunde:
Radioluzente (dunkle) Erscheinung unter oder um die Restauration
Unklarheit an der Füllungs-Zahn-Grenze
Kavitation oder Dentinverlust
In der Studie von Espelid und Kollegen (1991) beeinflusst die Radiopazität des Füllmaterials die Diagnose sekundärer Karies; eine leicht erhöhte Radiopazität im Vergleich zur Schmelz-Radiopazität ist das beste Diagnosekriterium.
Wie bewertet die okklusale Analyse die Bisskräfte?
Okklusale Kontaktstellen werden mit Streifenpapier (artikulierende Papiere) bestimmt. Eine hohe Füllung zeigt einen ausgeprägten dunklen Kontaktpunkt. Außerdem kann eine okklusale Analyse zur Bewertung von Torsionskräften erforderlich sein.
Was sind die möglichen Komplikationen einer fehlerhaften Füllung?
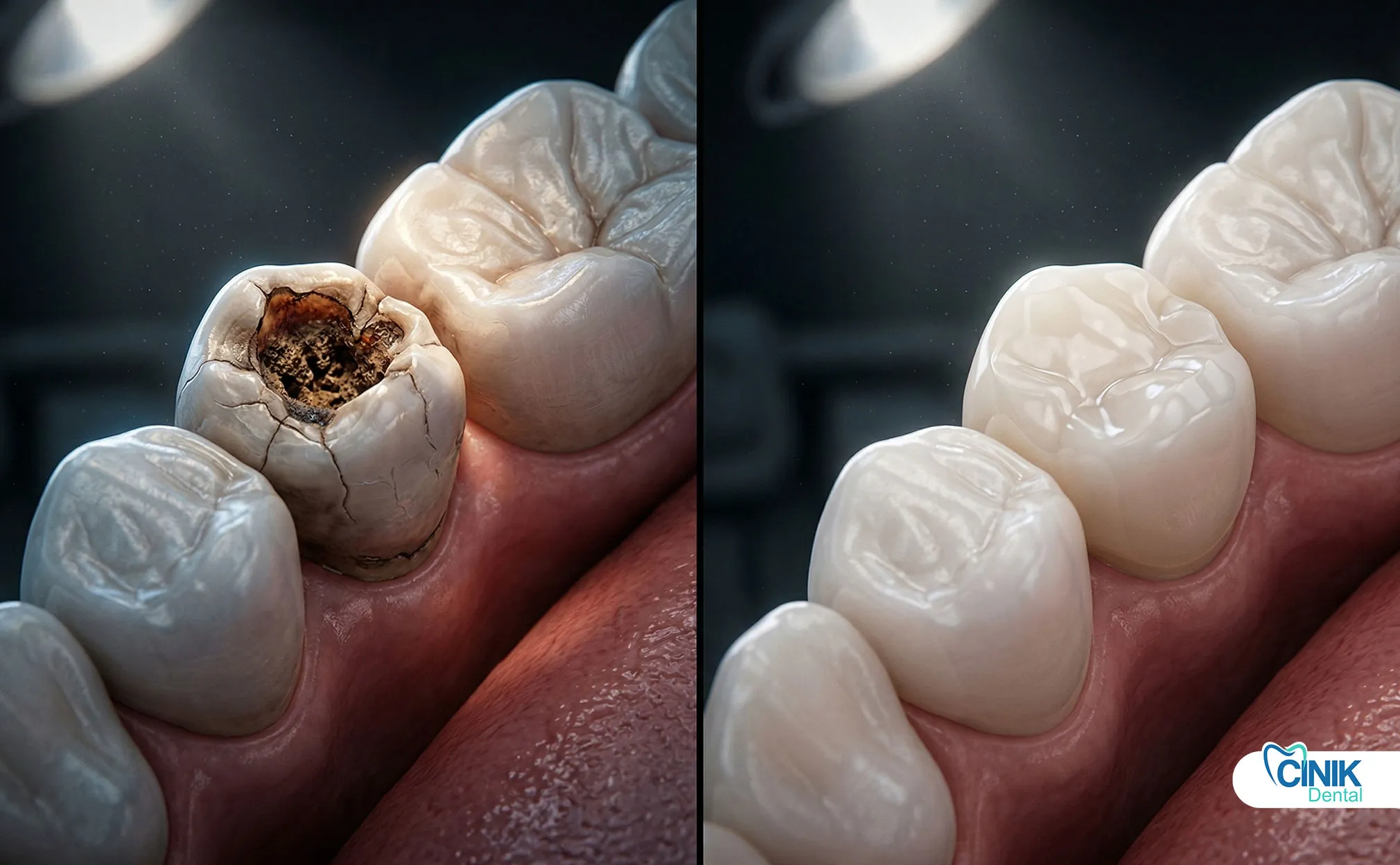
Sekundärkaries beginnt unter der Füllung oder in marginalen Bereichen und schreitet in Richtung Pulpa vor. In Khuranas (2025) Studie macht Sekundärkaries 73,5 % der Misserfolge aus. Wenn sie nicht behandelt wird:
Mineralverlust von Schmelz und Dentin
Pulpa-Kavitation und Pulpitis
Periapikale Infektion und Abszess
Wann entwickelt sich eine Pulpa-Infektion und ein Abszess?
Die Bakterieninfiltration unter der Füllung führt zu Pulpanekrose. Diese Situation:
Spontane, starke Schmerzen
Langfristige Schmerzreaktion auf thermische Stimulation
Periapikale Radioluzens (Wurzelspitzeninfektion)
Abszessbildung (Schwellung, Schmerz, Trismus)
Wie erhöht sich das Risiko eines Zahnbruchs?
Eine gelockerte oder rissige Füllung verliert die Unterstützung des verbleibenden Zahngewebes. Dies kann insbesondere bei Backenzähnen zu Cusp-Brüchen oder vertikalen Zahnfrakturen führen.
Wie entstehen Parodontalprobleme?
Marginale Öffnungen und Nahrungsstau tragen zur interdentalen Plaqueansammlung und zur Entwicklung von Zahnfleischentzündungen/Parodontitis bei.
Wann sollte man einen Zahnarzt aufsuchen?
Die folgenden Situationen erfordern eine dringende oder nicht dringende zahnärztliche Bewertung:
Symptom | Dringlichkeit | Aktion |
Starke spontane Schmerzen | Dringend | Sofortige Vorstellung |
Füllung fällt heraus | Dringend | Innerhalb von 24-48 Stunden |
Thermalempfindlichkeit (neu) | Nicht dringend | Innerhalb einer Woche |
Nahrungsmittelverknappung | Nicht dringend | Innerhalb einer Woche |
Oberflächenriss | Nicht dringend | Innerhalb von zwei Wochen |
Schlechter Geschmack/Geruch | Nicht dringend | Innerhalb einer Woche |
Was sind die Behandlungsmöglichkeiten?
Kleine marginale Defekte oder Oberflächenrisse können mit Kompositharz repariert werden. Allerdings ist dieser Ansatz nur eine vorübergehende Lösung, wenn der grundlegende Schadensmechanismus (Mikroleck, sekundäre Karies) nicht gelöst wurde.
Wie wird die Füllung erneuert?
Das vorhandene Füllmaterial wird vollständig entfernt, die Kavität wird neu vorbereitet und die neue Restauration wird eingesetzt. Dies ist der bevorzugte Ansatz bei Vorhandensein von Sekundärkaries oder Materialermüdung.
Was sind alternative restaurative Optionen?
Option | Indikation | Vorteil | Nachteil |
Inlay/Onlay | Große Kavitäten, stabile Wände | Überlegene marginale Anpassung | Kosten, Zeit |
Kronen | Große Restaurationen, nach endodontischer Behandlung | Vollständiger Schutz, ästhetisch | Invasiv, kosten |
Komposit (direkt) | Klein-mittlere Kavitäten | Konservativ, wirtschaftlich | Haltbarkeitsgrenze |
Präventions- und Schutzansätze
Zweimal täglich mit fluoridhaltiger Zahnpasta putzen
Einmal täglich interdental reinigen (Zahnseide oder Interdentalbürste)
Antiseptische Mundspülungen (Chlorhexidin) bei Bedarf
Warum sind regelmäßige Zahnarztkontrollen kritisch?
Kontrollen, die alle 6-12 Monate durchgeführt werden, ermöglichen die frühe Erkennung von marginalen Schäden und sekundären Karies. Röntgenbilder, die während der Zahnröntgenaufnahme in den Mund eingesetzt werden, zeigen klinisch unsichtbare interproximale Läsionen auf.
Wie werden Diät und Gewohnheiten geregelt?
Vermeidung von harten Lebensmitteln (Eis, harte Süßigkeiten)
Einschränkung von kohlensäurehaltigen Getränken und Nutzung von Strohhalmen
Verwendung einer Nachtschiene bei Vorhandensein von Bruxismus
Vermeidung von Rauch- und starken Alkoholkonsum (Al-Talib, 2025)
Fazit
Die frühzeitige Erkennung von Anzeichen einer fehlerhaften Zahnfüllung ist entscheidend zum Schutz des Zahns und zur Vermeidung invasiver Behandlungen. Klinische Hinweise wie thermische Empfindlichkeit, Kausschmerzen, sichtbare Schäden, Nahrungsstau und Mundgeruch sollten vom Patienten und Kliniker bewertet werden.
Wissenschaftliche Beweise zeigen, dass sekundäre Karies und Mikrolecks die Hauptursachen für Misserfolge sind (Khurana et al., 2025). Daher spielen regelmäßige Kontrollen und frühzeitige Intervention eine Schlüsselrolle in der restaurativen Zahnheilkunde. Patientenschulung und propriozeptives Bewusstsein helfen, Misserfolge in einem frühen Stadium zu erkennen.
Literaturverzeichnis
Al-Talib, Tanya, et al. "Bruxismus und das Versagen von direkten und indirekten Restaurationen: Eine Übersichtsarbeit." Journal of Dentistry, Bd. 145, 2025, S. 105470. https://doi.org/10.1016/j.jdent.2025.105470
Brouwer, F., et al. "Nachweis von sekundären Kariesläsionen: Eine systematische Übersicht und Metaanalyse." Journal of Dental Research, Band. 95, Nr. 2, 2016, S. 143-151. https://doi.org/10.1177/0022034515611041
Espelid, I., et al. "Radiopakität von Restaurierungen und Nachweis sekundärer Karies." Dental Materials, Band. 7, Nr. 2, 1991, S. 114-117. https://doi.org/10.1016/S0109-5641(05)80005-8
Khurana, Surbhi, et al. "Häufigkeit von Restaurierungsversagen und dessen Ätiologie: Eine retrospektive Studie." Journal of Conservative Dentistry and Endodontics, Band. 28, Nr. 1, 2025, S. 23-29. https://doi.org/10.4103/JCDE.JCDE_123_24
Opdam, N. J., et al. "Langlebigkeit von Restaurierungen: Der 'Todesspirale'." Dental Materials, Band. 20, Nr. 9, 2004, S. 840-843. https://doi.org/10.1016/j.dental.2004.03.001
Tabassum, Rubina, et al. "Keramische Zahnrestaurationen und Schlafbruxismus: Ausfallraten und klinische Implikationen: Eine systematische Übersicht und Metaanalyse." Südosteuropäische Zeitschrift für öffentliche Gesundheit, 2025, S. 126-141. https://doi.org/10.70135/seejph.vi.7025