Diabetes ist mehr als ein Zuckerproblem. Es betrifft auch Implantate. Hoher Blutzucker verlangsamt die Heilung, erhöht das Infektionsrisiko und verschlechtert die Prognose. Zucker ist daher beim Stuhl wichtig. Das Management vor der Operation hilft. Das Wissen um diese Aspekte ist im Vorfeld entscheidend.
Zahnimplantate stellen eine etablierte Behandlung für Zahnverlust mit einer nachgewiesenen Bilanz an Sicherheit und Effektivität dar. Patienten, die an Diabetes leiden, bleiben jedoch verständlicherweise vorsichtig. Patienten sind sich möglicherweise unsicher, ob ihr Zustand die verschiedenen Aspekte der Operation gefährdet, von den vorläufigen Bewertungen und Terminplanungen bis hin zum chirurgischen Eingriff und der anschließenden Heilung. Viele fragen sich daher, wie der Prozess funktioniert und ob es möglich ist, Implantate unter Diabetes zu erhalten.
Glücklicherweise weisen die relevante Literatur und praktische Erfahrungen darauf hin, dass, wenn Diabetes vernünftig gut kontrolliert wird, die Behandlung ohne übermäßige Risiken über die hinaus, die nicht-diabetische Patienten haben, fortgeführt werden kann. Anschließend werden spezifische praktische Schritte dabei helfen, einen sicheren und vorhersehbaren Prozess zu ermöglichen.
1. Was sollte man über Diabetes und Zahnimplantate wissen?
Kurze Antwort: Diabetes kann den Erfolg von Zahnimplantaten
reduzieren, wenn der Blutzucker schlecht kontrolliert wird; bei guter glykämischer Kontrolle, medizinischer Koordination und ordnungsgemäßer Bewertung können Implantate dennoch erfolgreich sein.
Diabetes kann die Wahrscheinlichkeit erfolgreicher Zahnimplantate beeinträchtigen. Die entscheidenden Faktoren sind die Art des Diabetes, wie er kontrolliert wird, Blutzuckerwerte an den Tagen vor und nach dem Eingriff sowie spezifische lokale Bedingungen im Mund. (Ghazi Sghaireen et al., 2020) Die Verbindung zwischen Diabetes und Implantaten ist so bedeutend, dass die Zusammenarbeit mit einem Arzt und adäquate Labortests vor der Behandlung unerlässlich sind. (H. Almehmadi, 2019)
Die Osseointegration, die direkte Verbindung von Knochen zu einem Zahnimplantat, ist grundlegend für den langfristigen Erfolg und beeinflusst die Heilungszeit. Unbehandelter Diabetes wirkt sich auf diesen Prozess aus, mit einem erhöhten Risiko für Peri-Implantitis, wenn die glykämische Kontrolle schlecht ist. Hoher Zuckergehalt im Speichel oder Blut kann auf ein solches Risiko hinweisen, ebenso wie übermäßiger Durst oder andere ähnliche Symptome, die auf eine unzureichende Behandlung hinweisen können.
Kurze Antwort: Sichere Chirurgie durch Zuckerkontrolle bedeutet, den Blutzucker vor und nach der Implantatchirurgie zu stabilisieren, um Komplikationen zu reduzieren, die Heilung zu unterstützen und eine angemessene Implantatintegration zu gewährleisten.
Vor der Implantatinsertion ist es entscheidend, die Blutzuckerwerte zu steuern, um das Risiko postoperativer Komplikationen zu minimieren und eine angemessene Heilung sicherzustellen (Naujokat et al., 2016). Erhöhte Zuckerspiegel können die orale Genesung behindern, daher müssen die Behandlungsprotokolle die Stabilisierung des Zuckers im Vorfeld priorisieren. Maßnahmen wie diätetische Anpassungen, vorübergehende Änderungen von Medikamenten oder der Einsatz von kontinuierlichen Glukosesensoren können helfen, eine optimale Zuckerkontrolle vor dem Eingriff zu fördern.
Die Kontrolle des Blutzuckers nach zahnärztlichen Eingriffen ist ebenso wichtig, da sowohl die Gewebeumgestaltung als auch die Wiederherstellung der Blutzufuhr zu implantierten Geräten durch Hyperglykämie beeinträchtigt werden können. Viele diabetische Patienten, insbesondere solche, die Insulin erhalten, erleben erhöhte Zuckerspiegelt nach chirurgischen Eingriffen aufgrund von Anästhesie und Schmerzen. Eine kontinuierliche Überwachung kann bei rechtzeitigen Anpassungen der Medikation oder der Nahrungsaufnahme rund um den Eingriff helfen, was einen reibungsloseren postoperative Prozess ermöglicht. Anti-Infektionsstrategien, Salzwasser-Spülungen und eine sorgfältige Mundhygiene fördern die Genesung durch zuckerarme, salzarme Lebensmittel.
3. Warum ist Blutzucker wichtig?
Kurze Antwort: Blutzucker ist wichtig, da eine schlechte Glukosekontrolle die Heilung verzögert, die Integration von Knochen und Implantat schwächt, das Infektionsrisiko erhöht und die Ausfallraten von Implantaten steigert, während ein kontrollierter HbA1c (≈8% oder weniger) sichere, erfolgreiche Ergebnisse unterstützt.
Die Kontrolle der Blutung und die gesunde Heilung bei Operationen korrelieren mit dem Blutzuckerspiegel im Körper. Der Stoffwechsel von diabetischen Patienten ist anders; Glukose kann von den Zellen nicht verwendet werden. Eine hohe Konzentration von Glukose findet sich im Gewebe statt innerhalb der Zelle. Die Heilungsdauer einer Implantatbehandlung basiert darauf, wie schnell die Knochenapposition an der Knochen-Implantat-Grenze erfolgt. Glukose im Gewebe der Implantation kann die Heilungszeit ändern und letztendlich den Grad der Stabilität des Implantats beeinflussen (Mellado Valero et al., 2007). Das Fehlen der Gewebereparatur, sowohl lokal als auch systemisch, dürfte die Osteozytenapoplexie und den Knochenabbau ermöglichen, was zu einem Implantatversagen führt. Patienten mit hoher Zuckerkonzentration im Speichel und Blut sind gefährdet, an Osteozytenapoplexie, Knochenresorption und peri-implantärer Entzündung zu erkranken. Diese Patienten benötigen besondere Aufmerksamkeit, wenn der diabetische Zustand noch nicht gut kontrolliert ist.
Eine hohe Zuckerkonzentration im Gewebe kann potenziell günstige Bedingungen für das Wachstum pathogener Bakterien in der Mundhöhle und um das Implantat bieten. Daher sollten Patienten, deren Zuckerspiegel vor und nach der Implantation schlecht aufrechterhalten wird, zusätzliche Vorsorgebehandlungen gegen peri-implantäre Erkrankungen erhalten, zusammen mit dem Standardprotokoll für Medikamente gegen Infektionen.
Im Kontext der Bereitstellung von Zahnimplantatbehandlungen für diabetische Patienten scheint es wichtig zu sein, Sicherheitsgrenzen festzulegen (H. Almehmadi, 2019). Eine explorative Studie mit öffentlich verfügbaren Informationen hat gezeigt, dass ein Schwellenwert im Bereich von 8%–8,5% HbA1c geeignet scheint, um einen sicheren Status für die Durchführung von Operationen zu definieren. Mit diesen Werten sollte erwartet werden, dass die Wahrscheinlichkeit einer Unterbrechung der Heilung oder eines Implantatversagens signifikant gesenkt oder vernachlässigbar ist, selbst für Patienten mit einer anderen zugrunde liegenden systemischen Erkrankung. Die Grenze legt die Schwelle der Veränderungen der Patienten während der standardmäßigen täglichen Routinen ohne aktivere metabolische Kontrolle fest; selbst wenn eine Operation durchgeführt wird, wird angenommen, dass die Patienten zur Sicherheit wieder in normale Bereiche zurückkehren.
Solches Wissen ermöglicht die Unterstützung der Zusammenarbeit bei Diagnose und Planung zwischen dem zahnmedizinischen und dem medizinischen Sektor, was entscheidend ist, um den Therapieerfolg für diabetische Patienten zu maximieren (Naujokat et al., 2016). Diabetische Patienten, entweder Typ 1 oder Typ 2, die eine Implantatbehandlung erhalten, während sie einen HbA1c über dem Durchschnitt von 8 % haben, sind für die Praxis der Ärzte nahezu unvorstellbar. Trotzdem sind viele Informationen über die Auswirkungen des diabetischen Zustands auf die Implantatbehandlung und über ihre zulässigen Grenzen oder Spielräume verfügbar, die in der Lage sind, die Verfahrensorganisation und -techniken in diesem bestimmten oberen Grenzbereich zu unterstützen, indem sie während der Prüfungsphase klären, welche Indikatoren und Merkmale der verfügbaren Optionen zugänglich bleiben und folglich entscheiden, Aspekte, die die Bestimmung der Operationsmöglichkeiten vorab beeinflussen.
4. Was ist die HbA1c-Schwelle?
Kurze Antwort: Die HbA1c-Schwelle für zahnmedizinische Implantatchirurgie liegt idealerweise bei ≤7,0 %, wobei 8,0 % als obere sichere Grenze angesehen werden; Werte darüber erfordern in der Regel, dass die Chirurgie bis zu einer besseren Blutzuckersteuerung verschoben wird.
Der HbA1c-Test repräsentiert die durchschnittlichen Blutzuckerwerte über einen Zeitraum von zwei bis drei Monaten. Dieser Durchschnitt überträgt die Echtzeitwerte, die in der Zahnarztpraxis gesammelt wurden, in eine rückblickende Beurteilung der Kontrolle über die vorhergehenden Wochen. So kann man den Zeitpunkt des Verfahrens so abstimmen, dass erhöhte Werte beim Termin vermieden werden.
Die allgemeinen Schwellenwerte für elektive Operationen schlagen vor, HbA1c-Werte über 7,0 % (53 mmol/mol) für die Implantatchirurgie zu vermeiden, wobei 8,0 % (64 mmol/mol) als allgemein anerkanntes Oberlimit dient. Diese Werte schließen nicht aus, dass Implantate bei höheren Werten eingesetzt werden, jedoch deutet dies darauf hin, dass die Chirurgie verschoben werden sollte, um zunächst die Zuckersteuerung anzugehen. Je höher der HbA1c-Wert beim Überweisungsbesuch, desto ausgefeilter muss typischerweise der gemeinsame Behandlungsplan sein. Über das bloße Verschieben des chirurgischen Eingriffs hinaus wird eine weitere Überlegung des Ansatzes entscheidend. Bei Werten, die der 8,0 % (64 mmol/mol) Schwelle nahe kommen, neigt die Anwendung einer einfacheren vertikalen Knochenaugmentationstechnik dazu, den Bedarf an experimentellen Heilungsstoffen zu verringern, wodurch die Behandlungscomplexität reduziert wird.
5. Warum ist die Türkei die bevorzugte Wahl für Diabetiker?
Kurze Antwort: Die Türkei ist bevorzugt, weil sie hochwertige, diabetes-sichere zahnmedizinische Implantatversorgung zu niedrigeren Kosten anbietet, mit erfahrenen Spezialisten, modernen Protokollen und flexibler Behandlungsplanung.
Patienten mit Diabetes können sicher zahnmedizinische Implantate erhalten, vorausgesetzt, ihre Blutzuckerwerte werden ausreichend kontrolliert (Naujokat et al., 2016). Daher wird die Türkei für viele Implantatverfahren, auch für Diabetiker, bevorzugt. Die Kosten sind in der Regel niedriger als in Europa und den USA, während die Versorgungsstandards hoch bleiben. Viele Kliniken fördern aktiv diabetes-sichere Protokolle und Anleitungen. Spezialisten mit umfangreicher Erfahrung auf diesem Gebiet stehen für Beratungen zur Verfügung (H. Almehmadi, 2019). Die Beseitigung von Reisebeschränkungen ermöglicht eine flexible Planung vor den Eingriffen, wobei auch Nachsorge zugänglich ist (Ghazi Sghaireen et al., 2020).
6. Was sind die praktischen Schritte vor dem Erhalt von Implantaten?
Schnelle Antwort: Vor Implantaten sollten Patienten einen auf Diabetes spezialisierten Kieferchirurgen konsultieren, mit ihrem Arzt koordinieren, aktuelle HbA1c-Ergebnisse teilen, eine medizinische Genehmigung einholen und Ernährungs- sowie Lebensstilaspekte planen.
Vor der Planung eines Zahnimplantats sollten Patienten einige praktische Schritte befolgen. Sie sollten eine Konsultation mit einem Kieferchirurgen vereinbaren, der über Diabetes informiert ist und sich auf Implantatfälle konzentriert. Auch der Gesundheitsdienstleister des Patienten sollte einbezogen werden. Das Sammeln relevanter medizinischer Informationen im Voraus hilft, die geeignetste Vorgehensweise zu bestimmen.
Patienten sollten medizinische Unterlagen sammeln, relevante Testergebnisse wie HbA1c-Werte auf die Website der Klinik hochladen und bestätigen, ob eine Versicherungsdeckung besteht. Die Planung einer medizinischen Genehmigung mit dem primären Gesundheitsdienstleister, eine Bewertung des Rauchverhaltens, falls zutreffend, und Ratschläge zur Ernährungsplanung werden ebenfalls als sinnvoll erachtet.
7. Was sind Risiken, Vorteile und realistische Erwartungen?
Schnelle Antwort: Zahnimplantate bieten starke funktionale und ästhetische Vorteile für diabetische Patienten; bei guter Blutzuckerregulation sind die Erfolgsraten vergleichbar mit denen von Nicht-Diabetikern, obwohl die Heilung etwas langsamer sein kann und eine sorgfältige Überwachung erfordert.
Zahnimplantate sind eine wichtige Option für zahnärztliche Wiederherstellungen mit großer Wirksamkeit, Sicherheit und Vorhersehbarkeit. Sie können verlorene zahnästhetische Aspekte wiederherstellen und die orale Funktion verbessern. Gut kontrollierter Diabetes sollte einer Behandlung nicht entgegenstehen. Klinische Bewertungen und wissenschaftliche Literatur deuten darauf hin, dass diabetische und nicht-diabetische Patienten vergleichbare Implantaterfolgsraten erwarten können (Naujokat et al., 2016). Trotz leicht höherer Herausforderungen bei peri-implantitis und Heilungszeiten bleiben die positiven Vorteile von Implantaten ausgeprägt (Ghazi Sghaireen et al., 2020).
Diabetes erhöht im Allgemeinen die Mundgesundheitskomplikationen, hindert jedoch nicht signifikant die Wirksamkeit von Erhaltungs- oder Wiederherstellungsprotokollen. Zahlreiche Studien zeigen, dass kontrollierte diabetische Personen eine Lebensfähigkeit und peri-implantäre Gesundheit aufweisen, die mit gesunden Kandidaten vergleichbar ist (H. Almehmadi, 2019). Daher gehört die Aufrechterhaltung einer angemessenen metabolischen Kontrolle vor und nach chirurgischen Eingriffen zu den entscheidendsten Voraussetzungen für die Bewertung von Kandidaten. Jeder Patient muss eng mit zahnärztlichen und gesundheitlichen Fachleuten zusammenarbeiten, um einen Risikomanagementrahmen zu schaffen, der die Vorhersehbarkeit der Behandlung maximiert.
8. Fazit
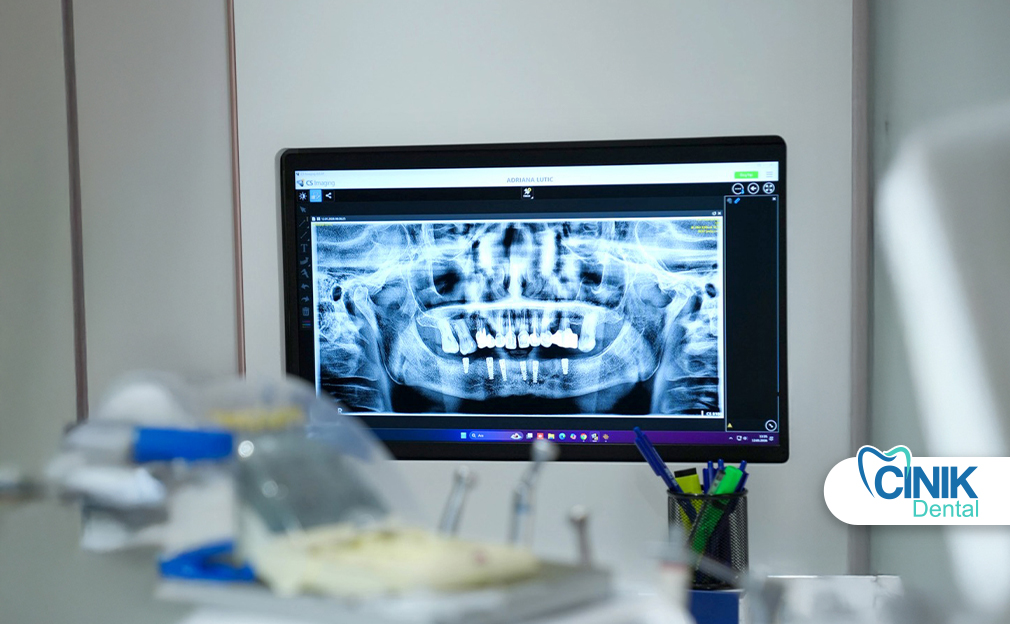
Zahnimplantate sind sowohl sicher als auch effektiv für Menschen mit Diabetes und können potenziell Ergebnisse auf dem Niveau von Patienten ohne die Krankheit erzielen (Naujokat et al., 2016). Heilungszeit, Infektionsrisiko und langfristige Implantatpflege bleiben kritische Punkte. Unter Berücksichtigung einer angemessenen Blutzuckerregulation und der Zusammenarbeit zwischen medizinischen und dentalen Anbietern können Patienten mehrere vorbereitende Schritte vor der Extraktion und Implantatchirurgie unternehmen, um die Wahrscheinlichkeit einer erfolgreichen Behandlung weiter zu verbessern.
Türkei stellt ein attraktives Ziel für diabetische Personen dar, die nach implantatgetragenen Lösungen suchen, aufgrund geringer Kosten, leicht zugänglicher Expertise und hoher Sicherheitsstandards (Ghazi Sghaireen et al., 2020). Die Kombination eines robusten privaten Gesundheitssektors, des gestiegenen Interesses am medizinischen Tourismus, von Klinikakkreditierungsstandards und der umfangreichen Erfahrung türkischer Fachleute mit diabetischen Patienten bietet einen erheblich höheren Komfort im Vergleich zu den meisten anderen Ländern. Weitere Vorteile sind eine größere Terminflexibilität, kürzere Wartezeiten bis zur Operation und Möglichkeiten für Nachuntersuchungen nach dem Eingriff.
Diabetes mellitus kann die Heilung, das Infektionsrisiko und sogar die Prognose von Zahnimplantaten beeinflussen, wobei vieles von der Art des Diabetes, der Angemessenheit der Blutzuckersteuerung und der seit der letzten Mahlzeit vergangenen Zeit abhängt. Zucker- und Glukosespiegel stellen einen ernsthaften Faktor für die Gesamtheilungszeit dar und bestimmen, wie schnell oder langsam der Patient nach der Operation erwartet wird, sich zu erholen, und beeinflussen indirekt die Stabilität des Implantats, die Qualität des Knochen-zu-Implantat-Kontakts und folglich die Osseointegration. Patienten sollten sich der Anzeichen und Symptome bewusst sein, die mit unangemessenen Glukosespiegeln verbunden sind und eine enge Überwachung von Indizes und Blutuntersuchungen auch nach der Operation rechtfertigen, unabhängig von der Art der Nachuntersuchung nach der Operation.
Diabetische Patienten, die in der Türkei eine implantatgestützte Rehabilitation anstreben, müssen mehrere wichtige Überlegungen im Auge behalten, die von vorläufigen Überprüfungen und Bewertungen bis hin zu praktischen Schritten reichen, die vor und nach dem Verfahren durchgeführt werden.
Referenzen:
Ghazi Sghaireen, M., A. Alduraywish, A., Chandan Srivastava, K., Shrivastava, D., R Patil, S., Al Habib, S., Hamza, M., Ab Rahman, S., Lynch, E., und Khursheed Alam, M. „Vergleichende Evaluierung des Implantatversagens bei gesunden und gut kontrollierten diabetischen Patienten – Eine 3-Jahres-Retrospektivstudie.“ 2020. ncbi.nlm.nih.gov
Almehmadi, A. „Bewusstsein der Bevölkerung bezüglich der Auswirkungen von Diabetes auf die Behandlung mit Zahnimplantaten in Jeddah, Saudi-Arabien.“ 2019. ncbi.nlm.nih.gov
Naujokat, H., Kunzendorf, B., und Wiltfang, J. „Zahnimplantate und Diabetes mellitus – eine systematische Überprüfung.“ 2016. ncbi.nlm.nih.gov
Mellado Valero, A., Carlos Ferrer García, J., Herrera Ballester, A., und Labaig Rueda, C. „Auswirkungen von Diabetes auf die Osseointegration von Zahnimplantaten.“ 2007. [PDF]