Los implantes dentales son una forma efectiva de reemplazar dientes perdidos, pero la cobertura del seguro para ellos puede ser confusa e inconsistente. Muchos planes siguen clasificando los implantes como cosméticos, mientras que otros cubren solo parte del tratamiento o requieren pruebas estrictas de necesidad médica. Esta guía explica por qué los implantes a menudo son excluidos, cómo manejan la cobertura los principales aseguradores, qué costos aún puede enfrentar y cómo verificar y maximizar sus beneficios antes del tratamiento.
1. Por qué el seguro a menudo no cubre los implantes
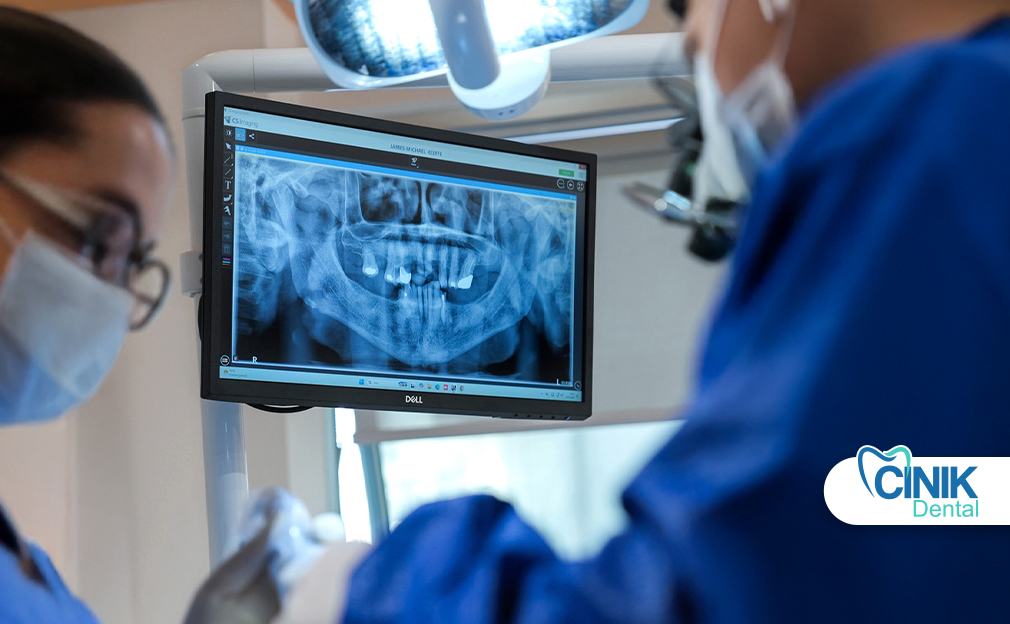
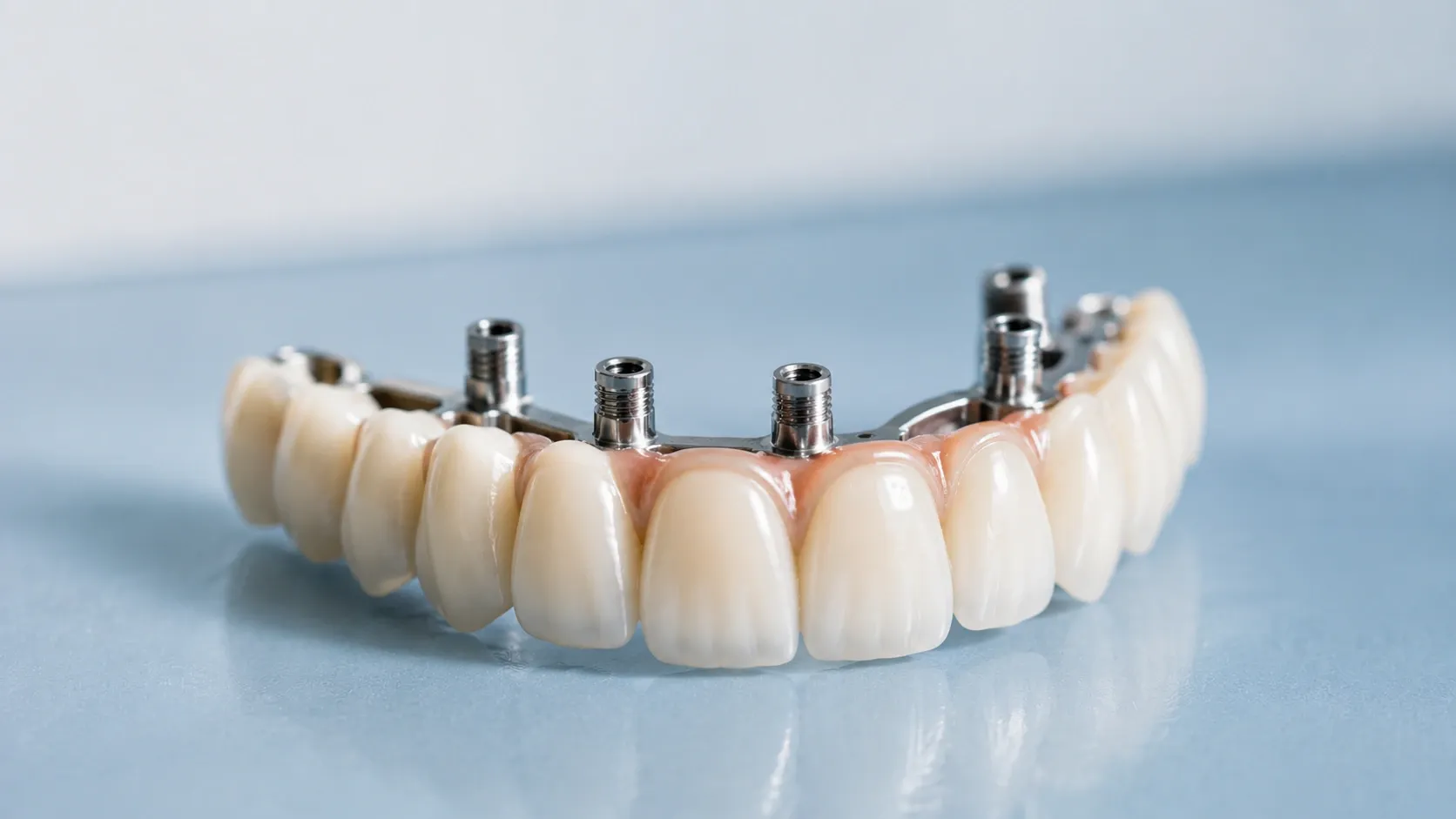
Los implantes dentales son raíces de dientes de reemplazo colocadas quirúrgicamente en la mandíbula superior o inferior para servir como anclajes para coronas, puentes o dentaduras. Se requiere una estructura ósea amplia para soportar los implantes, por lo que los pacientes cuyos dientes se han perdido debido a enfermedades de encías u otros factores pueden necesitar injertos primero con costos adicionales. Los procedimientos de implantes normalmente implican los siguientes pasos:
1. El dentista examina la boca del paciente, toma radiografías y discute las opciones. El proceso puede requerir varias visitas al médico, durante las cuales los pacientes pueden ser elegibles para medicamentos recetados o terapias de manejo del dolor.
2. Mientras los pacientes están bajo anestesia local y sedación, el dentista instala el implante y, si es necesario, toma radiografías adicionales. Los agentes anestésicos y de sedación desaparecen dentro de dos horas, pero el adormecimiento puede persistir hasta cinco horas, aunque los pacientes generalmente pueden reanudar actividades normales de inmediato.
3. Después del procedimiento, el dentista realiza dos o tres visitas de seguimiento y el implante sana. Todo el proceso generalmente toma de cuatro a seis meses, dependiendo del tipo de implante, la estructura oral del paciente y el resultado deseado (Sandhu y Kaur Pannu, 2018).
Para entender las razones por las cuales los planes de salud a menudo excluyen la cobertura para implantes, es útil revisar las exclusiones típicas, las condiciones que deben cumplirse para que los implantes sean elegibles y los criterios utilizados para determinar la necesidad médica de los tratamientos relacionados con implantes. Algunos de los motivos más comunes para denegar la cobertura son:
• Falta de necesidad médica. Los aseguradores pueden afirmar que los implantes no son un requisito médico y, por lo tanto, no cumplen con las definiciones del plan de procedimientos elegibles. También pueden reclamar que procedimientos alternativos, cubiertos, abordarían la misma condición médica.
• Naturaleza cosmética. Los aseguradores pueden plantear el problema de que los implantes se utilizan únicamente por razones estéticas, sugiriendo que los pacientes registrados no han iniciado tratamiento para una condición subyacente. Las situaciones que involucran el reemplazo de dientes perdidos hace más de seis meses a menudo se citan como ejemplos.
• Estado experimental. Los aseguradores pueden argumentar que los procedimientos relacionados con los implantes dentales son experimentales o de investigación.
• Períodos de espera. Los aseguradores pueden citar períodos de espera para nuevos empleados o para nuevos procedimientos añadidos a planes existentes.
Para establecer que los tratamientos relacionados con implantes son de hecho servicios cubiertos, se debe presentar documentación apropiada y exhaustiva con cada reclamación. La evidencia requerida para substanciar la necesidad médica incluye:
• Declaraciones de necesidad médica. Una carta o formulario del dentista tratante que describa el diagnóstico, tanto la deficiencia primaria que requiere tratamiento como cualquier deficiencia secundaria, la fecha de examen o tratamiento inicial y la historia médica relacionada, firmada y fechada por el dentista.
• Notas clínicas. Copias de las notas clínicas del dentista sobre el paciente y los tratamientos realizados en su consultorio o derivaciones a otros especialistas.
• Informe de rayos X. Copias de las imágenes de rayos X tomadas en el momento del tratamiento inicial o en seguimientos posteriores, si se realizaron, y el informe correspondiente del dentista.
• Registros de aprobaciones previas. Copias de cualquier evidencia o registros de tratamientos previamente aprobados para pago, si corresponde.
2. ¿Qué cubre el seguro para implantes dentales?
Respuesta rápida: El seguro a menudo excluye los implantes porque se consideran cosméticos o no médicamente necesarios, o porque existen alternativas más económicas. Algunos planes también niegan la cobertura debido a períodos de espera o límites de póliza.
Many dental plans limit covered procedures to preventive care, such as cleaning and X-rays, with little coverage remaining for more complex procedures such as root canals and implants. Other products expressly exclude implants as experimental. Employer groups often follow suit. Many still provide coverage for oral surgery when performed in conjunction with treatments such as braces or a temporomandibular joint (TMJ) appliance (Seo et al., 2019).
3. What are the Major Providers and Their Policies?
Quick Answer: Some plans cover implants, but approval usually requires proof of medical necessity and prior authorization. Coverage varies by plan, so patients must first confirm whether implants are included.
For Delta Dental Insurance holders, dental implant coverage involves three key steps. First, check if the surgery is included in the dental policy. Delta Dental offers dental coverage only, while Delta Insurance provides medical coverage. Dental implant surgery may be done in hospitals but is typically not covered under Delta plans with medical insurance. Those with Delta Medical Insurance should confirm that the procedure qualifies as medical.
Patients should determine if their dental implant is covered by their plan. Delta Dental Insurance usually covers implants, but some may need additional justification. Reasons for denial often include being classified as “cosmetic” or lacking “medical necessity.” Providing evidence that the implant is essential for restoring mouth function improves the chances of approval. Like other insurance, prior authorization is required for dental implant surgery, and dentists can help submit necessary information to support that the procedure is needed for rehabilitation.
3.1. Does Blue Cross Medical Insurance Cover Dental Implants?
Respuesta rápida: A veces, pero generalmente solo si son médicamente necesarios, no estéticos. La cobertura varía según el plan y a menudo se excluye, por lo que es esencial tener prueba de su dentista.
Los implantes dentales generalmente están cubiertos por seguros médicos, no por planes dentales, para los titulares de pólizas de Blue Cross y Blue Shield. La cobertura varía según la póliza, a menudo excluyendo los implantes. Algunos procedimientos pueden verse como atención dental en su lugar. La necesidad médica es crucial para la aprobación, por lo que es aconsejable establecer la necesidad de antemano. Las personas con implantes o que han estado edéntulas durante cinco años deben tener precaución al reclamar cobertura, ya que los beneficios para el implante y los procedimientos relacionados a menudo son escasos.
Puede existir cobertura si el dentista puede probar que el implante es una necesidad médica y no meramente estética; por ejemplo, para restaurar el seno paranasal, el contorno facial o el soporte de los labios. Las indicaciones estéticas por sí solas son una razón común para la denegación.
3.2. ¿Cubre Delta Insurance los implantes dentales?
Respuesta rápida: Delta Dental puede cubrir implantes, pero muchos planes los limitan o los excluyen a menos que se demuestre que son médicamente necesarios y se cumplan los períodos de espera. La cobertura varía según el plan.
El seguro a menudo excluye los implantes dentales, con límites más estrictos que para otros procedimientos como coronas y puentes. Delta Dental, el mayor proveedor en EE. UU., cubre a más de 80 millones de personas, sin embargo, la cobertura de implantes es limitada. La póliza de seguro dental es notablemente diferente de la póliza de seguro médico, con diferentes términos y comercialización. Las razones comunes de denegación incluyen la falta de necesidad médica, uso estético y períodos de espera no cumplidos. La cobertura comienza una vez que finaliza el período de espera, pero las brechas pueden llevar a denegaciones. Los implantes endosteales son típicamente aceptados, mientras que los subperiósticos y zigomáticos pueden ser considerados experimentales, dependiendo de la póliza.
Los implantes dentales consisten en un implante, un pilar y una corona, requiriendo cirugía periodontal en la mandíbula. El implante se integra en el hueso alveolar, seguido de la colocación del pilar, y finalmente la colocación de la corona. Este proceso toma de tres a doce meses. Los implantes pueden venir con prótesis removibles, pero las nuevas prótesis sin implantes generalmente no están cubiertas por el mismo plan de seguro. La sustitución del pilar y la corona solo está cubierta si cumple con el período de espera del seguro del empleador. La cobertura depende en gran medida de los materiales de restauración utilizados, siendo Delta una de las que cubre muy pocos. Puentes y prótesis son alternativas que los pacientes a menudo eligen después de la implantación, sin embargo, la cobertura puede ser denegada por preocupaciones sobre los materiales.
3.3. ¿Cubre Aetna Insurance los implantes dentales?
Respuesta rápida: Aetna puede cubrir implantes solo cuando son médicamente necesarios, y la cobertura depende del plan específico y de cualquier período de espera. A menudo se requiere autorización previa.
Varios planes de seguro dental de Aetna están disponibles a través de empleadores, y la cobertura para implantes dentales a menudo depende de la necesidad médica. Los pacientes suelen buscar el seguro médico de Aetna para implantes. Cuando la cobertura dental es aplicable, el dentista del paciente solicita la autorización de Aetna antes de proceder. El Plan de Acceso Directo Dental de Aetna puede aceptar implantes como parte de un plan de tratamiento para pacientes que se están rehabilitando después de perder varios dientes o que enfrentan defectos congénitos o traumas. Aetna afirma que los implantes deben restaurar las funciones corporales. Para que la cirugía califique bajo los planes médicos, un dentista o cirujano oral debe considerarla médicamente necesaria. Tenga en cuenta que Aetna puede no permitir la autorización previa para todos los procedimientos, y las aprobaciones anteriores no garantizan la cobertura de implantes.
Los pacientes necesitan verificar los límites de beneficios de sus planes, ya que la cobertura de implantes dentales a través de Aetna varía. No todos los planes incluyen cobertura y puede haber períodos de espera. Aetna aconseja a los pacientes que soliciten autorización a su dentista y que proporcionen una copia de su póliza al buscar implantes en los planes de tratamiento.
3.4. ¿Cubre Guardian Dental Insurance los implantes?
Respuesta rápida: Guardian puede cubrir implantes, pero a menudo hay un período de espera de 12 meses y se requiere prueba de necesidad médica. La cobertura depende del plan.
Guardian Dental Insurance generalmente cubre los muñones y coronas de implantes dentales, pero la cobertura no está garantizada. Muchos solicitantes descubren exclusiones de póliza para el tratamiento de implantes. Guardian impone un período de espera de 12 meses para los implantes.
Para maximizar la cobertura del seguro, los solicitantes deben obtener preautorización de un ajustador de seguros para revisar la necesidad médica del tratamiento de implantes. Los pacientes con un diente faltante pueden usar las notas de su dentista para justificar la necesidad de un implante. La falta de documentación es una razón común para las denegaciones de reclamaciones, especialmente para la cirugía de implantes. Las reclamaciones que no establecen la necesidad médica o se relacionan con trastornos psicológicos probablemente serán denegadas.
3.5. ¿Cubre Physicians Mutual Dental Insurance los implantes?
Respuesta rápida: Physicians Mutual puede cubrir implantes cuando son necesarios debido a lesiones o problemas anatómicos, pero los implantes cosméticos a menudo están excluidos y pueden aplicarse períodos de espera. La cobertura varía según el plan.
Physicians Mutual Dental Insurance generalmente cubre implantes dentales para lesiones o problemas anatómicos, potencialmente para una o ambas mandíbulas. La cobertura para coronas completas, puentes removibles o implantes cosméticos a menudo es denegada. Muchos planes ofrecen beneficios para la colocación quirúrgica de implantes y pueden incluir dentaduras soportadas por implantes.
Para maximizar los beneficios del seguro de implantes con Physicians Mutual, los pacientes deben verificar los detalles de su cobertura, especialmente para procedimientos múltiples. Los planes generalmente tienen períodos de espera para procedimientos relacionados con dentaduras que superan los $1,500. Es prudente buscar la aprobación de la compañía de seguros antes del tratamiento para evitar problemas de reembolso o denegaciones de reclamaciones.
4. ¿Cuánto Cuestan los Implantes Con Seguro?
Respuesta Rápida: Con seguro, los implantes aún pueden costar $2,000–$4,500 por implante, dependiendo de su plan y cobertura. Siempre verifique sus beneficios y solicite un presupuesto de costos por adelantado, ya que los costos de bolsillo pueden variar mucho.
Muchos son reacios a usar el seguro, pero los implantes pueden conducir a ahorros de costos. La cobertura generalmente varía de $2,000 a $4,500, pero esto varía debido a factores como el tipo de plan y la afiliación del proveedor. A veces, ciertos planes pueden cubrir todo el procedimiento. Es esencial confirmar los costos de bolsillo por adelantado, ya que el costo compartido es complejo e influenciado por el número y tipo de implantes necesarios y los requisitos de anestesia.
Para uno o dos implantes, consultar directamente con el seguro puede ser suficiente. Pedir un pago anticipado después de la reclamación puede prevenir sorpresas. Esta estimación podría estar detallada en la póliza. Para casos más grandes, especialmente los arriesgados con múltiples aseguradoras involucradas, colaborar con un coordinador de seguros dentales puede ahorrar tiempo y cubrir todos los aspectos esenciales. Los costos pueden diferir ampliamente.
5. ¿Cómo Verificar Su Cobertura?
Respuesta rápida: Contacte a su aseguradora o verifique su cuenta en línea y confirme si se necesita preautorización. Su dentista puede ayudar a enviar las notas requeridas, radiografías y el plan de tratamiento.
Verificar la cobertura del seguro dental antes del tratamiento es crucial para evitar costos inesperados. Los individuos pueden verificar su plan llamando a la compañía de seguros o iniciando sesión en su cuenta en línea, la cual detallará lo que es médicamente necesario y cualquier paso para maximizar la cobertura. Puede ser que se requiera preautorización en algunas situaciones.
Se recomienda investigar áreas familiares de seguros. Si un dentista refiere a un paciente a otro proveedor, ese proveedor puede aclarar qué procedimientos son médicamente necesarios frente a los estéticos y qué documentación se necesita. Sabiendo esto, el paciente debe proporcionar los documentos requeridos, incluidas las notas del dentista, radiografías, planes de tratamiento y cualquier aprobación o carta de autorización previa para el pago.
6. ¿Cuáles son las alternativas a los implantes con seguro?
Respuesta rápida: Es más probable que el seguro cubra puentes dentaleso dentaduras en lugar de implantes.
Implantes dentales son raíces de dientes artificiales que reemplazan dientes faltantes. Una corona unida al implante restaura tanto la función como la estética, mientras que un pilar conecta los dos. Se pueden colocar coronas temporales durante el proceso de curación, que dura de una a dos semanas para un solo implante. El implante se mantiene oculto debajo de la encía, pero si los dientes han estado ausentes durante años, puede que se necesiten más procedimientos antes de la colocación. La cobertura del seguro para implantes suele ser limitada en comparación con tratamientos preventivos y restaurativos, enfocándose en mantener la salud dental en lugar de procedimientos estéticos. Pueden ocurrir denegaciones debido a la falta de necesidad médica o períodos de espera, y la cobertura a menudo depende de aprobaciones previas y documentación adecuada. (Seo et al., 2019)
7. ¿Cuáles son los pasos prácticos a seguir?
Respuesta rápida: Pídale a su dentista que solicite la preautorización con notas y radiografías, y revise o compare planes para ver si los implantes o alternativas están cubiertos.
La acción proactiva puede ayudar a minimizar los costos médicos de bolsillo. Se pueden tomar múltiples medidas antes de seguir con los implantes dentales. Los implantes disponibles varían según el proveedor y se pueden temporalizar a un costo más bajo, posiblemente dentro de la red de un paciente, hasta que se completen los tratamientos de apoyo, prevención o preparación necesarios. La asistencia está disponible de parte de los dentistas asistentes a bajo costo. Los pacientes deben:
Discuta la cobertura potencial para implantes con su dentista. El dentista puede enviar notas que apoyen las necesidades médicas antes del tratamiento, abogar por los límites de cobertura del seguro o alertar sobre problemas de cobertura con anticipación.
2. Solicite la preautorización para implantes, verificando que la presentación cumpla con los requisitos de necesidad médica de la cobertura. La documentación de aprobación previa debe incluir notas de los dentistas y radiografías. Si el dentista asistente no apoya la necesidad médica, se debe discutir la posible cobertura alternativa para implantes temporales o métodos de restauración alternativos.
3. Compare los planes dentales disponibles para opciones de seguro dental grupal que cubran gastos y considere los complementos que amplían los beneficios. Si se van a proporcionar puentes o dentaduras en lugar de implantes y se requiere un período de espera, también se debe discutir su riesgo y carga financiera.
8. Conclusión
Los implantes dentales, que a menudo se consideran necesarios después de una lesión o enfermedad, generalmente carecen de cobertura bajo planes médicos y dentales. Los aseguradores los clasifican como cosméticos, a pesar de muchos casos médicos. Esta clasificación proviene de una visión desactualizada de la odontología centrada únicamente en restaurar la salud, ignorando los casos en los que los implantes tratan infecciones severas, como la periodontitis crónica. (Seo et al., 2019)
La cobertura se restringe aún más en planes grupales y sistemas de salud multitenant. La Junta Médica requiere que los aseguradores especifiquen qué planes ofrecen cobertura aparente y evidencia detallada o autorización necesaria. Muchos aseguradores ignoran la revisión de cobertura trienal requerida, incluso cuando los planes carecen de una verdadera necesidad médica para restaurar dientes perdidos. Aunque es integral para la salud oral restaurativa, el blanqueamiento dental sigue siendo estigmatizado.
Los planes privados requieren de seis a doce meses entre consultas para evaluar la salud oral continua, a menudo cubriendo antibióticos estándar durante este periodo. Sin embargo, algunos excluyen el tratamiento periodontal y la rehabilitación oral completa, a pesar de su importancia para restaurar la salud oral completa después de eventos significativos.
Referencias:
Sandhu, R. y Kaur Pannu, G. “Fallos en Implantes Dentales: Una Revisión.” 2018. [PDF]
Seo, H., Lee, B. A., Lim, H., Yoon, J. H., y Kim, Y. T. “El impacto socioeconómico de la política de seguro de salud dental coreano en los ancianos: un estudio de cohortes a nivel nacional en Corea del Sur.” 2019. ncbi.nlm.nih.gov