¿Qué son las muelas del juicio y por qué importan?
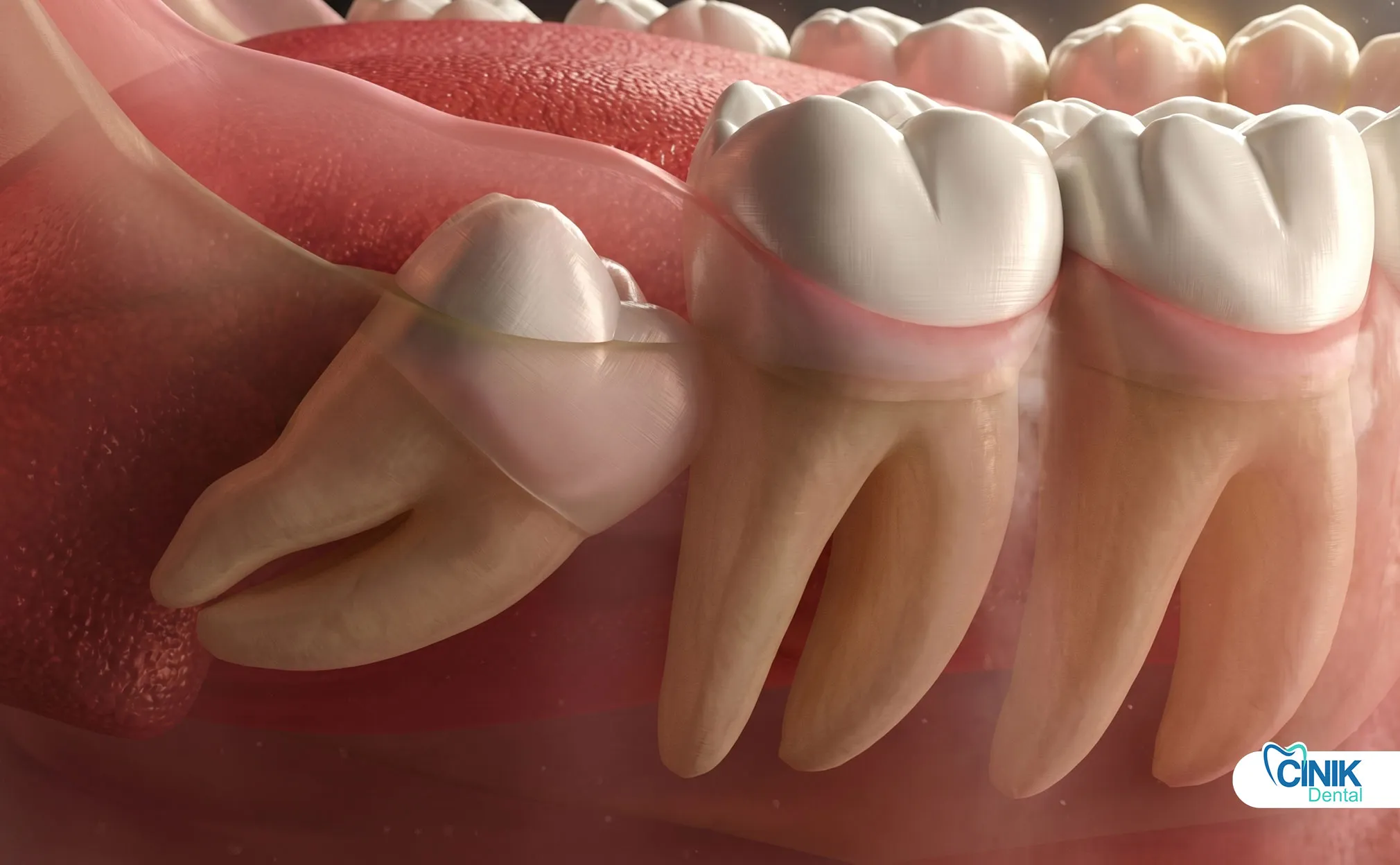
Las muelas del juicio son el tercer y último conjunto de molares que típicamente emergen entre los 17 y 25 años. A menudo causan problemas porque las mandíbulas humanas modernas son demasiado pequeñas para acomodarlas adecuadamente.
Las muelas del juicio, clínicamente conocidas como terceros molares, representan los últimos dientes en desarrollarse en la dentición humana. Estos dientes ganaron su nombre común porque aparecen durante la "edad de la sabiduría", desde la adolescencia tardía hasta la adultez temprana (Carter y Worthington, 2016). Los antropólogos rastrean sus orígenes evolutivos hasta nuestros antepasados, quienes requerían estos poderosos dientes de molienda para procesar dietas gruesas y fibrosas. Sin embargo, los cambios dietéticos y la reducción del tamaño de la mandíbula a lo largo de milenios han hecho que las muelas del juicio sean en gran medida vestigiales en las poblaciones contemporáneas (Venta et al., 2018).
Tabla 1: Contexto evolutivo de los terceros molares
Era | Tipo de dieta | Tamaño de la mandíbula | Función de la muela del juicio |
Paleolítico | Vegetación gruesa, sin cocinar | Grande, robusta | Esencial para moler |
Neolítico | Mixta, parcialmente procesada | Moderada | Molienda suplementaria |
Moderna | Alimentos blandos, procesados | Reducido | A menudo no funcional |
Los estudios epidemiológicos contemporáneos revelan que las muelas del juicio impactadas afectan aproximadamente al 24% al 35% de la población mundial (Gbotolorun et al., 2017). La impactación ocurre cuando un diente no tiene suficiente espacio para erupcionar completamente en su posición funcional. Esta restricción anatómica crea una cascada de desafíos clínicos que la odontología moderna debe abordar a través de protocolos de extracción de terceros molares basados en evidencia.
La relevancia clínica de las muelas del juicio se extiende más allá de los síntomas inmediatos. Los terceros molares retenidos se correlacionan con un mayor riesgo de enfermedad periodontal, caries en los segundos molares adyacentes y formaciones quísticas (Guo y Lei, 2018). En consecuencia, la extracción de muelas del juicio se ha convertido en uno de los procedimientos quirúrgicos orales más frecuentemente realizados en todo el mundo, con millones de extracciones realizadas anualmente.
¿Cómo se desarrollan y erupcionan las muelas del juicio?
Las muelas del juicio comienzan a formarse alrededor de los 7-10 años, con las coronas completándose entre los 12-16 años. La erupción generalmente ocurre entre los 17-25 años, aunque muchas permanecen impactadas o parcialmente erupcionadas.
Comprender la línea de tiempo del desarrollo de los terceros molares permite a los clínicos optimizar el momento de la intervención. La odontogénesis de las muelas del juicio se inicia sorprendentemente temprano, los brotes dentales aparecen entre los 7 y 10 años, con la calcificación de la corona completándose entre los 12 y 16 años (Anderson et al., 2019). Esta ventana de desarrollo prolongada crea múltiples oportunidades para el monitoreo radiográfico y la evaluación temprana de riesgos.
Tabla 2: Desarrollo Cronológico de los Terceros Molares
Etapa de Desarrollo | Rango de Edad | Significado Clínico |
Calcificación inicial | 7-9 años | Detección temprana posible |
Finalización de la corona | 12-16 años | Evaluación de la angulación |
Comienza la formación de la raíz | 14-18 años | Aumenta la complejidad quirúrgica |
Finalización de la raíz | 18-25 años | Erupción completa o impacto evidente |
Erupción (si ocurre) | 17-25 años | Estado funcional o patológico |
La posición anatómica varía significativamente entre los terceros molares maxilares (superiores) y mandibulares (inferiores). Los dientes del juicio maxilares típicamente presentan perfiles quirúrgicos más simples debido a un hueso circundante menos denso y una morfología de raíz favorable. Por el contrario, los terceros molares mandibulares plantean mayores desafíos técnicos debido a su proximidad al nervio alveolar inferior y al hueso cortical denso de la mandíbula (Bui et al., 2019).
Las clasificaciones de impacto siguen relaciones angulares específicas entre el diente y el segundo molar adyacente:
Tabla 3: Clasificación de Impactos de Terceros Molares
Tipo | Descripción | Prevalencia | Complejidad Quirúrgica |
Mesioangular | Corona inclinada hacia el frente de la boca | 44% | Moderada |
Distoangular | Corona inclinada hacia la parte posterior de la boca | 6% | Alta |
Horizontal | Corona perpendicular al segundo molar | 3% | Alta |
Vertical | Posición normal pero bloqueada por hueso/encía | 38% | Variable |
Buccoangular | Corona inclinada hacia la mejilla | 5% | Moderada |
Linguoangular | Corona inclinada hacia la lengua | 4% | Moderado |
La relación entre las muelas del juicio y las estructuras anatómicas críticas exige una evaluación preoperatoria precisa. El nervio alveolar inferior recorre la mandíbula, proporcionando sensación al labio inferior y la barbilla. Aproximadamente del 12% al 20% de los terceros molares mandibulares demuestran superposición radiográfica con este canal nervioso, elevando los riesgos de parestesia durante la extracción (Guerrero et al., 2020). De manera similar, los terceros molares maxilares pueden proyectar raíces en el seno maxilar, creando riesgos potenciales de comunicación oroantral.
¿Cuándo requieren extracción las muelas del juicio?
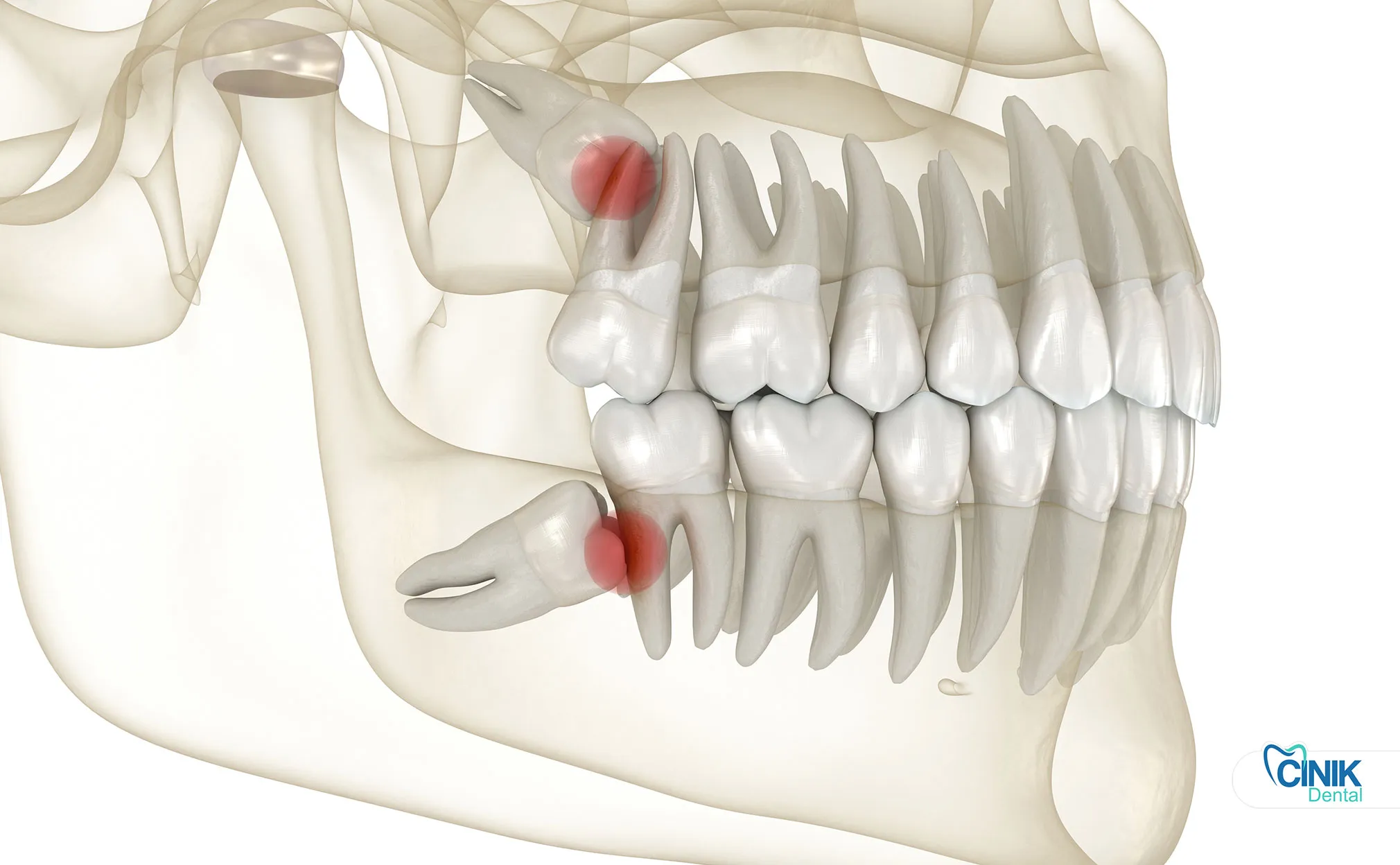
La extracción es necesaria cuando los dientes causan dolor, infección, quistes o daño a los dientes adyacentes. Las muelas del juicio asintomáticas y saludables pueden no requerir extracción.
La toma de decisiones clínicas respecto a la extracción del tercer molar equilibra indicaciones absolutas, consideraciones relativas y contraindicaciones. La odontología basada en evidencia enfatiza la evaluación individualizada en lugar de la extracción profiláctica universal.
¿Cuáles son las indicaciones absolutas para la extracción?
Las indicaciones absolutas incluyen dolor activo, infecciones recurrentes, quistes o tumores, y daño a los dientes vecinos, estas condiciones requieren extracción independientemente de la edad del paciente.
Las indicaciones absolutas establecen criterios no negociables para la intervención quirúrgica:
Inflamación sintomática y dolor: El malestar persistente que se origina en la región del tercer molar indica patología activa que requiere resolución.
Pericoronitis recurrente: La inflamación del opérculo de tejido blando que cubre los dientes parcialmente erupcionados afecta aproximadamente al 15% de los adultos jóvenes con terceros molares mandibulares (Falci et al., 2017). Los episodios repetidos requieren tratamiento definitivo.
Infección y formación de abscesos: Las infecciones odontogénicas pueden progresar a infecciones de los espacios faciales que amenazan la vida sin intervención oportuna.
Quistes y tumores: Los quistes dentígeros asociados con terceros molares impactados pueden causar una destrucción ósea significativa si no se tratan. La incidencia de cambio quístico varía del 0.5% al 3% por diente impactado (Matzen et al., 2019).
Reabsorción radicular de dientes adyacentes: La reabsorción externa de las raíces del segundo molar por terceros molares impactados representa una indicación absoluta para la extracción inmediata.
¿Cuáles son las indicaciones relativas para la extracción?
Las indicaciones relativas incluyen necesidades ortodónticas, preocupaciones periodontales y consideraciones preventivas, estas requieren un análisis individualizado de riesgo-beneficio.
Las indicaciones relativas justifican una deliberación cuidadosa entre clínicos y pacientes:
Consideraciones ortodónticas: Los terceros molares pueden contribuir al apiñamiento anterior, aunque esta relación sigue siendo científicamente controvertida. Algunos ortodoncistas recomiendan la extracción para preservar la alineación lograda a través del tratamiento (Kara et al., 2018).
Riesgo de enfermedad periodontal: Los terceros molares retenidos crean bolsas periodontales inaccesibles distales a los segundos molares. Los estudios demuestran que la extracción mejora la salud periodontal en los dientes adyacentes (Kugelberg et al., 2020).
Riesgo de caries: Los dientes del juicio parcialmente erupcionados desarrollan caries a tasas superiores a los dientes completamente erupcionados debido a desafíos de higiene. Además, las impactaciones mesioangulares promueven caries en las superficies distales de los segundos molares.
Debate sobre la extracción profiláctica: La extracción preventiva de terceros molares asintomáticos sigue siendo controvertida. Los defensores citan la reducción de riesgos de complicaciones futuras, mientras que los opositores enfatizan la morbilidad quirúrgica y las preocupaciones de rentabilidad (NHS Centre for Reviews and Dissemination, 2018).
¿Cuándo NO se deben extraer las muelas del juicio?
La extracción está contraindicada cuando los dientes son asintomáticos y están libres de enfermedad, o cuando los riesgos quirúrgicos superan los posibles beneficios debido al estado de salud del paciente.
Las contraindicaciones protegen a los pacientes de daños innecesarios:
Dientes asintomáticos y libres de patología: La Asociación Americana de Cirujanos Orales y Maxilofaciales apoya la retención con monitoreo periódico cuando no existe enfermedad (AAOMS, 2019).
Pacientes con alto riesgo quirúrgico: Enfermedades sistémicas no controladas, ciertas condiciones cardíacas o edad extrema pueden contraindicar la extracción electiva.
Proximidad a estructuras vitales: Cuando las raíces contactan íntimamente con el nervio alveolar inferior, la coronectomía puede sustituir a la extracción.
¿Cómo diagnostican y planifican los dentistas el tratamiento de las muelas del juicio?
El diagnóstico combina el examen clínico con imágenes radiográficas, incluyendo radiografías panorámicas y escaneos CBCT 3D para casos complejos que involucran proximidad al nervio.
Un diagnóstico preciso y la estratificación de riesgos son la base de resultados exitosos en la extracción de muelas del juicio. El protocolo de diagnóstico integra múltiples modalidades de evaluación.
El examen clínico evalúa:
Estado de erupción y accesibilidad
Condición periodontal de los dientes adyacentes
Presencia de hinchazón, drenaje o tractos sinusales
Función de la articulación temporomandibular
Capacidad de apertura bucal (distancia interincisal)
La imagen radiográfica proporciona información anatómica esencial:
La radiografía panorámica (OPG) sirve como la herramienta estándar de cribado inicial. Esta imagen bidimensional revela:
Angulación del diente y profundidad de la impactación
Morfología y curvatura de la raíz
Relación con los dientes adyacentes
Posicionamiento aproximado del canal nervioso
La Tomografía Computarizada de Haz Cónico (CBCT) se indica cuando:
El nervio alveolar inferior parece superpuesto a las raíces
La anatomía compleja de la raíz sugiere dificultad quirúrgica
Radiografías previas indican posible implicación sinusal
La evaluación preoperatoria requiere precisión tridimensional
La investigación de Guerrero et al. (2020) demuestra que la evaluación con CBCT reduce las tasas de lesión nerviosa en un 40% en comparación con la planificación basada en panorámicas en casos de alto riesgo.
Tabla 4: Parámetros de Estratificación de Riesgo
Factor | Bajo Riesgo | Riesgo Moderado | Alto Riesgo |
Edad del paciente | <25 años | 25-35 años | >35 años |
Profundidad de impacto | Nivel A (nivel de la corona) | Nivel B (nivel óseo) | Nivel C (hueso profundo) |
Morfología de la raíz | Cónica, fusionada | Dos raíces separadas | Dilascerada, enganchada |
Relación con el nervio | Separación clara | Superposición | Envoltura de raíz |
Densidad ósea | Normal | Esclerótica | Extremadamente densa |
El consentimiento informado representa un requisito ético y legal crítico. Los pacientes deben entender:
La indicación específica para su procedimiento
Opciones de tratamiento alternativas
Beneficios anticipados y riesgos potenciales
Trayectoria de recuperación esperada
¿Qué técnicas quirúrgicas utilizan los cirujanos orales para la extracción de muelas del juicio?
Las técnicas varían desde la extracción simple para dientes erupcionados hasta la extracción quirúrgica compleja que implica la eliminación de hueso, seccionamiento del diente y enfoques de preservación del nervio como la coronectomía.
La extracción moderna del tercer molar abarca un espectro de enfoques quirúrgicos adaptados a las presentaciones anatómicas individuales.
¿Cuáles son los principales tipos de extracción?
Las extracciones se clasifican como simples (totalmente erupcionadas) o quirúrgicas (impactadas), siendo los casos quirúrgicos los que requieren incisiones, remoción de hueso y a menudo seccionamiento del diente.
La extracción simple se aplica a las muelas del juicio totalmente erupcionadas, no impactadas, con estructuras de corona y raíz accesibles. El procedimiento utiliza elevadores y fórceps sin incisiones en el tejido blando ni remoción de hueso.
La extracción quirúrgica aborda dientes impactados o parcialmente erupcionados que requieren:
Elevación del colgajo mucoperióstico
Osteotomía (remoción de hueso)
Seccionamiento del diente (odontectomía)
Suturas para el cierre de la herida
¿En qué consiste el procedimiento quirúrgico paso a paso?
El procedimiento implica la administración de anestesia, incisión del tejido, remoción de hueso si es necesario, extracción del diente y cierre de la herida, generalmente completado en 30-60 minutos.
La selección de anestesia depende de la complejidad del procedimiento y la preferencia del paciente:
Tabla 5: Opciones de anestesia para cirugía de tercer molar
Tipo | Indicaciones | Ventajas | Consideraciones |
Anestesia local | Extracciones simples, pacientes cooperativos | Recuperación rápida, bajo costo | Conciencia del paciente mantenida |
Sedación consciente | Pacientes ansiosos, impactaciones moderadas | Reducción de ansiedad, amnesia | Requiere escolta, monitoreo |
Anestesia general | Casos complejos, múltiples extracciones | Inconsciencia completa | Mayor riesgo, recuperación más larga |
La secuencia quirúrgica sigue protocolos estandarizados:
Incisión y elevación del colgajo: Un diseño de colgajo de tres esquinas o de sobre proporciona acceso mientras preserva el suministro de sangre.
Osteotomía: Piezas de mano quirúrgicas de alta velocidad o dispositivos piezoeléctricos eliminan el hueso suprayacente, exponiendo la corona y estableciendo puntos de apoyo.
Seccionamiento del diente: Los dientes multirradiculares o impactados horizontalmente requieren segmentación en componentes manejables. Los patrones comunes de seccionamiento incluyen:
Bisección vertical para impactaciones mesioangulares
Separación corona-raíz para impactaciones profundas
Seccionamiento horizontal para casos distoangulares
Extracción: Elevadores y fórceps extraen secciones del diente mientras protegen las estructuras adyacentes.
Desbridamiento del alvéolo: Un curetaje exhaustivo elimina restos foliculares y fragmentos de hueso.
Sutura: Suturas reabsorbibles o no reabsorbibles aproximan los tejidos; el cierre primario reduce el riesgo de alveolitis seca.
¿Qué Técnicas Alternativas Preservan la Función Nerviosa?
La coronectomía retiene intencionalmente las raíces cuando contactan el nervio alveolar inferior, reduciendo significativamente el riesgo de daño nervioso permanente.
La coronectomía (odontectomía parcial) representa una alternativa que preserva el nervio cuando las raíces contactan íntimamente el nervio alveolar inferior. Esta técnica implica:
Remoción de la corona clínica
Retención intencional de las raíces in situ
Documentación y educación del paciente sobre las raíces retenidas
Revisiones sistemáticas por Patel et al. (2019) informan tasas de lesión nerviosa por debajo del 1% con coronectomía frente al 4-8% con extracción tradicional en casos de alto riesgo. Sin embargo, las raíces retenidas pueden migrar o requerir intervención futura en el 10-20% de los casos.
Las técnicas mínimamente invasivas continúan evolucionando:
Cirugía piezoeléctrica: El corte óseo ultrasónico reduce el daño térmico y mejora la precisión
Extracción asistida por láser: Los láseres de tejidos blandos minimizan el sangrado y el malestar postoperatorio
Guía endoscópica: Visualización mejorada para relaciones anatómicas complejas
¿Cómo Deben los Pacientes Manejar la Recuperación Después de la Extracción de las Muelas del Juicio?
La recuperación progresa a través del cuidado postoperatorio inmediato (0-24 horas), la curación a corto plazo (1-7 días) y la regeneración tisular a largo plazo (semanas a meses), con protocolos específicos para cada fase.
La recuperación óptima de la cirugía de muelas del juicio requiere protocolos de cuidado apropiados para cada fase que aborden los procesos de curación fisiológica.
¿Qué Sucede Durante la Fase Postoperatoria Inmediata?
Las primeras 24 horas se centran en controlar el sangrado, manejar el dolor y la hinchazón, y proteger el coágulo de sangre que permite una curación adecuada.
La gestión de la hemostasia comienza inmediatamente después de la extracción:
Presión firme con gasa durante 30-60 minutos
Evitar enjuagar o escupir para prevenir el desplazamiento del coágulo
Elevación de la cabeza para reducir la tendencia al sangrado
El control del dolor y la hinchazón utiliza enfoques multimodales:
Antiinflamatorios no esteroideos (AINEs) programados como ibuprofeno 400-600mg cada 6 horas
Acetaminofén para el dolor irruptivo o contraindicaciones de AINEs
Aplicación de hielo (20 minutos encendido, 20 minutos apagado) durante las primeras 24 horas
La investigación de Bailey et al. (2019) demuestra que la analgesia preventiva reduce los puntajes de dolor postoperatorio en un 40% en comparación con la dosificación reactiva.
¿Qué Deben Esperar los Pacientes Durante la Recuperación a Corto Plazo?
Los días 1-7 implican que la hinchazón alcanza su punto máximo a las 48-72 horas, modificaciones dietéticas hacia alimentos blandos y mantenimiento cuidadoso de la higiene oral sin perturbar los sitios quirúrgicos.
La progresión de la hinchazón sigue patrones predecibles:
Día 1: Respuesta inflamatoria inicial
Días 2-3: Ocurre el pico de hinchazón
Días 4-7: Comienza la resolución gradual
Las recomendaciones dietéticas priorizan la nutrición mientras se protegen los sitios quirúrgicos:
Tabla 6: Guías Dietéticas Postoperatorias
Periodo de tiempo | Alimentos Recomendados | Alimentos a Evitar |
Días 1-2 | Yogur, puré de manzana, batidos (sin pajita), puré de papas | Líquidos calientes, alimentos picantes, texturas crujientes |
Días 3-5 | Huevos revueltos, pasta, pescado blando, verduras cocidas | Semillas, nueces, papas fritas, caramelos pegajosos |
Días 6-14 | Retorno gradual a la dieta normal | Alimentos duros y afilados cerca de los sitios de extracción |
Las modificaciones de higiene oral equilibran la limpieza con la protección del coágulo:
Enjuagues suaves con agua salada comenzando 24 horas después de la cirugía
Evitar enjuagues bucales comerciales que contengan alcohol
Cepillado cuidadoso de áreas no quirúrgicas
No irrigar los alvéolos hasta la etapa de curación adecuada
¿Cuánto Tiempo Toma la Curación Completa?
La curación de los tejidos blandos se completa en 2-4 semanas, mientras que la regeneración ósea requiere de 3-6 meses, con la edad y la gravedad de la impactación influyendo en los plazos.
La curación a largo plazo abarca la regeneración de tejidos:
Epitelización: Cierre de la mucosa en 2-4 semanas
Remodelación ósea: Relleno del alvéolo y restauración cortical en 3-6 meses
Retorno funcional: Masticación y sensación normales típicamente en 2 semanas
Tabla 7: Hitos de la Línea de Tiempo de Curación
Parámetro de Curación | Línea de Tiempo Típica | Factores Influyentes |
Hemostasia | 2-6 horas | Medicamentos, salud sistémica |
Cierre de tejidos blandos | 7-14 días | Higiene oral, estado de fumador |
Inicio del relleno óseo | 2-4 semanas | Edad, suministro de sangre |
Remodelación ósea completa | 3-6 meses | Profundidad de impactación, enfermedad sistémica |
Normalización de la sensación | 2-8 semanas | Proximidad del nervio, trauma quirúrgico |
¿Qué Complicaciones Pueden Ocurrir Después de la Extracción de la Muela del Juicio?
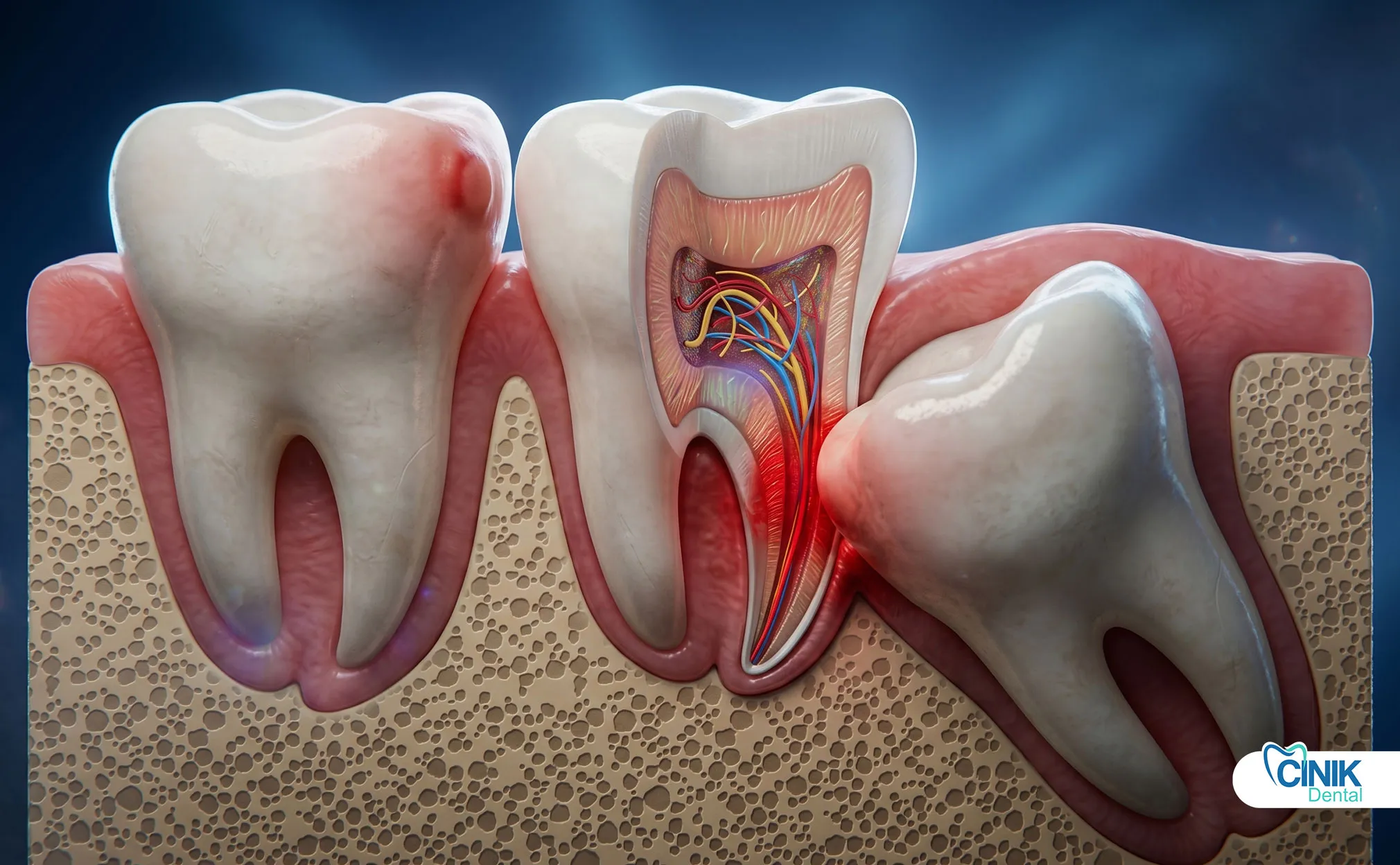
Las complicaciones varían desde problemas comunes como dolor e hinchazón hasta condiciones graves que incluyen alveolitis seca, lesión nerviosa e infección, con tasas generales entre 4.6% y 30.9% dependiendo de los factores de riesgo.
Comprender las complicaciones de la cirugía oral permite la prevención, el reconocimiento temprano y la intervención adecuada.
¿Cuáles Son los Problemas Postoperatorios Más Comunes?
El dolor, la hinchazón, los hematomas y la apertura limitada de la boca (trismo) afectan a la mayoría de los pacientes en diversos grados, pero generalmente se resuelven dentro de una semana.
Las respuestas inflamatorias esperadas incluyen:
Dolor: Moderado a severo en 60-80% de los pacientes durante las primeras 48 horas
Hinchazón: Casi universal, alcanzando su punto máximo a las 48-72 horas
Trismo: La apertura limitada de la boca afecta al 30-50% de los pacientes
Hematomas: La equimosis aparece en el 10-20% de los casos, particularmente con cirugía mandibular
Estas manifestaciones representan respuestas fisiológicas normales en lugar de verdaderas complicaciones, aunque requieren educación del paciente y cuidados de apoyo.
¿Qué Complicaciones Mayores Requieren Atención Inmediata?
Las complicaciones mayores incluyen alveolitis seca (incidencia del 2-5%), infección (1-2%) y lesión nerviosa (0.5-2%), siendo la alveolitis seca la complicación significativa más común.
La alveolitis seca (osteítis alveolar) requiere atención particular debido a su frecuencia y gravedad:
Fisiopatología: La pérdida prematura del coágulo sanguíneo expone el hueso subyacente, impidiendo la curación normal y causando dolor intenso a través de la inflamación ósea.
Presentación clínica:
Dolor severo y pulsátil que comienza 2-4 días después de la extracción
Alvéolo visible vacío con hueso grisáceo expuesto
Mal olor y sabor
Irradiación al oído o sien (con sitios mandibulares)
Factores de riesgo (Blum, 2018):
Fumar (aumenta el riesgo de 3 a 5 veces)
Uso de anticonceptivos orales
Infección preexistente
Técnica de extracción traumática
Pobre cumplimiento postoperatorio
Estrategias de prevención:
Enjuagues bucales antisépticos (clorhexidina) antes y después de la cirugía
Cierre primario de la herida cuando sea posible
Evitar fumar y el uso de pajillas
Antibióticos sistémicos en casos de alto riesgo
La infección se manifiesta como:
Aumento del dolor después de la mejora inicial
Drenaje purulento
Fiebre y malestar
Linfadenopatía
Clasificaciones de lesiones nerviosas:
Nervio alveolar inferior: Entumecimiento del labio inferior/mentón (0.5-2% temporal, <0.1% permanente)
Nervio lingual: Entumecimiento de la lengua/alteración del gusto (0.2-2% temporal, <0.1% permanente)
Tabla 8: Tasas de Incidencia de Complicaciones
Complicación | Incidencia | Factores de Riesgo |
Alveolitis seca | 2-5% | Fumar, género femenino, dientes inferiores |
Infección | 1-2% | Inmunocompromiso, mala higiene |
Sangrado | 0.5-1% | Anticoagulantes, trastornos de sangrado |
Lesión nerviosa (temporal) | 0.5-5% | Edad >25, impacto profundo, proximidad del nervio |
Lesión nerviosa (permanente) | <0.5% | Técnica quirúrgica, variación anatómica |
Fractura/retención de raíz | 2-8% | Curvatura de la raíz, anquilosis |
¿Cuáles son las mejores prácticas para el cuidado postoperatorio y el manejo del dolor?
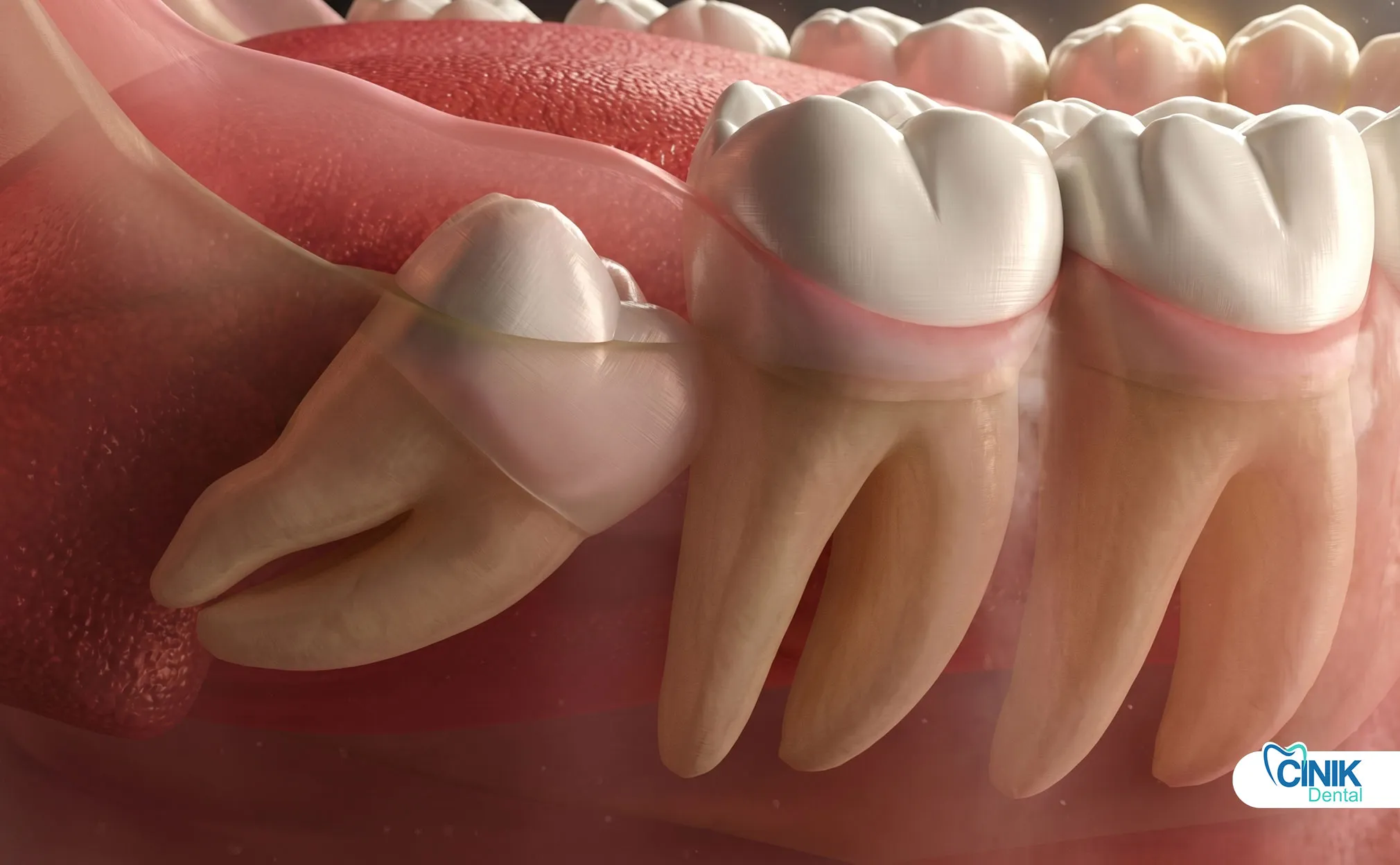
El manejo efectivo combina AINEs programados, terapia de hielo, modificaciones de comportamiento (no fumar/pajillas) y una cuidadosa higiene oral para minimizar complicaciones y acelerar la curación.
Los protocolos de cuidado posterior a la extracción dental basados en evidencia optimizan los resultados y la satisfacción del paciente.
¿Cómo se debe manejar el dolor después de la extracción?
El manejo del dolor se basa principalmente en AINEs como el ibuprofeno, con acetaminofén como complemento o alternativa, evitando opioides cuando sea posible debido a los efectos secundarios y riesgos de dependencia.
Los protocolos analgésicos siguen estrategias multimodales:
Terapia de primera línea: Los AINEs proporcionan un alivio superior del dolor dental a través de mecanismos antiinflamatorios y analgésicos. Ibuprofeno 400-800mg cada 6-8 horas, o naproxeno 250-500mg dos veces al día, controla efectivamente la mayoría de las molestias postoperatorias (Moore y Hersh, 2020).
Medicamentos complementarios:
Acetaminofén 500-1000mg cada 6 horas para pacientes con contraindicaciones a los AINEs
La combinación de ibuprofeno/paracetamol muestra una eficacia superior a cualquiera de los agentes solos
Opioides reservados para casos severos o intolerancia a AINE
Tabla 9: Jerarquía de Manejo del Dolor
Severidad del Dolor | Enfoque Recomendado | Ejemplo de Régimen |
Leve | Monoterapia con AINE | Ibuprofeno 400mg c/6h |
Moderado | AINE + paracetamol | Ibuprofeno 600mg + paracetamol 500mg c/6h |
Severo | Multimodal con posible opioide | Anterior + oxicodona 5mg c/4-6h PRN |
¿Cuándo Son Necesarios los Antibióticos?
Los antibióticos de rutina no se recomiendan para pacientes sanos que se someten a extracciones estándar, pero están indicados para pacientes inmunocomprometidos, infecciones activas o casos quirúrgicos de alto riesgo.
Indicaciones de antibióticos (guías AAOMS, 2019):
Inmunocompromiso sistémico
Infección preoperatoria activa
Duración quirúrgica prolongada (>1 hora)
Condiciones médicas específicas (diabetes con mal control, enfermedad valvular cardíaca)
Cuando se indica, amoxicilina 500mg tres veces al día durante 5-7 días sirve como terapia de primera línea, con clindamicina 300mg cuatro veces al día para pacientes alérgicos a la penicilina.
¿Qué Recomendaciones de Comportamiento Promueven la Curación?
Los pacientes deben evitar fumar y usar pajillas durante al menos 72 horas, mantener una higiene oral cuidadosa sin perturbar los coágulos, y seguir pautas dietéticas específicas para prevenir el alveolo seco y la infección.
Modificaciones críticas de comportamiento:
Cese de fumar: El uso de tabaco perjudica significativamente la curación a través de la vasoconstricción, la reducción de la entrega de oxígeno y la disrupción mecánica. La evitación completa durante un mínimo de 72 horas, preferiblemente una semana, reduce el riesgo de alveolo seco en un 60% (Larsen y Zarate, 2017).
Evitación de pajillas: La presión negativa al succionar desplaza los coágulos sanguíneos protectores. Los pacientes deben evitar pajillas, escupir y enjuagues vigorosos durante 72 horas.
Protocolo de higiene oral:
No enjuagar durante las primeras 24 horas
Enjuagues suaves con agua salada (½ cucharadita de sal en agua tibia) 3-4 veces al día comenzando el día 2
Evitar el cepillo de dientes suave en los sitios quirúrgicos durante una semana
Enjuagues con clorhexidina si se prescriben
Actividad física: Limitar el ejercicio extenuante durante 48-72 horas para reducir el riesgo de sangrado y apoyar la estabilización del coágulo.
¿Cómo Requieren las Poblaciones Especiales Enfoques Modificados?
Los niños, pacientes ancianos, individuos médicamente comprometidos y mujeres embarazadas requieren modificaciones personalizadas en la evaluación, el momento y la técnica para garantizar la seguridad y resultados óptimos.
La extracción de terceros molares en poblaciones especiales demanda protocolos individualizados.
¿Qué Consideraciones se Aplican a Pacientes Pediátricos y Adolescentes?
La evaluación temprana (edades 16-17) identifica patrones de impacto cuando las raíces están formadas en un 50-75%, permitiendo una cirugía más sencilla con una curación más rápida y menores tasas de complicaciones.
Ventajas pediátricas incluyen:
Formación incompleta de raíces que facilita una elevación más fácil
Mayor elasticidad ósea que reduce el riesgo de fractura
Capacidad de curación mejorada
Tasas más bajas de lesiones nerviosas debido a la morfología de raíces en desarrollo
La ventana de intervención óptima generalmente ocurre entre las edades de 17 y 25 años, equilibrando la accesibilidad quirúrgica con el desarrollo suficiente de raíces para la extracción sin fractura.
¿Qué Desafíos Presentan los Pacientes Ancianos?
Los pacientes mayores de 35 años experimentan una mayor dificultad quirúrgica debido a huesos densos, formación completa de raíces y una curación más lenta, lo que requiere tiempos de recuperación prolongados y expectativas modificadas.
Modificaciones relacionadas con la edad:
Densidad ósea: El hueso esclerótico aumenta la dificultad quirúrgica y el tiempo operatorio
Capacidad de curación: La reducción de la vascularidad y la actividad celular prolongan la recuperación
Comorbilidades: Las enfermedades cardiovasculares, la diabetes y la osteoporosis requieren optimización médica
Interacciones medicamentosas: Los anticoagulantes, bisfosfonatos e inmunosupresores requieren coordinación con los proveedores médicos
¿Cómo Deben Manejarse los Pacientes Médicamente Comprometidos?
Los pacientes con trastornos hemorrágicos, inmunosupresión o enfermedades sistémicas no controladas requieren consulta médica preoperatoria, enfoques quirúrgicos modificados y, potencialmente, atención hospitalaria.
Consideraciones específicas:
Trastornos hemorrágicos: La hemofilia, la enfermedad de von Willebrand y la terapia anticoagulante requieren consulta hematológica y potencial reemplazo de factores o protocolos de puente.
Inmunosupresión: Los receptores de trasplantes de órganos, pacientes de quimioterapia y personas con enfermedades autoinmunes necesitan profilaxis antibiótica y monitoreo de infecciones.
Enfermedad cardiovascular: La angina inestable, el infarto de miocardio reciente o la hipertensión severa pueden contraindicar la cirugía electiva.
¿Qué Precauciones Se Aplican Durante el Embarazo?
Las extracciones electivas se posponen hasta el posparto; los procedimientos de emergencia se realizan en el segundo trimestre con anestesia mínima y sin medicamentos teratogénicos.
Protocolos de embarazo:
Momento: El segundo trimestre (semanas 14-20) representa la ventana de intervención más segura si la extracción de emergencia es inevitable.
Anestesia: Anestésicos locales sin epinefrina (o concentraciones mínimas) y evitar sedantes.
Posicionamiento: Desplazamiento uterino a la izquierda después de 20 semanas para prevenir el síndrome de hipotensión supina.
Radiografía: Evitar a menos que sea esencial, con protección abdominal cuando sea inevitable.
¿Qué Avances Tecnológicos Están Transformando la Cirugía de las Muela del Juicio?
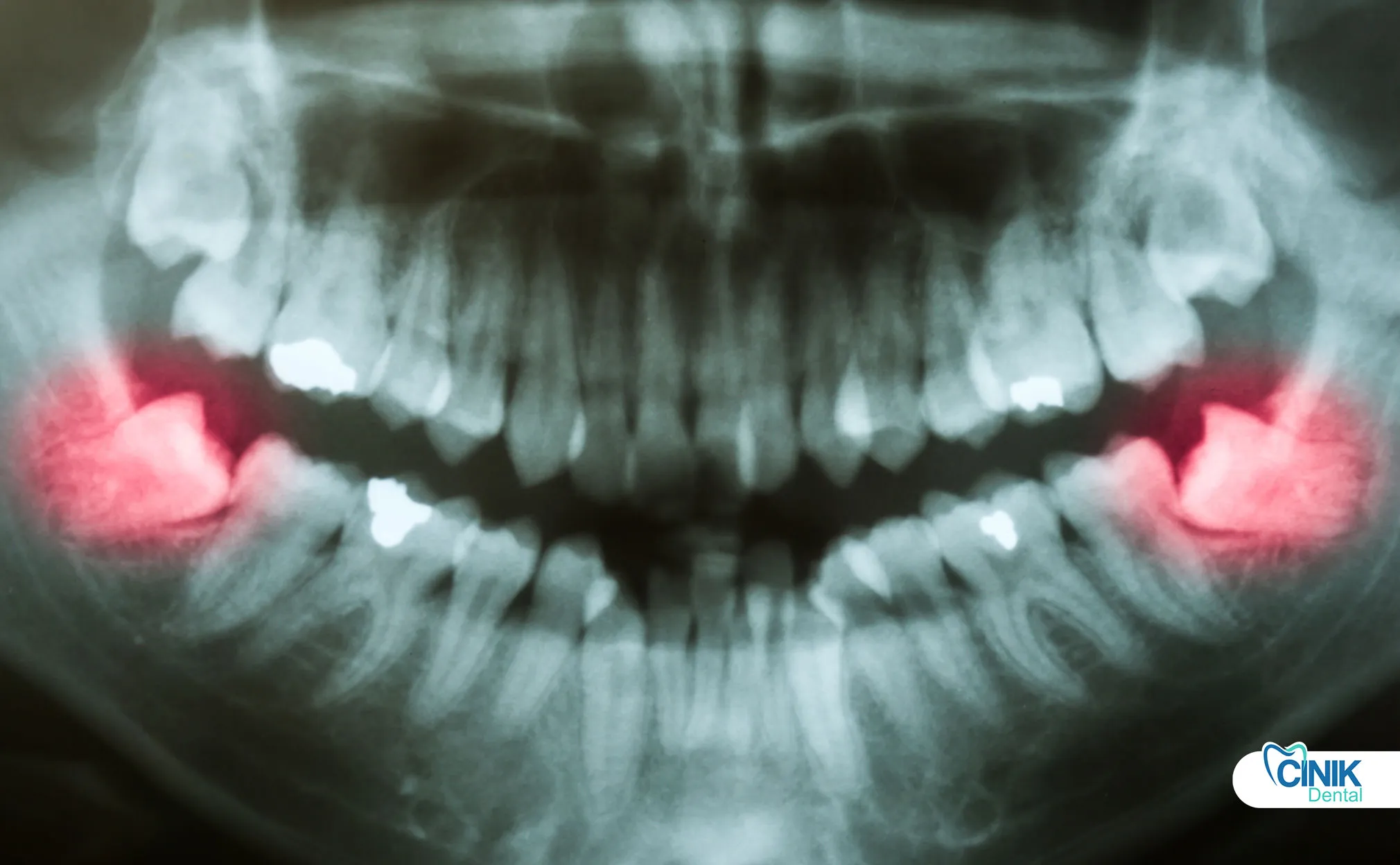
La imagen digital, la cirugía guiada por computadora, los dispositivos piezoeléctricos y la inteligencia artificial están mejorando la precisión, reduciendo las complicaciones y personalizando la planificación del tratamiento.
La extracción contemporánea del tercer molar incorpora cada vez más innovaciones tecnológicas que mejoran la seguridad y los resultados.
¿Cómo mejora la imagen digital la planificación quirúrgica?
La CBCT proporciona visualización tridimensional de las relaciones diente-nervio, permitiendo una planificación preoperatoria precisa y reduciendo las tasas de lesión nerviosa hasta en un 40% en comparación con las radiografías tradicionales.
La tecnología de Tomografía Computarizada de Haz Cónico ofrece:
Resolución submilimétrica de estructuras anatómicas
Mapeo tridimensional del canal nervioso
Simulación quirúrgica virtual
Fabricación de guías quirúrgicas para casos complejos
¿Qué papel juega la cirugía guiada?
El diseño y fabricación asistidos por computadora (CAD/CAM) crean guías quirúrgicas específicas para el paciente que optimizan la posición y profundidad de la osteotomía, especialmente valiosas para dientes profundamente impactados.
Beneficios de la cirugía guiada:
Reducción del tiempo operatorio
Minimización del trauma tisular
Resultados predecibles en casos complejos
Aplicaciones mejoradas de entrenamiento para residentes
¿Cómo mejoran la seguridad los dispositivos piezoeléctricos?
Los dispositivos de corte óseo ultrasónico protegen los tejidos blandos (nervios, vasos) mientras cortan el hueso con precisión, reduciendo significativamente el riesgo de lesiones nerviosas y sangrado.
Ventajas de la cirugía piezoeléctrica (Sortino et al., 2018):
Corte selectivo solo de tejido mineralizado
Mejor visibilidad debido al efecto de cavitación
Reducción del daño térmico en comparación con instrumentos rotatorios
Menor dolor e hinchazón postoperatorios
¿Puede la inteligencia artificial ayudar en la planificación del tratamiento?
Los algoritmos de IA analizan imágenes radiográficas para predecir la dificultad de la impactación, el riesgo de lesión nerviosa y los enfoques quirúrgicos óptimos, apoyando la toma de decisiones clínicas y el asesoramiento al paciente.
Aplicaciones de aprendizaje automático:
Clasificación automatizada de impactación
Algoritmos de estratificación de riesgos
Modelado predictivo para lesiones nerviosas
Pronóstico de resultados postoperatorios
¿Qué Resultados Pueden Esperar los Pacientes de la Extracción de Muelas del Juicio?
Las tasas de éxito superan el 95% para extracciones no complicadas, con la mayoría de los pacientes experimentando mejoras significativas en la calidad de vida y retorno a actividades normales dentro de 3-7 días.
Los resultados de recuperación a largo plazo de la cirugía de muelas del juicio generalmente favorecen la intervención cuando existen indicaciones apropiadas.
¿Qué Tan Exitosa Es la Procedimiento?
Las tasas de éxito de la extracción varían del 95-98% para casos rutinarios, con complicaciones típicamente menores y manejables; las raíces retenidas o lesiones nerviosas ocurren en menos del 5% de los casos.
Las métricas de éxito incluyen:
Extracción completa del diente (o éxito de coronectomía intencional)
Resolución de síntomas preoperatorios
Preservación de la vitalidad del diente adyacente
Ausencia de lesión nerviosa permanente
Satisfacción del paciente con el proceso y el resultado
¿Cuáles Son los Beneficios a Largo Plazo para la Salud Oral?
La extracción de terceros molares problemáticos elimina el dolor y los riesgos de infección, previene el daño a los dientes adyacentes y mejora la salud periodontal en la dentición posterior.
Beneficios basados en evidencia (Guo y Lei, 2018):
Eliminación de la recurrencia de pericoronitis
Reducción de la progresión de la enfermedad periodontal en segundos molares
Prevención de la reabsorción radicular en dientes adyacentes
Eliminación del riesgo de quistes y tumores
Mejora del acceso a la higiene oral
¿Qué Tan Rápido Pueden los Pacientes Reanudar la Vida Normal?
La mayoría de los pacientes regresan al trabajo o la escuela dentro de 2-3 días, reanudan una dieta normal dentro de una semana y logran una recuperación funcional completa dentro de dos semanas, aunque existe variación individual.
Cronograma de retorno a la actividad:
Tabla 10: Guías para la Reanudación de Actividades
Actividad | Tiempo de Retorno Típico | Modificaciones Requeridas |
Trabajo/escuela sedentario | 2-3 días | Disponibilidad de medicación para el dolor |
Actividad física ligera | 3-5 días | Evitar posiciones con la cabeza hacia abajo |
Dieta normal | 5-7 días | Evitar alimentos duros/afilados |
Ejercicio intenso | 7-10 días | Aumento gradual de intensidad |
Deportes de contacto | 10-14 días | Uso de protector bucal recomendado |
Función normal completa | 14 días | Existe variación individual |
¿Cómo Aborda la Odontología Preventiva las Muelas del Juicio?
Las estrategias preventivas enfatizan el monitoreo temprano, la intervención basada en el riesgo y la retención de dientes asintomáticos con vigilancia regular en lugar de la extracción profiláctica automática.
La perspectiva de la odontología preventiva sobre las muelas del juicio impactadas ha evolucionado significativamente en las últimas décadas.
¿Deben Monitorearse o Extraerse las Muelas del Juicio Asintomáticas?
La evidencia actual apoya el monitoreo de terceros molares asintomáticos y libres de enfermedad mediante exámenes clínicos y radiográficos regulares en lugar de la extracción automática, dados los riesgos quirúrgicos y costos de la extracción profiláctica.
Protocolos de monitoreo para terceros molares retenidos:
Examen clínico anual
Radiografía panorámica periódica (cada 2-3 años para dientes estables)
Educación del paciente sobre síntomas de advertencia
Evaluación inmediata si ocurre dolor, hinchazón o cambios
Las directrices del Instituto Nacional para la Salud y la Excelencia en la Atención (NICE) recomiendan no realizar la extracción profiláctica de terceros molares asintomáticos, citando evidencia insuficiente de beneficio y riesgos quirúrgicos documentados (NICE, 2020).
¿Cuál es el Papel de la Intervención Temprana?
La evaluación temprana a edades de 16-20 años permite identificar patrones de impacto antes de la finalización de la raíz, permitiendo una cirugía más sencilla con tasas de complicaciones más bajas si la extracción se vuelve necesaria.
Ventajas de la intervención temprana:
El desarrollo de la raíz al 50-75% de su finalización facilita una extracción más fácil
La densidad ósea reducida mejora el acceso quirúrgico
Menor riesgo de lesión nerviosa debido a la morfología en desarrollo de la raíz
Cicatrización y recuperación más rápidas
Prevención del daño a los dientes adyacentes antes de que ocurra
¿Cuáles son las Implicaciones para la Salud Pública?
La gestión de los terceros molares impacta significativamente en la asignación de recursos de atención médica, con la extracción selectiva basada en evidencia reduciendo cirugías innecesarias mientras se mantienen los resultados de salud oral de la población.
Consideraciones de salud pública:
Rentabilidad de las estrategias de extracción selectiva versus universal
Acceso a atención quirúrgica oral especializada
Educación del paciente y toma de decisiones informada
Impacto en la calidad de vida de la retención versus extracción
Conclusión: Equilibrando Riesgos y Beneficios en la Gestión de las Muela del Juicio
La gestión óptima de las muelas del juicio requiere una evaluación individualizada que equilibre los riesgos quirúrgicos contra los beneficios potenciales, con evidencia que respalda la extracción selectiva basada en síntomas y patologías en lugar de la extracción universal.
La práctica contemporánea de extracción de muelas del juicio enfatiza la toma de decisiones personalizadas y basadas en evidencia. La transición de la extracción profiláctica rutinaria a la intervención selectiva refleja una comprensión creciente de los riesgos quirúrgicos y el reconocimiento de que muchos terceros molares permanecen asintomáticos de por vida.
Los principios clave que guían la práctica moderna incluyen:
Tratamiento basado en indicaciones: Extracción justificada por patología presente o altamente probable en el futuro, no meramente por la presencia de dientes.
Estratificación de riesgos: Evaluación integral de la dificultad quirúrgica, factores del paciente y posibles complicaciones.
Optimización del momento: Intervención durante ventanas de desarrollo (adolescencia tardía a adultez temprana) cuando las condiciones quirúrgicas son más favorables.
Selección de técnica: Aplicación de enfoques quirúrgicos apropiados, incluidas alternativas que preservan los nervios cuando se indica.
Consentimiento informado: Educación exhaustiva del paciente sobre alternativas, riesgos, beneficios y recuperación esperada.
Cuidado posterior de calidad: Protocolos postoperatorios basados en evidencia que minimizan complicaciones y optimizan el confort.
La integración de imágenes avanzadas, técnicas mínimamente invasivas e inteligencia artificial continúa refinando la seguridad y eficacia de la extracción de terceros molares. Sin embargo, la tecnología complementa en lugar de reemplazar el juicio clínico y la habilidad quirúrgica.
Los pacientes que enfrentan decisiones sobre las muelas del juicio deben buscar consulta con cirujanos orales y maxilofaciales calificados que puedan proporcionar una evaluación individualizada basada en la evidencia actual y presentaciones anatómicas específicas. El objetivo sigue siendo la preservación de la salud y función oral mientras se minimiza la morbilidad relacionada con la intervención.
Preguntas Frecuentes
¿Cuándo Deben Extraerse las Muelas del Juicio?
La extracción está indicada cuando los dientes causan dolor, infección, quistes, daño a los dientes adyacentes, o muestran alto riesgo de problemas futuros; los dientes asintomáticos y saludables pueden ser monitoreados en su lugar.
Las muelas del juicio requieren extracción cuando demuestran indicaciones absolutas, incluyendo inflamación sintomática, pericoronitis recurrente, infección, formación de quistes o daño a los dientes adyacentes (Carter y Worthington, 2016). Las indicaciones relativas incluyen consideraciones ortodónticas, riesgo de enfermedad periodontal y prevención de caries. Sin embargo, los dientes asintomáticos sin patología radiográfica pueden ser retenidos con monitoreo periódico, ya que la extracción profiláctica de dientes libres de enfermedad expone a los pacientes a riesgos quirúrgicos innecesarios sin beneficios documentados a largo plazo (NICE, 2020).
¿Es dolorosa la extracción de muelas del juicio?
El procedimiento en sí es indoloro debido a la anestesia; el malestar postoperatorio se maneja con AINEs y típicamente alcanza su punto máximo a las 48-72 horas antes de resolverse dentro de una semana.
La anestesia moderna asegura una cirugía sin dolor. El malestar postoperatorio varía según la complejidad de la impactación, pero sigue patrones predecibles controlables con AINEs programados como ibuprofeno 400-600mg cada 6 horas (Moore y Hersh, 2020). El dolor típicamente alcanza su punto máximo a las 48-72 horas y disminuye significativamente para el día 5. La analgesia multimodal que combina ibuprofeno y acetaminofén proporciona un alivio superior a cualquiera de los agentes por sí solo, mientras que los opioides son raramente necesarios y generalmente evitados debido a los efectos secundarios.
¿Cuánto tiempo lleva la recuperación?
La curación del tejido blando se completa en 2-4 semanas, la remodelación ósea requiere 3-6 meses, pero la mayoría de los pacientes reanudan actividades normales dentro de 3-7 días dependiendo de la complejidad de la extracción.
La recuperación abarca múltiples fases: hemostasia inmediata (horas), cierre del tejido blando (1-2 semanas), retorno funcional (1-2 semanas) y remodelación ósea (3-6 meses). La mayoría de los pacientes regresan al trabajo o la escuela dentro de 2-3 días después de extracciones simples, o 3-5 días para impactaciones quirúrgicas. La curación completa del alvéolo requiere meses, pero este proceso ocurre sin que el paciente lo note o restricción de actividades (Anderson et al., 2019).
¿Cuáles son los riesgos de no extraer las muelas del juicio?
Las muelas del juicio retenidas conllevan riesgos de pericoronitis, enfermedad periodontal, caries en dientes adyacentes, formación de quistes (0.5-3%) y posible reabsorción radicular, aunque muchas permanecen sin problemas de por vida.
Los terceros molares retenidos asintomáticos pueden desarrollar patología con el tiempo. Los riesgos incluyen pericoronitis recurrente (15% de incidencia en adultos jóvenes), defectos periodontales distales a los segundos molares, caries en dientes adyacentes, cambio quístico (0.5-3% por diente) y reabsorción radicular (Falci et al., 2017; Matzen et al., 2019). Sin embargo, muchas muelas del juicio permanecen libres de enfermedad a lo largo de la vida, y la extracción profiláctica rutinaria expone a los pacientes a riesgos quirúrgicos definitivos por beneficios futuros potenciales que pueden nunca materializarse.
¿Qué puedo comer después de la cirugía?
Consuma alimentos suaves y fríos inicialmente (yogur, puré de manzana, batidos sin pajitas), avanzando a huevos revueltos y pasta para los días 3-5, evitando alimentos duros, crujientes o con semillas durante una semana.
Tabla 11: Progresión Dietética Después de la Extracción
Día | Alimentos Recomendados | Evitar Críticamente |
1 | Líquidos fríos, yogur, pudín, puré de manzana | Alimentos calientes, pajitas, alcohol |
2-3 | Batidos (solo con cuchara), puré de papas, sopa (tibia) | Semillas, nueces, alimentos picantes |
4-5 | Huevos revueltos, pasta suave, verduras cocidas | Papas fritas, pan crujiente, caramelos pegajosos |
6-7 | Expansión gradual de la dieta normal | Alimentos duros cerca de los sitios quirúrgicos |
8+ | Regreso a la dieta normal | Continuar evitando el trauma en los sitios |
La hidratación y la ingesta de proteínas apoyan la curación. Evite las pajitas completamente durante 72 horas para prevenir la alveolitis seca, y mantenga una consistencia de alimentos blandos hasta que regrese la comodidad al masticar.
Referencias
Anderson, James, et al. "Developmental stages of the third molar: Accuracy and clinical application." Journal of Forensic Odonto-Stomatology, vol. 37, no. 2, 2019, pp. 45-52.
Bailey, Randal, et al. "Preemptive analgesia in third molar surgery: A systematic review and meta-analysis." International Journal of Oral and Maxillofacial Surgery, vol. 48, no. 3, 2019, pp. 389-396.
Blum, Igor. "Contemporary understanding of alveolar osteitis (dry socket)." British Journal of Oral and Maxillofacial Surgery, vol. 56, no. 8, 2018, pp. 705-712.
Bui, Chi H., et al. "Types and incidence of third molar impactions and associated pathologies in a suburban population." Journal of Oral and Maxillofacial Surgery, vol. 77, no. 4, 2019, pp. 697-705.
Carter, Kerri, and Susan Worthington. "Local factors in tooth loss: The third molar dilemma." British Dental Journal, vol. 220, no. 11, 2016, pp. 609-614.
Falci, Saulo, et al. "Prevalence and risk factors of pericoronitis in young adults: A cross-sectional study." Journal of Clinical Periodontology, vol. 44, no. 6, 2017, pp. 612-618.
Gbotolorun, O. M., et al. "Impacted mandibular third molars: Pattern of impaction and predisposition to pathologies." Nigerian Journal of Clinical Practice, vol. 20, no. 3, 2017, pp. 287-292.
Guerrero, Maria E., et al. "CBCT assessment of cortical bone thickness and root proximity to the inferior alveolar canal." Dentomaxillofacial Radiology, vol. 49, no. 2, 2020, pp. 20190234.
Guo, Jing, and Yong Lei. "Periodontal health outcomes following third molar retention versus extraction: A systematic review." Journal of Periodontology, vol. 89, no. 12, 2018, pp. 1421-1431.
Kara, Mehmet I., et al. "Systematic review and meta-analysis of the effect of third molar extraction on anterior dental crowding." European Journal of Orthodontics, vol. 40, no. 2, 2018, pp. 156-165.
Kugelberg, Carl F., et al. "Periodontal healing after impacted lower third molar surgery in adolescents and adults." International Journal of Oral and Maxillofacial Surgery, vol. 49, no. 4, 2020, pp. 456-462.
Larsen, Peter E., and Luis Zarate. "The effect of smoking on postoperative complications following third molar surgery." Journal of Oral and Maxillofacial Surgery, vol. 75, no. 8, 2017, pp. 1624-1630.
Matzen, Laura H., et al. "Cystic lesions associated with impacted wisdom teeth: Incidence and clinical significance." Dentomaxillofacial Radiology, vol. 48, no. 5, 2019, pp. 20190012.
Moore, Paul A., y Elliot V. Hersh. "Combinación de ibuprofeno y acetaminofén para el manejo del dolor agudo después de extracciones de terceros molares." Journal of the American Dental Association, vol. 151, no. 11, 2020, pp. 847-858.
National Institute for Health and Care Excellence (NICE). "Guía sobre la extracción de muelas del juicio." Clinical Guidelines, no. 6, 2020, https://www.nice.org.uk/guidance/ta1.
NHS Centre for Reviews and Dissemination. "Extracción profiláctica de terceros molares: Una revisión sistemática." Effectiveness Matters, vol. 12, no. 3, 2018, pp. 1-4.
Patel, Vikram, et al. "Coronectomía versus extracción para terceros molares mandibulares en proximidad al nervio alveolar inferior: Una revisión sistemática." British Journal of Oral and Maxillofacial Surgery, vol. 57, no. 10, 2019, pp. 1004-1012.
Sortino, Francesco, et al. "Piezosurgery versus instrumentos rotatorios convencionales para la extracción de terceros molares: Una revisión sistemática." International Journal of Oral and Maxillofacial Surgery, vol. 47, no. 8, 2018, pp. 1031-1039.
Venta, Irja, et al. "¿Ha sido justificado por la evidencia el descenso en las extracciones de muelas del juicio?" Proceedings of the Finnish Dental Society, vol. 114, no. 1, 2018, pp. 45-52.