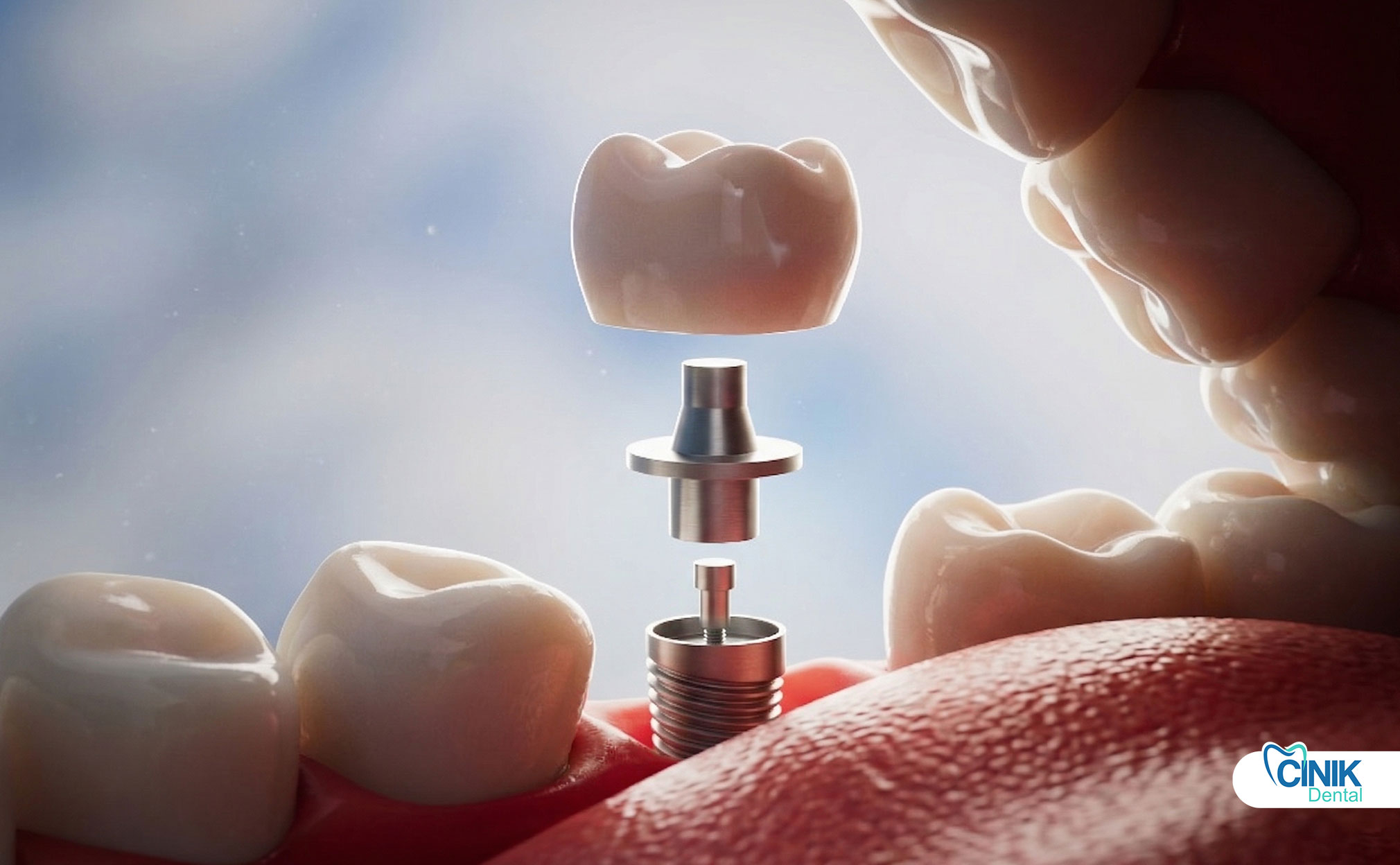
Um pilar de implante dental é um componente de conexão que liga o implante fixo (no osso) à restauração prostética, como uma coroa, ponte ou dentadura. Ele serve como a estrutura intermediária crítica que transfere forças de mastigação, mantém a arquitetura do tecido mole e assegura a estabilidade a longo prazo de todo o sistema de implante.
O que é um Pilar de Implante Dental em Implantologia?
É a estrutura intermediária que fornece retenção, estabilidade e transferência de carga entre o implante e a prótese. O pilar emerge através do tecido gengival e cria a base para a substituição do dente visível.
Definição e Terminologia Básica
O pilar de implante dental funciona como o conector entre o implante fixo incorporado no osso da mandíbula e a coroa prostética final visível na boca. Posicionado acima da linha da gengiva, este componente atua como o "pescoço" do sistema de implante. O termo "pilar" origina-se da arquitetura de engenharia, onde descreve um suporte estrutural que suporta peso e transfere cargas entre dois elementos.
Na implantologia moderna, o pilar desempenha três funções principais. Primeiro, ele fornece retenção mecânica para a restauração prostética. Segundo, ele transfere forças oclusais da superfície de mastigação para baixo através do implante fixo e para o osso ao redor. Terceiro, ele molda o perfil de emergência do tecido mole, criando uma transição de aparência natural entre o implante e o tecido gengival.
Componentes de um Sistema de Implante Dental
Uma restauração completa de implante dental consiste em três componentes distintos trabalhando em harmonia:
Componente | Localização | Função Primária |
Implante Fixo | Incorporado ao osso da mandíbula | Atua como uma raiz artificial, fornecendo ancoragem através da osseointegração |
Pilar | Protrui através do tecido gengival | Conecta o implante à prótese, transfere cargas, molda o tecido mole |
Prótese | Visível acima da linha da gengiva | Restaura a função de mastigação e estética (coroa, ponte ou dentadura) |
O fixador do implante consiste tipicamente em titânio ou liga de titânio, apresentando um design roscado que maximiza a área de superfície para a integração óssea. O pilar é conectado a este fixador através de diversos mecanismos de conexão. A coroa protética então se conecta ao pilar por meio de cimentação ou retenção por parafuso.
Função Biológica e Mecânica
O pilar desempenha funções biológicas e mecânicas críticas que determinam o sucesso do implante. Mecanicamente, ele distribui as forças de mastigação para o osso circundante. Pesquisas demonstram que a distribuição adequada de carga previne concentrações de estresse que poderiam levar à reabsorção óssea ou falha do componente (Nie et al., 2023).
Biologicamente, o pilar modela o perfil de emergência do tecido mole. Este perfil de emergência refere-se ao contorno do tecido gengival à medida que transita da plataforma de implante estreita para as dimensões mais largas da coroa. Um perfil de emergência bem projetado imita a anatomia natural do dente e previne a impactação de alimentos enquanto mantém a harmonia estética com os dentes adjacentes.
O suporte também mantém o selo biológico, a barreira entre o ambiente bucal e o osso subjacente. Uma conexão estável entre o implante e o suporte minimiza microfugas, o que reduz a infiltração bacteriana e protege os tecidos peri-implante da inflamação.
Por que o Suporte é Crítico para o Sucesso do Implante?

O suporte determina a estabilidade a longo prazo, a estética e o desempenho biomecânico do implante. Uma seleção inadequada do suporte leva a falhas mecânicas, complicações biológicas e resultados de tratamento comprometidos.
Estabilidade Mecânica e Transferência de Carga
O suporte atua como o principal mecanismo de transferência de carga no sistema de implante. Quando você mastiga, as forças viajam da coroa através do suporte e para o dispositivo do implante. O mecanismo de junta de parafuso na interface implante-suporte deve suportar essas forças sem afrouxar ou fracturar.
Pesquisas usando análise de elementos finitos revelam que o design da conexão afeta significativamente a distribuição de estresse. Conexões internas demonstram eficiência biomecânica superior em comparação com conexões externas, oferecendo melhor distribuição de estresse e maior estabilidade (Dave, 2023). A conexão de conicidade Morse, apresentando uma interface cônica com ajuste de fricção preciso, cria um efeito de "soldagem a frio" que minimiza micromovimentos e reduz concentrações de estresse no nível do osso crestado.
Os padrões de distribuição de estresse variam com base nas condições de carregamento. Cargas axiais (direto para baixo) distribuem-se relativamente uniformemente entre todos os tipos de conexão. No entanto, cargas oblíquas (forças anguladas comuns durante a mastigação) criam concentrações de estresse significativamente mais altas. Estudos mostram que conexões internas lidam com cargas fora do centro de maneira mais eficaz do que os designs hexagonais externos, reduzindo o risco de afrouxamento do parafuso e reabsorção óssea.
Retenção e Ajuste Prostético
O pilar determina como a coroa final se conecta ao sistema de implante. Existem dois mecanismos principais de retenção:
Pilares Retidos por Cimento: Esses pilares apresentam um poste preparado (semelhante a um dente natural preparado para uma coroa) que permite que a prótese seja cimentada permanentemente no lugar. Esta abordagem oferece estética superior porque nenhum orifício de acesso ao parafuso interrompe a superfície oclusal. No entanto, resíduos de cimento abaixo da linha da gengiva representam um fator de risco documentado para inflamação peri-implantar.
Pilares Retidos por Parafuso: Esses pilares incorporam um canal de parafuso que passa pelo pilar e pela coroa. A prótese é aparafusada diretamente ao pilar, permitindo fácil recuperação para manutenção ou reparo. A desvantagem envolve um orifício de acesso ao parafuso visível, tipicamente preenchido com resina composta, o que pode comprometer a estética em certos locais.
Pilares modernos frequentemente incorporam recursos anti-rotacionais, designs geométricos que impedem o pilar de rotacionar em relação ao implante. Esses recursos incluem conexões internas hexagonais, octogonais ou em forma de estrela que transferem forças rotacionais para longe do parafuso de retenção.
Selagem Biológica e Integração Tissular
A interface de tecido mole ao redor do pilar determina a estabilidade biológica a longo prazo. A superfície do pilar deve promover a adesão saudável do tecido mole enquanto resiste à colonização bacteriana. Pesquisas comparando pilares de titânio e zircônia revelam que a zircônia demonstra menor acumulação de placa devido à redução da energia de superfície, potencialmente contribuindo para uma melhor saúde do tecido peri-implantar (Pandey et al., 2019).
O perfil de emergência criado pela forma do pilar influencia o contorno do tecido mole. Um pilar adequadamente contornado suporta a margem gengival e a papila (tecido gengival entre os dentes), prevenindo recessão e triângulos negros que comprometem a estética. Pilares personalizados permitem a otimização precisa do perfil de emergência com base na espessura do tecido individual e na posição do dente.
Micro-vazamentos na interface implante-pilar representam uma preocupação biológica significativa. Até mesmo lacunas microscópicas permitem a infiltração bacteriana, potencialmente acionando inflamação e perda óssea. Designs de conexão com conceito de cone morse ou troca de plataforma minimizam esses microespaços, melhorando a selagem biológica.
Quais são os Tipos de Pilares de Implante Dentário?
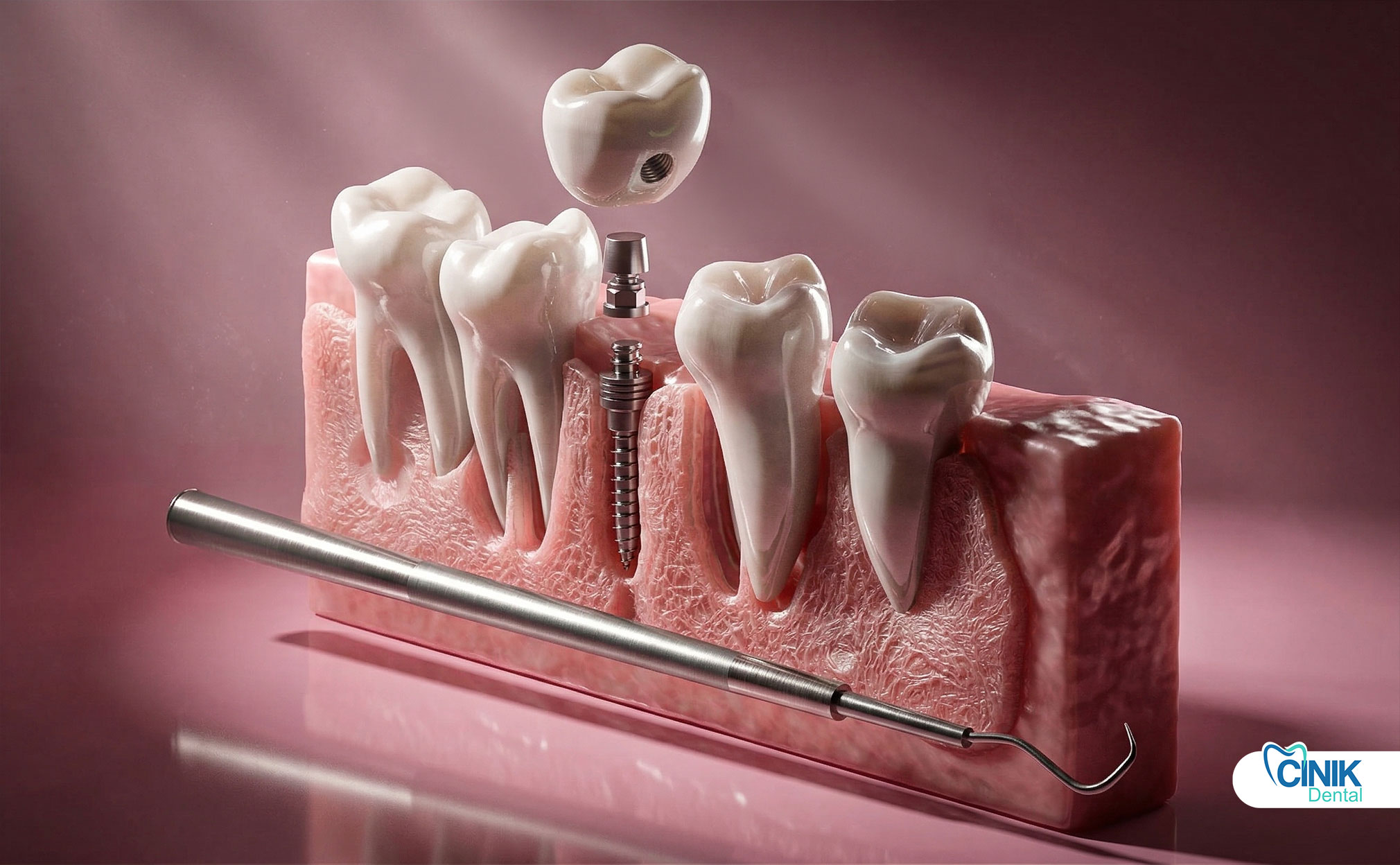
Os pilares são classificados com base no design, método de fabricação, retenção e indicação clínica. As principais categorias incluem pilares padrões pré-fabricados, pilares personalizados CAD/CAM, pilares angulados, pilares de cicatrização e pilares multi-unidade para restaurações complexas.
Pilares Padrão (Pré-fabricados)
Pilares padrão são componentes produzidos em massa disponíveis em vários tamanhos, ângulos e alturas de manguito. Os fabricantes produzem esses pilares para se adequar a sistemas de implantes específicos, oferecendo soluções econômicas para casos simples.
Vantagens:
Custo mais baixo em comparação com alternativas sob medida
Disponibilidade imediata (sem tempo de fabricação em laboratório)
Designs comprovados com históricos clínicos estabelecidos
Gerenciamento simplificado de inventário para práticas dentárias
Limitações:
Customização limitada para situações clínicas únicas
Perfis de emergência genéricos podem não corresponder à anatomia do paciente
Ângulos fixos e alturas de manguito restringem a aplicação em casos desafiadores
Potencial para margens de metal visíveis em zonas estéticas
Pilares padrão funcionam bem em regiões posteriores onde as demandas estéticas são menores e o posicionamento do implante é ideal. No entanto, frequentemente se mostram inadequados para restaurações anteriores que requerem gerenciamento preciso de tecidos e perfis de emergência otimizados.
Pilares Sob Medida (CAD/CAM)
A tecnologia de design assistido por computador e fabricação assistida por computador (CAD/CAM) permite a fabricação de pilares específicos para pacientes. Impressões digitais capturam a posição do implante e a arquitetura do tecido circundante, permitindo que os técnicos projetem pilares que correspondam aos requisitos anatômicos individuais.
Benefícios dos Pilares Personalizados:
Perfil de emergência otimizado para contorno natural do tecido
Angulação corrigida para implantes desalinhados
Colocação ideal da margem (supragenival, equigenival ou subgenival)
Seleção de material com base nas necessidades estéticas e funcionais
Melhor adaptação do tecido mole e estabilidade a longo prazo
Pesquisas confirmam que pilares personalizados produzem taxas de sobrevivência e resultados estéticos comparáveis às alternativas pré-fabricadas, com estudos de acompanhamento se estendendo por até 13 anos (Alagarsamy et al., 2024). A capacidade de posicionar a margem da coroa precisamente na linha ou acima da gengiva simplifica a remoção do cimento e reduz complicações biológicas.
Pilares Angulados
Pilares angulados corrigem o desalinhamento do implante sem a necessidade de reposicionamento cirúrgico. Esses pilares apresentam ângulos pré-manufacturados (tipicamente 15°, 20° ou 30°) que redirecionam a coroa protética para o alinhamento adequado com os dentes adjacentes.
Aplicações Clínicas:
Compensando implantes inclinados em restaurações de arco completo
Corrigindo a inclinação de implantes faciais ou linguais
Alinhando coroas em situações de abertura bucal limitada
Restaurações na zona estética que requerem posicionamento preciso da coroa
Os pilares angulados se mostram particularmente valiosos nos conceitos de tratamento All-on-4 e All-on-6, onde implantes posteriores são intencionalmente inclinados para maximizar a utilização do osso e evitar estruturas anatômicas. O pilar angulado corrige essa inclinação, permitindo que a prótese se alinhe corretamente com a dentição oposta.
Pilares de Cicatrização
Os pilares de cicatrização são componentes temporários colocados durante a fase inicial de cicatrização. Esses pilares não são projetados para suportar próteses finais, mas sim para moldar o tecido mole e proteger o implante durante a osseointegração.
Funções:
Guiar a cicatrização do tecido mole ao redor do implante
Prevenir o colapso do tecido sobre a plataforma do implante
Permitir acesso para procedimentos de impressão
Manter o caminho para a colocação do pilar final
Os pilares de cicatrização são normalmente mais curtos que os pilares finais e possuem contornos suaves e arredondados que incentivam a formação de tecido saudável. Eles são removidos e substituídos por pilares definitivos assim que a osseointegração está completa e a restauração final está pronta para fabricação.
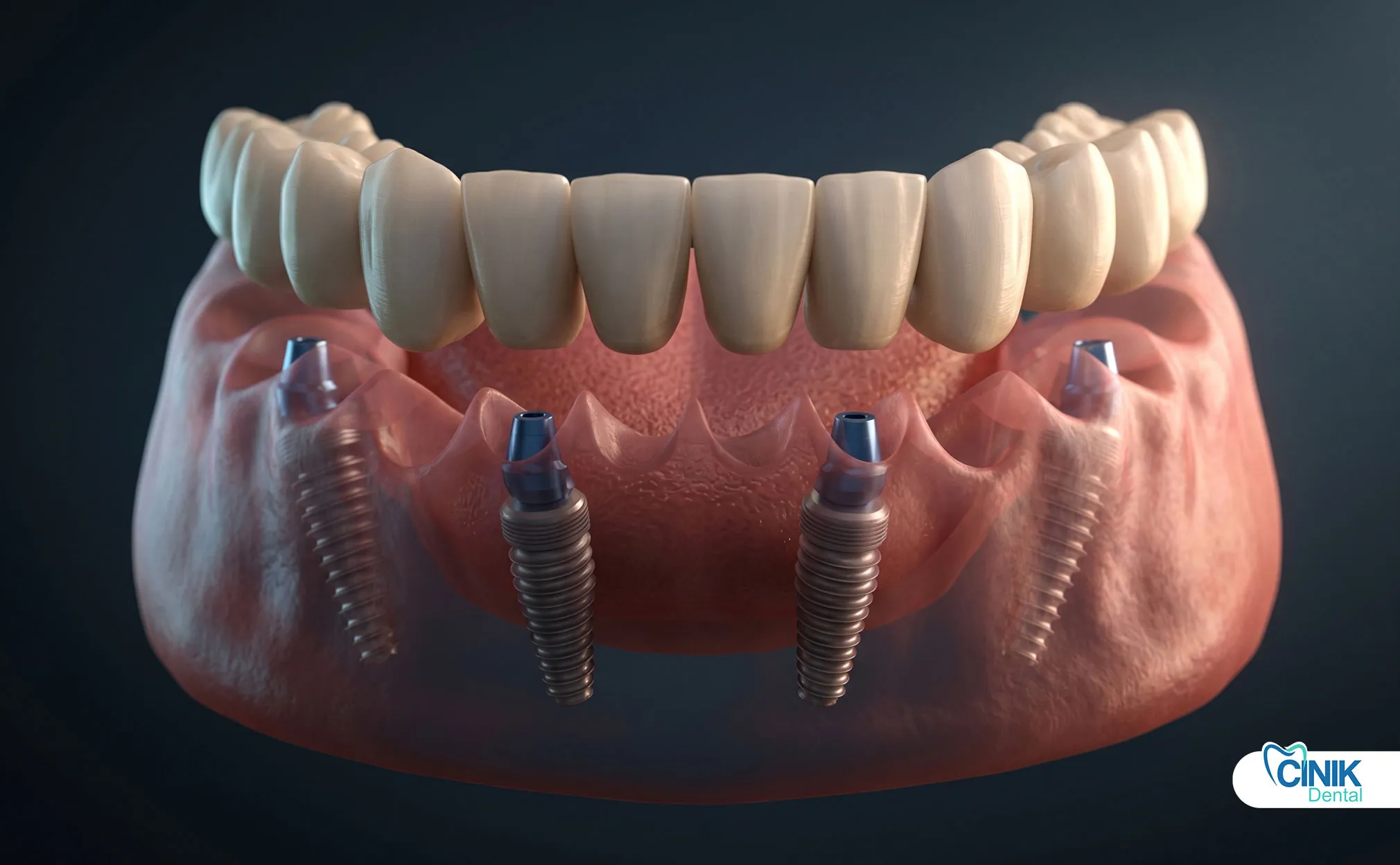
Pilares Multi-Unidade
Abutments multiunidade são componentes especializados utilizados em restaurações de arco total, como os protocolos All-on-4 e All-on-6. Esses abutments apresentam uma interface de conexão padronizada que acomoda uma estrutura protética pré-fabricada.
Características-chave:
Plataforma de conexão paralelizada para assentamento de prótese
Número reduzido de componentes exigindo ajuste de precisão
Alcance simplificado do ajuste passivo para estruturas de arco total
Disponível em vários ângulos (0°, 17°, 30°) para correção de alinhamento do implante
O sistema de abutment multiunidade transforma várias conexões individuais de implantes em uma plataforma protética unificada, simplificando significativamente a fabricação de restaurações de arco total.
Abutments Híbridos e Especializados
Soluções protéticas avançadas incluem vários tipos de abutments especializados:
Abutments Ti-Base: Esses componentes híbridos combinam uma base de titânio (para resistência e conexão do implante) com uma estrutura superior de zircônia ou cerâmica (para estética). O titânio proporciona retenção de parafuso confiável e estabilidade mecânica, enquanto a cerâmica oferece integração superior de tecidos moles e resultados estéticos.
Pilares de Zircônia: Pilares monolíticos de zircônia proporcionam excelente estética, particularmente em biotipos de tecido fino onde o metal pode aparecer. No entanto, pesquisas indicam que pilares de zircônia têm menor resistência à fratura em comparação com titânio, especialmente em regiões posteriores com altas forças oclusais (Sanz-Martín et al., 2022).
Pilares Fundíveis: Esses padrões de plástico ou cera permitem a fundição personalizada em ligas preciosas ou não preciosas. Embora menos comuns com a prevalência do CAD/CAM, pilares fundíveis continuam sendo úteis para casos complexos que requerem propriedades específicas de liga.
Classificação Baseada no Mecanismo de Retenção
Os pilares diferem em como retêm a prótese. As três principais categorias são: pilares retidos por cimento, pilares retidos por parafuso e sistemas de retenção híbridos, cada um oferecendo vantagens distintas para situações clínicas específicas.
Pilares Retidos por Cimento
Pilares retidos por cimento funcionam de forma semelhante às preparações de coroas tradicionais em dentes naturais. O pilar apresenta um poste cônico ou paralelo que recebe uma coroa cimentada permanentemente.
Vantagens:
Estética superior (sem furo de acesso ao parafuso)
Mais fácil de alcançar ajuste passivo em restaurações de múltiplas unidades
Técnica de cimentação familiar para a maioria dos clínicos
Design de pilar de perfil mais baixo possível
Desvantagens:
Risco de resíduos de cimento subgengival causando peri-implantite
Dificuldade na recuperação para manutenção ou reparo
Potencial de lavagem do cimento ao longo do tempo
Desafios com a localização da margem em situações subgengivais profundas
A pesquisa enfatiza a importância do posicionamento da margem supragengival ou equigengival com pilares retidos por cimento. Resíduos de cimento subgengival atuam como um nódulo para acúmulo bacteriano, desencadeando inflamação e perda óssea progressiva. Técnicas cuidadosas de aplicação de cimento e protocolos de remoção minuciosos são essenciais para o sucesso biológico.
Pilares Retidos por Parafuso
Pilares retidos por parafuso incorporam um canal de parafuso que permite que a prótese se conecte mecanicamente sem cimento. A coroa apresenta uma superfície de intaglio usinada com precisão que se encaixa no pilar, segurada por um parafuso protético que passa por ambos os componentes.
Vantagens:
Total recuperabilidade para manutenção ou modificação
Sem riscos biológicos relacionados ao cimento
Força de retenção previsível
Procedimentos de reparo simplificados
Desvantagens:
Furo de acesso ao parafuso compromete a anatomia oclusal
Desafios estéticos em dentes anteriores
Potencial para frouxidão do parafuso ao longo do tempo
Exige espaço interocclusal adequado para a cabeça do parafuso
Restaurações retidas por parafuso são particularmente indicadas para próteses de arco total, pontes de longo vão e situações que requerem futura recuperabilidade. A capacidade de remover a prótese facilita a manutenção profissional e simplifica modificações futuras.
Sistemas de Retenção Híbridos
Sistemas híbridos combinam elementos de retenção por cimento e por parafuso. Essas abordagens visam maximizar as vantagens de cada sistema enquanto minimizam suas respectivas desvantagens.
Abordagens Híbridas Comuns:
Pilares retidos por parafuso com coroas cimentadas (restaurações cimentadas acessíveis por parafuso)
Pilares de base de titânio com retenção por parafuso através da estrutura cerâmica
Conexões de overdenture combinando retenção mecânica com suporte de tecido
A restauração cimentada acessível por parafuso representa uma abordagem híbrida popular. A coroa é cimentada a um pilar retido por parafuso, mas o canal do parafuso permanece acessível através da superfície oclusal. Isso permite a remoção do cimento da superfície acessível do pilar enquanto mantém a recuperabilidade através do acesso ao parafuso.
Materiais Usados em Pilares de Implante
Materiais comuns incluem titânio e zircônia, escolhidos por sua resistência e biocompatibilidade. Ligas de ouro e cobalto-cromo atendem a aplicações especializadas, enquanto a seleção de material depende de requisitos estéticos, cargas funcionais e características dos tecidos.
Pilares de Titânio
Pilares de titânio permanecem o padrão ouro para próteses de implante. Titânio comercialmente puro (Grau IV) e liga de titânio (Ti-6Al-4V, Grau V) oferecem propriedades excepcionais para aplicações de implantes.
Propriedades do Material:
Excelente biocompatibilidade com capacidade de osteointegração
Alta relação resistência/peso
Resistência à corrosão no ambiente bucal
Módulo de elasticidade mais próximo do osso do que das cerâmicas
Histórico clínico comprovado a longo prazo
Pesquisas recentes de análise de elementos finitos demonstram que pilares de titânio exibem padrões favoráveis de distribuição de estresse. Sob condições de carga oblíqua, a ductilidade do titânio permite que ele absorva e redistribua cargas, mitigando falhas catastróficas (Alagarsamy et al., 2024). O módulo de elasticidade do titânio (110 GPa) se aproxima mais do osso (13-20 GPa) em comparação com a zircônia (210 GPa), potencialmente reduzindo concentrações de estresse na interface osso-implante.
Considerações Clínicas:
Potencial de visibilidade da linha cinza em biotipos de tecido fino
O tratamento de superfície afeta a resposta do tecido mole
A limpeza com argônio plasma reduz a perda óssea em comparação com a limpeza a vapor
Adequado para todas as regiões, incluindo áreas posteriores de alta carga
Pilares de Zircônia
Os pilares de dióxido de zircônio (zircônia) abordam limitações estéticas dos componentes metálicos. A zircônia tetragonal estabilizada por ítria (Y-TZP) oferece alta resistência e biocompatibilidade com propriedades ópticas superiores.
Vantagens Estéticas:
Aparência na cor do dente elimina a transparência metálica
Melhor correspondência de cor do tecido mole em comparação com o titânio
Transmissão de luz similar à estrutura dentária natural
Descoloração reduzida do tecido mole em biotipos finos
Pesquisas comparando pilares de titânio e zircônia revelam importantes diferenças biológicas. Estudos demonstram que os pilares de zircônia apresentam acumulação de placa menor devido à menor energia de superfície, o que pode contribuir para a melhora da saúde do tecido peri-implantar (Pandey et al., 2019). Além disso, a zircônia promove dinâmicas microcirculatórias favoráveis na mucosa peri-implantar, com padrões de fluxo sanguíneo mais próximos aos dentes naturais.
Limitações Mecânicas:
Maior risco de fraturas em comparação com o titânio, particularmente em regiões posteriores
Redução da tenacidade à fratura em condições úmidas (ambiente bucal)
Preocupações com lascamento de verniz em restaurações em camadas
Maior módulo de elasticidade pode aumentar a transmissão de estresse para o osso
Revisões sistemáticas indicam que abutment de zircônia apresentam taxas de complicação biológica ligeiramente superiores em comparação com titânio, embora as diferenças não sejam estatisticamente significativas na maioria dos estudos (Sanz-Martín et al., 2022). Para aplicações posteriores de alta carga, o titânio continua sendo a escolha mecanicamente superior.
Abutments de Ouro e Liga
Ligas de ouro fundido e abutments de cobalto-cromo servem aplicações especializadas na odontologia de implantes.
Abutments de Liga de Ouro:
Excelente fundibilidade para formas personalizadas complexas
Biocompatibilidade e tolerância tecidual
Características de desgaste favoráveis contra a dentição oposta
Custo mais alto e indicações limitadas na prática moderna
Abutments de Cobalto-Cromo:
Alta resistência para situações de diâmetro estreito
Alternativa econômica a metais preciosos
Compatibilidade de fresagem CAD/CAM
Potencial para reações alérgicas em pacientes sensíveis
Pesquisas recentes examinando pilares de cobalto-cromio-molibdênio sugerem que o Co-Cr-Mo fresado a frio pode oferecer características favoráveis de distribuição de estresse, embora o titânio mantenha um desempenho geral superior (Alagarsamy et al., 2024).
Critérios de Seleção de Material
A seleção do material de pilar adequado requer um equilíbrio de múltiplos fatores:
Fator | Pilar de Titânio | Pilar de Zircônia |
Estética | Moderada (cor metálica) | Excelente (cor do dente) |
Força | Excelente | Bom (cuidado posterior) |
Resposta do tecido mole | Bom | Excelente (menos placa) |
Preservação óssea | Bom | Um pouco melhor (alguns estudos) |
Custo | Moderado | Maior |
Recuperabilidade | Excelente | Bom (manipulação cuidadosa) |
Diretrizes de Decisão:
Zonas anteriores com tecido fino: Zirconia preferida por estética
Regiões posteriores de alta carga: Titânio recomendado por resistência
Restaurações em arco completo: Titânio ou base de Ti por confiabilidade
Pacientes com sensibilidades a metais: Zirconia ou titânio (comercialmente puro)
Procedimento de Pino de Implante Dentário (Passo a Passo)
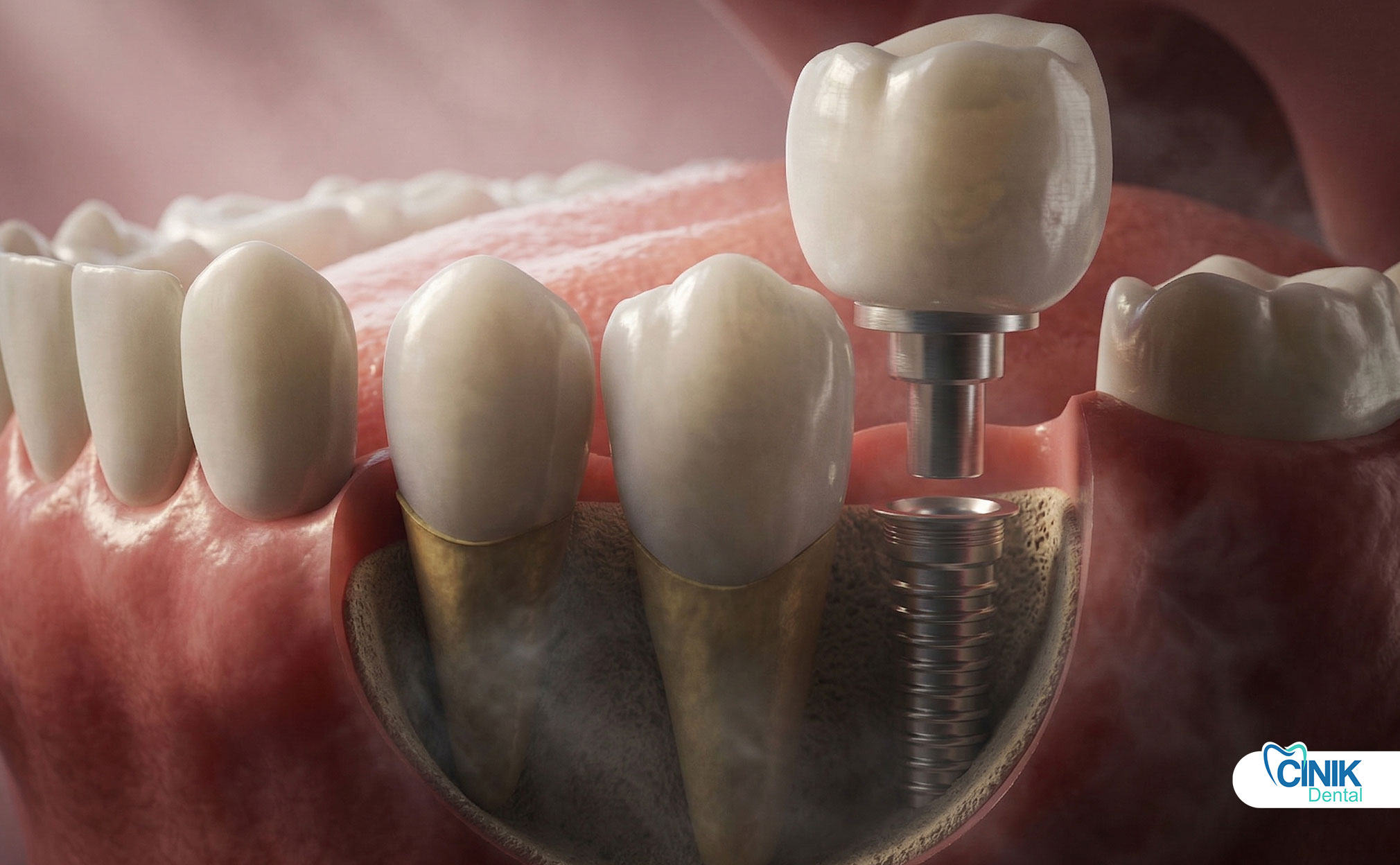
O pino é colocado após a osseointegração e antes da colocação da coroa final. O procedimento envolve a exposição do implante, fixação do pino, cicatrização de tecidos moles e impressão final para confecção da coroa.
Tempos de Colocação do Pino
O tempo de colocação do pino depende do protocolo cirúrgico e dos requisitos de cicatrização.
Cirurgia em Uma Fase:
Implante e pino de cicatrização colocados simultaneamente
Elimina o segundo procedimento cirúrgico
Exige estabilidade primária adequada na colocação
Adequado para casos selecionados com boa qualidade óssea
Cirurgia em Duas Fases:
Implante coberto durante a cicatrização inicial (3-6 meses)
A segunda cirurgia expõe o implante e coloca o pilar de cicatrização
Permite a osseointegração não perturbada
Protocolo padrão para a maioria das situações clínicas
A fase de cicatrização permite a integração óssea (osseointegração) para estabelecer uma base sólida antes da carga funcional. A carga prematura arrisca a falha do implante e a estabilidade comprometida.
Passos Clínicos
Passo 1: Exposição do Implante (Protocolo em Duas Fases)
O clínico faz uma pequena incisão sobre o local do implante para expor o parafuso de cobertura do implante. A anestesia local garante o conforto do paciente durante esse procedimento cirúrgico menor. O parafuso de cobertura é removido, revelando a conexão interna do implante.
Passo 2: Colocação do Pilar de Cicatrização
Um pilar de cicatrização é selecionado com base na espessura do tecido e no perfil de emergência desejado. O pilar é aparafusado no implante com um torque predeterminado (tipicamente 10-15 Ncm). Este componente permanece em posição por 1-2 semanas enquanto o tecido mole cicatriza ao seu redor.
Passo 3: Maturação do Tecido Mole
O tecido gengival cicatriza ao redor do pilar de cicatrização, formando uma
Uma vez que a cicatrização do tecido está completa, o clínico remove o componente de cicatrização e coloca o componente definitivo. Os critérios de seleção incluem:
Tipo de retenção (cimento vs. parafuso)
Material (titânio vs. zircônia)
Angulação (reta vs. angular)
Altura da manga (medição da espessura do tecido)
Design do perfil de emergência
O componente final é torcido às especificações do fabricante (tipicamente 20-35 Ncm) para garantir estabilidade mecânica.
Passo 5: Procedimentos de Impressão
Com o componente final no lugar, o clínico faz uma impressão para capturar a posição e a orientação exatas para a fabricação em laboratório. A digitalização ou materiais de impressão tradicionais registram a posição do componente em relação aos dentes adjacentes e à dentição oposta.
Passo 6: Fabricação e Entrega da Coroa
O laboratório dental fabrica a coroa para se ajustar ao design específico do componente. Após a conclusão, a coroa é cimentada ao componente ou parafusada no lugar, completando a restauração.
Cronograma de Cicatrização e Recuperação
Entender o cronograma ajuda os pacientes a definir expectativas realistas:
Fase | Duração | Atividades |
Implantação de osseointegração | 3-6 meses | Cicatrização óssea, sem mastigação no local |
Colocação de pilar de cicatrização | 1-2 semanas | Modelagem de tecido mole, desconforto mínimo |
Colocação de pilar final | Mesma dia | Pilar fixado, impressão realizada |
Fabricação da coroa | 1-3 semanas | Fabricação em laboratório |
Entrega final da coroa | Visita única | Cimentação ou fixação por parafuso |
O tempo total de tratamento desde a colocação do implante até a coroa final varia normalmente de 4 a 9 meses, dependendo da qualidade do osso, resposta de cicatrização e complexidade do caso.
Desenhos de Conexão Implante–Pilar
O design da conexão afeta a estabilidade, micro vazamentos e o sucesso a longo prazo. Conexões internas oferecem desempenho biomecânico superior em comparação com designs externos, com conexões de morse em forma de tronco proporcionando vedação bacteriana ideal.
Conexão Hexagonal Externa
A conexão hexagonal externa representa o design original da interface implante-abutment. Uma projeção hexagonal se estende acima da plataforma do implante, engajando um recesso hexagonal correspondente no abutment.
Características:
Design simples que facilita a transferência de torque rotacional durante a colocação
Hexágono visível acima da plataforma do implante
O parafuso passa pelo abutment para o corpo do implante
Historicamente difundido, mas em declínio nos sistemas modernos
Limitações:
Área de contato superficial menor em comparação com designs internos
Maior concentração de estresse no parafuso
Maior potencial de microgap na interface implante-abutment
Resistência reduzida a forças laterais
Pesquisas utilizando análise de estresse fotoelástica demonstram que conexões externas concentram tensões no nível do osso crestal e componentes do implante, potencialmente aumentando o risco de complicações mecânicas (Dave, 2023).
Conexão Hexagonal Interna
Conexões hexagonais internas invertem a geometria, colocando a característica hexagonal dentro do corpo do implante. O abutment apresenta uma projeção hexagonal correspondente que envolve essa característica interna.
Vantagens:
Uma área de contato de superfície maior melhora a estabilidade
O parafuso está protegido dentro do corpo do implante
Melhor distribuição de estresse para o osso circundante
Redução do afrouxamento do parafuso em comparação com designs externos
O design de hexágono interno representa uma melhoria biomecânica significativa em relação às conexões externas. O engajamento mais profundo e a posição protegida do parafuso aumentam a estabilidade a longo prazo, especialmente sob condições de carga descentrada comuns durante a mastigação.
Cone Morse (Conexão Cônica)
A conexão de cone Morse apresenta uma interface cônica com ângulos de conicidade precisos (normalmente 5-6 graus) que criam um selamento com bloqueio por fricção. Este design combina as características anti-rotacionais das conexões internas com as propriedades de selamento bacteriano dos encaixes de conicidade de precisão.
Benefícios biomecânicos:
Interface soldada a frio por meio de altos níveis de fricção
Aperto progressivo sob cargas funcionais (assentamento do pilar)
Microgap mínimo na interface implante-pilar
Excelente selo bacteriano reduzindo microinfiltração
Distribuição superior de estresse em comparação com designs de plataforma plana
A pesquisa sobre análise de elementos finitos confirma que as conexões de cone Morse demonstram padrões de estresse favoráveis. Sob carga compressiva, o assentamento do pilar reduz o microgap, permitindo que os componentes funcionem como uma única unidade. Isso limita microvazamentos enquanto melhora a resistência à rotação e ao torques de flexão (Alagarsamy et al., 2024).
Estudos comparando tipos de conexão revelam que os designs de cone Morse concentram tensões longe do osso crestal, potencialmente preservando níveis de osso marginal ao longo do tempo. A interface cônica redireciona as forças mais para dentro do corpo do implante, reduzindo concentrações de estresse crestal.
Conceito de Mudança de Plataforma
A mudança de plataforma refere-se ao uso de um pilar com um diâmetro menor do que a plataforma do implante, criando um deslocamento horizontal na interface implante-pilar.
Justificativa Biológica:
Desloca a junção implante-pilar para longe do pico do osso
Reduz a infiltração de células inflamatórias em direção ao osso
Mantém a largura biológica com menos reabsorção do osso crestal
Melhora o selamento de tecidos moles através do deslocamento horizontal
A pesquisa indica que a mudança de plataforma pode reduzir a perda de osso crestal em aproximadamente 0,5-1,0 mm em comparação com restaurações compatíveis com a plataforma. O deslocamento move o microgap, um potencial caminho para infiltração bacteriana, lateralmente para longe da interface crítica osso-implante.
Aplicação Clínica:
Particularmente benéfico em zonas estéticas
Útil para manter a altura da papila entre implantes
Aplicável à maioria dos sistemas de implantes de conexão interna
Requer seleção de pilar específica em relação ao diâmetro do implante
Complicações Relacionadas aos Pilar de Implante
As complicações são incomuns, mas podem afetar os resultados a longo prazo. Questões mecânicas incluem afrouxamento e fratura do parafuso, complicações biológicas envolvem peri-implantite, e problemas estéticos incluem recessão tecidual e perfis de emergência inadequados.
Complicações Mecânicas
Afrouxamento do Parafuso:
O afrouxamento do parafuso representa a complicação mecânica mais comum, ocorrendo em 1-6% dos casos, dependendo do tipo de conexão. As causas incluem aplicação inadequada de torque, sobrecarga oclusal, componentes com ajuste inadequado e designs hexagonais externos.
Estratégias de prevenção incluem:
Aplicação precisa de torque com ferramentas calibradas
Seleção de conexão interna sempre que possível
Gestão da carga oclusal (evitando forças fora do eixo)
Manutenção regular e verificação de torque
Fratura do Pilar ou Parafuso:
As taxas de fratura variam de 1,2% a 8% em estudos clínicos, com maior incidência em regiões posteriores e com pilares de zircônia (Sanz-Martín et al., 2022) . Os fatores de risco incluem:
Implantes de diâmetro estreito em áreas de alta carga
Pilares de zircônia com paredes finas ou conexões externas
Designs de troca de plataforma (aumento da concentração de estresse)
Hábitos parafuncionais (bruxismo, apertamento)
Desajuste de Componentes:
Fendas microscópicas entre componentes, mesmo dentro das tolerâncias do fabricante, podem levar a micromovimentação, corrosão por fretting e complicações biológicas. A fabricação de precisão e a compatibilidade de componentes verificada são essenciais.
Complicações Biológicas
Peri-implantite:
A peri-implantite envolve inflamação dos tecidos moles com perda óssea progressiva ao redor de um implante osseointegrado. Os fatores de risco relacionados ao pilar incluem:
Restos de cimento subgengival (restaurações retidas por cimento)
Superfícies rugosas dos pilares promovendo acúmulo de placa
Perfis de emergência inadequados complicando o acesso à higiene
Microvazamento na interface implante-pilar
Research comparing titanium and zirconia abutments shows that zirconia exhibits less plaque accumulation due to lower surface energy, potentially reducing biological complication risks (Pandey et al., 2019) . However, systematic reviews indicate no significant difference in long-term biological outcomes between materials when proper protocols are followed.
Soft Tissue Inflammation:
Mucositis (reversible inflammation) and peri-implantitis (irreversible bone loss) represent the spectrum of biological complications. Bleeding on probing is slightly more prevalent around titanium abutments compared to zirconia, though differences are often not statistically significant (Sanz-Martín et al., 2022) .
Esthetic Complications
Improper Emergence Profile:
An abutment that is too narrow or too wide for the clinical situation creates unnatural tissue contours. Narrow abutments allow tissue collapse, while overly wide abutments compress blood supply and cause recession.
Gum Recession:
Soft tissue recession exposes the implant-abutment junction or even the implant platform, creating aesthetic disasters and biological risks. Causes include:
Thin tissue biotypes with inadequate blood supply
Overly bulky abutments compressing tissue
Improper abutment angulation creating leverage forces
Volume inadequado de tecido mole na colocação
Metal à vista:
Os pilares de titânio em biotipos de tecido fino podem criar uma sombra cinza visível através da gengiva. Esta "linha cinza" compromete a estética na zona do sorriso. Os pilares de zircônia ou os designs de base de titânio com estruturas superiores de cerâmica eliminam essa preocupação.
Vantagens da Escolha Adequada do Pilares
A escolha correta do pilar melhora a função, a estética e a longevidade. Os benefícios incluem estabilidade protética aprimorada, melhor eficiência de mastigação, aparência natural e sucesso a longo prazo do implante.
Selecionar o pilar apropriado para cada situação clínica traz vantagens significativas em múltiplos domínios:
Estabilidade Protética Aprimorada:
A seleção adequada do pilar garante estabilidade mecânica sob cargas funcionais. Conexões internas e escolhas de materiais apropriadas minimizam o afrouxamento dos parafusos e a fratura de componentes. Pesquisas demonstram que conexões do tipo Morse e pilares de titânio em áreas de alta carga proporcionam desempenho mecânico ideal (Alagarsamy et al., 2024).
Melhor Eficiência de Mastigação:
O design ideal do pilar transfere as forças oclusais de maneira eficiente para o implante e o osso circundante. A distribuição adequada de carga permite que os pacientes mastiguem com confiança, aproximando-se da função da dentição natural. Pesquisas biomecânicas confirmam que conexões bem projetadas entre implante e pilar suportam forças mastigatórias (200-300 N em regiões posteriores) sem concentrações excessivas de estresse.
Aparência Natural:
Pilares personalizados com perfis de emergência apropriados criam restaurações indistinguíveis de dentes naturais. Pilares de zircônia em zonas estéticas eliminam a visibilidade do metal, enquanto formas precisamente contornadas sustentam a arquitetura dos tecidos naturais. Estudos mostram que a cor do tecido mole ao redor dos pilares de zircônia combina melhor com dentes naturais do que as alternativas de titânio (Sanz-Martín et al., 2022).
Sucesso a Longo Prazo do Implante:
A seleção adequada do pilar contribui para as documentadas taxas de sobrevivência a longo prazo de 95-98% dos implantes dentários. Ao minimizar complicações mecânicas, inflamação biológica e falhas estéticas, a escolha apropriada do pilar protege o investimento do paciente e a saúde bucal por décadas.
Manutenção Simplificada:
As seleções de pilares retidos por parafuso permitem a recuperabilidade futura para manutenção profissional, substituição de componentes ou modificação. Essa "manutenibilidade" estende a vida útil funcional da restauração e reduz custos a longo prazo.
Implante Dentário, Pilar, vs Coroa vs Implante (Diferenças Chave)
Cada componente tem um papel distinto no sistema de implante. O implante atua como a raiz no osso, o pilar serve como o conector acima da gengiva, e a coroa funciona como a substituição visível do dente.
Componente | Função | Localização | Opções de Material | Longevidade |
Elemento do implante | Atua como raiz artificial, fornece ancoragem no osso | Dentro do osso da mandíbula (submerso ou transgingival) | Titânio (comercialmente puro ou liga), Zircônia (cerâmica) | 20+ anos com os devidos cuidados |
Pilar | Conecta o implante à prótese, transfere cargas, molda tecidos | Acima da linha da gengiva, através do tecido mole | Titânio, Zircônia, Liga de ouro, Co-Cr | Normalmente coincide com a vida útil do implante |
Coroa | Restaura a anatomia visível do dente, permite mastigação, fornece estética | Acima do pilar, visível na boca | Porcelana fundida em metal, Todo cerâmico, Zircônia, Composto | 10-15 anos (substituível) |
Interdependência Funcional:
Esses três componentes funcionam como um sistema integrado. O implante fornece a base, mas sem o pilar, nenhuma prótese pode ser fixada. O pilar transfere forças, mas sem a coroa, nenhuma função de mastigação é restaurada. A coroa fornece estética, mas sem suporte adequado do pilar, não pode suportar cargas funcionais.
Considerações de Substituição:
Implante: Raramente substituído; requer remoção cirúrgica e nova colocação
Pilar: Substituível se danificado ou para atualização estética (projectos com parafuso)
Coroa: Rotineiramente substituível sem perturbar o implante ou pilar
Entender essas distinções ajuda os pacientes a apreciar por que a escolha do pilar é tão crítica quanto a marca do implante ou o material da coroa.
Quem Precisa de um Pilar para Implante Dentário?
Qualquer pessoa que receba uma restauração de implante dentário requer um pilar. Isso inclui pacientes com dentes únicos ausentes, múltiplos dentes ausentes e aqueles que necessitam de restaurações de arco completo.
Indicações
Substituição de Dente Único:
Pacientes com dentes individuais ausentes devido a trauma, cárie ou ausência congênita requerem coroas suportadas por implante. Cada restauração de dente único precisa de um implante, um pilar e uma coroa. A escolha do pilar depende da posição do dente (estética vs. posterior), espessura do tecido e requisitos oclusais.
Múltiplos Dentes Ausentes:
Pacientes com vários dentes ausentes podem receber pontes suportadas por implante. Estas restaurações usam múltiplos implantes (geralmente um por dente ausente ou espaçamento estratégico) com pilares suportando uma prótese conectada. Pilares multi-unidade podem ser usados para paralelizar conexões de implante e simplificar a fabricação da prótese.
Restaurações de Arco Completo:
Pacientes edêntulos ou aqueles que necessitam de reabilitação de arco completo se beneficiam de próteses fixas ou removíveis suportadas por implante. Os protocolos All-on-4 e All-on-6 usam 4-6 implantes por arco com pilares multi-unidade suportando uma ponte de arco completo. Cada implante requer um pilar, embora os designs multi-unidade reduzam a complexidade da gestão de componentes individuais.
Cenários Clínicos Específicos Requerendo Considerações Especiais de Pilar:
Cenário | Consideração do Pilar | Justificativa |
Linha de sorriso alta | Pilar de zircônia ou base de titânio | Estética crítica, metal não deve aparecer |
Biotipo de tecido fino | Zircônia personalizada com perfil côncavo | Preservar suprimento sanguíneo, prevenir recessão |
Mau posicionamento do implante | Pilar angular (15°-30°) | Alinhamento correto para prótese |
Bruxismo/Oclusão intensa | Titânio, diâmetro largo | Prioridade de resistência mecânica |
Margem subgengival profunda | Design retido por parafuso | Evitar restos de cimento |
Espaço interoclusal limitado | Pilar de baixo perfil | Restrições de espaço |
Contraindicações para colocação imediata de pilares:
Estabilidade primária do implante insuficiente
Qualidade óssea comprometida exigindo enxerto
Infecção ativa no sítio do implante
Condições sistêmicas descontroladas afetando a cicatrização
Tendências Futuras na Tecnologia de Pilares de Implante
A odontologia digital está transformando o design e a precisão dos pilares. As tendências emergentes incluem personalização avançada de CAD/CAM, implantologia guiada por IA e biomateriais inovadores com maior biocompatibilidade.
Personalização CAD/CAM
O design e a fabricação assistidos por computador revolucionaram a fabricação de abutment. Os desenvolvimentos atuais incluem:
Tecnologia de Impressão Digital:
Scanners intraorais capturam a posição do implante e a arquitetura do tecido circundante com precisão em nível micrométrico. Esse fluxo de trabalho digital elimina os materiais tradicionais de impressão, melhorando o conforto do paciente e reduzindo as variáveis de laboratório.
Fabricação de Precisão:
Centros de fresagem fabricam abutments personalizados a partir de blocos sólidos de titânio ou zircônia com precisão inatingível por meio de fundição. A fresagem de cinco eixos cria perfis de emergência complexos e contornos anatômicos otimizados para pacientes individuais.
Planejamento de Tratamento Virtual:
Plataformas de software permitem que os clínicos visualizem a restauração final antes da cirurgia, planejando a posição do implante e a seleção do abutment para resultados ideais. Essa abordagem
Algoritmos de aprendizado de máquina analisam fatores específicos do paciente (densidade óssea, forças de mordida, biotipo tecidual) para recomendar a seleção ideal de pilar. Esses sistemas integram dados clínicos com bancos de dados de resultados para prever probabilidades de sucesso para diferentes escolhas de pilar.
Colocação Robótica:
Sistemas robóticos cirúrgicos executam a colocação de implantes com precisão além da capacidade humana. Esses sistemas planejam a posição de emergência do pilar antes da cirurgia, garantindo que a angulação do implante corresponda ao resultado protético planejado.
Design Automatizado:
Software de CAD impulsionado por IA sugere designs de pilares com base em impressões digitais, reduzindo o tempo de design e otimizando parâmetros biomecânicos. Esses sistemas aprendem com casos de sucesso para refinar continuamente as recomendações de design.
Inovação em Biomateriais
A pesquisa continua em materiais avançados para a fabricação de pilares:
Biocompatibilidade Aprimorada:
Modificações na superfície, incluindo limpeza a plasma de argônio, microtexturização a laser e revestimentos bioativos, visam melhorar a aderência dos tecidos moles e reduzir a adesão bacteriana. Estudos mostram que pilares de titânio tratados com argônio a plasma apresentam menor perda óssea em comparação com alternativas limpas a vapor (Sanz-Martín et al., 2022).
Aderência Bacteriana Reduzida:
A pesquisa em ciência de materiais foca nas propriedades de superfície que resistem ao acúmulo de placa. A energia de superfície mais baixa da zircônia já demonstra uma adesão reduzida da placa em comparação com o titânio. Desenvolvimentos futuros podem incorporar tratamentos de superfície antimicrobianos ou modificações em nanoescala que inibem a colonização bacteriana.
Sistemas de Materiais Híbridos:
Os pilares baseados em titânio representam o estado atual da tecnologia híbrida, mas desenvolvimentos futuros podem incluir materiais graduados funcionalmente que transitam da resistência metálica na interface do implante para a estética cerâmica no nível do tecido dentro de um único componente.
Materiais Inteligentes:
Pesquisas exploram materiais que respondem a condições ambientais, cerâmicas autorreparadoras, ligas adaptativas ao estresse ou superfícies que liberam agentes antimicrobianos em resposta a desafios bacterianos. Embora ainda estejam em desenvolvimento, essas inovações podem transformar o desempenho do pilar.
Perguntas Frequentes
O Pilares é Colocado Durante a Cirurgia de Implante?
Às vezes, mas muitas vezes após a fase de cicatrização. Protocolos de uma etapa colocam um pilar de cicatrização simultaneamente com o implante, enquanto os protocolos de duas etapas aguardam de 3 a 6 meses para a osteointegração antes da colocação do pilar.
O timing depende de múltiplos fatores:
Estabilidade primária: Implantes com alto torque de inserção podem receber pilares imediatos
Qualidade do osso: Osso denso permite carga imediata; osso fraco requer cicatrização
Demandas estéticas: Abutments provisórios imediatos mantêm o contorno dos tecidos em áreas visíveis
Fatores do paciente: Saúde sistêmica, estado de tabagismo e conformidade influenciam as decisões
A colocação do abutment dói?
Desconforto mínimo com anestesia local. O procedimento requer apenas manipulação de tecidos moles, não cirurgia óssea, resultando em menos desconforto pós-operatório do que a colocação inicial do implante.
Os pacientes geralmente relatam:
Sensação de pressão durante o aperto do parafuso
Leve dor por 24-48 horas após o procedimento
Sem inchaço significativo em comparação com a cirurgia de implante
Retorno às atividades normais imediatamente
Analgésicos de venda livre gerenciam efetivamente qualquer desconforto pós-operatório.
Quanto tempo dura um abutment?
Normalmente tanto quanto o implante com o cuidado adequado. Os abutments são projetados para serviço permanente, embora possam exigir substituição se danificados ou para atualizações estéticas.
Fatores de longevidade incluem:
Seleção de material (titânio raramente se fratura; zircônia tem menor resistência à fratura)
Gestão de carga oclusal
Manutenção da higiene oral
Manutenção profissional regular
Designs retidos por parafuso permitem substituição se necessário
Estudos demonstram que os pilares de titânio CAD/CAM mantêm estabilidade e saúde dos tecidos moles ao longo de períodos de acompanhamento de 13 anos (Alagarsamy et al., 2024).
Os Pilares Podem Ser Substituídos?
Sim, especialmente em caso de dano ou revisão estética. Os pilares retidos por parafuso são projetados para serem recuperáveis, permitindo a substituição sem perturbar o implante.
Indicações de substituição incluem:
Deslocamento do parafuso que não pode ser corrigido por reafrouxamento
Fratura ou dano do pilar
Atualização estética (mudando de titânio para zircônia)
Mudanças nos tecidos que requerem perfil de emergência modificado
Modificação da prótese que requer tipo de retenção diferente
O procedimento de substituição é simples: o parafuso protético é removido, o pilar existente é desapertado e o novo pilar é colocado com torque apropriado. A coroa pode exigir modificação ou refação para se ajustar ao novo pilar.
Conclusão: Por Que o Pilar É a Chave para o Sucesso do Implante
O pilar do implante dental não é apenas um conector, é um determinante crítico da estabilidade biomecânica, resultado estético e sucesso a longo prazo do implante.
O pilar representa o nexo entre o fixador de implante escondido e a restauração visível. Sua seleção influencia cada aspecto dos resultados do tratamento:
Integridade Biomecânica: O pilar transfere as forças de mastigação, distribui tensões e mantém a estabilidade mecânica. Pesquisas confirmam que o design da conexão e a seleção de materiais afetam significativamente os padrões de tensão no osso circundante e nos componentes do implante. Conexões internas, particularmente designs de cone Morse, oferecem eficiência biomecânica superior em comparação com alternativas externas (Dave, 2023).
Harmonia Biológica: O pilar molda a arquitetura dos tecidos moles e mantém o selamento biológico protegendo o osso subjacente. As escolhas de materiais entre titânio e zircônia envolvem compensações entre resistência mecânica e resposta biológica, com evidências atuais apoiando ambos os materiais quando aplicados corretamente (Sanz-Martín et al., 2022).
Integração Estética: O design personalizado do pilar cria perfis de emergência naturais que tornam as restaurações indistingüíveis da dentição natural. Na zona estética, pilares de zircônia eliminam a transparência do metal, enquanto o contorno preciso apoia a manutenção da papila e a harmonia do tecido.
Manutenibilidade a Longo Prazo: As seleções de pilares retidos por parafuso permitem a recuperação futura para manutenção, modificação ou substituição de componentes. Essa "compatibilidade futura" protege o investimento do paciente e estende a vida útil da restauração funcional.
À medida que a odontologia digital avança, o design de pilares continua a evoluir em direção à otimização específica para o paciente. A tecnologia CAD/CAM permite a fabricação de precisão adaptada à anatomia individual, enquanto a pesquisa em biomateriais busca superfícies que melhoram a integração do tecido e resistem à colonização bacteriana.
Para clínicos e pacientes, entender o papel do pilar transforma-o de uma consideração secundária em um ponto de decisão crítico. O implante pode fornecer a fundação, mas o pilar determina quão bem essa fundação suporta a restauração final. Na complexa interação de fatores que determinam o sucesso do implante, o pilar se destaca como o componente central que liga biologia, mecânica e estética.
Referências
Alagarsamy, S., et al. "Influência de diferentes materiais de pilares personalizados na distribuição de estresse de diferentes conexões internas de implante-pilar: análise de elementos finitos." BMC Oral Health, vol. 24, no. 1, 2024, p. 277.
Dave, Manas. "EBD destaque: Eficiência bio-mecânica de diferentes conexões de implante-pilar." Evidence-Based Dentistry, vol. 24, no. 3, 2023, pp. 84-85.
Nie, H., et al. "Influência de um novo conceito de design de pilar na biomecânica do osso peri-implante, componentes de implante e formação de microfendas: uma análise de elementos finitos." BMC Oral Health, vol. 23, 2023, p. 277.
Pandey, R., et al. "Efeito de diferentes materiais de pilares (zirconia ou titânio) na altura do osso crestal em 1 ano." Journal of International Society of Preventive and Community Dentistry, vol. 9, no. 6, 2019, pp. 574-579.
Sanz-Martín, I., et al. "Comparação dos Resultados Clínicos de Pilares de Implante de Titânio e Zircônia: Uma Revisão Sistemática de Revisões Sistemáticas." Jornal de Medicina Clínica, vol. 11, no. 17, 2022, p. 5107.