Die Entfernung des Zahnnervs stellt ein spezialisiertes endodontisches Verfahren dar, das infiziertes oder beschädigtes Pulpa-Gewebe aus dem Inneren des Zahns entfernt. Zahnärzte nennen diesen Prozess Wurzelkanalbehandlung. Das Verfahren rettet jedes Jahr Millionen natürlicher Zähne, indem es die Infektionsquelle entfernt und gleichzeitig die äußere Zahnstruktur bewahrt.
Die moderne Zahnmedizin verlässt sich stark auf diesen Eingriff. Endodontische Therapie gilt als eines der häufigsten zahnmedizinischen Verfahren weltweit. Aktuelle epidemiologische Daten zeigen, dass Zahnärzte jährlich Millionen dieser Behandlungen in entwickelten Ländern durchführen. Die Prävalenz spiegelt sowohl die hohe Inzidenz von Karies als auch die Erfolgsraten wider, die diesen Ansatz für viele Patienten gegenüber einer Extraktion bevorzugenswert machen.
Der Hauptzweck dieses Artikels verbindet klinische Wissenschaft mit praktischem Patientenverständnis. Die Leser werden die biologischen Mechanismen hinter Pulpaerkrankungen kennenlernen. Sie werden verstehen, warum Zahnärzte in bestimmten klinischen Szenarien die Entfernung des Nervs empfehlen. Am wichtigsten ist, dass sie entdecken werden, wie moderne Technologien dieses Verfahren von einem gefürchteten Eingriff in eine vorhersehbare, komfortable Behandlungsoption verwandelt haben.
Das Verfahren zur Entfernung des Zahnnervs befasst sich mit pathologischen Zuständen innerhalb des Pulpa-Raums. Diese Zustände umfassen irreversible Pulpitis, nekrotisches Pulpa-Gewebe und periapikale Infektionen. Wenn sie unbehandelt bleiben, führen diese Zustände zur Bildung von Abszessen, Knochenverlust und schließlich zum Zahnverlust. Eine frühzeitige Intervention verhindert diese Komplikationen und erhält die natürliche Zahnreihe des Patienten.
Welche Anatomie bildet den Zahnnerv- und Pulpa-Komplex?
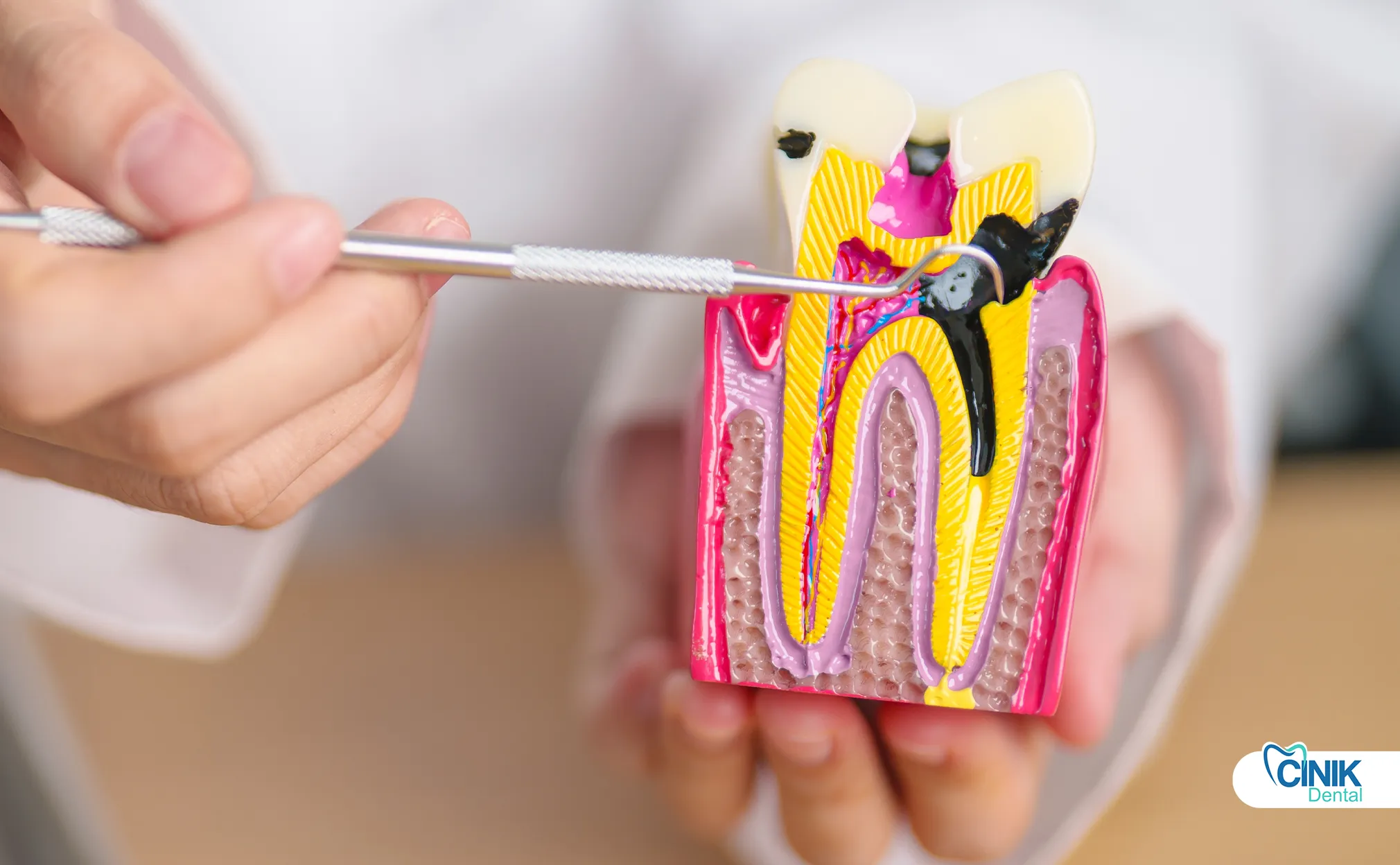
Der Zahnnerv-Komplex besteht aus Zahnschmelz, Dentin, Pulpa-Raum und Wurzelkanälen. Die Pulpa enthält Nerven, Blutgefäße und Bindegewebe, die die sensorische Funktion und die Entwicklungsunterstützung während der Zahnformung bieten.
Das Verständnis der Zahn-Anatomie hilft den Patienten zu begreifen, warum die Entfernung des Nervs notwendig wird. Der Zahn besteht aus mehreren unterschiedlichen Schichten, die jeweils spezifische biologische Funktionen erfüllen.
Die äußerste Schicht, der Zahnschmelz, besteht aus der härtesten Substanz im menschlichen Körper. Diese kristalline Struktur schützt den Zahn vor mechanischen Schäden und chemischer Erosion. Unter dem Zahnschmelz liegt Dentin, ein verkalktes Gewebe, das mikroskopisch kleine Tubuli enthält. Diese Tubuli leiten sensorische Signale aus der äußeren Umgebung in den zentralen Pulpa-Raum.
Die Pulpa beherbergt die Zahnpulpa, ein weiches Bindegewebe, das das neurovaskuläre Bündel enthält. Laut Niki et al. (2025) enthält die Pulpa zwei Hauptnerventypen, die das Zahngewebe innervieren: autonome Fasern und afferente sensorische Fasern. Die sympathischen autonomen Fasern stammen aus dem oberen zervikalen Ganglion und regulieren den Blutfluss durch das arterioläre glatte Muskelgewebe. Die afferenten sensorischen Fasern stammen von den maxillären und mandibulären Ästen des trigeminalen Nervs. Diese sensorischen Fasern übertragen Schmerz-, Temperatur- und Drucksignale zum Gehirn.
Die Zahnpulpa enthält Odontoblasten, spezialisierte Zellen, die während der gesamten Lebensdauer des Zahns Dentin produzieren. Diese Zellen kleiden die Pulpenkammer aus und erstrecken Prozesse in die dentinalen Tubuli. Blutgefäße innerhalb der Pulpa liefern Nährstoffe und Sauerstoff. Lymphgefäße leiten Abfallprodukte ab und unterstützen die Immunüberwachung.
Während der Zahnentwicklung spielt die Pulpa eine entscheidende Rolle. Sie stimuliert die Wurzelbildung und den Zahndurchbruch. Sobald der Zahn jedoch ausgereift ist, nimmt die funktionale Bedeutung der Pulpa ab. Ein vollständig entwickelter Zahn kann ohne die Pulpa überleben, da das parodontalen Ligament und das umgebende Gewebe ausreichende Unterstützung bieten. Diese biologische Realität ermöglicht es Zahnärzten, erkrankte Pulpa zu entfernen, ohne die langfristige Lebensfähigkeit des Zahns zu gefährden.
Das Alter verändert die Pulpa erheblich. Forschungen von Carvalho und Lussi (2017) zeigen, dass die Zellendichte zwischen dem 20. und 70. Lebensjahr um etwa 50 % abnimmt. Die Pulpa unterliegt einer Fibrose und sammelt Kollagenfasern an, während die Patienten älter werden. Blutgefäße und Nerven degenerieren fortschreitend. Diese Veränderungen erklären, warum ältere Patienten manchmal weniger Schmerzen bei tiefen Karies empfinden, trotz umfangreicher Pulpa-Beteiligung.
Was verursacht Schäden und Infektionen des Zahnnervs?
Tiefe Zahnkaries, Zahnfrakturen, wiederholte zahnärztliche Eingriffe und fehlerhafte Restaurationen verursachen Pulpa-Schäden. Bakterien dringen in die Pulpenkammer ein, bilden Biofilme und lösen Entzündungen aus, die zu irreversibler Pulpitis oder Nekrose führen.
Mehrere ätiologische Faktoren tragen zur Pulpa-Pathologie bei. Das Verständnis dieser Faktoren hilft Patienten, Bedingungen zu vermeiden, die eine Nerventfernung erforderlich machen.
Tiefe Zahnkaries stellt die häufigste Ursache für Pulpa-Erkrankungen dar. Wenn Karies durch den Zahnschmelz und das Dentin eindringen, erreichen sie die Pulpenkammer. Bakterien kolonisieren das Gewebe und lösen entzündliche Reaktionen aus. Der Körper versucht, die Infektion zu bekämpfen, indem er Immunzellen in das Gebiet sendet. Dieser Entzündungsprozess erhöht den Druck innerhalb der starren Pulpenkammer, komprimiert die Nerven und verursacht Schmerzen.
Zahnfrakturen und Traumata bieten einen weiteren Weg für bakterielle Invasion. Risse ermöglichen es oralen Flüssigkeiten und Mikroorganismen, direkt in die Pulpa zu gelangen. Selbst mikroskopisch kleine Risse, die mit bloßem Auge unsichtbar sind, können Bakterien beherbergen. Wiederholte zahnärztliche Eingriffe belasten ebenfalls die Pulpa. Jede Bohrung entfernt Zahnsubstanz und erzeugt Wärme, die das Pulpa-Gewebe potenziell reizt.
Fehlerhafte Restaurationen schaffen Mikrogaps an der Zahn-Restauration-Schnittstelle. Diese Lücken sammeln Plaque und erlauben bakterielles Austreten. Im Laufe der Zeit erreicht diese sekundäre Karies die Pulpa und verursacht eine Infektion.
Sobald Bakterien in die Pulpa eindringen, bilden sie komplexe Gemeinschaften, die als Biofilme bezeichnet werden. Laut der NIH-Überprüfung zu endodontischen Biofilmen (2023) umfasst die Biofilmbildung vier Hauptphasen: Bildung eines Konditionierungsfilms, bakterielle Adhäsion und Kolonisation, Wachstum und Expansion sowie schließlich Ablösung. Diese Biofilme widerstehen sowohl den Abwehrmechanismen des Wirts als auch antimikrobiellen Behandlungen.
Die Krankheit schreitet durch verschiedene Phasen voran. Die anfängliche bakterielle Invasion verursacht eine reversible Pulpitis. In diesem Stadium ermöglicht die Entfernung des Reizstoffs der Pulpa, sich zu heilen. Eine persistierende Infektion führt jedoch zu einer irreversiblen Pulpitis. Das Pulpa-Gewebe zerfällt, und die Entzündung breitet sich auf das periapikale Gewebe aus. Schließlich nekrotisiert die Pulpa vollständig. Bakterien verlassen dann die Wurzelspitze und infizieren den umgebenden Knochen, wodurch periapikale Läsionen oder Abszesse entstehen.
Enterococcus faecalis spielt eine besonders problematische Rolle bei persistierenden Infektionen. Dieses grampositive Bakterium überlebt unter harten Bedingungen und widersteht Calciumhydroxid, einem gängigen intrakanalen Medikament. Svensäter und Bergenholtz (2004) identifizierten diesen Organismus als eine Hauptursache für Behandlungsfehler, da er in dentinale Tubuli eindringt und Biofilmgemeinschaften aufrechterhält, die einer vollständigen Eliminierung entgehen.
Welche Symptome deuten darauf hin, dass Sie eine Zahn-Nervenentfernung benötigen?
Schwere, anhaltende Zahnschmerzen, Empfindlichkeit gegenüber heißen und kalten Reizen, Schwellungen, Fistelbildung und radiografische Hinweise auf eine Infektion deuten auf die Notwendigkeit einer endodontischen Intervention hin. Zahnärzte bestätigen Diagnosen durch thermische Tests und elektrische Pulpatests.
Patienten sollten spezifische Warnzeichen erkennen, die auf eine Pulpaerkrankung hinweisen. Diese Symptome leiten die Behandlungsentscheidungen und den Zeitpunkt.
Schwere, anhaltende Zahnschmerzen sind der offensichtlichste Indikator. Dieser Schmerz pulsiert oft und verschlechtert sich, wenn Patienten sich hinlegen. Er kann Patienten aus dem Schlaf reißen. Der Schmerz lokalisiert sich typischerweise auf einen bestimmten Zahn, kann jedoch in benachbarte Bereiche ausstrahlen. Spontane Schmerzen ohne Reiz deuten stark auf eine irreversible Pulpitis hin.
Temperaturempfindlichkeit bietet einen weiteren entscheidenden Hinweis. Patienten mit Pulpaerkrankungen erleben oft scharfe, anhaltende Schmerzen beim Konsum von heißen oder kalten Getränken. Der Schmerz hält Minuten an, nachdem der thermische Reiz entfernt wurde. Diese anhaltende Reaktion unterscheidet sich von der normalen Zahnempfindlichkeit, die sich sofort nach Entfernung des Reizes auflöst.
Schwellungen um den betroffenen Zahn deuten auf eine fortgeschrittene Infektion hin. Die Schwellung kann sich auf das Zahnfleischgewebe lokal beschränken oder auf das Gesicht und den Hals ausbreiten. Einige Patienten entwickeln eine Fistel, eine kleine, pimpleartige Drainageöffnung im Zahnfleischgewebe. Diese Fistel stellt den Versuch des Körpers dar, Abszessflüssigkeit abzuleiten. Patienten können einen üblen Ausfluss aus diesen Öffnungen schmecken.
Röntgenaufnahmen zeigen einen Knochenverlust um die Wurzelspitze. Zahnärzte machen periapikale Röntgenaufnahmen oder Cone-Beam-Computertomographie (CBCT)-Scans, um diese Läsionen sichtbar zu machen. Dunkle Bereiche um die Wurzelspitzen deuten auf periapikale Radioluzidität hin, was auf eine Knochenzerstörung durch Infektion hinweist.
Zahnärzte verwenden spezifische diagnostische Tests, um den Zustand der Pulpa zu bestätigen. Thermische Tests wenden Kälte oder Wärme auf die Zahnoberfläche an. Gesunde Zähne reagieren kurzzeitig; kranke Zähne reagieren intensiv und über längere Zeiträume. Elektrische Pulpatests liefern einen milden elektrischen Reiz, um die Nervenlebensfähigkeit zu beurteilen. Ein nicht reaktionsfähiges Ergebnis deutet auf eine nekrotische Pulpa hin.
Perkussionstests klopfen sanft auf den Zahn, um auf periapikale Entzündungen zu prüfen. Schmerzen bei der Perkussion deuten darauf hin, dass sich die Entzündung über die Pulpa hinaus auf das umgebende Parodontalband ausgebreitet hat.
Wie führen Zahnärzte das Verfahren zur Entfernung des Zahnnervs Schritt für Schritt durch?
Zahnärzte folgen einem systematischen Protokoll: Diagnose und Planung, Anästhesie und Isolation, Zugangsvorbereitung, Pulpaentfernung, Reinigung und Formgebung, Kanalfüllung und endgültige Restauration. Moderne Techniken sorgen für den Komfort des Patienten während des 60-90-minütigen Verfahrens.
Die Wurzelkanalbehandlung folgt einer präzisen Abfolge, die darauf abzielt, die Infektion zu beseitigen und das Kanalsystem abzudichten. Das Verständnis dieser Schritte reduziert die Angst der Patienten und verbessert die Zusammenarbeit.
Wie funktioniert die Phase der Diagnose und Behandlungsplanung?
Kliniker untersuchen den Zahn klinisch und radiografisch. Sie machen Röntgenaufnahmen oder CBCT-Scans, um die Kanal-Anatomie und den periapikalen Status sichtbar zu machen. Sie formulieren einen Behandlungsplan basierend auf diesen Ergebnissen.
Der Zahnarzt beginnt mit einer umfassenden klinischen Untersuchung. Sie beurteilen den Zustand des Zahns, überprüfen die Beweglichkeit und bewerten das umliegende Weichgewebe. Sie überprüfen die medizinische Vorgeschichte des Patienten, um Kontraindikationen oder besondere Überlegungen zu identifizieren.
Röntgenaufnahmen liefern wichtige diagnostische Informationen. Standard-periapikale Röntgenbilder zeigen die Wurzelänge, Krümmung und Anzahl der Kanäle. Komplexe Fälle können CBCT-Bilder erfordern. Diese dreidimensionale Ansicht zeigt Kanalverzweigungen, Verkalkungen und periapikale Läsionen, die zweidimensionale Röntgenbilder übersehen.
Wie gewährleisten Anästhesie und Isolation den Komfort des Patienten?
Lokalanästhetikum beseitigt das Schmerzempfinden. Der Kofferdam isoliert den Zahn von Speichel und verhindert bakterielle Kontamination während des Verfahrens.
Zahnärzte verabreichen Lokalanästhesie, um die Nervenleitung zu blockieren. Sie verwenden typischerweise Lidocain oder Articain mit Epinephrin, um die betäubende Wirkung zu verlängern. Die Patienten bleiben wach, fühlen jedoch keinen Schmerz im behandelten Bereich.
Die Gummidammschicht bietet eine kritische Isolation. Dieses dünne Blatt aus Latex oder nicht-Latex-Material bedeckt den Mund, mit Ausnahme eines kleinen Lochs, das den behandelten Zahn freilegt. Der Damm verhindert, dass Speichel in den Kanalraum gelangt. Er schützt auch den Patienten davor, Instrumente oder Spüllösungen zu schlucken.
Wie greifen Kliniker auf das Zahnmark zu und entfernen es?
Der Zahnarzt bohrt eine Zugangshöhle durch die Krone, um die Pulpa zu erreichen. Dann verwenden sie spezialisierte Instrumente, um alle Pulpa-Gewebe aus dem Kammer- und Wurzelkanalsystem zu entfernen.
Die Vorbereitung der Zugangshöhle erfordert Präzision. Der Zahnarzt entfernt das Dach der Pulpa-Kammer, während er die Zahnstruktur bewahrt. Sie verwenden einen Hochgeschwindigkeitsbohrer, um eine Öffnung zu schaffen, die einen geraden Zugang zu den Kanalöffnungen ermöglicht.
Die Entfernung der Pulpa erfolgt unmittelbar danach. Der Zahnarzt führt gezackte Broachen oder Feilen in die Kanäle ein. Sie ziehen diese Instrumente zurück, um das Pulpa-Gewebe zu extrahieren. Rotationsinstrumente mit Nickel-Titan-Feilen dominieren jetzt die moderne Praxis. Diese flexiblen Instrumente navigieren sicherer durch gebogene Kanäle als traditionelle Edelstahlfeilen.
Wie beseitigt die Reinigungs- und Formungsphase Infektionen?
Mechanische Instrumentierung in Kombination mit chemischer Spülung entfernt bakterielle Biofilme und Ablagerungen. Natriumhypochlorit löst organisches Gewebe auf und tötet Mikroorganismen.
Die Reinigungs- und Formungsphase stellt den kritischsten Schritt dar. Der Zahnarzt verwendet zunehmend größere Feilen, um die Kanäle zu erweitern und zu formen. Diese mechanische Aktion entfernt infiziertes Dentin und schafft Platz für Spüllösungen.
Die chemische Spülung folgt jeder Feilenfolge. Die Natriumhypochlorit-Lösung dient als primäres Spülmittel. Diese alkalische Lösung löst Pulpareste auf und zerstört bakterielle Zellwände. Zahnärzte verwenden 2-3% Konzentrationen für primäre Behandlungen. Sie bringen die Lösung mit Spritzen mit seitlich belüfteten Nadeln ein, um zu vermeiden, dass Flüssigkeit durch die Spitze gedrückt wird.
EDTA (Ethylenediamintetraessigsäure) bietet unterstützende Spülung. Dieses Chelatmittel entfernt die anorganische Schmierschicht, die durch Feilen entsteht. Das Entfernen dieser Schicht legt die dentinalen Tubuli frei und verbessert die Kanaldesinfektion.
Moderne Techniken umfassen ultraschallgestützte Spülung und Systeme mit negativem Druck. Diese Methoden verbessern die Penetration des Spülmittels in die Kanaläste und dentinalen Tubuli, wo Bakterien sich verstecken.
Wie füllen und versiegeln Zahnärzte die Kanäle?
Zahnärzte füllen die gereinigten Kanäle mit Guttapercha und Dichtmittel. Diese Füllung verhindert das erneute Eindringen von Bakterien und versiegelt die Spitze gegen periapikale Flüssigkeiten.
Die Wurzelkanalfüllung erfolgt nach gründlichem Trocknen. Der Zahnarzt wählt Guttapercha-Punkte aus, die der endgültigen Dateigröße entsprechen. Guttapercha, ein Naturkautschuk von Bäumen, bietet ein inertes, biokompatibles Füllmaterial.
Dichtstoffe beschichten die Wurzelkanalwände vor der Einlage von Guttapercha. Diese Zemente erzeugen einen Monoblock-Effekt, der die Füllung mit dem Dentin verbindet. Biokeramische Dichtstoffe haben weitgehend traditionelle Harz- oder Zinkoxid-Eugenol-Dichtstoffe ersetzt. Diese auf Calciumsilikat basierenden Materialien dichten besser ab und verursachen weniger Entzündungen.
Der Zahnarzt verdichtet die Guttapercha mit warmen vertikalen Kondensationstechniken oder seitlicher Verdichtung. Er entfernt überschüssiges Material aus der Kammer und platziert einen temporären oder permanenten koronalen Verschluss.
Wie vervollständigt die endgültige Restauration die Behandlung?
Der Zahnarzt setzt eine permanente Füllung oder Krone ein, um die Funktion wiederherzustellen und Brüche zu verhindern. Hintere Zähne benötigen Kronen, um gegen strukturelle Versagen zu schützen.
Die endgültige Restauration hängt vom Zustand und der Lage des Zahns ab. Anteriore Zähne mit minimalem Strukturverlust können Kompositfüllungen erhalten. Hintere Zähne, die eine Wurzelkanalbehandlung durchlaufen, benötigen Vollkronen. Diese Kronen verteilen die Kaubelastungen und verhindern vertikale Brüche.
Welche Materialien und Technologien verwenden Endodontologen heute?
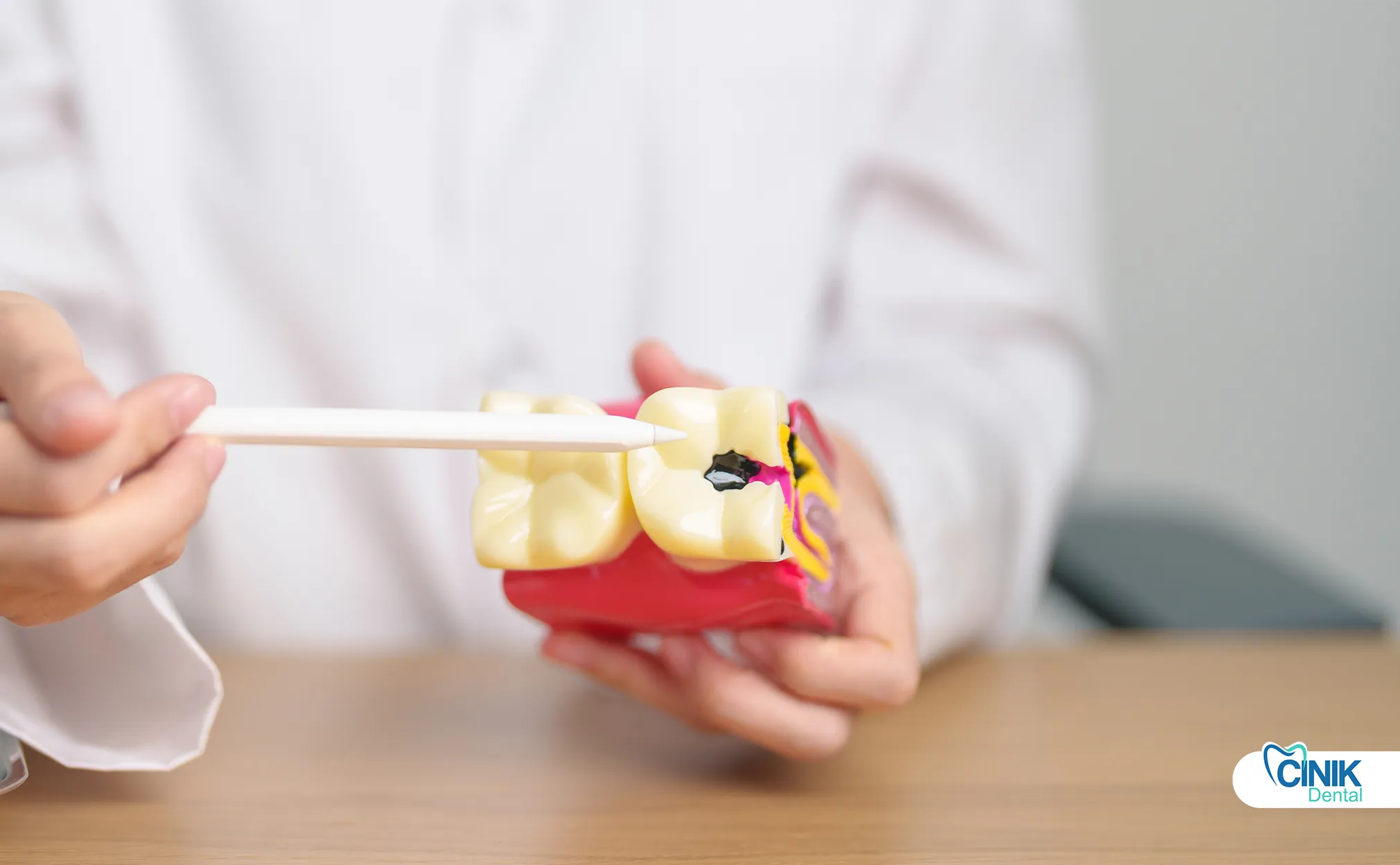
Moderne Endodontie verwendet Nickel-Titan-Rotationsinstrumente, elektronische Apex-Lokalisatoren, zahnärztliche Operationsmikroskope, biokeramische Dichtstoffe und 3D-Bildgebung. Aufkommende Technologien umfassen laserassistierte Desinfektion und regenerative Ansätze.
Die endodontische Technologie hat sich in den letzten zwei Jahrzehnten erheblich weiterentwickelt. Diese Innovationen verbessern die Erfolgsquoten, reduzieren die Behandlungszeit und erhöhen den Patientenkomfort.
Welche traditionellen Materialien bleiben unerlässlich?
Guttapercha bleibt das primäre Füllmaterial. Verschiedene Dichtstoffe gewährleisten apikale und koronale Dichtungen. Edelstahlfeilen erfüllen trotz neuerer Alternativen weiterhin spezifische Zwecke.
Guttapercha füllt seit über einem Jahrhundert Wurzelkanäle. Dieses thermoplastische Material passt sich beim Erhitzen gut an Kanalunregelmäßigkeiten an. Es bleibt über Jahrzehnte stabil, ohne sich abzubauen oder Entzündungen zu verursachen.
Zinkoxid-Eugenol-Dichtstoffe haben über Generationen den Standard gesetzt. Diese Materialien bieten antimikrobielle Eigenschaften und eine einfache Handhabung. Sie lösen sich jedoch im Laufe der Zeit langsam auf und können Leckagen zulassen. Moderne Harzdichtstoffe und biokeramische Dichtstoffe bieten eine überlegene Dichtfähigkeit und dimensionsstabile Eigenschaften.
Welche modernen Fortschritte verbessern die Behandlungsergebnisse?
Nickel-Titan-Rotationsfeilen navigieren sicher durch gebogene Kanäle. Elektronische Apex-Lokatoren bestimmen die Arbeitslänge genau. Dentalmikroskope verbessern die Sichtbarkeit. CBCT-Bildgebung zeigt komplexe Anatomie.
Nickel-Titan (NiTi) Rotationsinstrumente revolutionierten die Kanalanpassung. Diese superelastischen Feilen biegen sich um Kurven, die dazu führen würden, dass Edelstahlfeilen sich begradigen oder die Kanalwand durchstoßen. Sie schneiden effizient und erhalten die ursprüngliche Krümmung des Kanals.
Elektronische Apex-Lokatoren (EALs) bestimmen die Arbeitslänge des Kanals elektronisch. Diese Geräte messen den elektrischen Widerstand zwischen einer Feile im Kanal und der Mundschleimhaut. Sie signalisieren, wenn die Feile die apikale Verengung erreicht, was die Längenmessgenauigkeit im Vergleich zu Röntgenaufnahmen allein verbessert.
Dentalbetriebsmikroskope bieten eine Vergrößerung von 6-25x. Endodontologen verwenden diese Mikroskope, um verkalkte Kanalöffnungen zu lokalisieren, verpasste Kanäle zu identifizieren und Nachbehandlungen durchzuführen. Verbesserte Sichtbarkeit reduziert Verfahrensfehler und verbessert die Ergebnisse.
Cone-Beam-Computertomographie (CBCT) stellt den Bildgebungsstandard für komplexe Fälle dar. Diese dreidimensionale Bildgebung zeigt Kanal-Isthmus, apikale Bifurkationen und periapikale Läsionen mit 0,1 mm Auflösung. Zahnärzte verwenden CBCT für die präoperative Planung in schwierigen Fällen.
Welche aufkommenden Technologien zeigen vielversprechende Ansätze?
Laserassistierte Desinfektion, 3D-Bioprinting von Pulpa-Gewebe, Stammzelltherapie und KI-gesteuerte Verfahren repräsentieren die Spitze der endodontischen Forschung.
Laser unterstützen jetzt die Kanald desinfektion. Er,Cr:YSGG- und Diodenlaser aktivieren Spüllösungen und verdampfen Ablagerungen in Kanalästen. Sie reduzieren die Bakterienzahlen über das hinaus, was mechanische Instrumentierung allein erreicht.
Regenerative Endodontie bietet eine biologische Alternative zur traditionellen Behandlung. Forscher haben die Stammzelltransplantation untersucht, seit Gronthos et al. (2000) erstmals Zahnmark-Stammzellen isolierten. Nakashima et al. (2017) demonstrierten erfolgreiche Pulpa-Regeneration mit autologen Zahnmark-Stammzellen in einer Pilotstudie. Patienten gewannen die Pulpa-Sensibilität zurück, und bildgebende Verfahren zeigten die Bildung von dentinähnlichem Gewebe.
Drei-dimensionale Bioprinting-Ansätze zielen darauf ab, Pulpa-Gewebe für Transplantationen herzustellen. Forscher drucken Gerüste aus Hydroxylapatit und Gelatine-Methacryloyl (GelMA), die mit Zahnmark-Stammzellen beladen sind. Diese Konstrukte unterstützen die Vaskularisierung und Innervation, wenn sie in Wurzelkanäle implantiert werden.
Künstliche Intelligenz unterstützt jetzt bei der Diagnose und Behandlungsplanung. Maschinenlernalgorithmen analysieren Röntgenbilder, um periapikale Läsionen zu erkennen und Behandlungsergebnisse vorherzusagen. Zukünftige Anwendungen könnten robotergestützte Kanalsanierung und die Überwachung der Apex-Position in Echtzeit umfassen.
Welche Erfolgsraten können Patienten von einer Wurzelkanalbehandlung erwarten?
Langzeitstudien zeigen eine Überlebensrate von 97% nach 10 Jahren, 81% nach 20 Jahren und 68% nach 37 Jahren. Die endodontischen Erfolgsraten liegen je nach präoperativen Bedingungen und Nachsorge zwischen 89-93%.
Die Erfolgsmessung in der Endodontie umfasst zwei Kennzahlen: Zahnerhalt (im Mund verbleiben) und endodontischen Erfolg (Fehlen von Symptomen und radiografische Heilung). Beide sind für Patienten wichtig, obwohl sie klinisch unterschiedlich sind.
Was zeigen Langzeitüberlebensstudien?
Gut durchgeführte Wurzelkanalbehandlungen führen zu einem Zahnerhalt über Jahrzehnte. Die Hauptursachen für spätes Versagen sind Parodontalerkrankungen und strukturelle Frakturen und nicht endodontische Faktoren.
López-Valverde et al. (2023) veröffentlichten wegweisende Daten, die Patienten über 5 bis 37 Jahre verfolgten. Ihre Studie über 598 endodontisch behandelte Zähne zeigte kumulative Überlebensraten von 97% nach 10 Jahren, 81% nach 20 Jahren, 76% nach 30 Jahren und 68% nach 37 Jahren. Diese Statistiken bestätigen, dass die Wurzelkanalbehandlung dauerhafte Ergebnisse liefert.
Die Studie identifizierte spezifische prognostische Faktoren. Zähne ohne präoperative periapikale Radioluzens überlebten länger. Zähne, die mit Kronen restauriert wurden, zeigten eine bessere Überlebensrate als solche mit großen Füllungen. Patienten ohne tiefe parodontalen Taschen behielten ihre behandelten Zähne länger.
Wie schneiden Wurzelkanalbehandlungen im Vergleich zu Implantaten ab?
Endodontisch behandelte Zähne und Einzelzahnimplantate zeigen über 5-10 Jahre vergleichbare Überlebensraten. Der Erhalt natürlicher Zähne bietet oft überlegene funktionale und ästhetische Ergebnisse.
Systematische Übersichten, die diese Optionen vergleichen, zeigen ähnliche Erfolgsprozentsätze. Nach 5 Jahren erreichen beide Behandlungen etwa 95% Überlebensrate. Die biologischen und wirtschaftlichen Unterschiede sind jedoch entscheidend.
Natürliche Zähne erhalten parodontalen Ligamente. Diese Bänder bieten Propriozeption, die Fähigkeit, Bissdruck zu spüren. Implantate verfügen nicht über diesen Rückmeldemechanismus, was zu Überlastung führen kann. Natürliche Zähne erhalten auch den Alveolarknochen durch funktionale Belastung. Implantate können im Laufe der Zeit zu einer Resorption des Knochens führen.
Wirtschaftlich gesehen kostet der Erhalt natürlicher Zähne weniger als Extraktion und Implantation. Die Implantattherapie erfordert chirurgische Eingriffe, Heilungszeiten und potenzielle Komplikationen wie Peri-Implantitis.
Welche biologischen Mechanismen ermöglichen die Heilung?
Das Immunsystem entfernt verbleibende Bakterien aus den periapikalen Geweben. Der Knochen regeneriert sich, sobald die Infektionsquelle beseitigt ist. Das parodontalen Ligament haftet wieder an der Wurzeloberfläche.
Die periapikale Heilung beginnt sofort nach der Kanald desinfektion. Makrophagen und Osteoklasten entfernen entzündliches Gewebe und nekrotischen Knochen. Osteoblasten lagern dann neue Knochenmatrix ab. Die radiografische Heilung kann 6-12 Monate dauern, um vollständig sichtbar zu sein.
Die Wurzelkanalfüllung verhindert eine bakterielle Rekontamination. Die koronale Restauration versiegelt das Kanalsystem von oralen Flüssigkeiten. Zusammen ermöglichen diese Dichtungen den periapikalen Geweben, sich zu regenerieren und die Gesundheit unbegrenzt aufrechtzuerhalten.
Welche Nachsorge gewährleistet langfristigen Erfolg?
Patienten sollten kurzfristige Empfindlichkeit managen, eine ausgezeichnete Mundhygiene aufrechterhalten, Nachsorgetermine wahrnehmen und innerhalb von Wochen nach der Behandlung permanente Kronen auf den hinteren Zähnen erhalten.
Die Nachsorge nach der Behandlung hat einen erheblichen Einfluss auf die langfristigen Ergebnisse. Patienten müssen sowohl die unmittelbaren als auch die langfristigen Anforderungen verstehen.
Welche kurzfristigen Symptome sollten Patienten erwarten?
Leichte Empfindlichkeit beim Kauen und bei Temperaturänderungen dauert 3-7 Tage. Entzündungshemmende Medikamente lindern das Unbehagen effektiv. Starke Schmerzen oder Schwellungen erfordern sofortigen Zahnarztkontakt.
Nachdem die Anästhesie nachlässt, können Patienten leichte Beschwerden verspüren. Diese Empfindlichkeit resultiert aus der Instrumentierung in der Nähe der Wurzelspitze und vorübergehenden Entzündungen im parodontalen Ligament. rezeptfreies Ibuprofen oder Paracetamol lösen in der Regel dieses Unbehagen.
Patienten sollten das Kauen auf der behandelten Seite vermeiden, bis die permanente Restauration eingesetzt ist. Die temporäre Füllung oder Krone kann unter starken Kräften brechen. Harte Nahrungsmittel gefährden den Zahnbruch, bevor die vollständige Restauration eingesetzt wird.
Welche langfristigen Pflegeprotokolle erhalten die Ergebnisse?
Tägliches Zähneputzen und Zahnseide verhindern koronale Undichtigkeiten. Nachtwachen schützen vor Schleifkräften. Jährliche Röntgenaufnahmen überwachen die periapikale Gesundheit. Eine zeitnahe Erneuerung der Restauration verhindert das Eindringen von Bakterien.
Mundhygiene ist entscheidend für endodontisch behandelte Zähne. Während der Wurzelkanal die interne Infektion entfernt, kann neue Karies am Restaurationrand zu einem Versagen führen. Patienten müssen zweimal täglich putzen und um alle restaurierten Zähne Zahnseide verwenden.
Bruxismus (Zähneknirschen) gefährdet behandelte Zähne. Die spröde Natur endodontisch behandelter Zähne macht sie anfällig für vertikale Frakturen unter starken Kräften. Nachtwachen verteilen diese Kräfte und schützen die Investition.
Nachsorge-Röntgenaufnahmen 6-12 Monate nach der Behandlung bestätigen die periapikale Heilung. Zahnärzte vergleichen diese Bilder mit präoperativen Aufnahmen, um die Knochenregeneration zu bewerten. Jährliche Überwachung danach erkennt potenzielle Misserfolge frühzeitig.
Welche Komplikationen können während oder nach der Behandlung auftreten?
Unvollständige Kanalreinigung, übersehene Kanaläste, koronale Undichtigkeiten und vertikale Wurzelfrakturen verursachen die meisten Misserfolge. Eine Nachbehandlung oder apikale Chirurgie behandelt persistierende Infektionen.
Trotz hoher Erfolgsraten treten Komplikationen auf. Das Verständnis dieser Risiken hilft den Patienten, informierte Entscheidungen zu treffen und rechtzeitig Hilfe zu suchen.
Welche Verfahrensfehler führen zu Misserfolgen?
Komplexe Wurzelkanalanatomie kann unbehandelte Infektionen beherbergen. Zahnärzte können enge oder verkalkte Kanäle übersehen. Instrumentenfrakturen können den Zugang zum Kanal blockieren. Perforationen können neue Wege für Bakterien schaffen.
Wurzelkanalsysteme enthalten oft mehr Komplexität, als es Standardanatomietexte vorschlagen. Isthmus verbinden benachbarte Kanäle. Accessory-Kanäle verzweigen sich im rechten Winkel. C-förmige Kanäle in mandibularen zweiten Molaren widersprechen der konventionellen Instrumentierung.
Übersehene Kanäle bleiben die häufigste Ursache für persistierende Infektionen. Obere Molaren haben typischerweise drei oder vier Kanäle; das Übersehen des zweiten mesiobuccalen Kanals (MB2) führt zu Misserfolg. Untere Frontzähne können zwei Kanäle haben, die auf Röntgenbildern wie ein einziger erscheinen.
Instrumentenfrakturen treten auf, wenn Feilen in gekrümmten Kanälen ermüden. Edelstahlfeilen trennten sich häufiger als moderne NiTi-Instrumente, aber Trennungen passieren dennoch. Getrennte Instrumente blockieren den Zugang zum Kanal und können Bakterien beherbergen.
Welche Faktoren nach der Behandlung verursachen Misserfolge?
Schlechte koronale Dichtungen erlauben das Eindringen von Bakterien. Verzögerte Platzierung der permanenten Restauration birgt das Risiko von Frakturen. Sekundärkaries dringt durch marginale Lücken ein.
Die Qualität der endgültigen Restauration sagt die langfristige Überlebensfähigkeit besser voraus als die endodontische Technik. Studien von Gillen et al. (2011) zeigen, dass unzureichende Restaurationen mehr Misserfolge verursachen als eine Rekontamination des Kanals. Bakterien dringen durch undichte Ränder ein und reinfizieren das Kanalsystem.
Strukturelle Frakturen stellen einen weiteren wichtigen Misserfolgsmodus dar. Endodontisch behandelte Zähne verlieren Feuchtigkeit und werden spröde. Ohne vollverblendete Kronen können hintere Zähne vertikal brechen. Diese Frakturen machen den Zahn oft nicht restaurierbar.
Wie gehen Kliniker mit gescheiterten Behandlungen um?
Nicht-chirurgische Nachbehandlungen entfernen alte Füllungen und behandeln übersehene Anatomie. Apikale Chirurgie entfernt die Wurzelspitze und platziert retrograde Dichtungen. Die Extraktion bleibt der letzte Ausweg, wenn Frakturen oder umfangreicher Knochenverlust auftreten.
Die endodontische Nachbehandlung folgt denselben Prinzipien wie die primäre Behandlung, jedoch mit zusätzlicher Komplexität. Der Zahnarzt muss Guttapercha-Füllungen entfernen, um getrennte Instrumente herum navigieren, falls vorhanden, und zuvor übersehene Kanäle lokalisieren. Mikroskope unterstützen erheblich bei diesen Verfahren.
Die apikale Chirurgie (Apikoektomie) wird notwendig, wenn persistierende Läsionen einer konventionellen Nachbehandlung widerstehen. Der Chirurg hebt einen Lappen an, entfernt die Wurzelspitze und platziert eine retrograde Füllung. Moderne mikroschirurgische Techniken mit Ultraschallspitzen und biokeramischen Dichtstoffen erreichen Heilungsraten von 90 %.
Welche Alternativen Gibt Es Neben Der Wurzelkanalbehandlung?
Die Zahnextraktion mit Ersatz durch Zahnimplantate oder Brücken stellt die primäre Alternative dar. Regenerative Endodontie bietet eine biologische Option für unreife Zähne. Alleinige Beobachtung birgt das Risiko systemischer Komplikationen.
Patienten, die mit Wurzelkanalempfehlungen konfrontiert sind, sollten alle Optionen verstehen. Diese Alternativen haben unterschiedliche Auswirkungen auf Funktion, Kosten und Langlebigkeit.
Was Beinhaltet Die Zahnextraktion?
Die Extraktion entfernt den gesamten Zahn einschließlich der Wurzelstruktur. Das Verfahren kostet anfangs weniger als eine Wurzelkanalbehandlung, erfordert jedoch einen Ersatz, um Bewegungen benachbarter Zähne und Knochenverlust zu verhindern.
Die Extraktion bietet eine sofortige Lösung für Schmerzen und Infektionen. Der Zahnarzt durchtrennt das parodontalen Ligament und hebt den Zahn aus der Alveole. Die Heilung erfolgt innerhalb von 7-10 Tagen.
Die Extraktion schafft jedoch neue Probleme. Benachbarte Zähne kippen in den Raum. Gegenüberliegende Zähne extrudieren. Der Alveolarknochen resorbiert ohne funktionelle Belastung. Diese Veränderungen beeinflussen den Biss und können Probleme mit dem Kiefergelenk verursachen.
Wie Vergleichen Sich Die Ersatzoptionen?
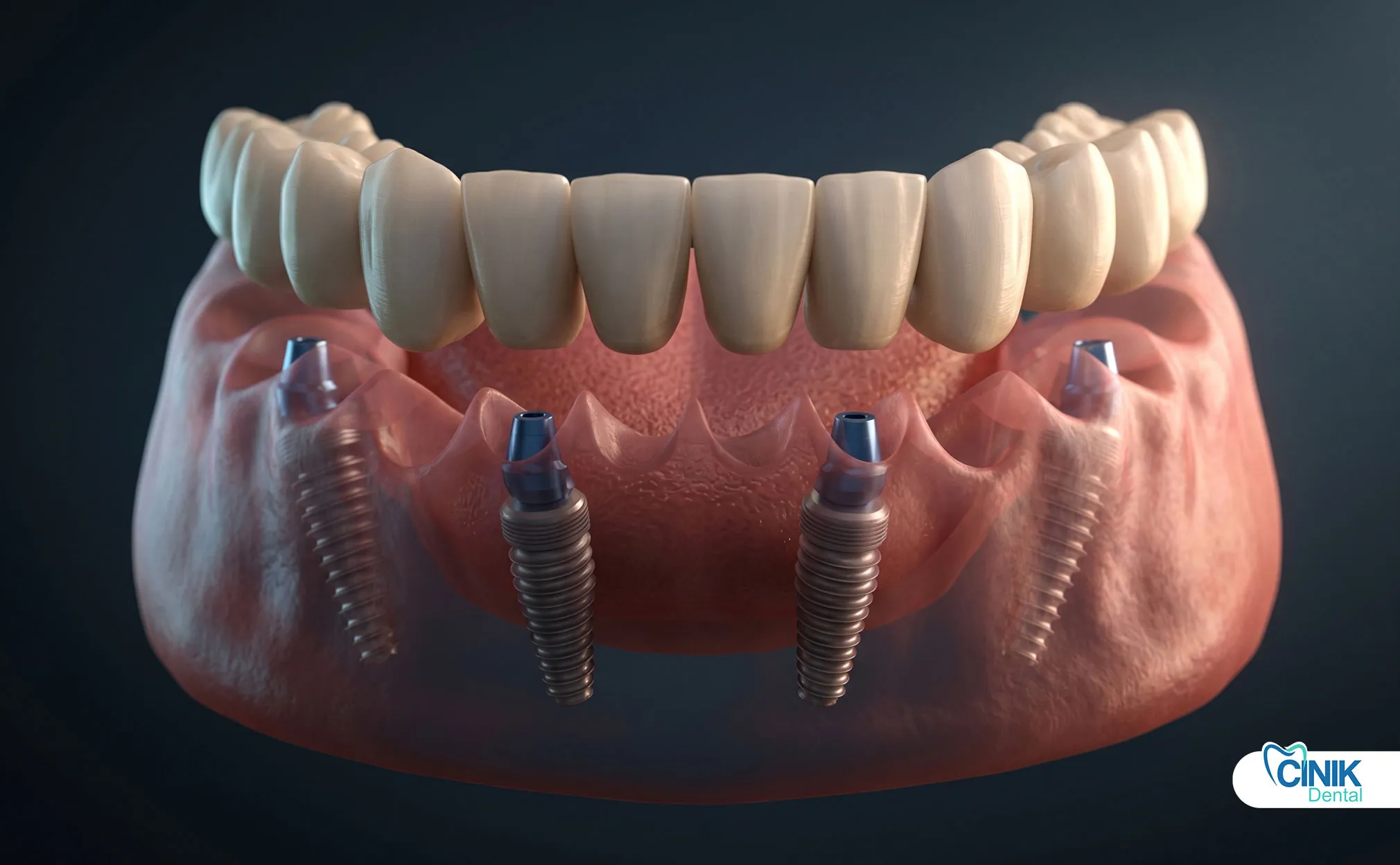
Zahnimplantate ersetzen einzelne Zähne, ohne benachbarte Zähne einzubeziehen. Brücken erfordern die Präparation benachbarter Zähne, bieten jedoch sofortigen festen Ersatz. Herausnehmbare Teilprothesen kosten am wenigsten, bieten jedoch eine eingeschränkte Funktion.
Zahnimplantate haben den Zahnersatz revolutioniert. Titanimplantate integrieren sich durch Osseointegration mit dem Knochen. Sie bieten eigenständige Unterstützung, ohne benachbarte Zähne vorzubereiten. Allerdings benötigen Implantate ein ausreichendes Knochenvolumen und Heilungszeiten von 3-6 Monaten.
Traditionelle Brücken erfordern das Überkronen der Zähne, die an den Platz angrenzen. Der Zahnarzt bereitet diese Zähne ähnlich wie bei Einzelkrone-Vorbereitungen vor. Die Brücke verbindet Kronen auf den Abutment-Zähnen mit einem Pontic, das den fehlenden Zahn ersetzt. Dieser Ansatz birgt Risiken für die langfristige Gesundheit der tragenden Zähne.
Herausnehmbare Teilprothesen bieten die wirtschaftlichste Option. Diese Geräte greifen an verbleibenden Zähnen und ersetzen mehrere fehlende Einheiten. Sie erfordern jedoch eine tägliche Entfernung zur Reinigung und können Sprache und Geschmack beeinträchtigen.
Was Sind Die Funktionalen Und Wirtschaftlichen Überlegungen?
Die Erhaltung natürlicher Zähne durch Wurzelkanalbehandlung kostet langfristig typischerweise weniger als Extraktion und Implantation. Natürliche Zähne bieten überlegene Propriozeption und ästhetische Ergebnisse im Vergleich zu künstlichen Ersatzteilen.
Die wirtschaftliche Analyse begünstigt die Erhaltung von Zähnen. Wurzelkanalbehandlung plus Kronenplatzierung kosten ungefähr 50-70% der Extraktion plus Implantattherapie. Darüber hinaus erfordern natürliche Zähne selten die Wartung, die Implantate benötigen.
Funktionell bietet das Parodontalband, das natürliche Zähne umgibt, sensorisches Feedback, das übermäßige Bisskräfte verhindert. Dieser Mechanismus schützt sowohl den Zahn als auch den umgebenden Knochen. Implantate haben diesen schützenden Feedbackkreis nicht.
Welche Mythen umgeben die Entfernung des Zahnnervs?
Mythen behaupten, dass Wurzelkanäle Zähne "töten", systemische Krankheiten verursachen oder unweigerlich starke Schmerzen verursachen. Wissenschaftliche Beweise widerlegen diese Behauptungen eindeutig.
Falschinformationen über endodontische Therapie bestehen trotz jahrzehntelanger Forschung fort. Diese Mythen anzusprechen, hilft Patienten, Entscheidungen auf der Grundlage von Fakten und nicht aus Angst zu treffen.
Tötet die Wurzelkanalbehandlung den Zahn?
Nein. Der Zahn bleibt durch das umgebende parodontalen Gewebe lebendig. Er funktioniert weiterhin normal ohne die innere Pulpa.
Die Vorstellung, dass die Wurzelkanalbehandlung den Zahn "tötet", spiegelt ein Missverständnis der Zahnbiologie wider. Der Zahn besteht aus mehr als nur dem Pulpenraum. Das Parodontalband bleibt nach der Behandlung vital. Dieses Gewebe liefert Nährstoffe, sensorisches Feedback und Verbindung zum Knochen.
Der Zahn nimmt Druck weiterhin durch das Parodontalband wahr. Er behält seine Position im Bogen. Er hält den Kaukräften stand. Ohne die Pulpa fehlt dem Zahn einfach das Temperaturempfinden und die Fähigkeit, intern neuen Dentin zu bilden.
Verursacht dieses Verfahren starke Schmerzen?
Moderne Anästhesie und Techniken machen die Wurzelkanalbehandlung nicht unangenehmer als routinemäßige Füllungen. Die meisten Patienten erleben sofort nach dem Eingriff eine Linderung der präoperativen Schmerzen.
Historisch hatten Wurzelkanalbehandlungen einen schmerzhaften Ruf. Dieser Ruf gilt nicht mehr. Lokalanästhetika blockieren in den meisten Fällen effektiv das Pulpagefühl. Für "heiße" Zähne mit starker Entzündung bieten zusätzliche Anästhesietechniken und intraossäre Injektionen tiefgreifende Taubheit.
Postoperative Beschwerden, wenn sie auftreten, sprechen typischerweise auf rezeptfreie Analgetika an. Das Verfahren lindert die starken Schmerzen einer Pulpitis viel häufiger, als dass es Unannehmlichkeiten verursacht.
Verursachen Wurzelkanäle systemische Krankheiten?
Es gibt keine wissenschaftlichen Beweise, die ordnungsgemäß durchgeführte Wurzelkanalbehandlungen mit Krebs, Herzkrankheiten oder anderen systemischen Erkrankungen in Verbindung bringen. Dieser Mythos stammt aus diskreditierten Forschungen vor fast einem Jahrhundert.
Die "Theorie der fokalen Infektion" schlug vor, dass Bakterien im Mund Krankheiten in entfernten Organen verursachen. Frühe Befürworter behaupteten, dass Wurzelkanal-behandelte Zähne Bakterien beherbergen, die systemische Krankheiten verursachen. Diese Theorie führte im frühen 20. Jahrhundert zu Tausenden unnötiger Extraktionen.
Moderne Forschung widerlegt diese Behauptung. Gut durchgeführte Wurzelkanalbehandlungen versiegeln das Kanalsystem vollständig. Das Immunsystem bewältigt die minimale bakterielle Belastung durch eine verbleibende Infektion. Keine peer-reviewed Studien verbinden endodontisch behandelte Zähne mit systemischen Krankheiten.
Welche zukünftigen Innovationen werden die Endodontie verändern?
Stammzelltherapie, Genbearbeitung, KI-gesteuerte Verfahren und biomimetische Materialien werden die biologische Regeneration der Pulpa ermöglichen, anstatt sie durch synthetische Materialien zu ersetzen. Diese Fortschritte könnten schließlich die Notwendigkeit der traditionellen Nervenentfernung in vielen Fällen beseitigen.
Regenerative Endodontie stellt die spannendste Grenze in diesem Bereich dar. Anstatt die Pulpa zu entfernen und mit inertem Material zu füllen, zielen Forscher darauf ab, die biologische Vitalität wiederherzustellen.
Wie wird die Stammzelltherapie die Behandlung verändern?
Die Transplantation von dentalen Pulpa-Stammzellen (DPSCs) und Stammzellen aus menschlichen exfolierten Milchzähnen (SHED) wird funktionelles Pulpa-Gewebe regenerieren, die Immunabwehr wiederherstellen und die fortgesetzte Wurzelentwicklung in unreifen Zähnen ermöglichen.
Klinische Studien zeigen die Machbarkeit der Pulpa-Regeneration. Nakashima et al. (2017) führten die erste GMP-konforme klinische Studie mit autologen mobilisierten dentalen Pulpa-Stammzellen durch. Sie implantierten diese Zellen in Atelokollagen-Gerüste mit Wachstumsfaktoren. Die Patienten gewannen innerhalb von Wochen die Pulpa-Sensibilität zurück. Bildgebende Verfahren bestätigten die Bildung von dentinähnlichem Gewebe und Vaskularisation.
Xuan et al. (2018) führten eine randomisierte kontrollierte Studie durch, die die Stammzelltransplantation mit der Apexifikation in unreifen Zähnen verglich. Die Stammzellgruppe zeigte eine überlegene Wurzelentwicklung, apikale Verschluss und Bildung von pulpaähnlichem Gewebe. Huang et al. (2024) überprüften diese Fortschritte und kamen zu dem Schluss, dass DPSCs eine größere regenerative Kapazität als mesenchymale Stammzellen aus dem Knochenmark für zahnmedizinische Anwendungen zeigen.
Welche Rolle wird die Gentherapie spielen?
Die Genbearbeitung mit CRISPR/Cas9-Technologie könnte dentinogene Gene in ansässigen Zellen aktivieren. Dieser Ansatz könnte die natürliche Pulpa-Regeneration ohne Zelltransplantation stimulieren.
Die Gentherapie bietet einen zellfreien Ansatz zur Regeneration. Forscher schlagen vor, Gene, die für knochenmorphogenetische Proteine (BMPs) und vaskulären endothelialen Wachstumsfaktor (VEGF) kodieren, in den Wurzelkanalraum einzuführen. Diese Gene würden die ansässigen Stammzellen stimulieren, sich in Odontoblasten und Endothelzellen zu differenzieren.
Ex vivo-Ansätze beinhalten die Transduktion von geernteten Stammzellen, um regenerative Gene vor der Implantation zu überexprimieren. Diese modifizierten Zellen produzieren eine anhaltende Freisetzung von Wachstumsfaktoren, die die Gewebebildung fördern.
Wie werden KI und Robotik die Ergebnisse verbessern?
Maschinenlernalgorithmen werden Behandlungsergebnisse vorhersagen und die Instrumentenauswahl optimieren. Robotersysteme können die Kanalanpassung mit übermenschlicher Präzision durchführen.
Künstliche Intelligenz analysiert jetzt CBCT-Scans, um Variationen der Kanal-Anatomie zu erkennen, die menschliche Augen übersehen. Zukünftige Anwendungen werden die Instrumentierung in Echtzeit leiten und Zahnärzte auf bevorstehende Perforationen oder Risiken der Instrumententrennung aufmerksam machen.
3D-Drucktechnologien werden patientenspezifische Gerüste herstellen, die genau den Morphologien der Wurzelkanäle entsprechen. Diese Gerüste werden das Zellwachstum und die vaskuläre Integration unterstützen.
Biokeramische Materialien entwickeln sich weiter. Neuere Dichtstoffe binden chemisch an Dentin und bieten antibakterielle Effekte. Diese Materialien könnten schließlich eine vollständige Regeneration der Pulpa ermöglichen, indem sie die Zelladhäsion und -differenzierung unterstützen.
Fazit
Die Entfernung des Zahnnervs durch Wurzelkanalbehandlung gilt als eines der erfolgreichsten Eingriffe in der Zahnmedizin. Dieses Verfahren erhält natürliche Zähne, die andernfalls extrahiert werden müssten. Moderne Techniken erreichen Überlebensraten von 97 % nach 10 Jahren und 68 % nach 37 Jahren, laut peer-reviewed longitudinalen Studien.
Das Verfahren behandelt bakterielle Biofilminfektionen im Pulpenraum. Es beseitigt Schmerzquellen und erhält die Zahnfunktion. Fortschritte in der Nickel-Titan-Instrumentierung, mikroskopischer Visualisierung und biokeramischen Dichtstoffen haben diese Behandlung von einem gefürchteten Verfahren in eine komfortable, vorhersehbare Therapie verwandelt.
Patienten, die diese Empfehlung erhalten, sollten die biologische Grundlage der Behandlung verstehen. Die Rolle der Pulpa verringert sich nach der Zahnreifung, was eine Entfernung ohne Beeinträchtigung der Zahnlebensfähigkeit ermöglicht. Es gibt Alternativen, aber die Erhaltung der natürlichen Anatomie durch endodontische Therapie bietet in der Regel die kosteneffektivste, funktionale Langzeitlösung.
Zukünftige Innovationen versprechen noch bessere Ergebnisse. Regenerative Endodontie mit Stammzellen könnte schließlich die biologische Vitalität wiederherstellen, anstatt einfach leere Kanäle zu füllen. Gentherapie und Gewebeengineering könnten Pulpa-Dentin-Komplexe regenerieren, die von natürlichem Gewebe nicht zu unterscheiden sind.
Eine frühzeitige Diagnose bleibt entscheidend. Patienten mit anhaltenden Zahnschmerzen, Temperaturempfindlichkeit oder Schwellungen sollten sofortige Bewertung suchen. Verzögerungen erhöhen die Komplexität der Behandlung und verringern die Erfolgschancen.
Literaturverzeichnis
Carvalho, Thiago Saads, und Lussi, Adrian. "Alterungsbedingte morphologische, histologische und funktionale Veränderungen in Zähnen." Journal of Oral Rehabilitation, Bd. 44, Nr. 4, 2017, S. 291-298.
Gillen, BM, et al. "Einfluss des Zahntyps und des endodontischen Verfahrens auf das Ergebnis der Wurzelkanalbehandlung: Eine systematische Übersicht." Journal of Endodontics, Bd. 37, Nr. 4, 2011, S. 449-457.
Gronthos, Stan, et al. "Postnatale menschliche Zahnpulpa-Stammzellen (DPSCs) in vitro und in vivo." Proceedings of the National Academy of Sciences, vol. 97, no. 25, 2000, pp. 13625-13630.
Huang, Y, et al. "Mesenchymale Stammzellen zur Regeneration der Zahnpulpa: Eine vergleichende Studie verschiedener Quellen." Stem Cells International, 2024.
López-Valverde, Isabel, et al. "Langzeitüberleben und Erfolg nach primärer Wurzelkanalbehandlung: Eine retrospektive Beobachtung von 5 bis 37 Jahren." Clinical Oral Investigations, vol. 27, no. 6, 2023, pp. 2545-2556.
Nakashima, Misako, et al. "Transplantation von menschlichen Zahnpulpa-Stammzellen zur vollständigen Regeneration der Pulpa." Stem Cell Research & Therapy, vol. 8, no. 1, 2017, pp. 1-12.
Niki, Yogita, et al. "Anatomie, Kopf und Hals, Zahnpulpa." StatPearls, StatPearls Publishing, 2025, https://www.ncbi.nlm.nih.gov/books/NBK537112/.
Svensäter, G, und Bergenholtz, G. "Biofilme bei endodontischen Infektionen." Endodontic Topics, vol. 9, no. 1, 2004, pp. 27-36.
Xuan, K, et al. "Milchzahn-autologe Zahn-Stammzellen regenerieren Zahnpulpa nach Implantation in verletzte Zähne." Science Translational Medicine, vol. 10, no. 455, 2018, eaaf3227.