Une mauvaise hygiène dentaire signifie que vous négligez les pratiques quotidiennes de soins bucco-dentaires. Les bactéries s'accumulent sur vos dents et vos gencives. Ces bactéries déclenchent une inflammation. L'inflammation se propage dans tout votre corps. Ce processus endommage votre cœur, votre cerveau et vos systèmes métaboliques.
Une mauvaise hygiène dentaire (ou une mauvaise hygiène buccale) décrit un soin inadéquat de votre bouche, de vos dents et de vos gencives. Vous ne parvenez pas à éliminer la plaque dentaire régulièrement. Vous sautez des séances de brossage. Vous ignorez l'utilisation de la soie dentaire. Vous manquez des nettoyages professionnels. Cette négligence permet aux bactéries de coloniser votre cavité buccale. Les scientifiques appellent cet état "dysbiose buccale" (Georges, Do, et Seleem 2022).
Les maladies buccales créent un fardeau sanitaire mondial massif. L'Organisation mondiale de la santé rapporte que les caries dentaires touchent près de 100 % des adultes dans le monde. La maladie parodontal impacte environ 20 % de la population adulte. Ces conditions coûtent aux systèmes de santé des milliards de dollars chaque année. Elles réduisent également considérablement la qualité de vie.
Votre bouche n'existe pas en isolement. Elle se connecte directement à votre tractus digestif. Elle est liée à votre système respiratoire. Elle partage l'apport sanguin avec l'ensemble de votre corps. Lorsque les bactéries buccales pénètrent dans votre circulation sanguine, elles voyagent partout. Elles déclenchent une inflammation systémique. Cet article explore ces connexions. Il examine comment négliger vos dents menace l'ensemble de votre corps. Il fournit des solutions basées sur des preuves. Il met l'accent sur des stratégies de prévention.
Comment se développe une mauvaise hygiène dentaire ?
Une mauvaise hygiène dentaire se développe à partir d'une négligence comportementale. Vous sautez le brossage. Vous consommez trop de sucre. Vous évitez les visites dentaires. Des barrières socio-économiques limitent votre accès. Des facteurs psychologiques contribuent. Des conditions médicales compliquent vos soins.
Une mauvaise hygiène dentaire provient de multiples facteurs. Ces facteurs interagissent. Ils créent un cycle de détérioration de la santé bucco-dentaire. Vous devez comprendre chaque contributeur. Cette compréhension vous aide à briser le cycle.
Quels facteurs comportementaux causent une mauvaise hygiène buccale ?
Vous causez une mauvaise hygiène buccale par des comportements spécifiques. Vous brossez rarement. Vous sautez l'utilisation de la soie dentaire. Vous mangez des aliments sucrés. Vous fumez des cigarettes. Vous buvez de l'alcool de manière excessive.
Vos habitudes quotidiennes déterminent vos résultats en matière de santé bucco-dentaire. Lorsque vous vous brossez moins de deux fois par jour, la plaque s'accumule. La plaque contient des bactéries. Ces bactéries produisent des acides. Les acides dissolvent votre émail dentaire. Ce processus crée des caries (Meyer, Zur Wiesche, et Amaechi 2024).
Vous aggravez le problème lorsque vous sautez l'utilisation de la soie dentaire. La soie dentaire élimine les particules alimentaires entre les dents. Ces particules nourrissent les bactéries. Sans élimination, les bactéries colonisent les espaces interdentaires. Elles provoquent d'abord une inflammation des gencives là-bas.
Votre alimentation joue un rôle majeur. Les aliments et boissons sucrés fournissent du carburant pour Streptococcus mutans. Cette bactérie produit de l'acide lactique. L'acide déminéralise votre émail. Les collations fréquentes augmentent l'exposition à l'acide. Cette exposition dépasse la capacité de réparation de votre salive.
L'utilisation du tabac endommage vos défenses buccales. Fumer réduit le flux sanguin vers vos gencives. Cela altère votre réponse immunitaire. Cela masque les saignements. Ce masquage retarde le diagnostic de la maladie des gencives. L'alcool assèche votre bouche. Une bouche sèche réduit la production de salive. La salive lave normalement les bactéries et neutralise les acides.
Comment les barrières socio-économiques et psychologiques affectent-elles vos soins bucco-dentaires ?
Un revenu limité restreint votre accès dentaire. Un faible niveau d'éducation réduit votre sensibilisation à la santé bucco-dentaire. L'anxiété dentaire empêche vos visites. La dépression vous amène à négliger les soins personnels.
Vous faites face à des barrières systémiques pour des soins bucco-dentaires appropriés. L'assurance dentaire coûte de l'argent. Sans couverture, vous sautez les visites préventives. Vous attendez les urgences. Le traitement d'urgence coûte plus cher. Cela crée un piège de pauvreté.
Les lacunes en éducation limitent vos connaissances. Vous ne comprenez peut-être pas la technique de brossage appropriée. Vous ne savez peut-être pas que le fil dentaire est important. Les campagnes de santé publique échouent à vous atteindre. La littératie en santé affecte profondément vos résultats.
La santé mentale impacte directement l'hygiène buccale. La dépression réduit votre motivation. Vous négligez les activités de soins personnels. Vous sautez le brossage. L'anxiété empêche les visites dentaires. Vous craignez la douleur. Vous évitez le traitement. Cette évitement aggrave les conditions.
Quelles conditions médicales augmentent votre risque de mauvaise hygiène buccale ?
La bouche sèche augmente votre charge bactérienne. Les appareils orthodontiques piègent les aliments. Le diabète altère votre guérison. L'arthrite limite votre dextérité. La démence empêche vos soins personnels.
La xérostomie (bouche sèche) dévaste la santé buccale. La salive contient des protéines antimicrobiennes. Elle élimine les débris. Elle reminéralise l'émail. Les médicaments provoquent une bouche sèche. Les antidépresseurs en sont responsables. Les antihistaminiques en sont responsables. Sans salive, les bactéries se multiplient rapidement.
Les appareils orthodontiques créent des défis de nettoyage. Les appareils dentaires piègent les particules alimentaires. Les aligneurs couvrent les dents. Vous devez nettoyer soigneusement sous les fils. Sans soins diligents, la plaque s'accumule autour des brackets.
Les maladies systémiques compliquent l'entretien. L'arthrite rhumatoïde limite la dextérité des mains. Vous ne pouvez pas tenir correctement les brosses à dents. Vous ne pouvez pas passer le fil dentaire efficacement. La maladie de Parkinson provoque des tremblements. Les tremblements physiques rendent le brossage difficile. La démence empêche une technique appropriée. Les patients oublient les routines.
Quels processus pathologiques se produisent lorsque vous négligez l'hygiène buccale ?
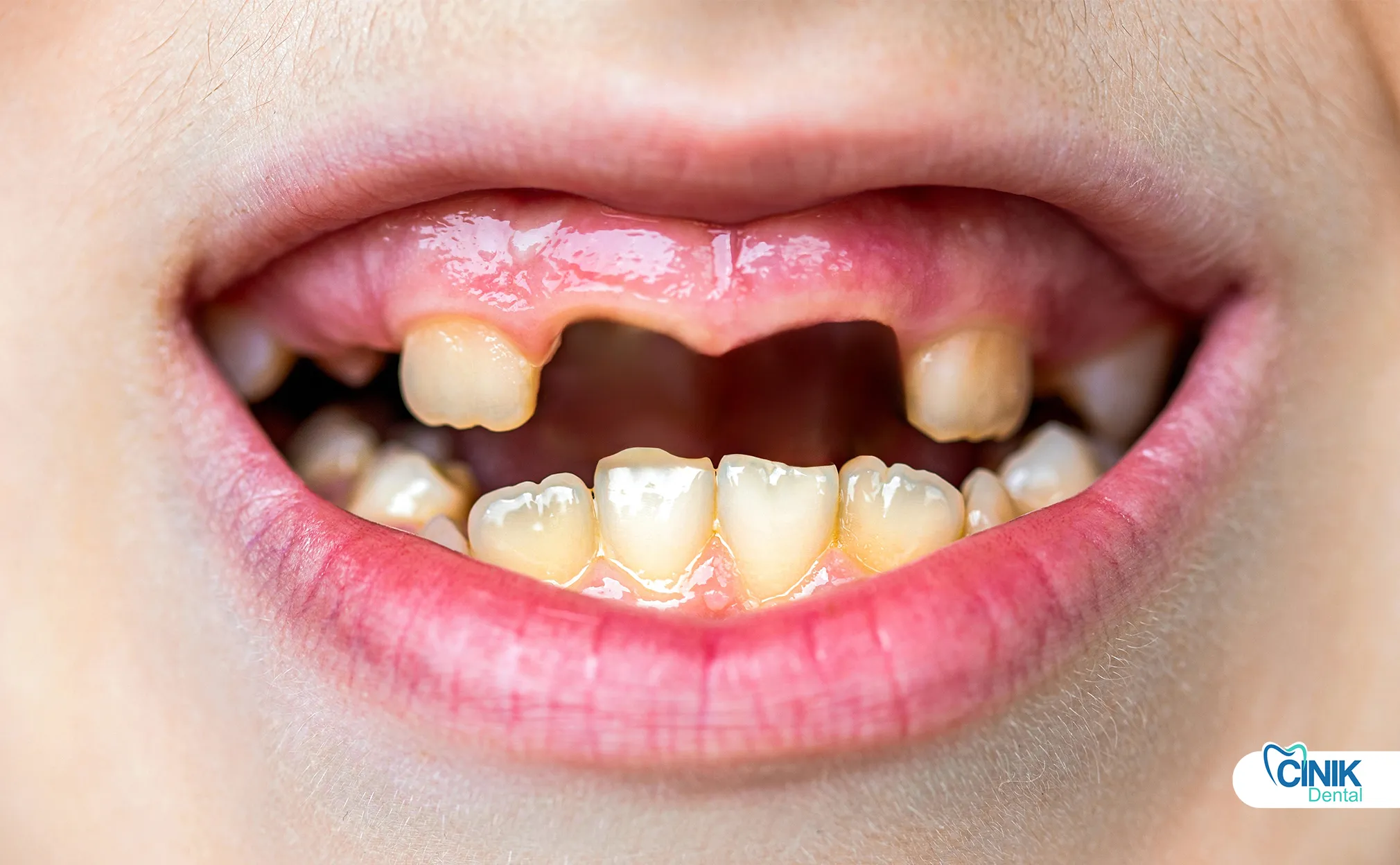
La plaque se minéralise en tartre. Les bactéries envahissent vos gencives. L'inflammation détruit vos tissus. Les bactéries pénètrent dans votre circulation sanguine. Elles déclenchent une inflammation généralisée.
Lorsque vous négligez les soins bucco-dentaires, des séquences pathologiques spécifiques s'activent. Ces séquences progressent de manière prévisible. Les stades précoces permettent une inversion. Les stades avancés causent des dommages permanents.
Comment la plaque devient-elle tartre ?
Les bactéries adhèrent à vos dents. Elles forment un biofilm. Les minéraux de votre salive durcissent ce film. Le film durci devient du tartre. Vous ne pouvez pas enlever le tartre vous-même.
La plaque dentaire se forme constamment. Elle commence comme une pellicule. Cette couche de protéines recouvre vos dents. Les bactéries buccales adhèrent à cette couche. Elles se multiplient. Elles forment un biofilm. Ce biofilm protège la colonie. Il résiste à l'action de lavage de votre salive.
Dans les 24 à 72 heures, la plaque se minéralise. Les ions de calcium et de phosphate de votre salive se cristallisent. Ils durcissent la matrice bactérienne. Ce dépôt durci devient du tartre. Le tartre fournit une surface rugueuse. Plus de plaque s'accumule dessus. Le cycle s'accélère.
Une fois que le tartre se forme, vous ne pouvez pas l'enlever en vous brossant les dents. Il nécessite un détartrage professionnel. Les hygiénistes dentaires utilisent des instruments ultrasoniques. Ces instruments vibrent pour décoller le tartre. Ils grattent les surfaces radiculaires pour les lisser. Sans élimination, le tartre s'étend sous votre ligne gingivale.
Comment la maladie des gencives progresse-t-elle ?
Les bactéries irritent vos gencives. Vos gencives saignent. L'inflammation s'intensifie. Elle détruit votre ligament parodontal. Elle ronge votre os. Les dents se desserrent.
La gingivite marque le premier stade. Les bactéries s'accumulent à votre ligne gingivale. Elles produisent des toxines. Votre système immunitaire réagit. Les vaisseaux sanguins se dilatent. Vous remarquez des saignements lorsque vous vous brossez. Vos gencives apparaissent rouges et enflées. Ce stade se réverse complètement. Vous avez seulement besoin d'un brossage approprié et d'un nettoyage professionnel (Scannapieco et al. 2021).
La gingivite non traitée progresse vers la parodontite. L'inflammation pénètre plus profondément. Elle attaque les ligaments parodontaux. Ces ligaments ancrent vos dents. Elle attaque l'os alvéolaire. Votre corps produit des cytokines inflammatoires. Ces cytokines activent les ostéoclastes. Les ostéoclastes dissolvent votre os. Des poches se forment entre les dents et les gencives. Ces poches abritent plus de bactéries. Finalement, les dents se desserrent. Elles nécessitent une extraction.
Comment les bactéries buccales pénètrent-elles dans votre circulation sanguine ?
Les bactéries pénètrent dans vos gencives enflammées. La mastication et le brossage les forcent à passer. Elles entrent dans les capillaires. Elles voyagent vers votre cœur et votre cerveau.
Votre tissu gingival contient des vaisseaux sanguins. Des gencives saines se scellent étroitement autour des dents. Des gencives malades se retirent. Elles forment des poches parodontales. Ces poches s'ulcèrent. La surface de l'ulcération surprend de nombreux cliniciens. Elle couvre plusieurs centimètres carrés dans les cas graves.
Les activités quotidiennes poussent les bactéries dans votre sang. Mastiquer crée de la pression. Cette pression pompe les bactéries à travers les barrières épithéliales. Le brossage des dents force les bactéries à passer. Même le fil dentaire introduit une bactériémie transitoire. Les bactéries buccales apparaissent dans votre circulation sanguine en quelques minutes après ces activités.
Une fois dans votre sang, les bactéries voyagent partout. Elles adhèrent aux parois artérielles. Elles colonisent les valves cardiaques. Elles traversent la barrière hémato-encéphalique. Votre système immunitaire les détecte. Il libère des marqueurs inflammatoires. Ces marqueurs provoquent des effets systémiques.
Quelles maladies buccales résultent d'une mauvaise hygiène ?
Vous développez des caries. Vous développez des maladies des gencives. Vous développez une mauvaise haleine. Vous perdez des dents. Ces conditions vous font souffrir. Elles limitent votre alimentation. Elles vous embarrassent.
Négliger vos dents produit des conditions pathologiques spécifiques. Chaque condition progresse à partir de l'accumulation bactérienne. Chacune nuit à votre qualité de vie.
Comment se forment les caries dans vos dents ?
Les bactéries mangent votre émail. Elles produisent de l'acide. L'acide crée des trous. Les trous s'agrandissent. Ils atteignent votre nerf. La douleur commence.
Les caries dentaires (décomposition dentaire) commencent par la déminéralisation. Streptococcus mutans et les espèces de Lactobacillus métabolisent les glucides. Elles produisent des acides organiques. Les acides abaissent le pH à la surface de la dent. L'émail se dissout lorsque le pH tombe en dessous de 5,5.
La décomposition précoce apparaît sous forme de taches blanches. Ces taches indiquent une perte minérale. Sans intervention, des caries se forment. Les caries pénètrent dans la dentine. Elles atteignent la chambre pulpaire. Les bactéries infectent la pulpe. Vous ressentez des douleurs dentaires. Vous avez besoin d'un traitement de canal ou d'une extraction.
Le fluor aide à prévenir ce processus. Le fluor reminéralise l'émail. Il crée de la fluorapatite. Cette structure cristalline résiste mieux à l'acide que l'hydroxyapatite (Petersen et Ogawa 2016). Cependant, le fluor ne peut pas surmonter une négligence constante. Vous devez d'abord enlever mécaniquement la plaque.
Quelle est la différence entre la gingivite et la parodontite ?
La gingivite n'affecte que vos gencives. Elle se rétablit complètement. La parodontite détruit votre os. Elle cause des dommages permanents. Les dents tombent.
Caractéristique | Gingivite | Parodontite |
Tissus affectés | Seulement les gencives | Gencives, ligament, os |
Réversibilité | Entièrement réversible | Irréversible |
Perte osseuse | Aucune | Présente |
Traitement | Nettoyage, soins à domicile | Détartrage profond, chirurgie |
Risque de perte dentaire | Aucun | Élevé |
La gingivite représente une inflammation confinée aux tissus mous. Vos gencives saignent. Elles gonflent. Elles rougissent. Cependant, l'appareil d'attachement reste intact. Aucune destruction osseuse ne se produit. Un nettoyage professionnel associé à un brossage quotidien inverse complètement cette condition en quelques semaines.
La parodontite implique une perte d'attachement. Les médiateurs inflammatoires détruisent les ligaments parodontaux. Ils déclenchent la résorption osseuse. La profondeur des poches augmente au-delà de 3 millimètres. Vous détectez un goût désagréable. Vous ressentez une mobilité dentaire. Ce dommage reste permanent même après traitement. Vous le gérez ; vous ne le guérissez pas (Preshaw et al. 2012).
Pourquoi développez-vous une mauvaise haleine ?
Les bactéries font pourrir les particules alimentaires. Elles libèrent des gaz sulfurés. Ces gaz sentent mauvais. L'odeur persiste jusqu'à ce que vous nettoyiez votre bouche.
L'halitose (mauvaise haleine) provient principalement de votre langue. Elle provient des poches parodontales. Les bactéries anaérobies métabolisent les protéines. Elles produisent des composés sulfurés volatils (CSV). Ceux-ci incluent le sulfure d'hydrogène. Ceux-ci incluent le méthylmercaptan. Ces composés sentent comme des œufs pourris.
Une mauvaise hygiène permet la prolifération bactérienne. Le biofilm s'épaissit. Les bactéries décomposent les cellules épithéliales. Elles décomposent les débris alimentaires. Elles produisent continuellement des CSV. Le bain de bouche masque temporairement les odeurs. Cependant, l'élimination mécanique des bactéries résout le problème. Vous devez racler votre langue. Vous devez nettoyer entre les dents.
Comment se produit la perte de dents ?
L'infection détruit votre os. Les dents perdent leur soutien. Elles se desserrent. Vous devez les extraire. Ou elles tombent.
L'édentulisme (perte de dents) représente le stade terminal de la maladie buccale. Il résulte de caries non traitées. Il résulte d'une parodontite avancée. Lorsque la carie atteint l'apex de votre racine, l'extraction devient nécessaire. Lorsque la perte osseuse dépasse 50 %, les dents deviennent désespérées.
La perte de dents dévaste la fonction. Vous ne pouvez pas mâcher efficacement. Vous évitez les aliments sains comme les légumes et la viande. Vous souffrez de malnutrition. Votre visage s'effondre. Votre discours change. Vous vous retirez socialement. Vous éprouvez de la dépression.
Comment une mauvaise hygiène dentaire endommage-t-elle tout votre corps ?
Les bactéries buccales déclenchent une inflammation chronique. Cette inflammation endommage vos artères. Elle aggrave votre diabète. Elle augmente le risque de pneumonie. Elle peut déclencher la maladie d'Alzheimer.
Les scientifiques ont établi des liens clairs entre les infections buccales et les maladies systémiques. Ces connexions impliquent plusieurs mécanismes. Elles impliquent une invasion bactérienne directe. Elles impliquent des médiateurs inflammatoires. Elles impliquent une réactivité croisée immunitaire.
La maladie des gencives peut-elle causer des problèmes cardiaques ?
La maladie des gencives augmente votre risque de crise cardiaque. Les bactéries buccales adhèrent à vos artères. Elles provoquent une inflammation là-bas. Cela rétrécit vos artères. Des caillots se forment.
Les maladies cardiovasculaires tuent des millions chaque année. Les chercheurs ont découvert que la maladie parodontale augmente votre risque. La connexion a un sens biologique. Les bactéries buccales entrent dans votre circulation sanguine. Elles adhèrent aux plaques athéroscléreuses. Porphyromonas gingivalis et Aggregatibacter actinomycetemcomitans apparaissent dans les artères coronaires.
L'inflammation fournit le lien. La maladie parodontale élève la protéine C-réactive. Elle élève l'interleukine-6. Ces marqueurs inflammatoires favorisent l'athérosclérose. Ils rendent les plaques artérielles instables. Ils déclenchent la formation de thrombus.
Beck et ses collègues ont démontré cette association en 1996. Ils ont suivi plus de 1 100 hommes. Les hommes atteints de maladie parodontal ont montré un risque de maladie coronarienne 1,5 fois plus élevé. Ce risque a persisté après ajustement pour le tabagisme, le cholestérol et la pression artérielle (Beck et al. 1996). Des études ultérieures ont confirmé ces résultats. Carrizales-Sepúlveda et ses collègues ont examiné les preuves en 2018. Ils ont conclu que la thérapie parodontal réduit les marqueurs d'inflammation systémique (Carrizales-Sepúlveda, Ordaz-Farías, et al. 2018).
Comment la santé bucco-dentaire affecte-t-elle votre contrôle du diabète ?
La maladie des gencives élève votre taux de sucre dans le sang. Un taux de sucre élevé aggrave votre maladie des gencives. Cela crée un cercle vicieux. Traiter l'un aide l'autre.
Le diabète et la maladie parodontal partagent une relation bidirectionnelle. Cela signifie que chacun affecte l'autre. L'infection parodontal augmente la résistance à l'insuline. Elle élève les cytokines inflammatoires. Ces cytokines interfèrent avec l'absorption du glucose. Votre taux de sucre dans le sang augmente. Votre HbA1c s'aggrave.
Inversement, un taux de glucose élevé nourrit les bactéries. Il altère votre fonction des neutrophiles. Il réduit votre capacité à combattre les infections. Il accélère la destruction parodontal. Les diabétiques non contrôlés perdent leurs dents plus rapidement. Ils subissent une perte osseuse plus sévère.
Preshaw et ses collègues ont publié une revue marquante dans Diabetologia (2012). Ils ont établi que le traitement parodontal améliore le contrôle glycémique. Traiter vos gencives réduit l'HbA1c d'environ 0,4 points de pourcentage. Cette réduction équivaut à l'ajout d'un deuxième médicament à votre régime diabétique (Preshaw et al. 2012).
Paunica et ses collègues ont mis à jour cette recherche en 2023. Ils ont souligné que les dentistes et les médecins doivent collaborer. Ils doivent traiter le patient simultanément. Vous ne pouvez pas atteindre un contrôle optimal du diabète avec une mauvaise santé bucco-dentaire (Paunica et al. 2023).
Une mauvaise hygiène bucco-dentaire peut-elle causer des infections pulmonaires ?
Vous respirez des bactéries buccales dans vos poumons. Elles causent la pneumonie. Les patients âgés sont à haut risque. Un bon soin bucco-dentaire prévient ces infections.
Votre bouche se connecte directement à votre trachée. Vous aspirez constamment des contenus buccaux pendant le sommeil. Vous aspirez en mangeant. Des poumons sains éliminent facilement ces bactéries. Des poumons compromis ne le peuvent pas.
Les résidents âgés des maisons de retraite sont particulièrement en danger. Ils ont souvent une mauvaise hygiène bucco-dentaire. Ils souffrent de dysphagie (problèmes de déglutition). Ils ont des systèmes immunitaires faibles. Les bactéries buccales colonisent leurs poumons. Elles causent une pneumonie par aspiration. Cette condition tue de nombreux seniors.
Khadka et ses collègues ont réalisé une revue systématique en 2021. Ils ont analysé des études liant l'hygiène bucco-dentaire à la pneumonie. Ils ont trouvé des preuves solides. Une mauvaise hygiène bucco-dentaire augmente significativement le risque de pneumonie. Un soin bucco-dentaire professionnel réduit ce risque (Khadka et al. 2021).
Scannapieco et Shay ont expliqué le mécanisme en 2014. Les pathogènes oraux altèrent l'épithélium respiratoire. Ils facilitent l'adhésion des pathogènes respiratoires. Ils perturbent l'immunité locale. Ils augmentent les cytokines inflammatoires dans le tissu pulmonaire (Scannapieco et Shay 2014).
La maladie des gencives augmente-t-elle votre risque de maladie d'Alzheimer ?
Les bactéries buccales atteignent votre cerveau. Elles déclenchent une inflammation là-bas. Elles produisent des enzymes qui endommagent le tissu cérébral. Cela peut accélérer la démence.
Les maladies neurodégénératives concernent les populations vieillissantes. La maladie d'Alzheimer détruit la mémoire. Elle détruit la cognition. Des recherches récentes impliquent les bactéries buccales dans ce processus.
Porphyromonas gingivalis se distingue. Ce pathogène parodontal produit des gingipains. Ce sont des enzymes protéolytiques. Elles décomposent les protéines. Elles endommagent les neurones. Elles favorisent l'accumulation d'amyloïde-bêta. Elles favorisent les enchevêtrements de tau.
Singhrao et ses collègues ont proposé ce mécanisme en 2015. Ils ont examiné des preuves montrant P. gingivalis dans les cerveaux des patients atteints de la maladie d'Alzheimer. Ils ont trouvé des gingipains dans le tissu hippocampique. Cette région contrôle la mémoire. L'ADN bactérien apparaît dans le liquide céphalorachidien des patients atteints de maladie parodontal (Singhrao, Harding et Poole et al. 2015).
Sarmiento-Ordóñez et ses collègues ont examiné la connexion en 2025. Ils ont confirmé que l'infection par P. gingivalis est corrélée à un déclin cognitif. Ils ont suggéré que le maintien de la santé bucco-dentaire pourrait retarder la neurodégénérescence (Sarmiento-Ordóñez et al. 2025).
Quelles complications de la grossesse sont liées à la maladie buccale ?
La maladie des gencives libère des signaux inflammatoires. Ces signaux déclenchent des hormones du travail. Les bébés naissent prématurément. Ils ont un faible poids à la naissance.
Les femmes enceintes subissent des changements hormonaux. Ces changements exagèrent l'inflammation des gencives. Même une plaque légère cause une gingivite sévère. Cette inflammation produit des prostaglandines. Elle produit le facteur de nécrose tumorale-alpha. Ces molécules atteignent le placenta. Elles déclenchent des contractions utérines.
Des études lient la maladie parodontal à la naissance prématurée. Elles la lient à la prééclampsie. Elles la lient à un faible poids à la naissance. La charge inflammatoire est plus importante que des bactéries spécifiques.
D'autres conditions sont-elles liées à la santé bucco-dentaire ?
Oui. L'arthrite est liée. La maladie rénale est liée. Certains cancers sont liés. Les chercheurs continuent de trouver de nouveaux liens.
Les patients atteints d'arthrite rhumatoïde ont souvent une maladie parodontal sévère. Les deux conditions partagent des voies inflammatoires. Elles partagent des facteurs de risque génétiques. Elles partagent des déclencheurs environnementaux.
La maladie rénale chronique est corrélée à la perte de dents. La relation est bidirectionnelle. La maladie rénale altère la fonction immunitaire. Elle permet les infections buccales. Les infections buccales augmentent l'inflammation systémique. Cela aggrave la fonction rénale.
Certaines études lient la maladie parodontal au cancer du pancréas. Elles la lient au cancer buccal lui-même. Les mécanismes impliquent une inflammation chronique. Ils impliquent des métabolites bactériens.
Quels mécanismes relient votre bouche à votre corps ?
Trois mécanismes principaux opèrent. L'inflammation chronique circule dans votre sang. Les bactéries buccales modifient votre microbiome intestinal. Votre système immunitaire réagit de manière excessive dans tout votre corps.
Les scientifiques ont cartographié des voies spécifiques. Ces voies expliquent le lien oral-systémique. Les comprendre vous aide à apprécier l'importance de la prévention.
Comment l'inflammation se propage-t-elle systématiquement ?
Vos gencives libèrent des cytokines. Ces produits chimiques entrent dans votre sang. Ils voyagent partout. Ils maintiennent un état inflammatoire constant.
Les tissus parodontal contiennent des cellules immunitaires. Elles détectent les bactéries. Elles libèrent de l'interleukine-1-bêta. Elles libèrent de l'interleukine-6. Elles libèrent du facteur de nécrose tumorale-alpha. Ces cytokines pro-inflammatoires entrent dans votre circulation.
Votre foie réagit en produisant des protéines de phase aiguë. La protéine C-réactive augmente. Le fibrinogène augmente. Ces marqueurs prédisent les événements cardiovasculaires. Ils prédisent les complications du diabète. Ils prédisent la mortalité.
Cette inflammation chronique de bas grade caractérise la maladie parodontal. Elle diffère de l'inflammation aiguë. Elle persiste pendant des années. Elle endommage lentement des organes distants. Elle accélère l'athérosclérose. Elle favorise la résistance à l'insuline.
Comment fonctionne l'axe oral-intestinal ?
Vous avalez des bactéries buccales quotidiennement. Elles voyagent vers vos intestins. Elles perturbent votre équilibre intestinal. Cela affecte votre santé globale.
Vous avalez environ un litre de salive par jour. Cette salive contient des millions de bactéries. Normalement, l'acide gastrique tue la plupart. Cependant, certaines survivent. Certaines colonisent vos intestins.
Les bactéries buccales apparaissent dans les selles des personnes atteintes de maladie parodontal. Elles apparaissent dans les tissus coliques enflammés. Elles peuvent déclencher ou aggraver une maladie inflammatoire de l'intestin. Elles peuvent contribuer au syndrome métabolique.
Khor et ses collègues ont étudié cette connexion en 2021. Ils ont trouvé que la dysbiose buccale est corrélée à la dysbiose intestinale. Traiter les infections buccales peut améliorer la santé intestinale. Cela ouvre de nouvelles avenues thérapeutiques (Khor et al. 2021).
Comment les bactéries buccales perturbent-elles votre système immunitaire ?
Les bactéries buccales imitent vos tissus corporels. Votre système immunitaire attaque les deux. Cela crée des dommages auto-immuns. Cela affecte vos articulations et vos vaisseaux.
Le mimétisme moléculaire explique certaines associations. Les protéines bactériennes ressemblent aux protéines humaines. Votre système immunitaire produit des anticorps contre les bactéries. Ces anticorps réagissent avec vos propres tissus.
Dans l'arthrite rhumatoïde, les anticorps contre Porphyromonas gingivalis les protéines citrullinées réagissent avec les tissus articulaires. Cela déclenche ou perpétue la destruction des articulations.
Dans les maladies cardiovasculaires, les réponses immunitaires aux protéines de choc thermique provenant des bactéries endommagent les parois artérielles. Cela accélère la formation de plaques.
Comment les dentistes diagnostiquent-ils une mauvaise hygiène bucco-dentaire ?
Les dentistes examinent vos gencives. Ils mesurent les profondeurs des poches. Ils vérifient les saignements. Ils utilisent des radiographies. Ils peuvent tester votre salive.
Un diagnostic précoce prévient les dommages irréversibles. Plusieurs outils d'évaluation existent. Ils vont de l'observation simple à des tests sophistiqués.
Quels signes cliniques indiquent des problèmes ?
Les saignements indiquent une inflammation. Le gonflement indique une maladie active. La récession indique des dommages passés. Le pus indique une infection.
Les cliniciens évaluent l'indice de plaque. Ils notent combien de plaque couvre vos dents. Ils utilisent des sondes parodontales. Ces instruments mesurent les profondeurs des poches. Les poches saines mesurent 1 à 3 millimètres. Des poches plus profondes indiquent une perte d'attache.
Ils effectuent des tests de saignement à la sonde (BOP). Ils touchent doucement votre ligne gingivale. Un saignement en quelques secondes indique une inflammation active. Ce test simple prédit la progression de la maladie.
Ils vérifient les expositions de furcation. Ils vérifient la mobilité dentaire. Cela indique une destruction avancée.
Quels outils de diagnostic révèlent des dommages cachés ?
Les radiographies montrent la perte osseuse. Elles montrent la carie entre les dents. Les tests microbiens identifient les bactéries dangereuses. Les tests salivaires mesurent les marqueurs inflammatoires.
Les radiographies révèlent des caries interproximales. Elles révèlent les niveaux osseux. Elles montrent des abcès aux apex radiculaires. Les radiographies bitewing détectent les caries tôt. Les films panoramiques montrent l'état général.
Les pratiques avancées utilisent des tests d'ADN microbien. Elles identifient des pathogènes spécifiques. Elles quantifient les charges bactériennes. Cela guide une thérapie antibiotique ciblée. Cela surveille le succès du traitement.
Les diagnostics salivaires mesurent les métalloprotéinases de matrice. Ces enzymes indiquent la destruction des tissus. Elles mesurent les niveaux de cytokines. Celles-ci indiquent l'activité inflammatoire.
Quels signes d'alerte précoce devriez-vous remarquer ?
Vous devriez remarquer des saignements lors du brossage. Vous devriez remarquer une mauvaise haleine persistante. Vous devriez remarquer une récession gingivale. Vous devriez remarquer une sensibilité dentaire.
Vous devez reconnaître ces signes vous-même. N'attendez pas la douleur. La douleur indique une maladie avancée. Recherchez du sang dans votre évier. Sentez votre haleine objectivement. Vérifiez si vos dents semblent plus longues (gencives rétractées). Notez la sensibilité à la température.
Comment pouvez-vous traiter et gérer une mauvaise hygiène bucco-dentaire ?
Vous devez nettoyer vos dents quotidiennement. Vous avez besoin d'un détartrage professionnel. Les cas avancés nécessitent une chirurgie. Vous devez maintenir les soins pour toujours.
Le traitement suit une hiérarchie. Vous commencez par des mesures de base. Vous avancez selon les besoins. Vous ne devez jamais arrêter l'entretien.
Quelles pratiques quotidiennes inversent les maladies précoces ?
Vous devez vous brosser les dents deux fois par jour. Vous devez passer la soie dentaire une fois par jour. Vous devriez utiliser des brosses interdentaires. Vous devriez racler votre langue.
L'élimination mécanique de la plaque reste essentielle. Vous devez vous brosser pendant deux minutes. Vous devez utiliser un dentifrice au fluor. Vous devez incliner les poils à 45 degrés vers les gencives. Vous devez utiliser des mouvements circulaires doux.
Le passage de la soie dentaire nettoie entre les dents. Les brosses à dents ne peuvent pas atteindre ces zones. Vous devez glisser la soie sous la ligne des gencives. Vous devez l'enrouler autour des surfaces dentaires. Vous devez la déplacer de haut en bas.
Les brosses interdentaires fonctionnent mieux pour les espaces plus larges. Elles nettoient autour des bridges. Elles nettoient autour des implants.
Le raclage de la langue élimine le biofilm bactérien. Ce biofilm cause une mauvaise haleine. Il recolonise rapidement les dents s'il est laissé.
Quels traitements professionnels avez-vous besoin ?
Vous avez besoin d'un détartrage tous les six mois. Vous avez besoin d'un détartrage en profondeur pour les maladies des gencives. Vous avez besoin de radiographies annuelles. Vous avez besoin d'un dépistage du cancer buccal.
La prophylaxie professionnelle élimine le tartre calcifié. Les hygiénistes utilisent des détartreurs ultrasoniques. Ceux-ci vibrent pour éliminer les dépôts. Ils polissent les surfaces radiculaires. Cela rend l'attachement de la plaque plus difficile.
Le détartrage et le surfaçage radiculaire traitent la parodontite. Ce nettoyage en profondeur élimine le tartre des surfaces radiculaires. Cela nécessite une anesthésie locale. Cela prend plusieurs visites. Cela réduit significativement les profondeurs des poches.
Une surveillance régulière détecte les problèmes tôt. Les dentistes mettent à jour les radiographies. Ils vérifient de nouvelles caries. Ils vérifient une nouvelle perte osseuse.
Quelles options avancées existent pour les maladies sévères ?
Les chirurgiens peuvent greffer de l'os. Ils peuvent greffer du tissu gingival. Ils peuvent utiliser la thérapie au laser. Ils peuvent placer des antibiotiques sous vos gencives.
La chirurgie parodontale accède aux poches profondes. Les chirurgiens réfléchissent le tissu gingival. Ils nettoient directement les racines. Ils recontourent l'os. Ils repositionnent les gencives.
Les greffes osseuses reconstruisent le soutien perdu. Ils utilisent des matériaux synthétiques. Ils utilisent de l'os de donneur. Ils utilisent votre propre os.
Les greffes de tissu mou couvrent les racines exposées. Elles réduisent la sensibilité. Elles améliorent l'apparence.
Les antibiotiques localisés traitent des sites spécifiques. Les dentistes placent des gels de doxycycline. Ceux-ci libèrent le médicament lentement. Ils réduisent les bactéries localement.
Pouvez-vous inverser les dommages causés par une mauvaise hygiène dentaire ?
Vous pouvez inverser complètement la gingivite. Vous ne pouvez pas inverser la perte osseuse. Vous pouvez arrêter d'autres dommages. Vous devez maintenir des soins excellents.
La réversibilité dépend du stade de la maladie. Cela détermine votre pronostic. Cela guide les objectifs de traitement.
À quel point pouvez-vous inverser complètement la gingivite ?
Vous pouvez l'inverser à 100 %. Vos gencives retrouvent une couleur rose normale. Les saignements s'arrêtent complètement. Cela prend deux semaines de soins parfaits.
La gingivite n'affecte que les tissus mous. Elle ne détruit pas les fibres d'attachement. Elle ne détruit pas l'os. Lorsque vous éliminez les bactéries, l'inflammation se résout. Les vaisseaux sanguins se contractent. Les gencives se rétractent à une position saine. La couleur passe du rouge au rose. La texture passe de lisse à stippled.
Des preuves soutiennent la réversibilité complète. Scannapieco et ses collègues l'ont confirmé dans leur revue de 2021. Ils ont noté qu'un contrôle de plaque cohérent résout la gingivite en 10 à 21 jours. Vous n'avez pas besoin de médicaments. Vous avez seulement besoin d'un nettoyage mécanique (Scannapieco et al. 2021).
Pourquoi ne pouvez-vous pas inverser la parodontite ?
L'os ne se régénère pas facilement. Les ligaments perdus ne repoussent pas. Vous pouvez maintenir l'os restant. Vous ne pouvez pas reconstruire ce qui s'est dissous.
La parodontite détruit les structures de soutien. La résorption osseuse se produit par l'activité des ostéoclastes. Une fois que l'os disparaît, il ne revient pas naturellement. Les ligaments parodontaux se détachent. Ils ne se réattachent pas précisément.
Les thérapies actuelles visent à arrêter la progression. Elles préservent les structures restantes. Certaines procédures régénératrices existent. Elles fonctionnent dans des circonstances limitées. Elles nécessitent des conditions idéales. Elles ne peuvent pas reconstruire des dommages étendus.
Par conséquent, une intervention précoce est cruciale. Vous devez traiter la gingivite avant qu'elle n'avance. Vous devez prévenir la perte d'attachement.
Quelle est l'importance de votre conformité ?
Votre conformité détermine le succès. Sans soins quotidiens, le traitement échoue. Avec des soins parfaits, vous maintenez votre santé pendant des décennies.
Vous devez effectuer un retrait quotidien de la plaque. Les professionnels ne peuvent pas le faire pour vous. Vous visitez les dentistes deux fois par an. Vous devez gérer les 363 autres jours seul.
Le changement de comportement pose des défis à de nombreux patients. Ils commencent fort. Ils retombent dans de vieilles habitudes. Les patients réussis établissent des routines. Ils se brossent les dents aux mêmes heures chaque jour. Ils gardent le fil dentaire visible. Ils utilisent des rappels sur smartphone.
Les dentistes doivent éduquer efficacement. Ils doivent démontrer la technique. Ils doivent motiver. Ils doivent souligner les conséquences systémiques, pas seulement les conséquences dentaires.
Comment pouvez-vous prévenir une mauvaise hygiène dentaire ?
Vous devez établir des routines quotidiennes. Les communautés doivent fluoriser l'eau. Les systèmes de santé doivent intégrer les soins dentaires et médicaux.
La prévention fonctionne mieux que le traitement. Cela coûte moins cher. Cela prévient la souffrance. Cela nécessite des stratégies à plusieurs niveaux.
Quelles mesures de prévention individuelle fonctionnent le mieux ?
Vous devriez vous brosser les dents deux fois par jour. Vous devriez limiter le sucre. Vous devriez visiter régulièrement des dentistes. Vous devriez éviter le tabac.
La prévention primaire commence avec vous. Brossez-vous les dents efficacement deux fois par jour. Utilisez un dentifrice au fluor. Crachez, ne rincez pas. Cela laisse du fluor sur les dents.
Limitez la fréquence du sucre. Chaque exposition au sucre produit 20 à 30 minutes d'acide. Grignoter fréquemment crée un acide constant. Mangez des sucreries avec les repas à la place. Le flux de salive atteint son pic pendant les repas. Cela neutralise les acides plus rapidement.
Mâchez du chewing-gum sans sucre après avoir mangé. Cela stimule la salive. Cela élimine les débris alimentaires. Cela neutralise les acides.
Buvez de l'eau fluorée. Cela fournit une exposition constante et à faible niveau au fluor. Cela reminéralise l'émail tout au long de la journée.
Comment les approches de santé publique peuvent-elles aider ?
La fluoruration de l'eau réduit les caries de 25 %. Les programmes scolaires éduquent les enfants. Les cliniques communautaires offrent un accès.
Les interventions à l'échelle de la population réduisent le fardeau des maladies. La fluoruration de l'eau bénéficie à tout le monde, quel que soit le revenu. Cela fonctionne en toute sécurité depuis 70 ans. Les Centers for Disease Control and Prevention la désignent comme l'une des dix grandes réalisations en santé publique.
Les programmes de scellement dentaire à l'école protègent les molaires. Ces dents ont des rainures profondes. Les bactéries s'y cachent. Les scellants les bloquent.
Les campagnes de santé publique sensibilisent. Elles enseignent la bonne technique de brossage. Elles soulignent les liens entre la santé bucco-dentaire et la santé systémique. Cela motive une meilleure conformité.
Pourquoi la médecine et la dentisterie doivent-elles s'intégrer ?
Votre bouche est connectée à votre corps. Les médecins doivent vérifier votre bouche. Les dentistes doivent connaître vos antécédents médicaux. Les équipes fournissent de meilleurs soins que les individus.
Les silos nuisent aux patients. Les médecins examinent rarement les cavités buccales. Ils manquent la maladie parodontal. Ils manquent le cancer buccal. Ils manquent des indices sur les maladies systémiques.
Les dentistes connaissent rarement les niveaux d'HbA1c. Ils manquent le diabète. Ils manquent l'hypertension. Ils ne peuvent pas évaluer le risque cardiovasculaire avant les procédures.
Les soins intégrés résolvent ce problème. Les dossiers de santé électroniques doivent inclure des données dentaires. Les équipes médicales doivent orienter les patients pour une évaluation parodontal. Les équipes dentaires doivent dépister le diabète et l'hypertension. Elles doivent référer lorsque les valeurs dépassent les limites.
Tavares et ses collègues ont plaidé pour cette intégration en 2014. Ils ont montré que le traitement parodontal réduit les événements cardiovasculaires majeurs de 50 % dans certaines études. Cela justifie que l'assurance médicale couvre les soins dentaires (Tavares, Calabi et Martin 2014).
Que promettent les recherches futures ?
Les scientifiques personnaliseront vos soins dentaires. Ils analyseront vos bactéries spécifiques. Ils utiliseront l'IA pour détecter la maladie plus tôt. Ils développeront des probiotiques ciblés.
Approches de dentisterie de précision. Les chercheurs cartographient les microbiomes oraux individuels. Ils identifient quelles bactéries vous hébergez. Ils déterminent quels antibiotiques ciblent spécifiquement vos pathogènes. Ils évitent les médicaments à large spectre.
L'intelligence artificielle analyse les radiographies. Elle détecte les caries plus tôt que les yeux humains. Elle prédit quelles lésions progresseront. Elle priorise le traitement.
Les thérapies probiotiques remplacent les bactéries nuisibles. Elles introduisent des souches bénéfiques. Ces souches chassent les pathogènes. Elles produisent des substances antibactériennes. Elles réduisent l'inflammation.
Des vaccins contre les caries pourraient émerger. Ils ciblent Streptococcus mutans. Ils préviennent la colonisation bactérienne. Ceux-ci restent expérimentaux mais prometteurs.
Conclusion
Une mauvaise hygiène dentaire menace plus que votre sourire. Elle déclenche une inflammation systémique. Elle endommage votre système cardiovasculaire. Elle perturbe votre métabolisme. Elle peut mettre en danger votre cerveau.
Vous avez le pouvoir de prévenir cela. Le brossage et le fil dentaire quotidiens éliminent les biofilms bactériens. Des soins professionnels réguliers éliminent les dépôts calcifiés. Une intervention précoce inverse complètement la gingivite.
Les systèmes de santé doivent évoluer. Ils doivent intégrer les soins bucco-dentaires et médicaux. Ils doivent reconnaître que la bouche appartient au corps. Ils doivent garantir l'accès à tous les groupes socio-économiques.
Votre action aujourd'hui détermine votre santé demain. Ne considérez pas les soins dentaires comme cosmétiques. Considérez-les comme une médecine préventive essentielle. Votre cœur, votre cerveau et votre longévité en dépendent.
Références
Beck, James, et al. "Maladie parodontale et maladie cardiovasculaire." Journal of Periodontology, vol. 67, no. 10S, 1996, pp. 1123-1137.
Carrizales-Sepúlveda, Eduardo F., et al. "Maladie parodontale, inflammation systémique et risque de maladie cardiovasculaire." Heart, Lung and Circulation, vol. 27, no. 11, 2018, pp. 1327-1334.
Georges, Fuensanta M., et al. "Dysbiose orale et maladies systémiques." Frontiers in Dental Medicine, vol. 3, 2022, p. 995423.
Khadka, Smita, et al. "Mauvaise hygiène buccale, micro-organismes buccaux et risque de pneumonie par aspiration chez les personnes âgées en maison de retraite : une revue systématique." Age and Ageing, vol. 50, no. 1, 2021, pp. 81-87.
Khor, Bernard, et al. "Interconnexions entre les microbiomes buccaux et intestinaux : inversion de la dysbiose microbienne et équilibre entre santé systémique et maladie." Microorganisms, vol. 9, no. 3, 2021, p. 496.
Meyer, Frederic, et al. "Étiologie des caries et mesures préventives." International Journal of Dentistry, 2024.
Paunica, Ioana, et al. "La relation bidirectionnelle entre la maladie parodontale et le diabète sucré—Une revue." Diagnostics, vol. 13, no. 4, 2023, p. 681.
Petersen, Poul Erik, et Hiroshi Ogawa. "Prévention des caries dentaires par l'utilisation de fluor—L'approche de l'OMS." Community Dental Health, vol. 33, no. 3, 2016, pp. 149-151.
Preshaw, Philip M., et al. "Parodontite et diabète : une relation bilatérale." Diabetologia, vol. 55, no. 1, 2012, pp. 21-31.
Sarmiento-Ordóñez, Juan M., et al. "Association entre Porphyromonas gingivalis et la maladie d'Alzheimer : une revue complète." Infection and Drug Resistance, 2025, pp. 491-628.
Scannapieco, Frank A., et al. "Dysbiose revisitée : comprendre le rôle du microbiome oral dans la pathogénie de la gingivite et de la parodontite : une évaluation critique." Journal of Periodontology, vol. 92, no. 8, 2021, pp. 1071-1083.
Scannapieco, Frank A., et Kenneth Shay. "Disparités en santé bucco-dentaire chez les personnes âgées : bactéries buccales, inflammation et pneumonie par aspiration." Dental Clinics of North America, vol. 58, no. 4, 2014, pp. 771-785.
Singhrao, Sim K., et al. "Infection parodontale à Porphyromonas gingivalis et ses liens putatifs avec la maladie d'Alzheimer." Mediators of Inflammation, vol. 2015, 2015, p. 137357.
Tavares, Mary, et al. "Maladies systémiques et santé bucco-dentaire." Dental Clinics of North America, vol. 58, no. 4, 2014, pp. 797-817.