La rimozione del nervo dentale rappresenta una procedura endodontica specializzata che elimina il tessuto pulpare infetto o danneggiato dall'interno del dente. I dentisti chiamano questo processo trattamento del canale radicolare. La procedura salva milioni di denti naturali ogni anno rimuovendo la fonte di infezione mentre preserva la struttura esterna del dente.
L'odontoiatria moderna si basa fortemente su questo intervento. La terapia endodontica è una delle procedure dentali più comuni a livello globale. Dati epidemiologici recenti mostrano che i professionisti dentali eseguono milioni di questi trattamenti annualmente nei paesi sviluppati. La prevalenza riflette sia l'alta incidenza della carie dentale sia i tassi di successo che rendono questo approccio preferibile all'estrazione per molti pazienti.
Lo scopo principale di questo articolo collega la scienza clinica con la comprensione pratica del paziente. I lettori apprenderanno i meccanismi biologici alla base della malattia pulpare. Capiranno perché i dentisti raccomandano la rimozione del nervo in specifici scenari clinici. Soprattutto, scopriranno come le tecnologie moderne hanno trasformato questa procedura da un intervento temuto a un'opzione di trattamento prevedibile e confortevole.
La procedura di rimozione del nervo dentale affronta condizioni patologiche all'interno della camera pulpare. Queste condizioni includono pulpiti irreversibili, tessuto pulpare necrotico e infezioni periapicali. Se non trattate, queste condizioni portano alla formazione di ascessi, perdita ossea e eventuale perdita del dente. Un intervento precoce previene queste complicazioni e mantiene la dentizione naturale del paziente.
Qual è l'anatomia che compone il complesso nervoso e pulpare dentale?
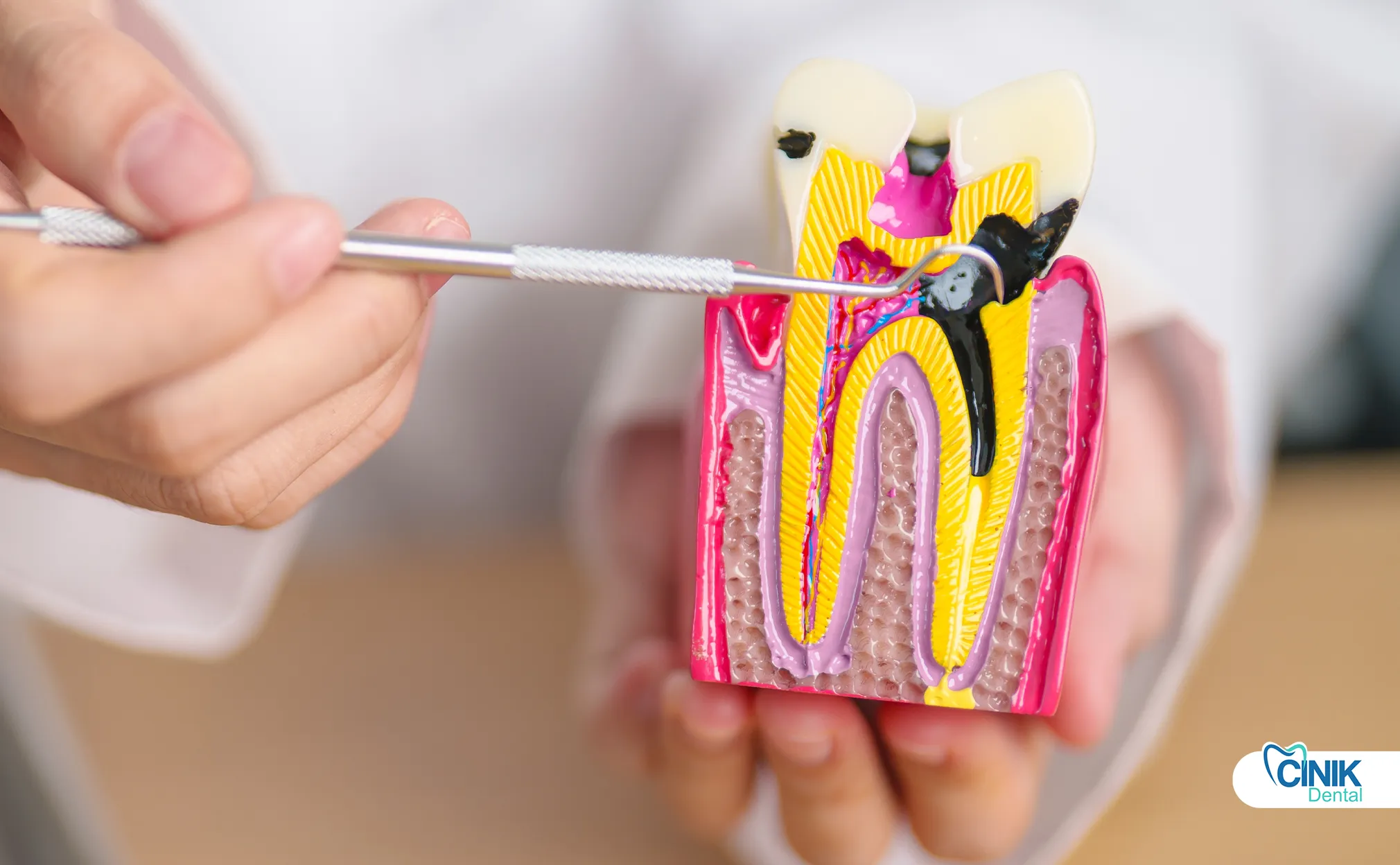
Il complesso nervoso dentale è composto da smalto, dentina, camera pulpare e canali radicolari. La polpa contiene nervi, vasi sanguigni e tessuto connettivo che forniscono funzione sensoriale e supporto allo sviluppo durante la formazione del dente.
Comprendere l'anatomia del dente aiuta i pazienti a capire perché la rimozione del nervo diventi necessaria. Il dente è composto da diversi strati distinti, ognuno dei quali svolge funzioni biologiche specifiche.
Lo strato più esterno, lo smalto, è composto dalla sostanza più dura del corpo umano. Questa struttura cristallina protegge il dente dai danni meccanici e dall'erosione chimica. Sotto lo smalto si trova la dentina, un tessuto calcificato contenente tubuli microscopici. Questi tubuli canalizzano i segnali sensoriali dall'ambiente esterno verso la camera pulpare centrale.
La camera pulpare ospita la polpa dentale, un tessuto connettivo morbido contenente il fascio neurovascolare. Secondo Niki et al. (2025), la polpa contiene due principali tipi di nervi che innervano il tessuto dentale: fibre autonome e fibre sensoriali afferenti. Le fibre autonome simpatiche originano dal ganglio cervicale superiore e regolano il flusso sanguigno attraverso il muscolo liscio arteriolare. Le fibre sensoriali afferenti originano dai rami mascellari e mandibolari del nervo trigemino. Queste fibre sensoriali trasmettono segnali di dolore, temperatura e pressione al cervello.
La polpa dentale contiene odontoblasti, cellule specializzate che producono dentina per tutta la vita del dente. Queste cellule rivestono la camera pulpare ed estendono processi nei tubuli dentinali. I vasi sanguigni all'interno della polpa forniscono nutrienti e ossigeno. I vasi linfatici drenano i prodotti di scarto e supportano la sorveglianza immunitaria.
Durante lo sviluppo del dente, la polpa svolge un ruolo critico. Stimola la formazione della radice e l'eruzione del dente. Tuttavia, una volta che il dente matura, l'importanza funzionale della polpa diminuisce. Un dente completamente sviluppato può sopravvivere senza la polpa perché il legamento parodontal e i tessuti circostanti forniscono un supporto sufficiente. Questa realtà biologica consente ai dentisti di rimuovere la polpa malata senza compromettere la viabilità a lungo termine del dente.
L'età cambia significativamente la polpa. La ricerca di Carvalho e Lussi (2017) dimostra che la densità cellulare diminuisce di circa il 50% tra i 20 e i 70 anni. La polpa subisce fibrosi e accumula fibre di collagene man mano che i pazienti invecchiano. I vasi sanguigni e i nervi degenerano progressivamente. Questi cambiamenti spiegano perché i pazienti più anziani a volte avvertono meno dolore da carie profonde nonostante un coinvolgimento esteso della polpa.
Cosa causa danni e infezioni al nervo dentale?
Le carie dentali profonde, le fratture dentali, le procedure dentali ripetute e le restaurazioni difettose causano danni alla polpa. I batteri invadono la camera pulpare, formano biofilm e scatenano infiammazioni che portano a pulpiti irreversibili o necrosi.
Molti fattori eziologici contribuiscono alla patologia della polpa. Comprendere questi fattori aiuta i pazienti a prevenire condizioni che richiedono la rimozione del nervo.
Le carie dentali profonde rappresentano la causa più comune di malattia della polpa. Quando le carie penetrano attraverso lo smalto e la dentina, raggiungono la camera pulpare. I batteri colonizzano il tessuto e scatenano risposte infiammatorie. Il corpo tenta di combattere l'infezione inviando cellule immunitarie nell'area. Questo processo infiammatorio aumenta la pressione all'interno della rigida camera pulpare, comprimendo i nervi e causando dolore.
Le fratture dentali e il trauma forniscono un'altra via per l'invasione batterica. Le crepe consentono ai fluidi orali e ai microrganismi di entrare direttamente nella camera pulpare. Anche le fratture microscopiche invisibili ad occhio nudo possono ospitare batteri. Procedure dentali ripetute stressano anche la polpa. Ogni episodio di perforazione rimuove struttura dentale e genera calore, potenzialmente irritando il tessuto pulpare.
Restaurazioni difettose creano microfessure all'interfaccia dente-restaurazione. Questi spazi accumulano placca e permettono la fuoriuscita di batteri. Nel tempo, questa carie secondaria raggiunge la polpa e causa infezione.
Una volta che i batteri entrano nella polpa, formano comunità complesse chiamate biofilm. Secondo la revisione del NIH sui biofilm endodontici (2023), la formazione del biofilm coinvolge quattro fasi principali: formazione del film di condizionamento, adesione e colonizzazione batterica, crescita ed espansione, e infine distacco. Questi biofilm resistono sia alle difese dell'ospite che ai trattamenti antimicrobici.
La malattia progredisce attraverso fasi distinte. L'invasione batterica iniziale causa pulpiti reversibili. In questa fase, rimuovere l'irritante consente alla polpa di guarire. Tuttavia, un'infezione persistente porta a pulpiti irreversibili. Il tessuto pulpare si degrada e l'infiammazione si diffonde ai tessuti periapicali. Alla fine, la polpa necrotizza completamente. I batteri quindi escono dall'apice radicolare e infettano l'osso circostante, formando lesioni periapicali o ascessi.
Enterococcus faecalis gioca un ruolo particolarmente problematico nelle infezioni persistenti. Questo batterio gram-positivo sopravvive a condizioni difficili e resiste all'idrossido di calcio, un comune medicinale intracanalare. Svensäter e Bergenholtz (2004) hanno identificato questo organismo come una delle principali cause di fallimento del trattamento perché penetra nei tubuli dentinali e mantiene comunità di biofilm che sfuggono a un'eliminazione completa.
Quali Sintomi Indicano la Necessità di Rimozione del Nervo Dentale?
Un forte dolore dentale persistente, sensibilità a stimoli caldi e freddi, gonfiore, formazione di fistole e evidenze radiografiche di infezione indicano la necessità di un intervento endodontico. I dentisti confermano le diagnosi attraverso test termici e test elettrici della polpa.
I pazienti dovrebbero riconoscere segnali di avvertimento specifici che segnalano la malattia della polpa. Questi sintomi guidano le decisioni e i tempi del trattamento.
Un forte dolore dentale persistente costituisce l'indicatore più ovvio. Questo dolore spesso pulsa e peggiora quando i pazienti si sdraiano. Può svegliare i pazienti dal sonno. Il dolore si localizza tipicamente a un dente specifico, anche se può irradiarsi ad aree adiacenti. Il dolore spontaneo senza stimolo suggerisce fortemente una pulpiti irreversibile.
La sensibilità alla temperatura fornisce un altro indizio critico. I pazienti con malattia della polpa spesso sperimentano un dolore acuto e persistente quando consumano bevande calde o fredde. Il dolore persiste per minuti dopo la rimozione dello stimolo termico. Questa risposta persistente differisce dalla normale sensibilità dentale, che si risolve immediatamente dopo la rimozione dello stimolo.
Il gonfiore attorno al dente interessato indica un'infezione avanzata. Il gonfiore può localizzarsi nei tessuti gengivali o diffondersi al viso e al collo. Alcuni pazienti sviluppano una fistola, un piccolo foro di drenaggio simile a un brufolo nei tessuti gengivali. Questa fistola rappresenta il tentativo del corpo di drenare il fluido dell'ascesso. I pazienti possono avvertire un cattivo sapore da queste aperture.
L'imaging radiografico rivela la perdita ossea attorno all'apice della radice. I dentisti eseguono radiografie periapicali o scansioni di tomografia computerizzata a fascio conico (CBCT) per visualizzare queste lesioni. Aree scure attorno alle punte delle radici indicano radiolucenza periapicale, segnalando la distruzione ossea causata dall'infezione.
I dentisti impiegano test diagnostici specifici per confermare lo stato della polpa. Il test termico applica freddo o calore alla superficie del dente. I denti sani rispondono brevemente; i denti malati rispondono intensamente e per periodi prolungati. Il test elettrico della polpa fornisce uno stimolo elettrico lieve per valutare la vitalità del nervo. Una lettura non reattiva suggerisce polpa necrotica.
Il test di percussione colpisce delicatamente il dente per controllare l'infiammazione periapicale. Il dolore alla percussione indica che l'infiammazione si è diffusa oltre la polpa al legamento parodontale che circonda l'apice della radice.
Come Eseguono i Dentisti la Procedura di Rimozione del Nervo Dentale Passo dopo Passo?
I dentisti seguono un protocollo sistematico: diagnosi e pianificazione, anestesia e isolamento, preparazione della cavità d'accesso, rimozione della polpa, pulizia e modellatura, riempimento del canale e restauro finale. Le tecniche moderne garantiscono il comfort del paziente durante la procedura di 60-90 minuti.
Il trattamento del canale radicolare segue una sequenza precisa progettata per eliminare l'infezione e sigillare il sistema canalare. Comprendere questi passaggi riduce l'ansia del paziente e migliora la cooperazione.
Come Funziona la Fase di Diagnosi e Pianificazione del Trattamento?
I clinici esaminano il dente clinicamente e radiograficamente. Eseguono radiografie o scansioni CBCT per visualizzare l'anatomia del canale e lo stato periapicale. Formulano un piano di trattamento basato su questi risultati.
Il dentista inizia con un esame clinico completo. Valutano le condizioni del dente, controllano la mobilità e valutano i tessuti molli circostanti. Esaminano la storia medica del paziente per identificare controindicazioni o considerazioni speciali.
L'imaging radiografico fornisce informazioni diagnostiche essenziali. Le radiografie periapicali standard mostrano la lunghezza della radice, la curvatura e il numero di canali. I casi complessi possono richiedere imaging CBCT. Questa vista tridimensionale rivela la ramificazione dei canali, le calcificazioni e le lesioni periapicali che le radiografie bidimensionali non riescono a rilevare.
Come Garantisce l'Anestesia e l'Isolamento il Comfort del Paziente?
L'anestetico locale elimina la sensazione di dolore. Il diga di gomma isola il dente dalla saliva e previene la contaminazione batterica durante la procedura.
I dentisti somministrano anestesia locale per bloccare la conduzione nervosa. Di solito usano lidocaina o articaina con epinefrina per prolungare l'effetto anestetico. I pazienti rimangono svegli ma non avvertono dolore nell'area trattata.
Il diaframma di gomma fornisce un'isolamento critico. Questo sottile foglio di lattice o materiale non in lattice copre la bocca tranne che per un piccolo foro che espone il dente trattato. Il diaframma impedisce alla saliva di entrare nello spazio del canale. Protegge anche il paziente dall'inghiottire strumenti o soluzioni irriganti.
Come Accedono e Rimuovono la Polpa i Clinici?
Il dentista perfora una cavità di accesso attraverso la corona per raggiungere la camera pulpare. Poi utilizza strumenti specializzati per rimuovere tutto il tessuto pulpare dalla camera e dai canali radicolari.
La preparazione della cavità di accesso richiede precisione. Il dentista rimuove il tetto della camera pulpare preservando la struttura del dente. Usa una fresa ad alta velocità per creare un'apertura che fornisca accesso in linea retta agli orifizi del canale.
La rimozione della polpa segue immediatamente. Il dentista inserisce brocche o lime barbate nei canali. Ritira questi strumenti per estrarre il tessuto pulpare. Gli strumenti rotanti con lime in nichel-titanio dominano ora la pratica moderna. Questi strumenti flessibili navigano i canali curvi in modo più sicuro rispetto alle lime in acciaio inossidabile tradizionali.
Come Elimina l'Infezione la Fase di Pulizia e Modellatura?
L'istruzione meccanica combinata con l'irrigazione chimica rimuove i biofilm batterici e i detriti. L'ipoclorito di sodio dissolve il tessuto organico e uccide i microrganismi.
La fase di pulizia e modellatura costituisce il passo più critico. Il dentista utilizza lime progressivamente più grandi per ingrandire e modellare i canali. Questa azione meccanica rimuove la dentina infetta e crea spazio per le soluzioni irriganti.
L'irrigazione chimica segue ogni sequenza di limatura. La soluzione di ipoclorito di sodio funge da principale irrigante. Questa soluzione alcalina dissolve i residui di polpa e distrugge le pareti cellulari batteriche. I dentisti utilizzano concentrazioni del 2-3% per i trattamenti primari. Somministrano la soluzione utilizzando siringhe con aghi a ventola laterale per evitare di forzare il fluido attraverso l'apice.
L'EDTA (acido etilendiamminotetraacetico) fornisce un'irrigazione aggiuntiva. Questo agente chelante rimuove lo strato di smalto inorganico creato dalle lime. L'eliminazione di questo strato espone i tubuli dentinali e migliora la disinfezione del canale.
Le tecniche moderne includono l'irrigazione ultrasonica e i sistemi a pressione negativa. Questi metodi migliorano la penetrazione dell'irrigante nei rami del canale e nei tubuli dentinali dove si nascondono i batteri.
Come Riempiono e Sigillano i Canali i Dentisti?
I dentisti riempiono i canali puliti con guttaperca e sigillante. Questa otturazione previene la reinfezione batterica e sigilla l'apice dai fluidi periapicali.
Il riempimento del canale avviene dopo un'accurata asciugatura. Il dentista seleziona i punti di gutta-percha che corrispondono alla dimensione finale del file. La gutta-percha, una gomma naturale proveniente dagli alberi, fornisce un materiale di riempimento inerte e biocompatibile.
I sigillanti rivestono le pareti del canale prima dell'inserimento della gutta-percha. Questi cementi creano un effetto monoblocco, legando il riempimento alla dentina. I sigillanti bioceramici hanno in gran parte sostituito i sigillanti tradizionali a base di resina o ossido di zinco-eugenolo. Questi materiali a base di silicato di calcio sigillano meglio e causano meno infiammazione.
Il dentista compatta la gutta-percha utilizzando tecniche di condensazione verticale calda o compattazione laterale. Rimuovono il materiale in eccesso dalla camera e posizionano un sigillo coronale temporaneo o permanente.
Come Completa il Trattamento il Restauro Finale?
Il dentista posiziona un riempimento permanente o una corona per ripristinare la funzione e prevenire fratture. I denti posteriori richiedono corone per proteggere contro il fallimento strutturale.
Il restauro finale dipende dalle condizioni e dalla posizione del dente. I denti anteriori con perdita minima di struttura possono ricevere riempimenti compositi. I denti posteriori sottoposti a trattamento canalare richiedono corone a copertura totale. Queste corone distribuiscono le forze masticatorie e prevengono fratture verticali.
Quali Materiali e Tecnologie Utilizzano Oggi gli Endodontisti?
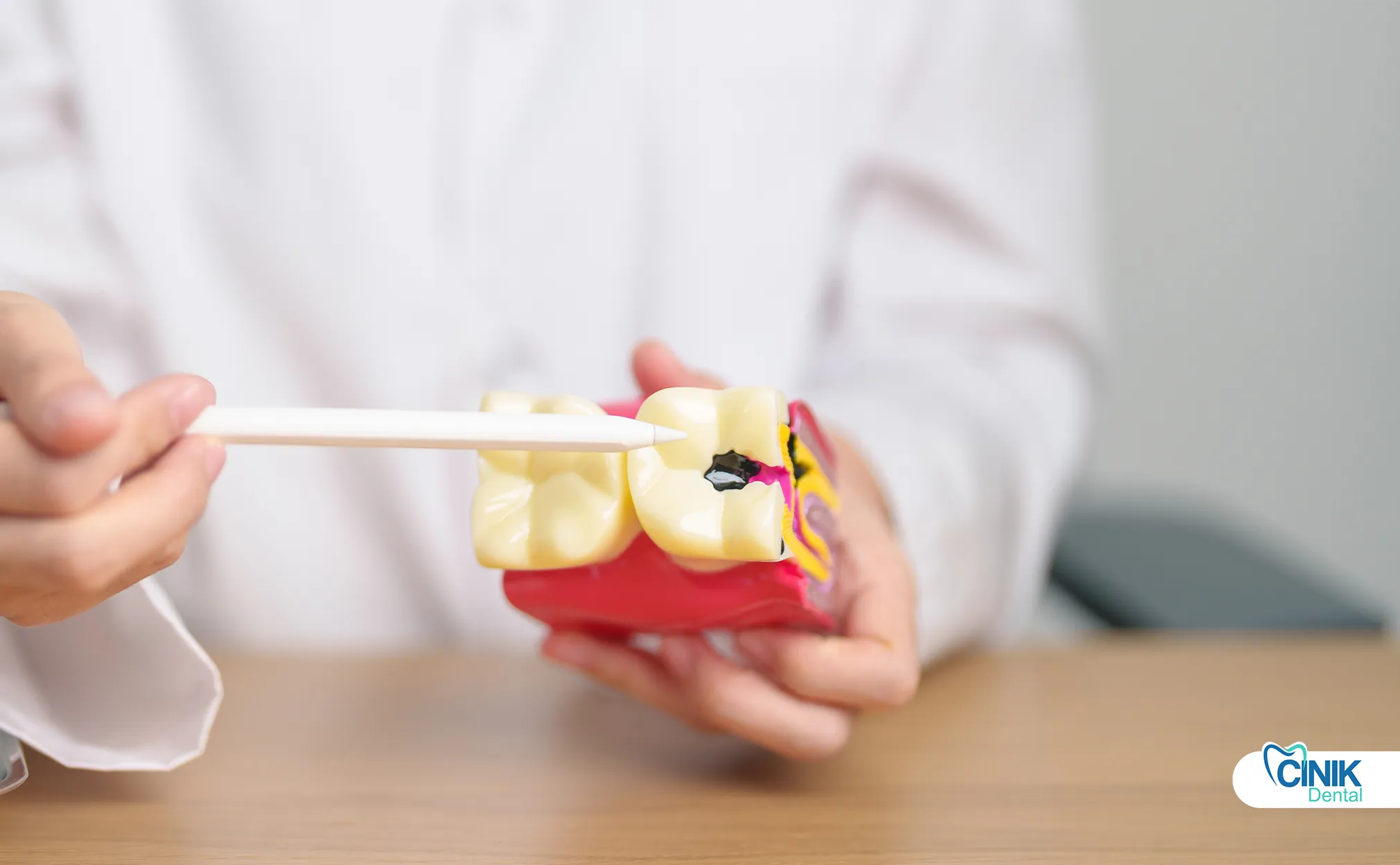
L'endodonzia moderna impiega strumenti rotanti in nichel-titanio, localizzatori elettronici dell'apice, microscopi operatori dentali, sigillanti bioceramici e imaging 3D. Le tecnologie emergenti includono la disinfezione assistita da laser e approcci rigenerativi.
La tecnologia endodontica ha fatto progressi significativi negli ultimi due decenni. Queste innovazioni migliorano i tassi di successo, riducono i tempi di trattamento e aumentano il comfort del paziente.
Quali Materiali Tradizionali Rimangono Essenziali?
La gutta-percha continua a essere il materiale di riempimento principale. Vari sigillanti garantiscono sigilli apicali e coronali. I file in acciaio inossidabile servono ancora a scopi specifici nonostante le alternative più recenti.
La gutta-percha ha riempito i canali radicolari per oltre un secolo. Questo materiale termoplastico si adatta bene alle irregolarità del canale quando viene riscaldato. Rimane stabile per decenni senza degradarsi o causare infiammazione.
I sigillanti a base di ossido di zinco-eugenolo hanno fornito lo standard per generazioni. Questi materiali offrono proprietà antimicrobiche e facilità di maneggio. Tuttavia, si dissolvono lentamente nel tempo e possono consentire perdite. I sigillanti in resina moderna e i sigillanti bioceramici offrono una capacità di sigillatura superiore e stabilità dimensionale.
Quali progressi moderni migliorano i risultati del trattamento?
I file rotativi in nichel-titanio navigano in modo sicuro attraverso canali curvi. I localizzatori elettronici dell'apice determinano con precisione la lunghezza di lavoro. I microscopi dentali migliorano la visibilità. L'imaging CBCT rivela anatomia complessa.
Gli strumenti rotativi in nichel-titanio (NiTi) hanno rivoluzionato la modellatura dei canali. Questi file superelastici si piegano attorno a curve che farebbero raddrizzare o perforare i file in acciaio inossidabile. Tagliano in modo efficiente e mantengono la curvatura originale del canale.
I localizzatori elettronici dell'apice (EAL) determinano elettronicamente la lunghezza di lavoro del canale. Questi dispositivi misurano la resistenza elettrica tra un file nel canale e la mucosa orale. Segnalano quando il file raggiunge la costrizione apicale, migliorando la precisione della lunghezza rispetto alle radiografie da sole.
I microscopi operatori dentali forniscono ingrandimenti da 6 a 25x. Gli endodontisti utilizzano questi microscopi per localizzare le entrate dei canali calcificati, identificare canali mancati e eseguire ritreattamenti. La visibilità migliorata riduce gli errori procedurali e migliora i risultati.
La tomografia computerizzata a fascio conico (CBCT) rappresenta lo standard di imaging per casi complessi. Questa imaging tridimensionale rivela isthmi canalari, bifidità apicali e lesioni periapicali con risoluzione di 0,1 mm. I dentisti utilizzano il CBCT per la pianificazione preoperatoria in casi difficili.
Quali tecnologie emergenti mostrano promesse?
La disinfezione assistita da laser, la biostampa 3D del tessuto pulpare, la terapia con cellule staminali e le procedure guidate dall'intelligenza artificiale rappresentano il cutting edge della ricerca endodontica.
I laser ora assistono nella disinfezione dei canali. I laser Er,Cr:YSGG e a diodo attivano soluzioni irriganti e vaporizzano detriti nei rami del canale. Riducono il numero di batteri oltre ciò che l'istrumentazione meccanica riesce a ottenere da sola.
L'endodonzia rigenerativa offre un'alternativa biologica al trattamento tradizionale. I ricercatori hanno esplorato il trapianto di cellule staminali da quando Gronthos et al. (2000) hanno isolato per la prima volta le cellule staminali della polpa dentale. Nakashima et al. (2017) hanno dimostrato la rigenerazione della polpa con successo utilizzando cellule staminali della polpa dentale autologhe in uno studio clinico pilota. I pazienti hanno riacquistato la sensibilità della polpa e le immagini hanno mostrato la formazione di tessuto simile alla dentina.
Gli approcci di biostampa tridimensionale mirano a fabbricare tessuto pulpare per il trapianto. I ricercatori stampano impalcature utilizzando idrossiapatite e metacrilato di gelatina (GelMA) caricate con cellule staminali della polpa dentale. Questi costrutti supportano la vascolarizzazione e l'innervazione quando impiantati nei canali radicolari.
L'intelligenza artificiale ora assiste nella diagnosi e nella pianificazione del trattamento. Gli algoritmi di apprendimento automatico analizzano le radiografie per rilevare lesioni periapicali e prevedere i risultati del trattamento. Le applicazioni future potrebbero includere la modellazione del canale assistita da robot e il monitoraggio in tempo reale della posizione dell'apice.
Quali tassi di successo possono aspettarsi i pazienti dal trattamento del canale radicolare?
Gli studi a lungo termine mostrano il 97% di sopravvivenza a 10 anni, l'81% a 20 anni e il 68% a 37 anni. I tassi di successo endodontico variano dall'89% al 93% a seconda delle condizioni preoperatorie e delle cure di follow-up.
La misurazione del successo in endodonzia include due metriche: sopravvivenza del dente (rimanere in bocca) e successo endodontico (assenza di sintomi e guarigione radiografica). Entrambi sono importanti per i pazienti, anche se differiscono clinicamente.
Cosa rivelano gli studi di sopravvivenza a lungo termine?
I trattamenti del canale radicolare ben eseguiti portano alla ritenzione del dente per decenni. Le principali cause di fallimento tardivo sono la malattia parodontale e la frattura strutturale piuttosto che fattori endodontici.
López-Valverde et al. (2023) hanno pubblicato dati fondamentali che tracciano i pazienti per 5-37 anni. Il loro studio su 598 denti trattati endodonticamente ha dimostrato tassi di sopravvivenza cumulativa del 97% a 10 anni, 81% a 20 anni, 76% a 30 anni e 68% a 37 anni. Queste statistiche confermano che il trattamento del canale radicolare fornisce risultati durevoli.
Lo studio ha identificato fattori prognostici specifici. I denti senza radiolucenza periapicale preoperatoria sono sopravvissuti più a lungo. I denti restaurati con corone hanno mostrato una migliore sopravvivenza rispetto a quelli con grandi otturazioni. I pazienti senza tasche parodontali profonde hanno mantenuto i loro denti trattati più a lungo.
Come si confrontano i trattamenti del canale radicolare con gli impianti?
I denti trattati endodonticamente e gli impianti a singolo dente mostrano tassi di sopravvivenza comparabili nel corso di 5-10 anni. La preservazione dei denti naturali spesso fornisce risultati funzionali ed estetici superiori.
Le revisioni sistematiche che confrontano queste opzioni mostrano percentuali di successo simili. A 5 anni, entrambi i trattamenti raggiungono circa il 95% di sopravvivenza. Tuttavia, le differenze biologiche ed economiche sono importanti.
I denti naturali mantengono i legamenti parodontali. Questi legamenti forniscono propriocezione, la capacità di percepire la pressione masticatoria. Gli impianti mancano di questo meccanismo di feedback, portando potenzialmente a sovraccarico. I denti naturali preservano anche l'osso alveolare attraverso il carico funzionale. Gli impianti possono causare la riassorbimento dell'osso crestal nel tempo.
Dal punto di vista economico, preservare i denti naturali costa meno rispetto all'estrazione e all'inserimento di impianti. La terapia implantare richiede interventi chirurgici, periodi di guarigione e potenziali complicazioni come la peri-implantite.
Quali meccanismi biologici consentono la guarigione?
Il sistema immunitario elimina i batteri residui dai tessuti periapicali. L'osso si rigenera una volta che la fonte di infezione è stata eliminata. Il legamento parodontale si riattacca alla superficie della radice.
La guarigione periapicale inizia immediatamente dopo la disinfezione del canale. I macrofagi e gli osteoclasti rimuovono il tessuto infiammatorio e l'osso necrotico. Gli osteoblasti depositano quindi una nuova matrice ossea. La guarigione radiografica può richiedere 6-12 mesi per apparire completamente.
Il riempimento del canale radicolare previene la ricontezione batterica. Il restauro coronale sigilla il sistema canalare dai fluidi orali. Insieme, queste sigillature consentono ai tessuti periapicali di rigenerarsi e mantenere la salute indefinitamente.
Quale assistenza post-trattamento garantisce il successo a lungo termine?
I pazienti dovrebbero gestire la sensibilità a breve termine, mantenere un'ottima igiene orale, partecipare alle visite di controllo e ottenere corone permanenti sui denti posteriori entro poche settimane dal trattamento.
La cura post-trattamento influisce significativamente sui risultati a lungo termine. I pazienti devono comprendere sia i requisiti immediati che quelli a lungo termine.
Quali sintomi a breve termine dovrebbero aspettarsi i pazienti?
Una leggera sensibilità alla masticazione e ai cambiamenti di temperatura dura 3-7 giorni. I farmaci anti-infiammatori gestiscono efficacemente il disagio. Un dolore severo o gonfiore richiede un contatto dentistico immediato.
Dopo che l'anestesia svanisce, i pazienti possono avvertire un leggero disagio. Questa sensibilità è il risultato di strumentazione vicino all'apice radicolare e di un'infiammazione temporanea nel legamento parodontale. L'ibuprofene o l'acetaminofene da banco risolvono tipicamente questo disagio.
I pazienti dovrebbero evitare di masticare sul lato trattato fino a quando non viene posizionato il restauro permanente. Il riempimento temporaneo o la corona possono rompersi sotto forze elevate. I cibi duri rischiano di fratturare il dente prima della posa del restauro a copertura totale.
Quali protocolli di cura a lungo termine mantengono i risultati?
Spazzolamento e filo interdentale quotidiani prevengono perdite coronali. Le mascherine notturne proteggono dalle forze di bruxismo. Le radiografie annuali monitorano la salute periapicale. La sostituzione tempestiva del restauro previene la reintroduzione batterica.
L'igiene orale si dimostra fondamentale per i denti trattati endodonticamente. Mentre il canale radicolare rimuove l'infezione interna, una nuova carie al margine del restauro può causare fallimento. I pazienti devono spazzolare due volte al giorno e usare il filo interdentale attorno a tutti i denti restaurati.
Il bruxismo (digrignare i denti) mette a rischio i denti trattati. La natura fragile dei denti trattati endodonticamente li rende suscettibili a fratture verticali sotto forze elevate. Le mascherine notturne distribuiscono queste forze e proteggono l'investimento.
Le radiografie di controllo a 6-12 mesi dopo il trattamento confermano la guarigione periapicale. I dentisti confrontano queste immagini con i film preoperatori per valutare la rigenerazione ossea. Il monitoraggio annuale successivo rileva potenziali fallimenti precocemente.
Quali complicazioni possono verificarsi durante o dopo il trattamento?
La pulizia incompleta del canale, i rami del canale trascurati, le perdite coronal e le fratture verticali della radice causano la maggior parte dei fallimenti. Il ritratamento o la chirurgia apicale affrontano le infezioni persistenti.
Nonostante gli alti tassi di successo, si verificano complicazioni. Comprendere questi rischi aiuta i pazienti a prendere decisioni informate e a cercare un intervento tempestivo.
Quali errori procedurali portano al fallimento?
L'anatomia complessa del canale radicolare può nascondere infezioni non trattate. I dentisti possono trascurare canali stretti o calcificati. La separazione degli strumenti può bloccare l'accesso al canale. Le perforazioni possono creare nuovi percorsi per i batteri.
I sistemi di canali radicolari contengono spesso più complessità di quanto suggeriscano i testi di anatomia standard. Gli isthmi collegano canali adiacenti. I canali accessori si ramificano ad angoli retti. I canali a forma di C nei secondi molari mandibolari sfidano la strumentazione convenzionale.
I canali trascurati rimangono la causa più comune di infezione persistente. I molari superiori hanno tipicamente tre o quattro canali; trascurare il secondo canale mesiobuccale (MB2) invita al fallimento. I denti anteriori inferiori possono avere due canali che appaiono come uno nelle radiografie.
La separazione degli strumenti si verifica quando i file si affaticano all'interno di canali curvi. I file in acciaio inossidabile si separavano più frequentemente rispetto agli strumenti moderni in NiTi, ma la separazione si verifica ancora. Gli strumenti separati bloccano l'accesso al canale e possono ospitare batteri.
Quali fattori post-trattamento causano il fallimento?
Sigilli coronal scadenti consentono la reinfezione batterica. Il posizionamento ritardato della restaurazione permanente comporta il rischio di fratture. Le carie secondarie invadono attraverso le fessure marginali.
La qualità della restaurazione finale predice la sopravvivenza a lungo termine meglio della tecnica endodontica. Gli studi di Gillen et al. (2011) dimostrano che le restaurazioni inadeguate causano più fallimenti rispetto alla riconteggiamento del canale. I batteri penetrano attraverso i margini che perdono e reinfettano il sistema canalare.
Le fratture strutturali rappresentano un altro importante modo di fallimento. I denti trattati endodonticamente perdono contenuto di umidità e diventano fragili. Senza corone a copertura totale, i denti posteriori possono rompersi verticalmente. Queste fratture spesso rendono il dente non restaurabile.
Come gestiscono i clinici i trattamenti falliti?
Il ritratamento non chirurgico rimuove le vecchie otturazioni e affronta l'anatomia trascurata. La chirurgia apicale rimuove la punta della radice e posiziona sigilli retrogradi. L'estrazione rimane l'ultima risorsa quando si verificano fratture o perdita ossea estesa.
Il ritratamento endodontico segue gli stessi principi del trattamento primario con complessità aggiuntiva. Il dentista deve rimuovere le otturazioni in gutta-percha, negoziare attorno agli strumenti separati se presenti e localizzare i canali precedentemente trascurati. I microscopi assistono significativamente in queste procedure.
La chirurgia apicale (apicoectomia) diventa necessaria quando le lesioni persistenti resistono al trattamento convenzionale. Il chirurgo riflette un lembo, rimuove l'apice della radice e posiziona un riempimento retrogrado. Le moderne tecniche microchirurgiche che utilizzano punte ultrasoniche e sigillanti bioceramici raggiungono tassi di guarigione del 90%.
Quali alternative esistono oltre al trattamento canalare?
L'estrazione del dente con sostituzione tramite impianti dentali o ponti fornisce l'alternativa principale. L'endodonzia rigenerativa offre un'opzione biologica per i denti immaturi. L'osservazione da sola comporta rischi di complicazioni sistemiche.
I pazienti che affrontano raccomandazioni per il trattamento canalare dovrebbero comprendere tutte le opzioni. Queste alternative comportano implicazioni distinte per la funzione, il costo e la longevità.
Cosa comporta l'estrazione del dente?
L'estrazione rimuove l'intero dente, compresa la struttura della radice. La procedura costa inizialmente meno rispetto al trattamento canalare, ma richiede una sostituzione per prevenire il movimento dei denti adiacenti e la perdita ossea.
L'estrazione fornisce una risoluzione immediata del dolore e dell'infezione. Il dentista recide il legamento parodontale ed eleva il dente dall'alveolo. La guarigione avviene entro 7-10 giorni.
Tuttavia, l'estrazione crea nuovi problemi. I denti adiacenti si inclinano nello spazio. I denti opposti si estrudono. L'osso alveolare si riassorbe senza carico funzionale. Questi cambiamenti alterano il morso e possono causare problemi all'articolazione temporomandibolare.
Come si confrontano le opzioni di sostituzione?
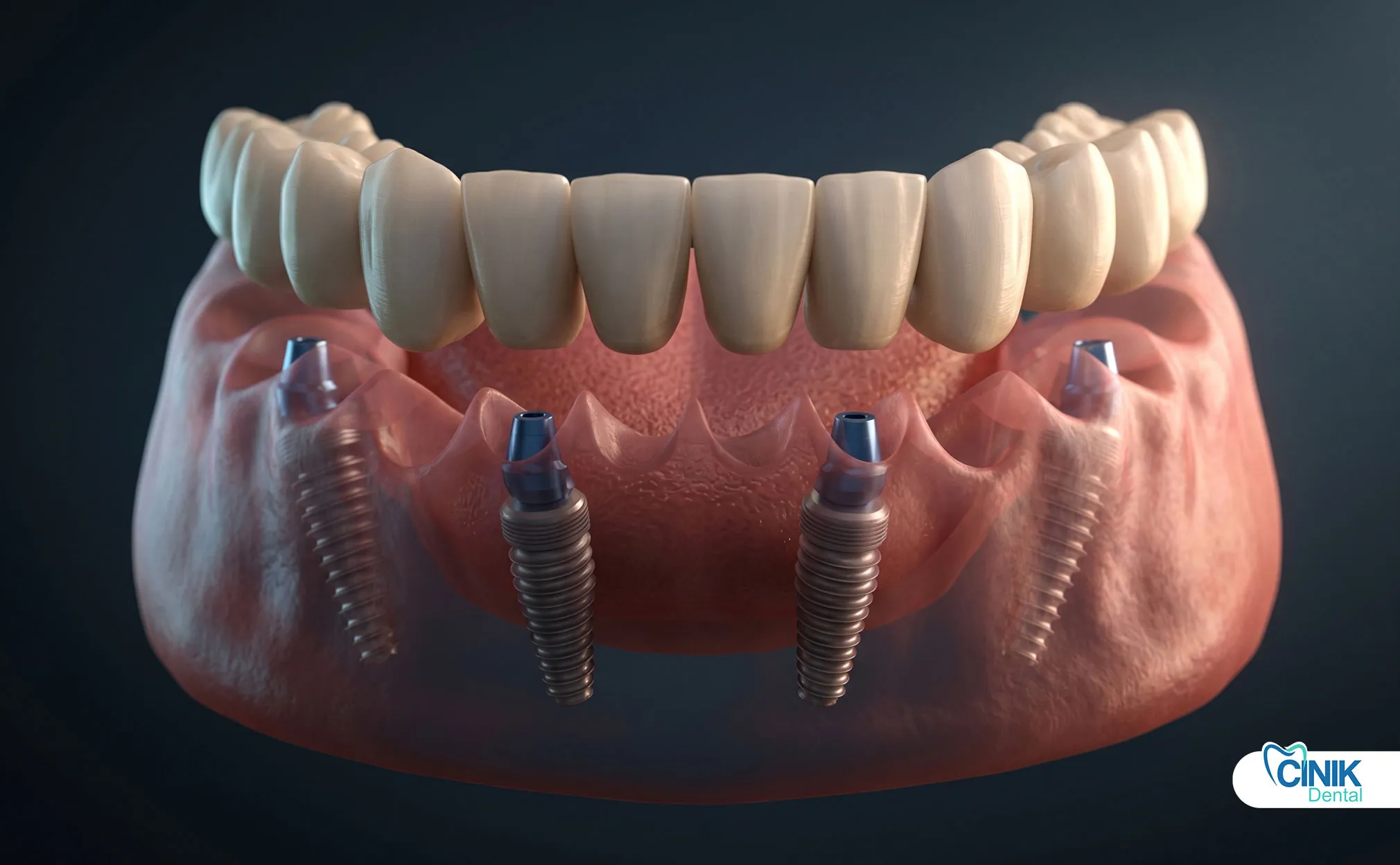
Gli impianti dentali sostituiscono i denti singoli senza coinvolgere i denti adiacenti. I ponti richiedono la preparazione dei denti vicini ma forniscono una sostituzione fissa immediata. Le protesi parziali rimovibili costano meno ma offrono una funzione compromessa.
Gli impianti dentali hanno rivoluzionato la sostituzione dei denti. I dispositivi in titanio si integrano con l'osso attraverso l'osseointegrazione. Forniscono supporto autonomo senza preparare i denti adiacenti. Tuttavia, gli impianti richiedono un volume osseo adeguato e periodi di guarigione di 3-6 mesi.
I ponti tradizionali richiedono la coronazione dei denti adiacenti allo spazio. Il dentista prepara questi denti in modo simile alle preparazioni per corone singole. Il ponte collega le corone sui denti di supporto a un ponte che sostituisce il dente mancante. Questo approccio mette a rischio la salute a lungo termine dei denti di supporto.
Le protesi parziali rimovibili forniscono l'opzione più economica. Questi apparecchi si agganciano ai denti rimanenti e sostituiscono più unità mancanti. Tuttavia, richiedono rimozione quotidiana per la pulizia e possono influenzare il linguaggio e il gusto.
Quali sono le considerazioni funzionali ed economiche?
Preservare i denti naturali attraverso il trattamento canalare costa generalmente meno a lungo termine rispetto all'estrazione e all'inserimento di impianti. I denti naturali forniscono una propriocezione superiore e risultati estetici rispetto alle sostituzioni artificiali.
L'analisi economica favorisce la conservazione dei denti. Il trattamento canalare radicolare più l'inserimento di una corona costa circa il 50-70% dell'estrazione più la terapia implantare. Inoltre, i denti naturali richiedono raramente la manutenzione che gli impianti richiedono.
Funzionalmente, il legamento parodontale che circonda i denti naturali fornisce un feedback sensoriale che previene forze di masticazione eccessive. Questo meccanismo protegge sia il dente che l'osso circostante. Gli impianti mancano di questo ciclo di feedback protettivo.
Quali miti circondano la rimozione del nervo dentale?
I miti affermano che i trattamenti canalari "uccidono" i denti, causano malattie sistemiche o inesorabilmente causano dolore severo. Le evidenze scientifiche smentiscono definitivamente queste affermazioni.
La disinformazione riguardo alla terapia endodontica persiste nonostante decenni di ricerca. Affrontare questi miti aiuta i pazienti a prendere decisioni basate su fatti piuttosto che su paure.
Il trattamento canalare radicolare uccide il dente?
No. Il dente rimane vivo attraverso i tessuti parodontali circostanti. Continua a funzionare normalmente senza la polpa interna.
L'idea che il trattamento canalare radicolare "uccida" il dente riflette una comprensione errata della biologia dentale. Il dente è composto da più della camera pulpare. Il legamento parodontale rimane vitale dopo il trattamento. Questo tessuto fornisce nutrimento, feedback sensoriale e attacco all'osso.
Il dente continua a percepire la pressione attraverso il legamento parodontale. Mantiene la sua posizione nell'arcata. Resiste alle forze di masticazione. Senza la polpa, il dente semplicemente manca della sensazione di temperatura e della capacità di formare nuovo dentina internamente.
Questa procedura causa dolore severo?
L'anestesia moderna e le tecniche rendono il trattamento canalare radicolare non più scomodo delle otturazioni di routine. La maggior parte dei pazienti sperimenta un sollievo dal dolore preoperatorio immediatamente dopo la procedura.
Storicamente, i trattamenti canalari avevano una reputazione dolorosa. Questa reputazione non si applica più. Gli anestetici locali bloccano efficacemente la sensazione della polpa nella maggior parte dei casi. Per i denti "caldi" con infiammazione severa, tecniche anestetiche supplementari e iniezioni intraossee forniscono una profonda insensibilità.
Il disagio postoperatorio, quando si verifica, risponde tipicamente agli analgesici da banco. La procedura allevia il dolore severo della pulpite molto più spesso di quanto non causi disagio.
I canali radicolari causano malattie sistemiche?
Nessuna evidenza scientifica collega i trattamenti canalari eseguiti correttamente al cancro, alle malattie cardiache o ad altre condizioni sistemiche. Questo mito ha avuto origine da ricerche screditate quasi un secolo fa.
La "teoria dell'infezione focale" proponeva che i batteri nella bocca causassero malattie degli organi distanti. I primi sostenitori affermavano che i denti trattati con devitalizzazione ospitassero batteri che causano malattie sistemiche. Questa teoria ha guidato migliaia di estrazioni non necessarie all'inizio del XX secolo.
La ricerca moderna smentisce questa affermazione. I trattamenti di devitalizzazione ben eseguiti sigillano completamente il sistema canalare. Il sistema immunitario gestisce il carico batterico minimo derivante da eventuali infezioni residue. Nessuno studio sottoposto a revisione paritaria collega i denti trattati endodonticamente a malattie sistemiche.
Quali innovazioni future trasformeranno l'endodonzia?
La terapia con cellule staminali, l'editing genetico, le procedure guidate dall'IA e i materiali biomimetici consentiranno la rigenerazione biologica della polpa piuttosto che la sostituzione con materiali sintetici. Questi progressi potrebbero eventualmente eliminare la necessità di rimuovere tradizionalmente il nervo in molti casi.
L'endodonzia rigenerativa rappresenta la frontiera più entusiasmante nel campo. Piuttosto che rimuovere la polpa e riempire con materiali inerti, i ricercatori mirano a ripristinare la vitalità biologica.
In che modo la terapia con cellule staminali cambierà il trattamento?
Il trapianto di cellule staminali della polpa dentale (DPSCs) e cellule staminali da denti decidui umani esfoliati (SHED) rigenererà il tessuto polpare funzionale, ripristinerà la difesa immunitaria e consentirà lo sviluppo continuo della radice nei denti immaturi.
Gli studi clinici dimostrano la fattibilità della rigenerazione della polpa. Nakashima et al. (2017) hanno eseguito il primo studio clinico conforme alle GMP utilizzando cellule staminali della polpa dentale autologhe mobilizzate. Hanno impiantato queste cellule in scaffold di atelocollagene con fattori di crescita. I pazienti hanno riacquistato la sensibilità della polpa entro poche settimane. Le immagini hanno confermato la formazione di tessuti simili alla dentina e la vascolarizzazione.
Xuan et al. (2018) hanno condotto uno studio controllato randomizzato confrontando il trapianto di cellule staminali con l'apexificazione nei denti immaturi. Il gruppo delle cellule staminali ha mostrato uno sviluppo della radice superiore, chiusura apicale e formazione di tessuti simili alla polpa. Huang et al. (2024) hanno esaminato questi progressi e concluso che le DPSCs mostrano una maggiore capacità rigenerativa rispetto alle cellule staminali mesenchimali del midollo osseo per applicazioni dentali.
Quale ruolo avrà la terapia genica?
L'editing genetico utilizzando la tecnologia CRISPR/Cas9 potrebbe attivare geni dentinogenici nelle cellule residenti. Questo approccio potrebbe stimolare la rigenerazione naturale della polpa senza trapianto cellulare.
La terapia genica offre un approccio senza cellule alla rigenerazione. I ricercatori propongono di introdurre geni che codificano per le proteine morfogenetiche ossee (BMP) e il fattore di crescita endoteliale vascolare (VEGF) nello spazio del canale radicolare. Questi geni stimolerebbero le cellule staminali residenti a differenziarsi in odontoblasti e cellule endoteliali.
Gli approcci ex vivo coinvolgono la trasduzione delle cellule staminali raccolte per sovraesprimere geni rigenerativi prima dell'impianto. Queste cellule modificate producono un rilascio sostenuto di fattori di crescita, migliorando la formazione dei tessuti.
Come miglioreranno i risultati l'IA e la robotica?
Gli algoritmi di apprendimento automatico prevederanno i risultati del trattamento e ottimizzeranno la selezione degli strumenti. I sistemi robotici potrebbero eseguire la modellazione dei canali con una precisione sovrumana.
L'intelligenza artificiale ora analizza le scansioni CBCT per rilevare variazioni anatomiche dei canali che gli occhi umani non vedono. Le applicazioni future guideranno l'istrumentazione in tempo reale, avvisando i dentisti di perforazioni imminenti o rischi di separazione degli strumenti.
Le tecnologie di stampa 3D fabbricheranno impalcature specifiche per il paziente che corrispondono a morfologie esatte dei canali radicolari. Queste impalcature supporteranno la crescita cellulare e l'integrazione vascolare.
I materiali bioceramici continuano a progredire. I nuovi sigillanti si legano chimicamente alla dentina e forniscono effetti antibatterici. Questi materiali potrebbero eventualmente consentire una completa rigenerazione della polpa supportando l'adesione e la differenziazione cellulare.
Conclusione
La rimozione del nervo dentale attraverso il trattamento canalare rappresenta uno degli interventi più riusciti in odontoiatria. Questa procedura preserva i denti naturali che altrimenti richiederebbero estrazione. Le tecniche moderne raggiungono tassi di sopravvivenza del 97% a 10 anni e del 68% a 37 anni, secondo studi longitudinali sottoposti a revisione paritaria.
La procedura affronta le infezioni da biofilm batterico all'interno della camera pulpare. Elimina le fonti di dolore mantenendo la funzione del dente. I progressi nell'istrumentazione in nichel-titanio, nella visualizzazione microscopica e nei sigillanti bioceramici hanno trasformato questo trattamento da una procedura temuta a una terapia confortevole e prevedibile.
I pazienti che affrontano questa raccomandazione dovrebbero comprendere la base biologica del trattamento. Il ruolo della polpa diminuisce dopo la maturazione del dente, consentendo la rimozione senza compromettere la vitalità del dente. Esistono alternative, ma la preservazione dell'anatomia naturale attraverso la terapia endodontica fornisce tipicamente la soluzione a lungo termine più economica e funzionale.
Le innovazioni future promettono risultati ancora migliori. L'endodonzia rigenerativa utilizzando cellule staminali potrebbe eventualmente ripristinare la vitalità biologica piuttosto che semplicemente riempire canali vuoti. La terapia genica e l'ingegneria tissutale potrebbero rigenerare complessi polpa-dentina indistinguibili dai tessuti naturali.
Una diagnosi precoce rimane cruciale. I pazienti che sperimentano dolore dentale persistente, sensibilità alla temperatura o gonfiore dovrebbero cercare una valutazione immediata. Il ritardo aumenta la complessità del trattamento e riduce le probabilità di successo.
Riferimenti
Carvalho, Thiago Saads, e Lussi, Adrian. "Cambiamenti Morfologici, Istologici e Funzionali Relativi all'Età nei Denti." Journal of Oral Rehabilitation, vol. 44, no. 4, 2017, pp. 291-298.
Gillen, BM, et al. "Impatto del Tipo di Dente e della Procedura Endodontica sull'Esito del Trattamento Canalare: Una Revisione Sistematica." Journal of Endodontics, vol. 37, no. 4, 2011, pp. 449-457.
Gronthos, Stan, et al. "Cellule Staminali della Polpa Dentale Umana Postnatale (DPSCs) in Vitro e in Vivo." Atti dell'Accademia Nazionale delle Scienze, vol. 97, no. 25, 2000, pp. 13625-13630.
Huang, Y, et al. "Cellule Staminali Mesenchimali per la Rigenerazione della Polpa Dentale: Uno Studio Comparativo di Diverse Fonti." Stem Cells International, 2024.
López-Valverde, Isabel, et al. "Sopravvivenza e Successo a Lungo Termine dei Denti Dopo il Trattamento Endodontico Primario: Un'Osservazione Retrospettiva da 5 a 37 Anni." Investigazioni Orali Cliniche, vol. 27, no. 6, 2023, pp. 2545-2556.
Nakashima, Misako, et al. "Trapianto di Cellule Staminali della Polpa Dentale Umana per la Rigenerazione Completa della Polpa." Ricerca e Terapia con Cellule Staminali, vol. 8, no. 1, 2017, pp. 1-12.
Niki, Yogita, et al. "Anatomia, Testa e Collo, Polpa Dentale." StatPearls, StatPearls Publishing, 2025, https://www.ncbi.nlm.nih.gov/books/NBK537112/.
Svensäter, G, e Bergenholtz, G. "Biofilm nelle Infezioni Endodontiche." Temi Endodontici, vol. 9, no. 1, 2004, pp. 27-36.
Xuan, K, et al. "Cellule Staminali Autologhe Decidue Rigenerano la Polpa Dentale dopo Impianto in Denti Danneggiati." Medicina Traslazionale Scientifica, vol. 10, no. 455, 2018, eaaf3227.