Il trattamento dell'infezione dentale richiede la rimozione della fonte di infezione attraverso il drenaggio, terapia canalare, o estrazione. Gli antibiotici servono solo come terapia adiuvante per il coinvolgimento sistemico. L'intervento precoce previene complicazioni gravi come sepsi e necrosi tissutale.
Che cos'è un'infezione dentale e perché è importante?
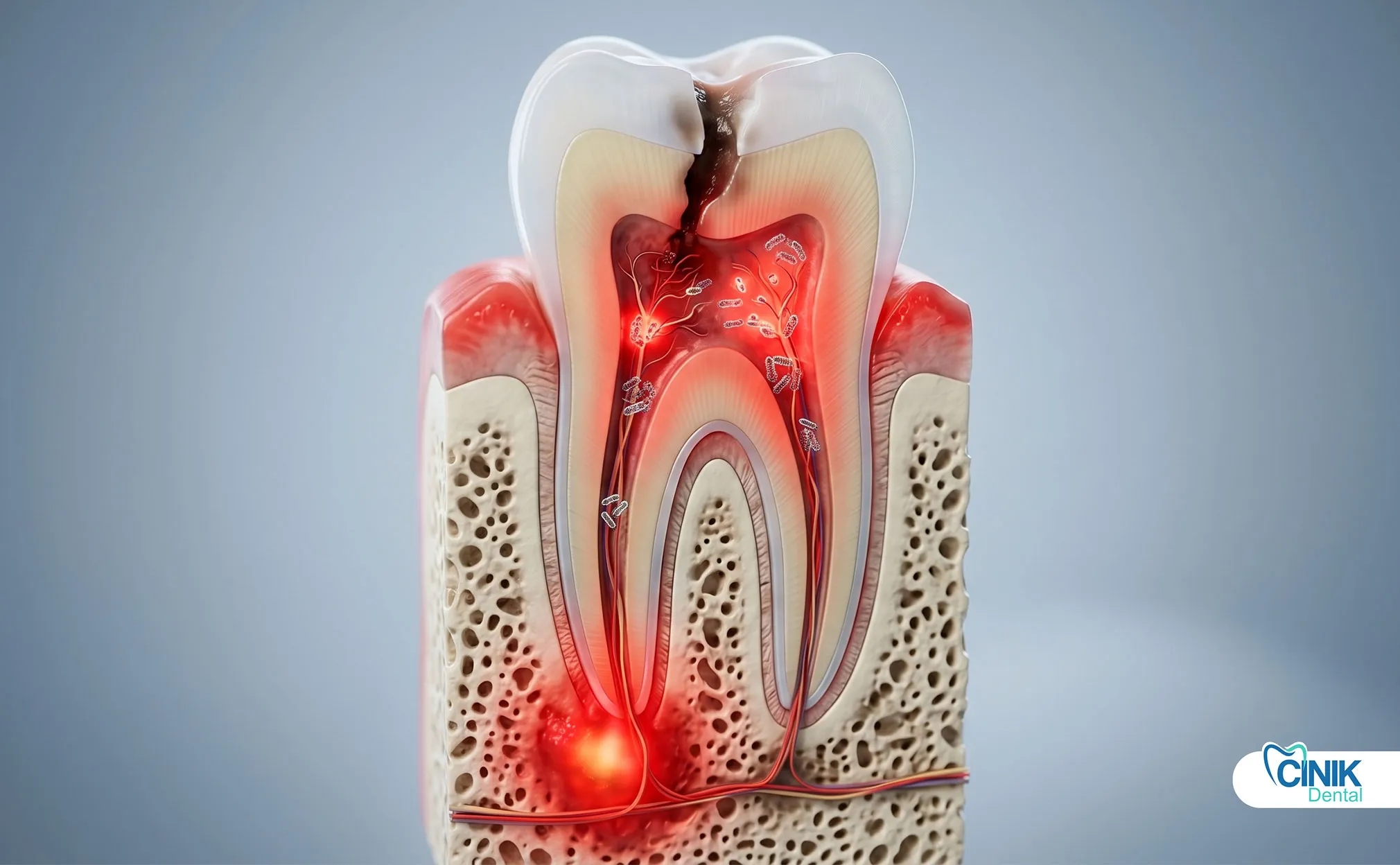
Un'infezione dentale è un'invasione batterica della polpa dentale, dei tessuti parodontali o dell'osso circostante. Causa dolore severo, gonfiore e può diffondersi agli spazi facciali o al flusso sanguigno senza un trattamento tempestivo.
Un'infezione dentale, clinicamente denominata infezione odontogenica, si sviluppa quando i batteri penetrano negli strati protettivi di un dente o del tessuto gengivale circostante. Queste infezioni iniziano piccole ma possono evolversi in condizioni potenzialmente letali nel giro di pochi giorni. L'Organizzazione Mondiale della Sanità riconosce le infezioni dentali come un significativo onere per la salute globale, in particolare nelle popolazioni con accesso limitato alle cure dentali (Petersen, 2022).
Le infezioni dentali rientrano in tre categorie principali in base alla posizione e all'origine. Gli ascessi periapicali si formano alla punta della radice quando il tessuto polpare muore a causa di una carie profonda o di un trauma. Gli ascessi parodontali si sviluppano nelle strutture di supporto di un dente colpito da malattia gengivale avanzata. Gli ascessi gengivali rimangono confinati al margine gengivale, solitamente causati da impattamento di corpi estranei.
La rilevanza clinica delle infezioni dentali va oltre il disagio orale. Ricerche pubblicate nel Journal of Dental Research dimostrano che le infezioni dentali non trattate aumentano il rischio cardiovascolare, complicano la gestione del diabete e elevano i marcatori infiammatori sistemici (Lockhart, 2019). Nel 2023, i reparti di emergenza negli Stati Uniti hanno trattato oltre 2 milioni di casi di infezioni dentali, con costi medi di trattamento superiori a $1.000 per visita quando è stato necessario il ricovero.
La diagnosi precoce è importante perché le infezioni dentali seguono una progressione prevedibile. I batteri si moltiplicano nello spazio ristretto di una radice dentale o di una tasca gengivale. La pressione aumenta. Il tessuto si gonfia. La risposta immunitaria provoca febbre e malessere. Senza intervento, l'infezione supera le barriere locali ed entra negli spazi fasciali, nei canali linfatici o nel flusso sanguigno.
Lo spettro del trattamento spazia da interventi locali a terapie sistemiche. Gli approcci locali, drenaggio, terapia canalare, estrazione, eliminano direttamente la fonte di infezione. Gli approcci sistemici, principalmente antibiotici, supportano la difesa del corpo quando l'infezione si diffonde oltre il dente. Il principio chiave: il trattamento locale ha la priorità. Gli antibiotici da soli non possono sterilizzare un canale radicolare infetto o una cavità ascessuale.
Tipo di infezione | Posizione | Causa principale | Trattamento tipico |
Ascesso periapicale | Apice radicolare | Necrosi della polpa | Canale radicolare o estrazione |
Ascesso parodontale | Strutture di supporto | Parodontite avanzata | Drenaggio + terapia parodontale |
Ascesso gengivale | Margine gengivale | Impatto di corpo estraneo | Drenaggio + rimozione dell'irritante |
Cosa causa lo sviluppo delle infezioni dentali?
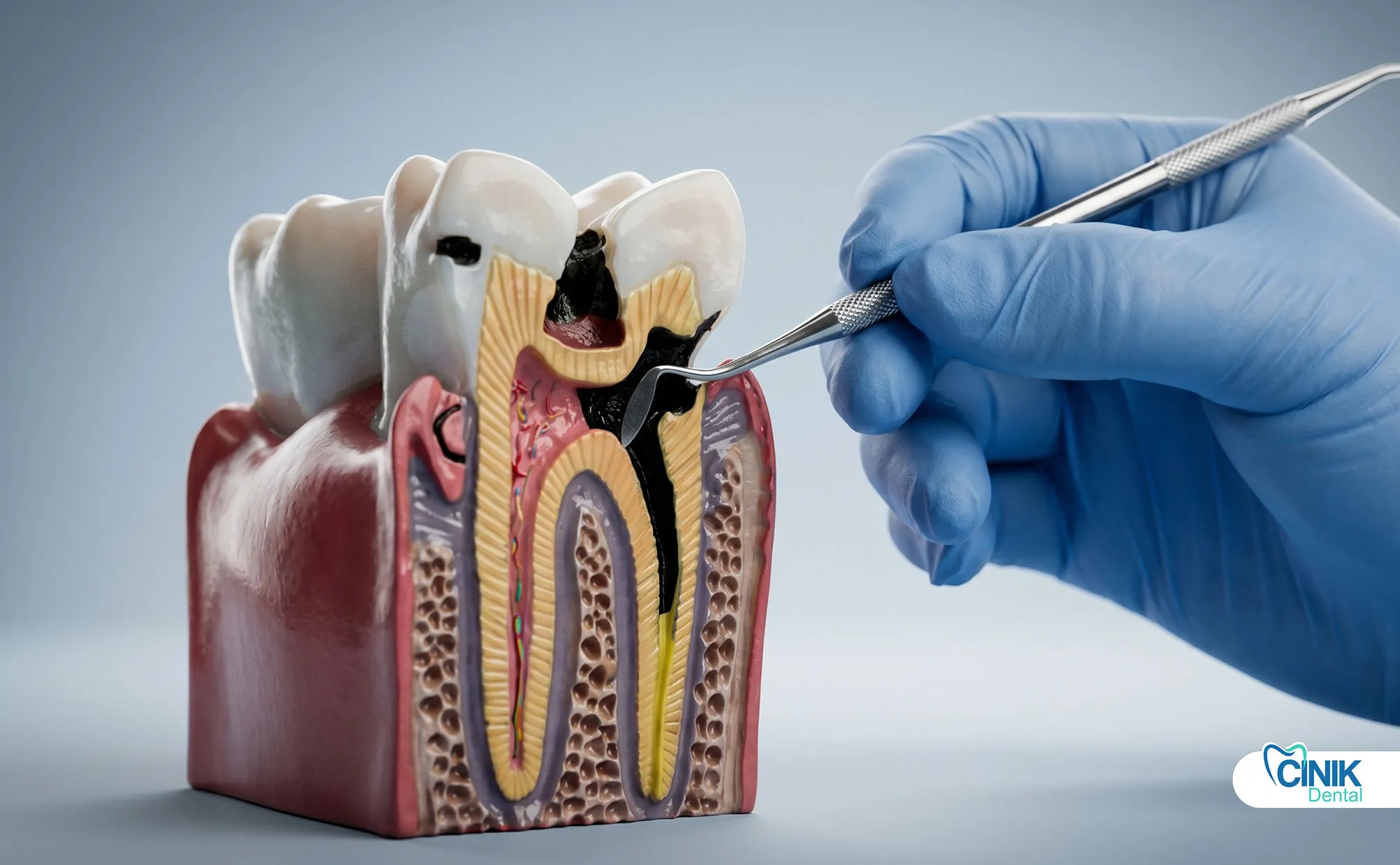
La carie dentale, il trauma, i restauri falliti e la malattia parodontale consentono ai batteri di invadere la polpa dentale e i tessuti circostanti. La formazione di biofilm protegge i batteri e accelera la distruzione dei tessuti.
Come invadono i batteri i tessuti dentali?
I batteri entrano attraverso crepe nello smalto, cavità profonde o tasche gengivali. Formano biofilm che resistono agli attacchi immunitari e agli antibiotici, poi distruggono la polpa, l'osso e i tessuti molli.
Le infezioni dentali iniziano con la colonizzazione batterica. La cavità orale ospita oltre 700 specie batteriche, ma solo un numero ristretto causa infezioni invasive. Streptococcus mutans inizia la carie dentale metabolizzando gli zuccheri in acido. Aggregatibacter actinomycetemcomitans e Porphyromonas gingivalis guidano la distruzione parodontale. Quando questi organismi violano le difese dello smalto o delle gengive, accedono alla polpa dentale, una camera sterile contenente nervi e vasi sanguigni.
La carie dentale rimane la principale causa di infezione della polpa. Le cavità non trattate progrediscono attraverso lo smalto, la dentina e infine nella camera pulpare. La polpa risponde con infiammazione, ma le tossine batteriche e la pressione alla fine uccidono il tessuto. La polpa necrotica diventa un terreno fertile per i batteri anaerobici.
Il trauma accelera il rischio di infezione. I denti scheggiati, anche senza fratture visibili, consentono l'ingresso di batteri. Le restaurazioni non riuscite creano spazi microscopici in cui si accumulano i batteri. I trattamenti canalari che non riescono a raggiungere i rami del canale lasciano un'infezione residua.
La malattia parodontale fornisce un percorso alternativo. Man mano che le tasche gengivali si approfondiscono, i batteri migrano lungo la superficie della radice. Il sistema immunitario attacca sia i batteri che il tessuto ospite, distruggendo il legamento parodontale e l'osso alveolare. Tasche profonde superiori a 7 millimetri ospitano frequentemente batteri formatori di ascessi.
La formazione di biofilm complica il trattamento. I batteri secernono polisaccaridi extracellulari che formano una matrice protettiva. Questo biofilm protegge gli organismi dagli antibiotici, dagli anticorpi della saliva e dalle cellule immunitarie. All'interno di un biofilm, i batteri comunicano attraverso il quorum sensing e condividono geni di resistenza. La ricerca di Seneviratne (2017) in Periodontology 2000 conferma che i batteri incorporati nel biofilm dimostrano una resistenza agli antibiotici fino a 1.000 volte maggiore rispetto alle cellule planctoniche.
Quali sono i principali tipi di infezioni dentali?
Gli ascessi periapicali colpiscono le punte delle radici, gli ascessi parodontali attaccano le strutture di supporto e gli ascessi gengivali rimangono ai margini gengivali. Ogni tipo richiede tempi e approcci di trattamento diversi.
Ascesso Periapicale: Questa infezione si forma all'apice di una radice dentale dopo necrosi della polpa. Il pus si accumula nell'osso circostante la punta della radice. I pazienti avvertono un dolore pulsante che peggiora quando si sdraiano. Il dente sembra elevato nella sua sede. Può apparire gonfiore sulla pelle facciale se l'infezione perfora l'osso. Le radiografie mostrano un'area radiolucente all'apice della radice. La terapia canalare o l'estrazione risolvono la fonte dell'infezione.
Ascesso Parodontale: Questa infezione si sviluppa in una tasca parodontale preesistente. Causa un'insorgenza rapida di dolore, gonfiore e secrezione purulenta dal margine gengivale. Il dente colpito spesso presenta mobilità a causa della perdita ossea. Gli ascessi parodontali richiedono drenaggio attraverso la tasca gengivale o un'incisione esterna. Seguono la detartrasi e la levigatura radicolare per ridurre la profondità della tasca.
Ascesso Gengivale: Il tipo più superficiale, confinato al margine gengivale. Corpi estranei, impattamento di cibo, setole dello spazzolino, frammenti di filo interdentale, scatenano un'infezione localizzata. Il dolore rimane moderato. Il gonfiore rimane limitato. Il trattamento prevede la rimozione dell'oggetto estraneo e il drenaggio naturale.
Come si Diffonde un'Infezione Dentale?
Le infezioni si diffondono attraverso i piani tissutali locali, gli spazi fasciali e infine nel flusso sanguigno. Il gonfiore facciale, la difficoltà a deglutire e la febbre segnalano una progressione pericolosa.
L'invasione tissutale locale rappresenta la prima fase. I batteri e i mediatori infiammatori distruggono l'osso e il tessuto molle circostanti. La cavità dell'ascesso si ingrandisce. La pressione comprime i nervi, causando un dolore intenso. Enzimi come la collagenasi degradano le barriere del tessuto connettivo.
Il coinvolgimento degli spazi fasciali segna un'escalation pericolosa. Il viso e il collo contengono molteplici compartimenti di tessuto connettivo separati da strati fasciali. I batteri si muovono lungo questi piani, creando gonfiori potenzialmente letali. L'infezione dello spazio sottomandibolare (angina di Ludwig) può ostruire le vie aeree. Il seno cavernoso, accessibile attraverso il drenaggio delle vene facciali, rischia trombosi e infezione cerebrale.
La disseminazione sistemica si verifica quando i batteri entrano nei vasi sanguigni. La batteriemia, la presenza di batteri nel sangue, si verifica durante le procedure dentali e anche durante uno spazzolamento vigoroso dei denti. Negli individui sani, le cellule immunitarie eliminano la batteriemia transitoria. Nei pazienti immunocompromessi o in quelli con infezioni gravi, la batteriemia progredisce verso la sepsi. L'endocardite, infezione delle valvole cardiache, rappresenta un rischio particolare per i pazienti con valvole protesiche o danni cardiaci precedenti.
Fase di Diffusione | Posizione | Segnali di allerta | Livello di rischio |
Localizzato | Dente e osso immediato | Dolore dentale, lieve gonfiore | Basso |
Regionale | Spazi fasciali di faccia/collo | Gonfiore facciale, trisma, disfagia | Moderato-Alto |
Sistemico | Flusso sanguigno e organi distanti | Febbre, tachicardia, ipotensione, confusione | Critico |
Come riconoscono e diagnosticano le infezioni dentali i dentisti?
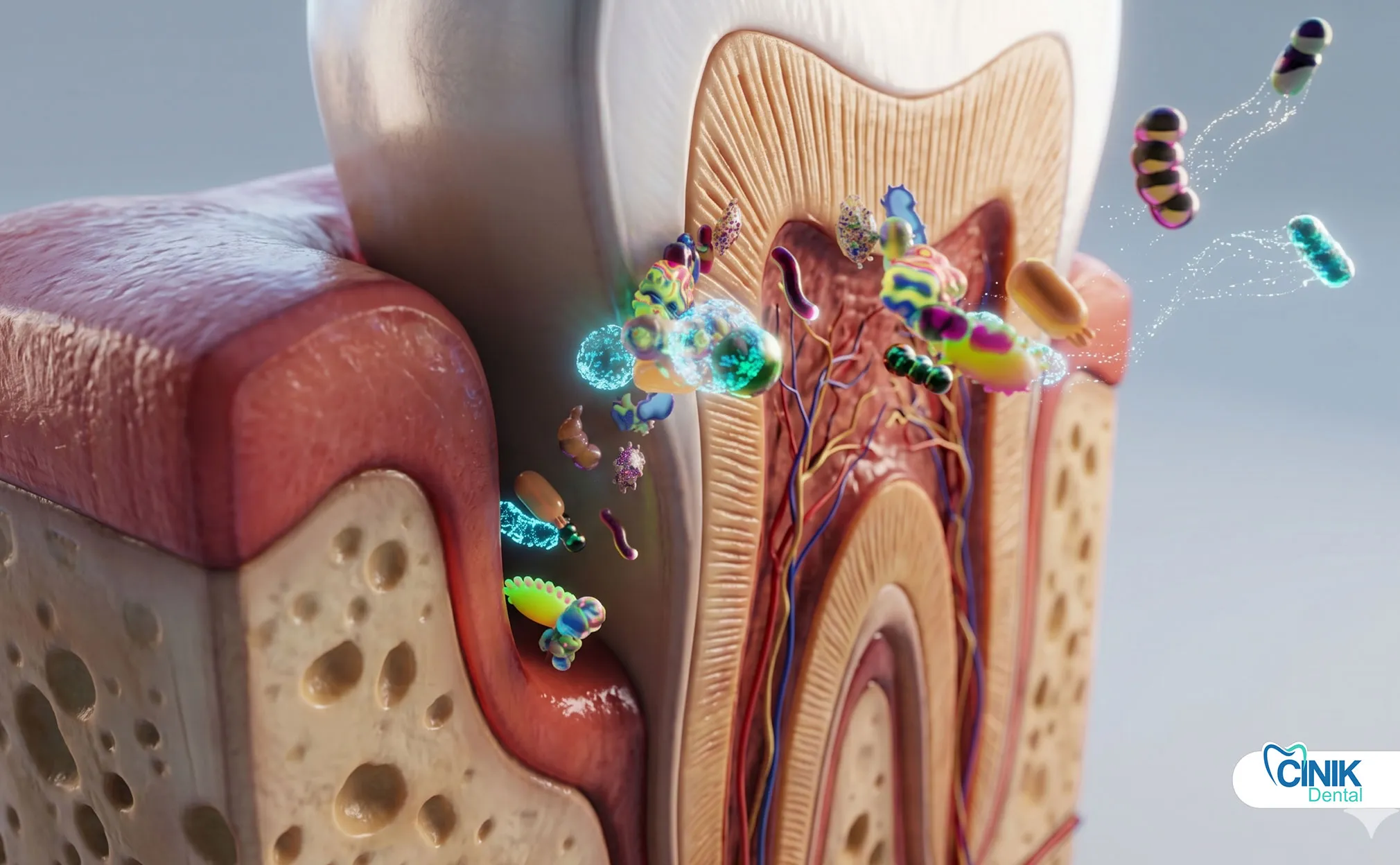
I dentisti utilizzano l'esame clinico, i sintomi del paziente, l'imaging radiografico e il test della polpa per identificare il tipo, la gravità e l'estensione dell'infezione.
Quali sintomi indicano un'infezione dentale?
Un forte dolore pulsante al dente, gonfiore facciale, arrossamento delle gengive, sensibilità alla temperatura e febbre indicano un'infezione attiva che richiede una valutazione immediata.
Il dolore è il sintomo principale. I denti infetti producono un dolore profondo e pulsante che i pazienti descrivono come incessante. Il dolore aumenta con l'esposizione al calore e può diminuire brevemente con l'applicazione del freddo nelle prime fasi della pulpite. Una volta che la polpa necrotizza, la sensibilità al freddo scompare ma il dolore da pressione aumenta man mano che il pus si accumula sotto la radice.
Il gonfiore segnala un'infezione in avanzamento. Le infezioni precoci causano gonfiore delle gengive intraorali. Con l'aumento della pressione, il gonfiore si estende alla pelle del viso. La pelle diventa rossa, calda e tesa. I pazienti possono riferire che il gonfiore è apparso improvvisamente ed è aumentato nel corso delle ore.
I sintomi sistemici indicano un'infezione in diffusione. Una febbre superiore a 38°C (100.4°F) suggerisce una mobilitazione immunitaria contro un carico batterico significativo. Malessere, perdita di appetito e difficoltà ad aprire la bocca (trisma) accompagnano il coinvolgimento degli spazi fasciali. Difficoltà a deglutire (disfagia) o a respirare rappresentano un rischio di emergenza per le vie aeree.
Quali strumenti diagnostici confermano le infezioni dentali?
La palpazione clinica, i test di percussione, le radiografie, le scansioni CBCT e i test elettrici della polpa confermano la presenza dell'infezione, la sua posizione e lo stato di vitalità del dente.
L'esame clinico fornisce indizi immediati. I dentisti palpitano le aree gonfie per valutare la fluttuazione; un gonfiore morbido e pieno di liquido indica accumulo di pus. I test di percussione colpiscono i denti con uno strumento smussato; i denti infetti trasmettono vibrazioni dolorose attraverso i legamenti parodontalmente infiammati. I test di mobilità identificano i denti con perdita ossea avanzata a causa di ascessi parodontalici.
L'imaging radiografico visualizza la distruzione ossea. Le radiografie periapicali standard mostrano aree radiolucenti alle punte delle radici che indicano perdita ossea a causa di ascessi periapicali. Le radiografie bitewing rivelano carie profonde e livelli ossei parodontalici. Tuttavia, le radiografie 2D non rilevano infezioni precoci e anatomia complessa.
La tomografia computerizzata a fascio conico (CBCT) offre una visualizzazione tridimensionale. Questa tecnologia rileva ascessi prima che compaiano cambiamenti ossei visibili nelle radiografie standard. La CBCT identifica canali radicolari aggiuntivi, fratture radicolari e modelli di diffusione precisi negli spazi fasciali. La ricerca di Patel (2019) nell'International Endodontic Journal conferma che la CBCT rileva il 40% in più di lesioni periapicali rispetto alla radiografia convenzionale.
I test di vitalità della polpa distinguono le condizioni reversibili da quelle irreversibili. I tester elettrici della polpa stimolano la risposta nervosa; i denti non vitali non mostrano sensazione. Il test del freddo con spray refrigerante valuta la funzione nervosa. Una polpa necrotica non risponde al freddo, mentre una polpa vitale infiammata produce un dolore esagerato e persistente.
Quali sono i principi fondamentali del trattamento delle infezioni dentali?
Rimuovere prima la fonte dell'infezione attraverso drenaggio, trattamento canalare o estrazione. Utilizzare antibiotici solo quando l'infezione si diffonde sistemicamente. Non fare mai affidamento solo sugli antibiotici.
L'obiettivo principale del trattamento delle infezioni dentali è il controllo della fonte. Gli antibiotici circolano nel sangue ma non possono penetrare nelle camere pulpari necrotiche, nelle cavità ascessuali o nelle colonie batteriche protette da biofilm. La fonte dell'infezione, una polpa morta, pus accumulato o una tasca parodontale malata, deve essere fisicamente eliminata.
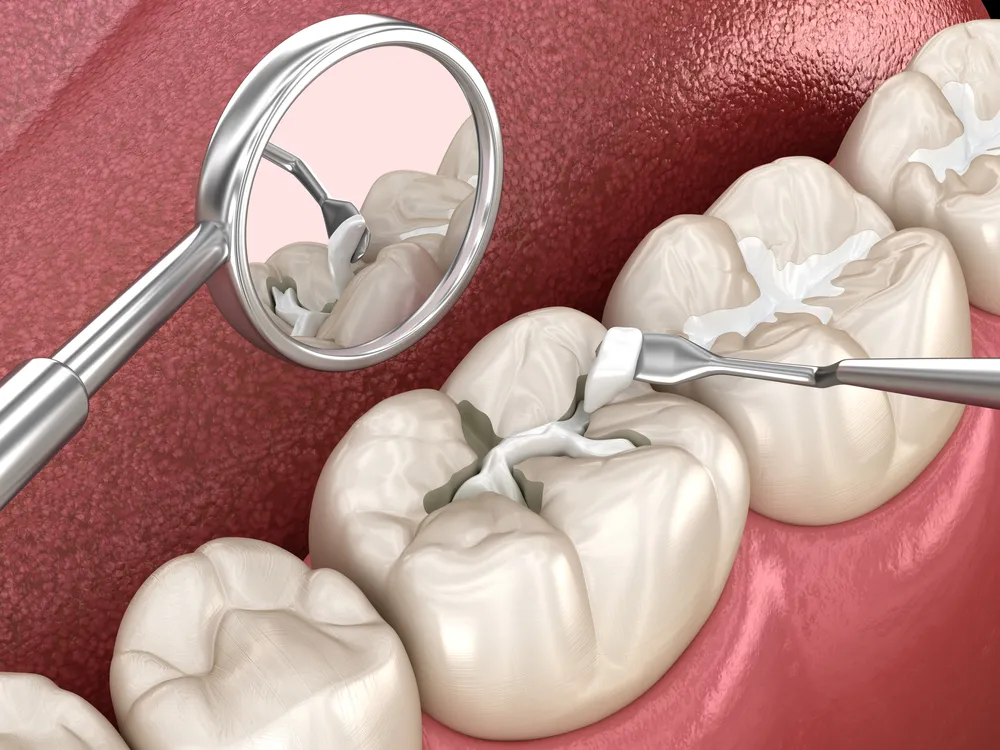
Il drenaggio e il debridement formano la base del controllo della fonte. Una cavità di ascesso contiene pus, tossine batteriche e liquido infiammatorio. L'incisione e il drenaggio rilasciano questo materiale, riducendo la pressione e il carico batterico. La terapia canalare rimuove il tessuto pulpare infetto dall'interno del dente. L'estrazione elimina l'intera struttura infetta.
Gli approcci conservativi preservano i denti naturali quando possibile. La terapia canalare salva i denti con ascessi periapicali se rimane una quantità sufficiente di struttura dentale per la restaurazione. Gli ascessi parodontali spesso rispondono al drenaggio combinato con una pulizia profonda. L'estrazione diventa necessaria quando i denti presentano fratture al di sotto della linea gengivale, grave perdita ossea o trattamento canalare precedente fallito.
Gli approcci chirurgici affrontano casi complessi. L'apicectomia, rimozione chirurgica della punta della radice, salva i denti con infezione periapicale persistente dopo la terapia canalare. La chirurgia parodontale riduce le tasche profonde che ospitano ascessi ricorrenti. La chirurgia in ospedale gestisce le infezioni degli spazi fasciali che richiedono protezione delle vie aeree.
Indicazione Clinica Chiave: Il trattamento locale ha la precedenza sugli antibiotici. Un paziente con un ascesso dentale che riceve solo antibiotici sperimenta un temporaneo sollievo dai sintomi ma affronta una ricorrenza garantita. La cavità dell'ascesso rimane. I batteri si ripopolano. Senza drenaggio o trattamento del dente, l'infezione ritorna, spesso con organismi resistenti agli antibiotici.
Quali Procedure Dentali Trattano Prima le Infezioni?
I dentisti danno priorità all'incisione e al drenaggio per gli ascessi, alla terapia canalare per i denti salvabili e all'estrazione per i denti non restaurabili. Queste procedure eliminano direttamente le fonti di infezione.
Come Funziona il Drenaggio dell'Ascesso?
Il dentista anestetizza l'area, pratica una piccola incisione nell'ascesso e consente al pus di drenare. Questo riduce immediatamente il dolore e la pressione mentre rimuove il carico batterico.
L'incisione e il drenaggio forniscono il sollievo dal dolore più rapido per gli ascessi acuti. La procedura richiede anestesia locale. Il dentista identifica l'area di gonfiore più fluttuante (la più morbida, la più piena di liquido). Un'incisione con il bisturi, tipicamente di 1-2 centimetri, penetra nella cavità dell'ascesso. Il pus evacua sotto pressione. Il dentista può inserire un piccolo drenaggio in gomma per mantenere l'apertura per 24-48 ore.
I benefici immediati includono la riduzione della pressione e il sollievo dal dolore. I pazienti spesso segnalano un miglioramento drammatico entro poche ore. Il drenaggio rimuove anche l'inoculo batterico, riducendo il carico batterico sistemico. La procedura richiede 15-30 minuti in un contesto ambulatoriale dentistico.
La cura post-drenaggio prevede risciacqui con soluzione salina calda per mantenere la patenza del drenaggio. I pazienti continuano a prendere antibiotici se esistono sintomi sistemici. Il trattamento definitivo del dente, terapia canalare o estrazione, segue una volta che il gonfiore acuto si riduce, di solito entro 3-7 giorni.
Quando la Terapia Canalare Salva un Dente Infetto?
La terapia canalare rimuove la polpa infetta, disinfetta i canali radicolari e sigilla il dente. Preserva i denti naturali quando rimane una struttura sufficiente per il restauro della corona.
La terapia canalare affronta gli ascessi periapicali rimuovendo il contenuto della camera pulpare infetta. Il dentista crea un'apertura di accesso attraverso la corona del dente. Gli strumenti rimuovono il tessuto pulpare, i detriti necrotici e il biofilm batterico dal sistema canalare. Gli irriganti chimici, ipoclorito di sodio e clorexidina, disinfettano le pareti del canale.
La procedura richiede da 1 a 3 appuntamenti a seconda della gravità dell'infezione. La prima visita si concentra sulla rimozione della polpa e sul drenaggio dell'ascesso attraverso il dente. Il dentista posiziona un medicinale antibatterico all'interno del canale e sigilla una otturazione temporanea. La seconda visita conferma il controllo dell'infezione prima di riempire i canali con gutta-percha, un materiale simile alla gomma. Una corona permanente ripristina la resistenza del dente.
I tassi di successo superano il 90% per i trattamenti canalari primari. La ricerca di Ng (2011) nell'International Endodontic Journal riporta il 94% di sopravvivenza a 4 anni per i denti con ascessi periapicali trattati con terapia canalare e restauro della corona. Il fallimento deriva tipicamente da rami canalari mancati, biofilm batterico persistente o perdite coronali.
Quando deve essere estratto un dente infetto?
L'estrazione diventa necessaria quando i denti presentano fratture al di sotto della linea gengivale, grave perdita ossea, fallimento del ritratto del canale radicolare o struttura insufficiente per il restauro.
L'estrazione del dente fornisce un'eliminazione definitiva dell'infezione quando la preservazione è impossibile. Le fratture radicolari verticali, che si estendono al di sotto della linea gengivale, impediscono la sigillatura batterica indipendentemente dal trattamento. Una grave malattia parodontale che distrugge più del 50% dell'osso di supporto rende i denti non restaurabili. Il fallimento del ritratto del canale radicolare, in particolare con lesioni periapicali persistenti, può giustificare l'estrazione e la sostituzione con impianto.
La procedura di estrazione per denti infetti richiede attenzione per prevenire la diffusione batterica. Il dentista può prescrivere antibiotici preoperatori per pazienti immunocompromessi o infezioni gravi. L'anestesia locale con vasocostrittore controlla il sanguinamento. Il dentista solleva il dente dalla sua sede, rimuove il tessuto di granulazione dalla base della sede e garantisce una completa debridement.
La guarigione post-estrazione richiede da 1 a 2 settimane per la chiusura dei tessuti molli. Il rimodellamento osseo continua per 3-6 mesi. Il posizionamento immediato dell'impianto, eseguito in casi selezionati, riduce il tempo di trattamento ma richiede siti di estrazione privi di infezione.
Nota basata su evidenze: Le procedure dentali definitive rimangono essenziali perché gli antibiotici non possono eliminare le fonti di infezione. Una revisione sistematica di Cope (2014) nel British Dental Journal ha analizzato 22 studi clinici e ha concluso che gli antibiotici senza controllo della fonte non forniscono alcun beneficio sostenuto per gli ascessi dentali. La ricorrenza dei sintomi si verifica nel 100% dei casi entro poche settimane.
Procedura | Indicazione | Tasso di successo | Tempo di recupero |
Incisione e drenaggio | Ascesso acuto con gonfiore fluttuante | Sollievo immediato; richiede follow-up | 2-3 giorni |
Terapia canalare | Ascesso periapicale, dente restaurabile | 90-95% a 5 anni | 1-2 settimane |
Estrazione dentale | Dente non restaurabile, ritreatment fallito | 100% eliminazione dell'infezione | 1-2 settimane tessuto molle |
Come Supportano gli Antibiotici il Trattamento delle Infezioni Dentali?
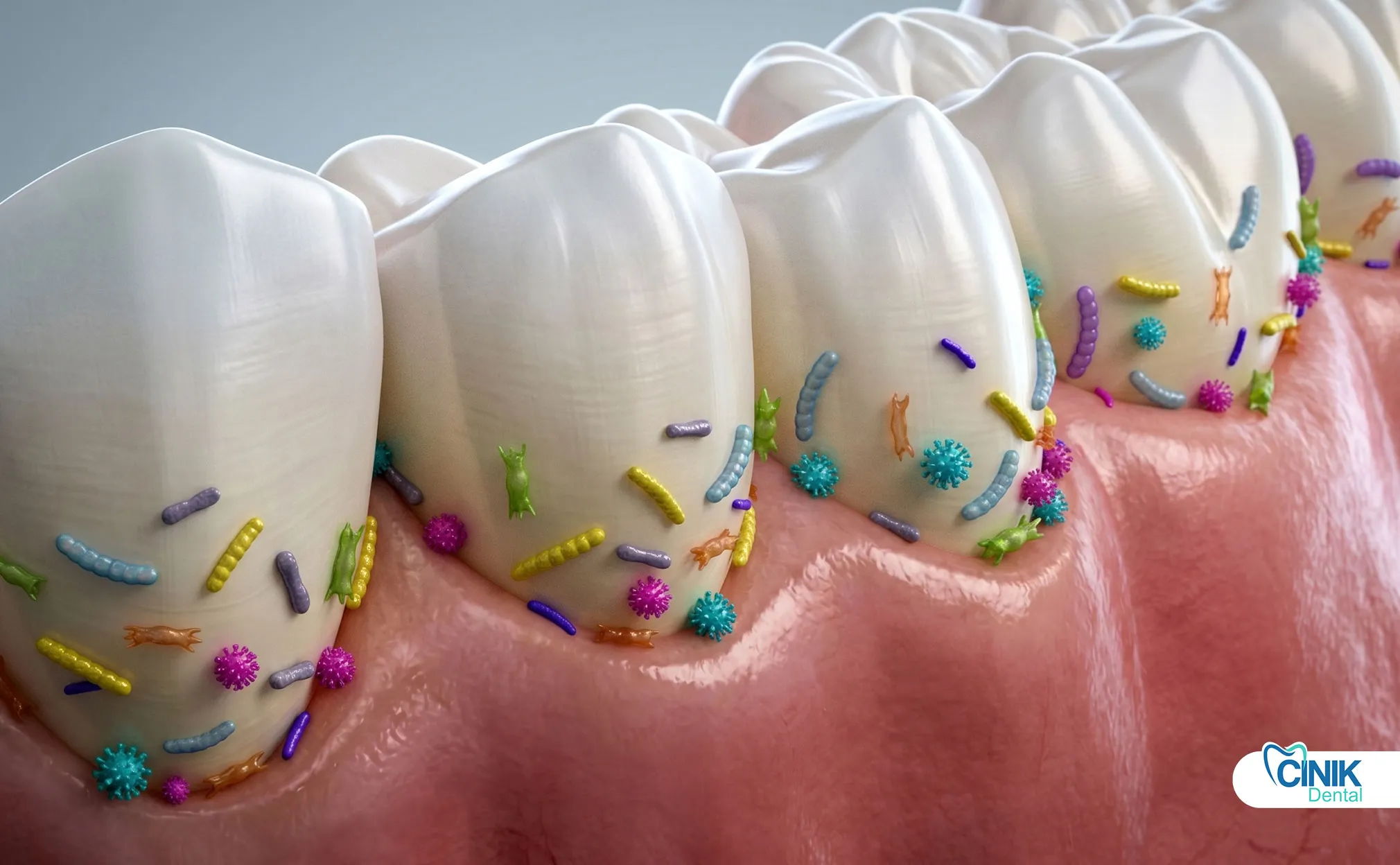
Gli antibiotici trattano le infezioni in espansione con febbre, cellulite facciale o immunocompromissione. Non sostituiscono mai il drenaggio o il trattamento del dente. L'amoxicillina rimane la scelta di prima linea.
Quando i Dentisti Prescrivono Antibiotici?
I dentisti prescrivono antibiotici per sintomi sistemici, cellulite in espansione, pazienti immunocompromessi o quando procedure dentali immediate sono impossibili.
Gli antibiotici svolgono un ruolo adiuvante nella gestione delle infezioni dentali. Non curano gli ascessi dentali. Controllano la diffusione batterica quando l'infezione supera il contenimento locale. Le indicazioni specifiche includono:
Coinvolgimento sistemico: Febbre superiore a 38°C, malessere o linfadenopatia indicano un carico batterico che supera la capacità immunitaria locale. Gli antibiotici riducono il rischio di batteriemia e supportano il recupero sistemico.
Infezione in diffusione: Cellulite, arrossamento cutaneo diffuso senza ascesso localizzato, richiede antibiotici perché il drenaggio non è possibile. Le infezioni che si estendono negli spazi fasciali necessitano di una copertura antibiotica aggressiva in attesa di un intervento chirurgico.
Stati immunocompromessi: I pazienti con diabete, HIV, chemioterapia o trapianti d'organo affrontano un rischio maggiore di sepsi. Un intervento antibiotico precoce protegge queste popolazioni vulnerabili.
Profilassi procedurale: Alcune condizioni mediche richiedono una copertura antibiotica prima delle procedure dentali per prevenire infezioni in siti distanti. Le valvole cardiache protesiche, la precedente endocardite infettiva e alcuni impianti ortopedici rientrano in questa categoria.
Principio Importante: Gli antibiotici sono adiuvanti, non terapia primaria. Un paziente con un ascesso dentale localizzato e senza sintomi sistemici non ha bisogno di antibiotici. Il dentista esegue il drenaggio e il trattamento del dente. Aggiungere antibiotici non fornisce alcun beneficio e contribuisce alla resistenza.
Quali antibiotici funzionano meglio per le infezioni dentali?
L'amoxicillina rimane l'antibiotico di prima linea grazie alla sua efficacia contro i patogeni orali tipici e alla sua eccellente tollerabilità. La penicillina V funge da alternativa.
L'amoxicillina domina la prescrizione di antibiotici dentali di prima linea. Questa aminopenicillina copre i cocchi gram-positivi (Streptococcus specie) e gli anaerobi gram-negativi (Prevotella, Fusobacterium) che causano la maggior parte delle infezioni dentali. L'assorbimento orale raggiunge il 90%, producendo livelli ematici affidabili. La dose standard per adulti è di 500 mg tre volte al giorno per 5-7 giorni.
Evidenza Clinica: Uno studio controllato randomizzato di Matthews (2016) nel Journal of Antimicrobial Chemotherapy ha confrontato l'amoxicillina con il placebo per ascessi dentali. Entrambi i gruppi hanno ricevuto incisione e drenaggio. L'amoxicillina ha ridotto il gonfiore post-procedura del 35% e ha accorciato il recupero di 2 giorni. Tuttavia, i tassi di guarigione a 30 giorni erano identici, confermando che il controllo della fonte, non gli antibiotici, determina gli esiti.
La penicillina V fornisce un'alternativa con uno spettro più ristretto. Questa fenossimetilpenicillina resiste alla degradazione da parte dell'acido gastrico, rendendola adatta per uso orale. La dose tipica è di 500 mg quattro volte al giorno. La penicillina V copre la maggior parte dei patogeni odontogeni ma manca della copertura per gli anaerobi gram-negativi rispetto all'amoxicillina.
Quali antibiotici aiutano quando i farmaci di prima linea falliscono?
Il metronidazolo colpisce gli anaerobi e si combina con l'amoxicillina per infezioni gravi. La clindamicina sostituisce la penicillina nei pazienti allergici. L'azitromicina offre un'altra alternativa.
Il metronidazolo colpisce specificamente i batteri anaerobi obbligati. Questi organismi dominano la polpa necrotica e le tasche parodontali profonde. Il metronidazolo da solo non copre gli streptococchi aerobici, quindi i dentisti spesso lo combinano con l'amoxicillina per infezioni gravi e miste. La dose è di 400 mg tre volte al giorno. I pazienti devono evitare l'alcol durante il trattamento e per 48 ore dopo il completamento a causa di reazioni simili al disulfiram.
La clindamicina serve ai pazienti allergici alla penicillina. Questo antibiotico lincosamide copre efficacemente gli organismi gram-positivi e gli anaerobi. La dose è di 300 mg quattro volte al giorno. I dentisti riservano la clindamicina per vere allergie alla penicillina perché comporta un rischio maggiore di Clostridioides difficile colite, un'infezione intestinale grave.
L'azitromicina fornisce un'altra alternativa per i pazienti allergici alla penicillina. Questo antibiotico macrolide offre un dosaggio conveniente, 500 mg al giorno per 3 giorni, grazie alla sua lunga emivita nei tessuti. Tuttavia, l'aumento della resistenza tra gli streptococchi orali ne limita l'affidabilità. I dentisti usano l'azitromicina quando la clindamicina è controindicata.
Perché la resistenza agli antibiotici minaccia il trattamento dentale?
L'eccesso di prescrizione di antibiotici dentali accelera la resistenza batterica. Le linee guida ora scoraggiano l'uso routinario di antibiotici per infezioni localizzate senza diffusione sistemica.
La resistenza agli antibiotici mina la gestione delle infezioni dentali. I Centers for Disease Control and Prevention identificano la prescrizione dentale come un contributore significativo all'uso inutile di antibiotici. Gli studi stimano che il 30-50% delle prescrizioni di antibiotici dentali siano inutili, date per condizioni in cui il controllo della fonte è sufficiente.
Le conseguenze si estendono oltre i singoli pazienti. I batteri resistenti colonizzano la cavità orale e si diffondono ai membri della famiglia, alle strutture sanitarie e alle comunità. Strain di Streptococcus pneumoniae e Staphylococcus aureus resistenti alla penicillina e alla clindamicina appaiono sempre più nelle infezioni dentali.
I programmi di gestione degli antibiotici mirano all'eccesso di prescrizione dentale. L'American Dental Association ha aggiornato le linee guida nel 2019, affermando esplicitamente che gli antibiotici non sono indicati per gonfiori intraorali localizzati senza coinvolgimento sistemico. Le linee guida enfatizzano: "Il metodo principale per trattare un'infezione dentale dovrebbe essere il controllo della fonte."
La terapia mirata sostituisce la prescrizione empirica nei casi ricorrenti o complessi. Il test di coltura e sensibilità identifica batteri specifici e i loro schemi di resistenza. Questo approccio, standard negli ambienti ospedalieri, sta diventando più comune nella pratica dentale per pazienti immunocompromessi o fallimenti terapeutici.
Antibiotico | Spettro | Dose tipica | Migliore per |
Amoxicillina | Ampio (aerobi + anaerobi) | 500 mg TID x 5-7 giorni | Primo livello, la maggior parte delle infezioni |
Penicillina V | Stretto (aerobi) | 500 mg QID x 5-7 giorni | Infezioni lievi, preferenza per la penicillina |
Metronidazolo | Solo anaerobi | 400 mg TID x 5-7 giorni | Combinato con amoxicillina per casi gravi |
Clindamicina | Aerobi + anaerobi | 300 mg QID x 5-7 giorni | Allergia alla penicillina |
Azitromicina | Ampio | 500 mg al giorno x 3 giorni | Allergia alla penicillina, clindamicina controindicata |
Come Gestiscono i Dentisti il Dolore Durante il Trattamento delle Infezioni?
Gli FANS come l'ibuprofene forniscono un migliore sollievo dal dolore dentale rispetto agli oppioidi. Il paracetamolo offre un'alternativa per i pazienti che non possono assumere FANS.
La gestione del dolore nelle infezioni dentali segue un approccio multimodale. I farmaci anti-infiammatori non steroidei (FANS) costituiscono la pietra angolare. L'ibuprofene, 400-600 mg ogni 6-8 ore, riduce l'infiammazione nel sito dell'infezione fornendo analgesia. La ricerca di Moore (2015) nel Cochrane Database of Systematic Reviews conferma che 400 mg di ibuprofene forniscono un miglior sollievo dal dolore rispetto a 60 mg di codeina per il dolore dentale, con meno effetti collaterali.
Il paracetamolo serve ai pazienti con controindicazioni agli FANS, malattia ulcera peptica, terapia anticoagulante o insufficienza renale. La dose è di 500-1000 mg ogni 6 ore, senza superare i 3000 mg al giorno. Il paracetamolo non ha azione anti-infiammatoria ma fornisce un'analgesia efficace.
La terapia combinata migliora il controllo del dolore. Alternare ibuprofene e paracetamolo mantiene livelli costanti del farmaco. Alcuni studi suggeriscono che la somministrazione concomitante fornisce un sollievo superiore rispetto a ciascun farmaco da solo, sebbene i pazienti debbano monitorare attentamente gli intervalli di dosaggio per evitare sovradosaggio.
La prescrizione di oppioidi è drasticamente diminuita nella pratica dentale. L'epidemia di oppioidi ha spinto a una rivalutazione dei protocolli per il dolore dentale. Le linee guida attuali riservano gli oppioidi per il dolore post-operatorio severo non responsivo agli FANS. Quando prescritti, i dentisti limitano le quantità a 3-5 giorni e li combinano con FANS per ridurre le necessità di oppioidi.
Le misure di supporto complementano la terapia farmacologica. L'idratazione mantiene il flusso salivare e supporta la funzione immunitaria. I risciacqui con soluzione salina calda (mezzo cucchiaino di sale in acqua calda, sciacquato per 30 secondi) riducono il carico batterico e promuovono il drenaggio dalle tasche gengivali. Alimenti morbidi prevengono l'irritazione meccanica dei tessuti infetti. L'elevazione della testa durante il sonno riduce il flusso sanguigno ai tessuti facciali gonfi, diminuendo il dolore pulsante.
Cosa Succede Quando le Infezioni Dentali Rimangono Trattate?
Le infezioni dentali non trattate causano distruzione ossea locale, necrosi dei tessuti e potenzialmente complicazioni sistemiche fatali, tra cui sepsi, ostruzione delle vie aeree e ascesso cerebrale.
Quali Danni Locali Causano le Infezioni Non Trattate?
Le infezioni non trattate distruggono l'osso mascellare (osteomielite), uccidono il tessuto molle (necrosi) e si diffondono attraverso gli spazi facciali causando deformità e perdita funzionale.
L'osteomielite rappresenta un'infezione ossea da semina batterica. L'osso mascellare sviluppa aree di osso morto (sequestro) circondate da tessuto infiammato. L'osteomielite cronica causa dolore persistente, fistole drenanti e fratture patologiche. Il trattamento richiede antibiotici prolungati (4-6 settimane) e rimozione chirurgica dell'osso morto. La terapia con ossigeno iperbarico supporta la guarigione nei casi refrattari.
La necrosi tissutale si verifica quando l'infezione compromette l'apporto di sangue. Il palato, la lingua o la pelle facciale possono sviluppare aree nere, devitalizzate che richiedono debridement chirurgico. La fascite necrotizzante, sebbene rara nelle infezioni dentali, distrugge rapidamente i piani tissutali e richiede un intervento chirurgico di emergenza.
Le infezioni degli spazi facciali distorcono l'anatomia. Gli spazi sottomandibolari, pterigomandibolari e canini si gonfiano drasticamente. I pazienti sviluppano un aspetto di "collo di toro" a causa del coinvolgimento sottomandibolare bilaterale. Il trisma, il bloccaggio della mandibola dovuto all'infiammazione muscolare, impedisce di mangiare e parlare.
Quali rischi sistemici creano le infezioni dentali?
I batteri delle infezioni dentali entrano nel flusso sanguigno, causando sepsi, infezione delle valvole cardiache e ascessi distanti. L'ostruzione delle vie aeree dovuta al gonfiore del collo può causare soffocamento.
La sepsi rappresenta la complicazione sistemica più temuta. Le tossine batteriche scatenano una massiccia attivazione immunitaria. Febbre, battito cardiaco rapido, respiro affannoso e confusione segnalano la sepsi. La pressione sanguigna scende. Gli organi falliscono. Lo shock settico comporta una mortalità del 40% anche con trattamento intensivo. Le infezioni dentali causano il 10-15% di tutti i casi di sepsi facciale.
L'ostruzione delle vie aeree minaccia la vita entro poche ore. L'angina di Ludwig, un'infezione bilaterale dello spazio sottomandibolare, spinge la lingua verso l'alto e all'indietro. Il pavimento della bocca diventa rigido. I pazienti sbavano, non possono ingoiare la saliva e sviluppano stridore (respiro rumoroso). La tracheostomia di emergenza o l'intubazione garantiscono le vie aeree prima del drenaggio chirurgico.
L'ascesso cerebrale, sebbene raro, segue una diffusione ematogena o un'estensione diretta attraverso le ossa del cranio. Le infezioni dei denti frontali accedono al lobo frontale. Le infezioni mascellari raggiungono il lobo temporale. Gli ascessi cerebrali causano mal di testa, convulsioni, debolezza focale e alterazione dello stato mentale. Il drenaggio neurochirurgico e antibiotici prolungati (6-8 settimane) trattano questa complicazione.
L'endocardite colpisce le valvole cardiache, in particolare nei pazienti con malattia valvolare preesistente o valvole protesiche. Streptococchi viridans provenienti da infezioni dentali si attaccano all'endocardio danneggiato, formando vegetazioni che embolizzano al cervello, ai reni e agli arti. Gli antibiotici profilattici prima delle procedure dentali prevengono questa complicazione nei pazienti ad alto rischio.
Complicazione | Meccanismo | Rischio di mortalità | Trattamento richiesto |
Osteomielite | Infezione ossea e necrosi | Basso | Chirurgia + 4-6 settimane di antibiotici |
Sepsi | Diffusione batterica nel flusso sanguigno | 15-40% | Cura in terapia intensiva, antibiotici IV, controllo della fonte |
Angina di Ludwig | Infezione bilaterale sottomandibolare | 10-20% | Via aerea di emergenza + drenaggio chirurgico |
Ascesso cerebrale | Diffusione ematogena o diretta | 10-30% | Neurochirurgia + 6-8 settimane di antibiotici |
Come dovrebbero ricevere le cure per le infezioni dentali le popolazioni speciali?
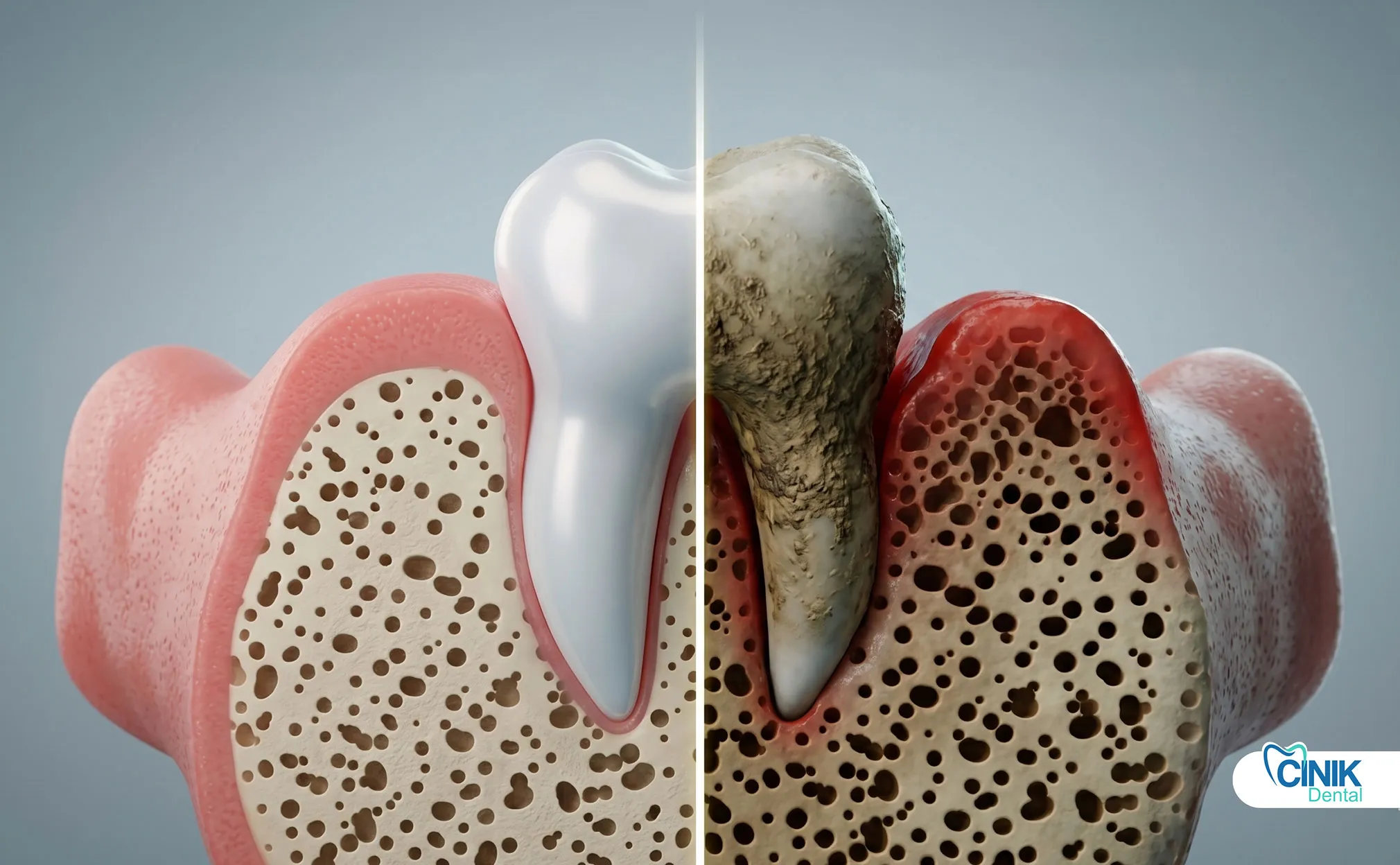
I pazienti immunocompromessi, pediatrici e anziani necessitano di approcci terapeutici modificati, interventi antibiotici anticipati, dosaggi farmacologici aggiustati e monitoraggio più attento.
Quale cura extra necessitano i pazienti immunocompromessi?
I pazienti immunocompromessi affrontano un rischio maggiore di diffusione sistemica. Hanno bisogno di iniziare gli antibiotici prima, di una copertura più ampia, di un trattamento ospedaliero per infezioni moderate e di un monitoraggio della guarigione più lungo.
Gli stati immunocompromessi includono diabete mellito, HIV/AIDS, chemioterapia, trapianto d'organo, uso cronico di corticosteroidi e difetti immunitari ereditari. Queste condizioni compromettono la funzione dei neutrofili, la produzione di anticorpi o l'immunità mediata da cellule, difese critiche contro i patogeni dentali.
Il rischio maggiore di diffusione dell'infezione richiede una gestione aggressiva. Un ascesso localizzato in un paziente sano può rimanere confinato per giorni. Lo stesso ascesso in un paziente chemioterapico neutropenico può progredire verso la sepsi in poche ore. I dentisti abbassano le soglie per l'inizio degli antibiotici e il rinvio in ospedale.
L'intervento antibiotico precoce utilizza una copertura a spettro più ampio. Mentre i pazienti sani ricevono solo amoxicillina, i pazienti immunocompromessi potrebbero aver bisogno di amoxicillina-clavulanato (Augmentin) per una copertura anaerobica migliorata, o addirittura di antibiotici endovenosi per il ricovero in ospedale.
Il trattamento ospedaliero diventa necessario per infezioni che sarebbero gestite in ambulatorio in pazienti sani. L'accesso IV fornisce una somministrazione affidabile del farmaco. Il monitoraggio tiene traccia della temperatura, dei conteggi dei globuli bianchi e dei marcatori infiammatori. I team chirurgici sono pronti per la gestione delle vie aeree se si sviluppa un coinvolgimento dello spazio fasciale.
Come i dentisti adattano il trattamento per i bambini e i pazienti anziani?
I bambini richiedono dosaggi basati sul peso e gestione del comportamento. I pazienti anziani necessitano di valutazione della funzione renale, revisione delle interazioni farmacologiche e considerazione delle comorbidità.
Le infezioni dentali pediatriche presentano sfide uniche. I denti primari con ascessi periapicali spesso richiedono estrazione piuttosto che terapia canalare a causa dell'anatomia complessa delle radici e della prossimità della tempistica di esfoliazione. I mantenitori di spazio prevengono complicazioni ortodontiche dopo la perdita prematura dei denti. Il dosaggio degli antibiotici segue calcoli basati sul peso, amoxicillina 50 mg/kg/giorno divisa in 3 dosi.
La gestione del comportamento consente il trattamento nei pazienti giovani. L'anestesia locale richiede una tecnica attenta per evitare iniezioni intravascolari nei pazienti piccoli. La sedazione o l'anestesia generale possono essere necessarie per procedure estese. I genitori svolgono ruoli cruciali nella cura post-trattamento, garantendo la compliance con i farmaci e le modifiche dietetiche.
I pazienti geriatrici presentano complessità diverse. La polifarmacia aumenta i rischi di interazione farmacologica. Gli antibiotici possono interagire con il warfarin (la clindamicina e il metronidazolo potenziano gli effetti), le statine o i farmaci cardiaci. Il declino della funzione renale richiede aggiustamenti della dose per i farmaci eliminati renali come l'amoxicillina e il metronidazolo.
Il deterioramento cognitivo complica la segnalazione dei sintomi. I pazienti anziani con demenza potrebbero non comunicare efficacemente il dolore. I caregiver devono osservare i cambiamenti comportamentali, il rifiuto del cibo, il tocco del viso o l'agitazione, come indicatori di infezione. La pianificazione del trattamento dà priorità alla semplicità e alla durabilità rispetto agli approcci idealistici.
Popolazione | Considerazione chiave | Aggiustamento antibiotico | Bisogni speciali |
Immunocompromessi | Alto rischio di diffusione | Spettro più ampio, inizio anticipato | Soglia di riferimento ospedaliero abbassata |
Pediatrico | Crescita e sviluppo | Dosaggio basato sul peso | Gestione del comportamento, mantenimento dello spazio |
Geriatrico | Comorbidità, polifarmacia | Aggiustamento della dose renale | Revisione delle interazioni farmacologiche, valutazione cognitiva |
Come Possono le Persone Prevenire le Infezioni Dentali?
Spazzolamento e filo interdentale quotidiani, controlli dentali regolari ogni 6 mesi, trattamento tempestivo delle carie e gestione delle malattie gengivali prevengono le condizioni che portano a infezioni dentali.
La prevenzione delle infezioni dentali mira alle cause radice: carie e malattia parodontale. Le pratiche di igiene orale interrompono la formazione del biofilm batterico prima che causi danni ai tessuti. L'Associazione Dentale Americana raccomanda di spazzolare due volte al giorno con dentifricio al fluoro per 2 minuti, utilizzando uno spazzolino a setole morbide con movimenti circolari delicati lungo il margine gengivale.
Il filo interdentale raggiunge aree che lo spazzolino non riesce a pulire, tra i denti e sotto i margini gengivali dove si colonizzano i patogeni parodontali. Gli irrigatori orali e gli spazzolini interdentali aiutano i pazienti con limitata destrezza manuale. I collutori contenenti clorexidina o oli essenziali riducono il carico batterico ma non sostituiscono la pulizia meccanica.
Controlli dentali regolari consentono un intervento precoce. Le pulizie professionali rimuovono il tartaro che ospita batteri. Le visite di controllo rilevano le carie prima che raggiungano la polpa. Le radiografie bitewing identificano la carie interprossimale invisibile all'ispezione visiva. L'intervallo di richiamo di 6 mesi è adatto alla maggior parte dei pazienti, anche se quelli con alto rischio di carie o malattia parodontale attiva potrebbero aver bisogno di intervalli di 3-4 mesi.
Il trattamento precoce delle carie previene l'infezione della polpa. Piccole carie richiedono otturazioni semplici. Il ritardo consente alla carie di approfondirsi, richiedendo eventualmente un trattamento canalare o l'estrazione. I sigillanti dentali sui denti posteriori proteggono i bambini e gli adolescenti dalla carie delle superfici occlusali.
La gestione della malattia parodontale previene gli ascessi parodontali. La detartrasi e il levigamento radicolare (pulizia profonda) rimuovono il tartaro dalle superfici radicolari. La manutenzione parodontale ogni 3 mesi controlla la progressione della malattia. La riduzione chirurgica delle tasche elimina spazi profondi dove si formano ascessi.
Le modifiche dietetiche supportano la prevenzione. Limitare l'esposizione allo zucchero, in particolare spuntini frequenti e bevande zuccherate, riduce la produzione di acido da parte di Streptococcus mutans. Masticare gomme senza zucchero stimola il flusso salivare, che neutralizza l'acido e rimineralizza lo smalto. L'acqua fluorurata rinforza la struttura dentale contro l'attacco acido.
Qual È il Recupero Atteso Dopo il Trattamento delle Infezioni Dentali?
Il dolore migliora entro 24-48 ore dopo il controllo della fonte. I tessuti molli guariscono in 1-2 settimane. La guarigione ossea richiede 3-6 mesi. L'intervento precoce produce un recupero più rapido e completo.
I tempi di guarigione attesi variano in base alla procedura e alla gravità dell'infezione. Il drenaggio di un ascesso acuto produce un immediato sollievo dal dolore. Il gonfiore diminuisce nel giro di 2-3 giorni. La piccola incisione guarisce entro una settimana. Tuttavia, il dente sottostante richiede ancora un trattamento definitivo per prevenire la recidiva.
Il recupero dalla terapia canalare segue un modello prevedibile. Il dolore post-operatorio dura 2-3 giorni, gestibile con FANS. L'osso periapicale inizia a guarire entro poche settimane, anche se il riempimento osseo radiografico completo richiede 6-12 mesi. Il posizionamento della corona finale, 2-4 settimane dopo il completamento del trattamento canalare, ripristina la funzione e previene le fratture.
I siti di estrazione guariscono in fasi. La formazione del coagulo di sangue avviene immediatamente. I tessuti molli si chiudono in 1-2 settimane. L'osso riempie il foro in 3-6 mesi. Il posizionamento dell'impianto, quando pianificato, avviene tipicamente 3-4 mesi dopo l'estrazione per consentire la guarigione ossea iniziale.
L'intervento precoce migliora notevolmente i risultati. Un ascesso periapicale trattato entro pochi giorni dall'insorgenza dei sintomi risponde a una semplice terapia canalare. Un ritardo di settimane consente alla distruzione ossea di espandersi, complicando il trattamento e riducendo la probabilità di sopravvivenza del dente. Gli ascessi parodontali trattati tempestivamente preservano i denti; il trattamento ritardato spesso porta a una prognosi infausta che richiede l'estrazione.
I fattori che influenzano i risultati includono la compliance del paziente, lo stato immunitario e il follow-up con le cure definitive. I pazienti che completano i cicli di antibiotici prescritti e tornano per le procedure definitive programmate ottengono risultati migliori. Il fumo compromette la guarigione riducendo il flusso sanguigno e la funzione immunitaria. Il diabete richiede il controllo glicemico per un recupero ottimale.
Quali progressi stanno plasmando il trattamento delle infezioni dentali future?
Nupeptide antimicrobici mirano ai biofilm senza resistenza. La disinfezione assistita da laser migliora la sterilizzazione del canale radicolare. La medicina personalizzata utilizza test genetici per prevedere il rischio di infezione e la risposta al trattamento.
I progressi nella terapia antimicrobica affrontano la resistenza ai biofilm. Gli antibiotici tradizionali falliscono contro i batteri protetti dai biofilm. I ricercatori sviluppano peptidi antimicrobici, brevi frammenti proteici che interrompono le membrane batteriche senza sviluppo di resistenza. Questi peptidi, derivati da molecole immunitarie naturali, mostrano promesse come irriganti per il canale radicolare e trattamenti topici.
La terapia fotodinamica utilizza coloranti attivati dalla luce per uccidere i batteri. Il dentista applica un agente fotosensibilizzante nell'area infetta, quindi la espone a lunghezze d'onda luminose specifiche. Le specie reattive dell'ossigeno distruggono le membrane e il DNA batterico. Questa tecnica sterilizza i sistemi del canale radicolare e le tasche parodontali senza antibiotici.
Le tecniche minimamente invasive preservano la struttura del dente. La tecnologia GentleWave utilizza energia multisonica e dinamica dei fluidi avanzata per disinfettare l'anatomia complessa del canale radicolare con strumentazione minima. Il trattamento canalare assistito da laser vaporizza il tessuto infetto e sterilizza simultaneamente le pareti del canale.
La cura dentale personalizzata sfrutta l'analisi genetica e del microbioma. I test genetici identificano i pazienti con carenze immunitarie innate che predisponendo a infezioni gravi. Il profiling del microbioma orale prevede il rischio di malattia parodontale e guida la terapia probiotica mirata. La farmacogenomica determina la selezione ottimale degli antibiotici in base al metabolismo individuale.
L'endodonzia rigenerativa rappresenta un cambiamento di paradigma. Invece di rimuovere la polpa e riempire i canali con materiale inerte, questo approccio incoraggia la rigenerazione del tessuto pulpare utilizzando cellule staminali e fattori di crescita. I denti immaturi con polpe infette possono continuare lo sviluppo radicale, producendo denti più forti e durevoli. La ricerca di Galler (2021) nel Journal of Endodontics dimostra la continua maturazione delle radici nell'80% dei denti permanenti immaturi trattati.
Domande Frequenti sul Trattamento delle Infezioni Dentali
Tutte le Infezioni Dentali Richiedono Antibiotici?
No. Gli ascessi dentali localizzati senza febbre o gonfiore facciale necessitano solo di controllo della fonte, drenaggio, trattamento canalare o estrazione. Gli antibiotici aiutano solo quando l'infezione si diffonde sistemicamente.
La convinzione errata che ogni infezione dentale necessiti di antibiotici porta a una sovraprescrizione. Le linee guida cliniche dell'American Dental Association e del British National Institute for Health and Care Excellence affermano esplicitamente che gli antibiotici sono non necessari per la maggior parte delle infezioni dentali localizzate. Le procedure di controllo della fonte eliminano direttamente l'infezione. Aggiungere antibiotici non fornisce alcun beneficio e contribuisce alla resistenza.
Gli antibiotici diventano necessari quando i pazienti mostrano coinvolgimento sistemico. Febbre, malessere, linfadenopatia o cellulite in espansione indicano un carico batterico che supera il contenimento locale. I pazienti immunocompromessi potrebbero aver bisogno di iniziare gli antibiotici prima. Quando i dentisti non possono eseguire un controllo immediato della fonte a causa di problemi di accesso del paziente, gli antibiotici fungono da ponte temporaneo verso le cure definitive.
Quanto Dura il Trattamento delle Infezioni Dentali?
Il drenaggio di un ascesso acuto fornisce un sollievo immediato. La terapia canalare richiede 1-3 appuntamenti nell'arco di 1-2 settimane. L'estrazione guarisce in 1-2 settimane. I cicli di antibiotici durano 5-7 giorni.
La durata del trattamento dipende dalla gravità dell'infezione e dall'approccio scelto. Il semplice drenaggio di un ascesso richiede 30 minuti nello studio dentistico. Il dolore migliora entro poche ore. Tuttavia, il paziente deve tornare per il trattamento definitivo del dente entro pochi giorni per prevenire la ricorrenza.
La terapia canalare di solito si svolge in due appuntamenti. La prima visita rimuove la polpa infetta e applica un medicinale antibatterico. La seconda visita, 1-2 settimane dopo, riempie e sigilla i canali. Un terzo appuntamento posiziona la corona permanente 2-4 settimane dopo. Tempo totale di trattamento: 4-8 settimane per un ripristino completo.
L'estrazione fornisce la soluzione definitiva più rapida. La procedura richiede 20-40 minuti. I tessuti molli guariscono in 1-2 settimane. Se è previsto un impianto sostitutivo, la tempistica si estende a 3-6 mesi per la guarigione ossea prima dell'inserimento dell'impianto.
I cicli di antibiotici rimangono brevi. Cinque a sette giorni sono sufficienti per le infezioni dentali, a differenza dei cicli prolungati necessari per le infezioni dei tessuti profondi o ossei. I pazienti devono completare l'intero ciclo anche se i sintomi migliorano prima per prevenire la ricorrenza e la resistenza.
Le infezioni dentali possono guarire da sole?
No. Le infezioni dentali richiedono un intervento professionale. Il corpo non può eliminare le fonti di infezione all'interno dei denti o delle cavità degli ascessi. Un trattamento ritardato aumenta il rischio di complicazioni.
Occasionalmente, un ascesso si rompe spontaneamente, drenando pus e alleviando temporaneamente la pressione. I pazienti possono interpretare questo come "guarigione". Tuttavia, la fonte dell'infezione, la polpa necrotica, la carie profonda o la tasca parodontale, rimane. I batteri si ripopolano. L'ascesso ricorre, spesso con organismi più resistenti.
L'ambiente chiuso di una radice dentale o di una cavità di ascesso impedisce l'accesso del sistema immunitario. I neutrofili e gli anticorpi non possono penetrare efficacemente nei tessuti necrotici o nel pus denso. Gli antibiotici circolanti nel sangue non possono raggiungere i batteri in questi spazi avascolari. Solo la rimozione meccanica, il drenaggio, il trattamento canalare o l'estrazione eliminano l'infezione.
Raramente, infezioni croniche a bassa intensità persistono per mesi senza sintomi acuti. Queste infezioni "silenziose" distruggono comunque l'osso e rilasciano mediatori infiammatori nel flusso sanguigno. Contribuiscono a problemi di salute sistemici senza causare dolore evidente. Le radiografie dentali regolari rilevano queste infezioni nascoste.
Quando dovrebbe qualcuno cercare assistenza di emergenza per un'infezione dentale?
Cercare assistenza di emergenza per difficoltà a respirare o deglutire, gonfiore facciale che si diffonde rapidamente, febbre superiore a 39°C (102°F), confusione o coinvolgimento oculare da infezioni dei denti superiori.
I segnali di allerta di emergenza indicano una progressione potenzialmente letale. Il compromesso delle vie aeree a causa di gonfiore sottomandibolare o del pavimento della bocca richiede una valutazione immediata al pronto soccorso. I pazienti che non possono deglutire la propria saliva, che sviluppano respiro rumoroso (stridore) o che sentono la gola chiudersi necessitano di gestione delle vie aeree di emergenza.
La cellulite che si diffonde rapidamente, il gonfiore che si espande visibilmente nel corso delle ore, suggerisce un ceppo batterico aggressivo o un'immunità compromessa. Gli antibiotici endovenosi e un possibile drenaggio chirurgico diventano necessari. Il gonfiore facciale che attraversa la linea mediana o coinvolge entrambi i lati indica una diffusione bilaterale.
La tossicità sistemica segnala sepsi. Febbre alta, battito cardiaco rapido (oltre 100 battiti al minuto), respiro rapido (oltre 20 respiri al minuto) e alterazione dello stato mentale richiedono assistenza di emergenza. Questi pazienti necessitano di emocolture, fluidi endovenosi e antibiotici ad ampio spettro in un contesto di terapia intensiva.
Il coinvolgimento oculare da infezioni dei denti superiori minaccia la vista. Gonfiore attorno all'occhio, visione doppia o incapacità di muovere l'occhio indicano cellulite orbitale. Questa complicazione, che deriva da infezioni dentali mascellari che si diffondono attraverso l'osso sottile nell'orbita, richiede una consultazione di emergenza con un oculista e un otorinolaringoiatra.
Sintomo | Azione richiesta | Tempistica |
Mal di denti con lieve gonfiore | Appuntamento dentistico | Entro 24-48 ore |
Gonfiore facciale, febbre | Cura dentale o medica urgente | Stesso giorno |
Difficoltà a respirare/deglutire | Pronto soccorso | Immediatamente |
Gonfiore agli occhi, cambiamenti nella vista | Pronto soccorso | Immediatamente |
Confusione, febbre alta, battito cardiaco rapido | Pronto soccorso/911 | Immediatamente |
Conclusione: Perché un'azione tempestiva salva denti e vite
Le infezioni dentali richiedono un controllo tempestivo della fonte attraverso drenaggio, devitalizzazione o estrazione. Gli antibiotici svolgono un ruolo di supporto per la diffusione sistemica. La prevenzione attraverso cure regolari evita il dolore, il costo e il pericolo di infezioni avanzate.
Il trattamento delle infezioni dentali si basa su principi chiari. Rimuovere la fonte dell'infezione. Drenare pus e tessuto necrotico. Preservare i denti naturali quando possibile. Estrarre quando necessario. Usare gli antibiotici con giudizio, solo per coinvolgimento sistemico o quando le procedure devono essere ritardate.
Le evidenze supportano in modo schiacciante questo approccio. Gli antibiotici da soli falliscono perché non possono raggiungere i batteri nelle camere pulpari necrotiche e nelle cavità degli ascessi. Gli organismi protetti da biofilm resistono alla penetrazione dei farmaci. Solo la rimozione meccanica del tessuto infetto produce una cura.
Una diagnosi precoce previene complicazioni. Una piccola lesione periapicale su radiografia avverte di un imminente ascesso. Una tasca parodontale profonda segnala il rischio di ascesso. Trattare queste condizioni prima che si sviluppino sintomi acuti salva denti, denaro e salute.
Un uso bilanciato degli antibiotici protegge i singoli pazienti e la salute pubblica. Ogni prescrizione non necessaria contribuisce alla resistenza. I dentisti che seguono le linee guida di stewardship, prescrivendo solo per casi indicati, scegliendo farmaci di prima linea a spettro ristretto e limitando la durata, preservano l'efficacia degli antibiotici per le generazioni future.
L'integrazione del trattamento clinico e della prevenzione offre i migliori risultati. I pazienti che combinano visite dentistiche regolari con cure domiciliari quotidiane sviluppano raramente infezioni. Quando si verificano infezioni, cercano assistenza prontamente piuttosto che sopportare il dolore o sperare in una risoluzione spontanea.
Il futuro del trattamento delle infezioni dentali appare promettente. Le terapie mirate al biofilm, le tecniche rigenerative e gli approcci di medicina personalizzata miglioreranno i risultati riducendo al contempo la dipendenza dagli antibiotici. Tuttavia, il principio fondamentale rimane invariato: identificare la fonte, rimuovere l'infezione e ripristinare la salute.
Riferimenti
Cope, Anwen L., et al. "Uso degli antibiotici nella pratica dentale: una revisione sistematica." British Dental Journal, vol. 216, n. 9, 2014, pp. 523-30.
Galler, Kerstin M., et al. "Procedure endodontiche rigenerative per il trattamento della necrosi pulpare nei denti permanenti immaturi: una revisione sistematica." Journal of Endodontics, vol. 47, n. 8, 2021, pp. 1193-202.
Lockhart, Peter B., et al. "Scarsa salute orale come condizione cronica, potenzialmente infettiva e infiammatoria." Journal of Dental Research, vol. 98, n. 10, 2019, pp. 1073-80.
Matthews, David C., et al. "Antibiotici per ascessi dentali acuti: una revisione sistematica." Journal of Antimicrobial Chemotherapy, vol. 71, n. 3, 2016, pp. 564-71.
Moore, R. Andrew, et al. "Farmaci anti-infiammatori non steroidei per il dolore dentale acuto." Cochrane Database of Systematic Reviews, n. 12, 2015, CD004978.
Ng, Yuan-Ling, et al. "Esito del trattamento endodontico primario: revisione sistematica della letteratura." International Endodontic Journal, vol. 44, n. 7, 2011, pp. 597-612.
Patel, Shanon, et al. "Tomografia computerizzata a fascio conico in endodonzia." International Endodontic Journal, vol. 52, no. 9, 2019, pp. 1248-64.
Petersen, Poul Erik. "Politica globale dell'Organizzazione Mondiale della Sanità per il miglioramento della salute orale." International Dental Journal, vol. 72, no. 4, 2022, pp. 302-07.
Seneviratne, Chaminda J., et al. "Biofilm della placca dentale: un biofilm archetipico." Periodontology 2000, vol. 75, no. 1, 2017, pp. 34-44.