A remoção do nervo dental representa um procedimento endodôntico especializado que elimina o tecido pulpar infectado ou danificado de dentro do dente. Os dentistas chamam esse processo de tratamento de canal. O procedimento salva milhões de dentes naturais a cada ano, removendo a fonte de infecção enquanto preserva a estrutura externa do dente.
A odontologia moderna depende fortemente dessa intervenção. Terapia endodôntica é um dos procedimentos dentários mais comuns globalmente. Dados epidemiológicos recentes mostram que os profissionais de odontologia realizam milhões desses tratamentos anualmente em países desenvolvidos. A prevalência reflete tanto a alta incidência de cáries dentárias quanto as taxas de sucesso que tornam essa abordagem preferível à extração para muitos pacientes.
O principal objetivo deste artigo é conectar a ciência clínica com a compreensão prática do paciente. Os leitores aprenderão os mecanismos biológicos por trás da doença pulpar. Eles entenderão por que os dentistas recomendam a remoção do nervo em cenários clínicos específicos. Mais importante ainda, eles descobrirão como as tecnologias modernas transformaram este procedimento de uma intervenção temida em uma opção de tratamento previsível e confortável.
O procedimento de remoção do nervo dental aborda condições patológicas dentro da câmara pulpar. Essas condições incluem pulpites irreversíveis, tecido pulpar necrótico e infecções periapicais. Se não tratadas, essas condições levam à formação de abscessos, perda óssea e eventual perda do dente. A intervenção precoce previne essas complicações e mantém a dentição natural do paciente.
Qual anatomia compõe o complexo do nervo dental e da polpa?
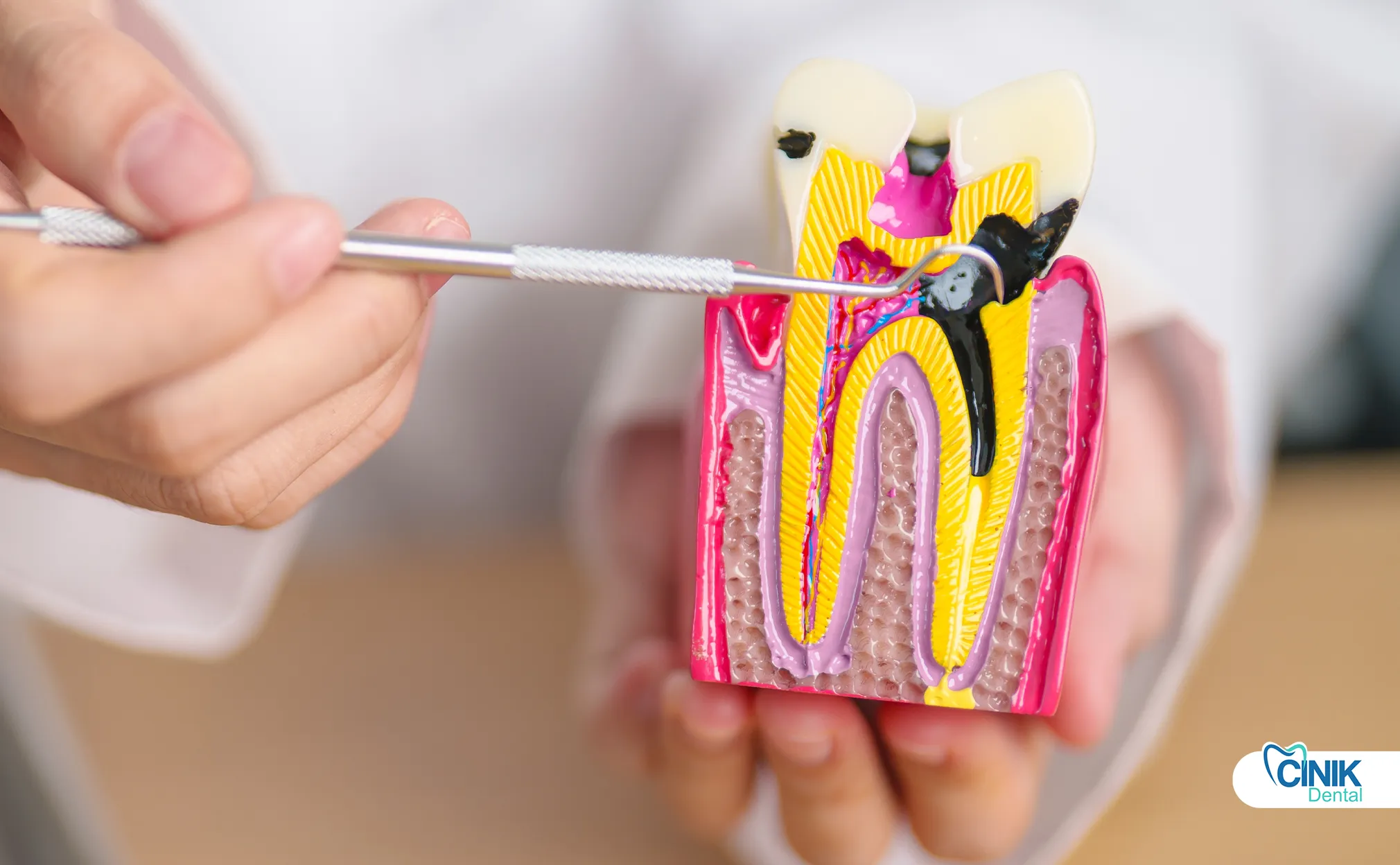
O complexo do nervo dental consiste em esmalte, dentina, câmara pulpar e canais radiculares. A polpa contém nervos, vasos sanguíneos e tecido conjuntivo que fornecem função sensorial e suporte ao desenvolvimento durante a formação do dente.
Compreender a anatomia do dente ajuda os pacientes a entender por que a remoção do nervo se torna necessária. O dente consiste em várias camadas distintas, cada uma servindo a funções biológicas específicas.
A camada mais externa, o esmalte, é composta pela substância mais dura do corpo humano. Esta estrutura cristalina protege o dente de danos mecânicos e erosão química. Abaixo do esmalte está a dentina, um tecido calcificado que contém túbulos microscópicos. Esses túbulos canalizam sinais sensoriais do ambiente externo em direção à câmara pulpar central.
A câmara pulpar abriga a polpa dental, um tecido conectivo macio contendo o feixe neurovascular. De acordo com Niki et al. (2025), a polpa contém dois tipos principais de nervos que inervam o tecido dental: fibras autonômicas e fibras sensoriais aferentes. As fibras autonômicas simpáticas surgem do gânglio cervical superior e regulam o fluxo sanguíneo através do músculo liso arteriolar. As fibras sensoriais aferentes originam-se dos ramos maxilares e mandibulares do nervo trigêmeo. Essas fibras sensoriais transportam sinais de dor, temperatura e pressão para o cérebro.
A polpa dental contém odontoblastos, células especializadas que produzem dentina ao longo da vida do dente. Essas células revestem a câmara pulpar e estendem processos nos túbulos dentinários. Os vasos sanguíneos dentro da polpa fornecem nutrientes e oxigênio. Os vasos linfáticos drenam produtos residuais e apoiam a vigilância imunológica.
Durante o desenvolvimento do dente, a polpa desempenha um papel crítico. Ela estimula a formação da raiz e a erupção do dente. No entanto, uma vez que o dente amadurece, a importância funcional da polpa diminui. Um dente totalmente desenvolvido pode sobreviver sem a polpa porque o ligamento periodontal e os tecidos circundantes fornecem suporte suficiente. Essa realidade biológica permite que os dentistas removam a polpa doente sem comprometer a viabilidade a longo prazo do dente.
A idade altera significativamente a polpa. Pesquisas de Carvalho e Lussi (2017) demonstram que a densidade celular diminui em aproximadamente 50% entre as idades de 20 e 70 anos. A polpa sofre fibrose e acumula fibras de colágeno à medida que os pacientes envelhecem. Os vasos sanguíneos e os nervos degeneram progressivamente. Essas mudanças explicam por que pacientes mais velhos às vezes experimentam menos dor devido a cáries profundas, apesar do envolvimento extenso da polpa.
O que causa danos e infecções no nervo dental?
Cáries dentárias profundas, fraturas dentárias, procedimentos dentários repetidos e restaurações defeituosas causam danos à polpa. Bactérias invadem a câmara pulpar, formam biofilmes e desencadeiam inflamação que leva à pulpíte irreversível ou necrose.
Múltiplos fatores etiológicos contribuem para a patologia da polpa. Compreender esses fatores ajuda os pacientes a prevenir condições que necessitam da remoção do nervo.
Cáries dentárias profundas representam a causa mais comum de doença pulpar. Quando as cáries penetram através do esmalte e da dentina, elas alcançam a câmara pulpar. Bactérias colonizam o tecido e desencadeiam respostas inflamatórias. O corpo tenta combater a infecção enviando células imunológicas para a área. Esse processo inflamatório aumenta a pressão dentro da câmara pulpar rígida, comprimindo os nervos e causando dor.
Fraturas dentárias e trauma fornecem outro caminho para a invasão bacteriana. Fissuras permitem que fluidos orais e microrganismos entrem diretamente na câmara pulpar. Mesmo fraturas microscópicas invisíveis a olho nu podem abrigar bactérias. Procedimentos dentários repetidos também estressam a polpa. Cada episódio de perfuração remove estrutura dentária e gera calor, potencialmente irritando o tecido pulpar.
Restaurações defeituosas criam microfissuras na interface dente-restauração. Essas lacunas acumulam placa e permitem vazamento bacteriano. Com o tempo, essa cárie secundária atinge a polpa e causa infecção.
Uma vez que as bactérias entram na polpa, elas formam comunidades complexas chamadas biofilmes. De acordo com a revisão do NIH sobre biofilmes endodônticos (2023), a formação de biofilmes envolve quatro etapas principais: formação de filme de condicionamento, adesão e colonização bacteriana, crescimento e expansão, e finalmente desagregação. Esses biofilmes resistem tanto às defesas do hospedeiro quanto aos tratamentos antimicrobianos.
A doença progride através de estágios distintos. A invasão bacteriana inicial causa pulpitis reversível. Neste estágio, a remoção do irritante permite que a polpa se cure. No entanto, a infecção persistente leva à pulpitis irreversível. O tecido pulpar se degrada, e a inflamação se espalha para os tecidos periapicais. Eventualmente, a polpa necrosa completamente. As bactérias então saem do ápice radicular e infectam o osso circundante, formando lesões periapicais ou abscessos.
Enterococcus faecalis desempenha um papel particularmente problemático em infecções persistentes. Esta bactéria gram-positiva sobrevive a condições adversas e resiste ao hidróxido de cálcio, um medicamento intracanal comum. Svensäter e Bergenholtz (2004) identificaram este organismo como uma das principais causas de falha no tratamento porque ele penetra nos túbulos dentinários e mantém comunidades de biofilme que evitam a eliminação completa.
Quais Sintomas Indicam que Você Precisa Remover o Nervo Dental?
Dor dental severa e persistente, sensibilidade a estímulos quentes e frios, inchaço, formação de fístula e evidência radiográfica de infecção indicam a necessidade de intervenção endodôntica. Dentistas confirmam diagnósticos através de testes térmicos e testes elétricos de polpa.
Os pacientes devem reconhecer sinais de alerta específicos que sinalizam doença pulpar. Esses sintomas orientam as decisões e o tempo do tratamento.
Dor dental severa e persistente constitui o indicador mais óbvio. Essa dor frequentemente pulsa e piora quando os pacientes se deitam. Pode acordar os pacientes do sono. A dor geralmente se localiza em um dente específico, embora possa irradiar para áreas adjacentes. Dor espontânea sem estímulo sugere fortemente pulpitis irreversível.
A sensibilidade à temperatura fornece outra pista crítica. Pacientes com doença pulpar frequentemente experimentam dor aguda e persistente ao consumir bebidas quentes ou frias. A dor persiste por minutos após a remoção do estímulo térmico. Essa resposta persistente difere da sensibilidade dental normal, que se resolve imediatamente após a remoção do estímulo.
O inchaço ao redor do dente afetado indica infecção avançada. O inchaço pode se localizar no tecido gengival ou se espalhar para o rosto e pescoço. Alguns pacientes desenvolvem uma fístula, uma pequena abertura de drenagem semelhante a uma espinha no tecido gengival. Essa fístula representa a tentativa do corpo de drenar o fluido do abscesso. Os pacientes podem sentir um gosto desagradável da secreção dessas aberturas.
A imagem radiográfica revela perda óssea ao redor do ápice da raiz. Os dentistas fazem radiografias periapicais ou tomografias computadorizadas de feixe cônico (CBCT) para visualizar essas lesões. Áreas escuras ao redor das pontas das raízes indicam radiolucidez periapical, sinalizando destruição óssea devido à infecção.
Os dentistas empregam testes diagnósticos específicos para confirmar o estado da polpa. O teste térmico aplica frio ou calor na superfície do dente. Dentes saudáveis respondem brevemente; dentes doentes respondem intensamente e por períodos prolongados. O teste elétrico da polpa fornece um leve estímulo elétrico para avaliar a viabilidade do nervo. Uma leitura não responsiva sugere polpa necrótica.
O teste de percussão toca o dente suavemente para verificar a inflamação periapical. Dor ao percutir indica que a inflamação se espalhou além da polpa para o ligamento periodontal ao redor do ápice da raiz.
Como os dentistas realizam o procedimento de remoção do nervo do dente passo a passo?
Os dentistas seguem um protocolo sistemático: diagnóstico e planejamento, anestesia e isolamento, preparação da cavidade de acesso, remoção da polpa, limpeza e modelagem, preenchimento do canal e restauração final. Técnicas modernas garantem o conforto do paciente durante o procedimento de 60 a 90 minutos.
O tratamento de canal radicular segue uma sequência precisa projetada para eliminar a infecção e selar o sistema de canal. Compreender essas etapas reduz a ansiedade do paciente e melhora a cooperação.
Como funciona a fase de diagnóstico e planejamento do tratamento?
Os clínicos examinam o dente clinicamente e radiograficamente. Eles fazem radiografias ou tomografias CBCT para visualizar a anatomia do canal e o estado periapical. Eles formulam um plano de tratamento com base nessas descobertas.
O dentista começa com um exame clínico abrangente. Eles avaliam a condição do dente, verificam a mobilidade e avaliam os tecidos moles ao redor. Eles revisam o histórico médico do paciente para identificar contraindicações ou considerações especiais.
A imagem radiográfica fornece informações diagnósticas essenciais. Radiografias periapicais padrão mostram o comprimento da raiz, curvatura e número de canais. Casos complexos podem exigir imagens CBCT. Esta visão tridimensional revela ramificações do canal, calcificações e lesões periapicais que radiografias bidimensionais não conseguem identificar.
Como a anestesia e o isolamento garantem o conforto do paciente?
O anestésico local elimina a sensação de dor. O dique de borracha isola o dente da saliva e previne a contaminação bacteriana durante o procedimento.
Os dentistas administram anestesia local para bloquear a condução nervosa. Eles normalmente usam lidocaína ou articaína com epinefrina para prolongar o efeito anestésico. Os pacientes permanecem acordados, mas não sentem dor na área tratada.
O dique de borracha fornece isolamento crítico. Esta fina folha de látex ou material não látex cobre a boca, exceto por um pequeno buraco que expõe o dente tratado. O dique impede a saliva de entrar no espaço do canal. Ele também protege o paciente de engolir instrumentos ou soluções de irrigação.
Como os clínicos acessam e removem a polpa?
O dentista perfura uma cavidade de acesso através da coroa para alcançar a câmara pulpar. Eles então usam instrumentos especializados para remover todo o tecido pulpar da câmara e dos canais radiculares.
A preparação da cavidade de acesso requer precisão. O dentista remove o teto da câmara pulpar enquanto preserva a estrutura do dente. Eles usam uma broca de alta velocidade para criar uma abertura que fornece acesso em linha reta aos orifícios do canal.
A remoção da polpa segue imediatamente. O dentista insere brocas ou limas barbatana nos canais. Eles retiram esses instrumentos para extrair o tecido pulpar. Instrumentos rotativos com limas de níquel-titânio agora dominam a prática moderna. Esses instrumentos flexíveis navegam em canais curvos de forma mais segura do que limas de aço inoxidável tradicionais.
Como a fase de limpeza e modelagem elimina a infecção?
A instrumentação mecânica combinada com irrigação química remove biofilmes bacterianos e detritos. O hipoclorito de sódio dissolve tecido orgânico e mata microrganismos.
A fase de limpeza e modelagem constitui o passo mais crítico. O dentista usa limas progressivamente maiores para ampliar e moldar os canais. Essa ação mecânica remove a dentina infectada e cria espaço para soluções de irrigação.
A irrigação química segue cada sequência de limagem. A solução de hipoclorito de sódio serve como o irrigante principal. Esta solução alcalina dissolve restos de polpa e destrói as paredes celulares bacterianas. Os dentistas usam concentrações de 2-3% para tratamentos primários. Eles administram a solução usando seringas com agulhas ventiladas laterais para evitar forçar o fluido através do ápice.
EDTA (ácido etilenodiaminotetraacético) fornece irrigação adjunta. Este agente quelante remove a camada de resíduo inorgânico que as limas criam. A eliminação dessa camada expõe os túbulos dentinários e melhora a desinfecção do canal.
Técnicas modernas incluem irrigação ultrassônica e sistemas de pressão negativa. Esses métodos melhoram a penetração do irrigante nos ramos do canal e nos túbulos dentinários onde as bactérias se escondem.
Como os dentistas preenchem e selam os canais?
Os dentistas preenchem os canais limpos com guta-percha e selante. Esta obturação previne a reentrada bacteriana e sela o ápice contra fluidos periapicais.
O preenchimento do canal ocorre após a secagem completa. O dentista seleciona pontos de guta-percha que correspondem ao tamanho final do arquivo. A guta-percha, uma borracha natural de árvores, fornece um material de preenchimento inerte e biocompatível.
Selantes revestem as paredes do canal antes da inserção da guta-percha. Esses cimentos criam um efeito monobloco, ligando o preenchimento à dentina. Selantes biocerâmicos substituíram em grande parte os selantes tradicionais de resina ou óxido de zinco-eugenol. Esses materiais à base de silicato de cálcio selam melhor e causam menos inflamação.
O dentista compacta a guta-percha usando técnicas de condensação vertical quente ou compactação lateral. Eles removem o excesso de material da câmara e colocam um selante coronal temporário ou permanente.
Como a Restauração Final Completa o Tratamento?
O dentista coloca um preenchimento permanente ou coroa para restaurar a função e prevenir fraturas. Dentes posteriores requerem coroas para proteger contra falhas estruturais.
A restauração final depende da condição e localização do dente. Dentes anteriores com perda mínima de estrutura podem receber preenchimentos compostos. Dentes posteriores que passam por tratamento de canal radicular requerem coroas de cobertura total. Essas coroas distribuem as forças de mastigação e previnem fraturas verticais.
Quais Materiais e Tecnologias os Endodontistas Usam Hoje?
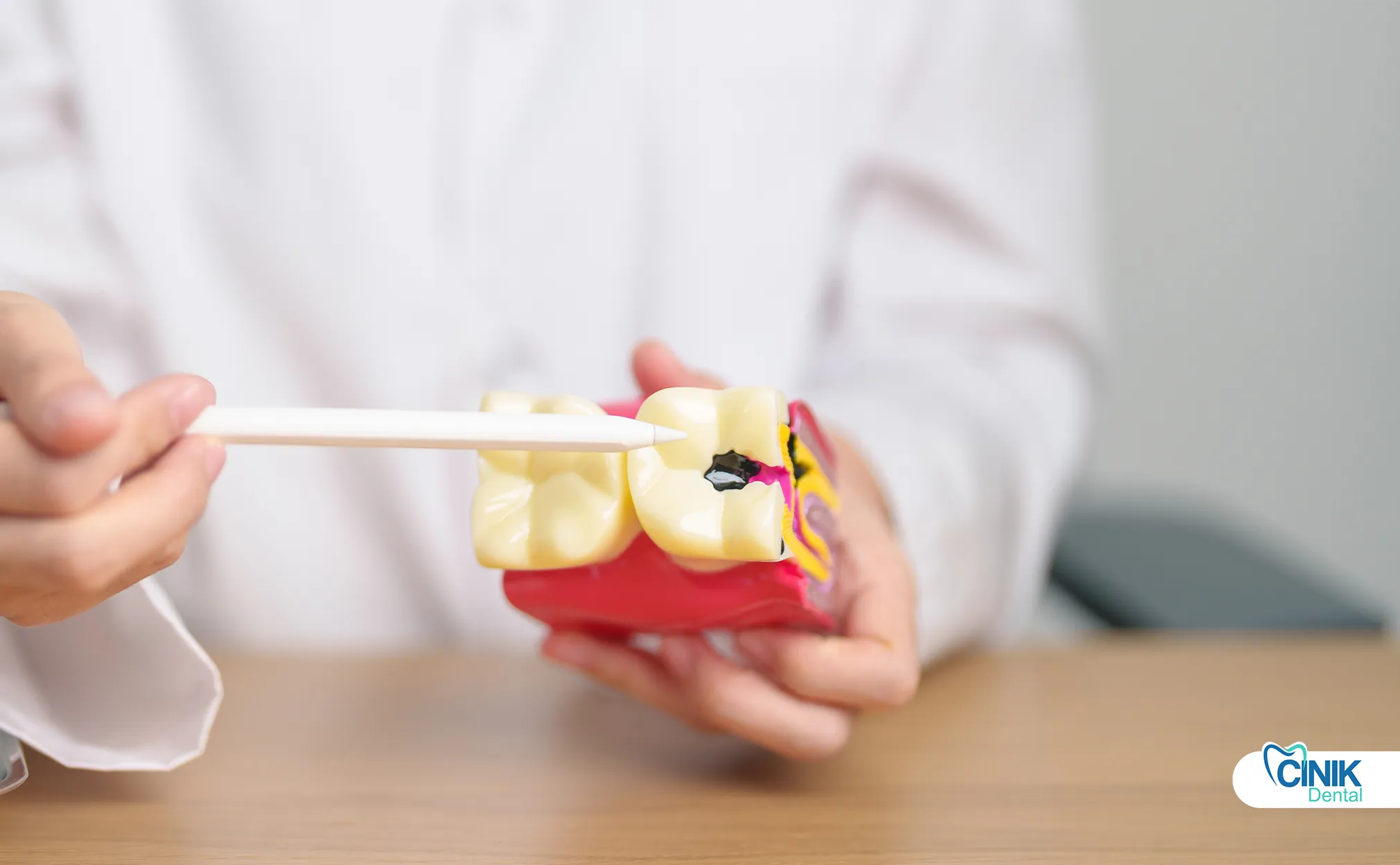
A endodontia moderna emprega instrumentos rotatórios de níquel-titânio, localizadores de ápice eletrônicos, microscópios operatórios dentais, selantes biocerâmicos e imagens em 3D. Tecnologias emergentes incluem desinfecção assistida por laser e abordagens regenerativas.
A tecnologia endodôntica avançou significativamente nas últimas duas décadas. Essas inovações melhoram as taxas de sucesso, reduzem o tempo de tratamento e aumentam o conforto do paciente.
Quais Materiais Tradicionais Permanecem Essenciais?
A guta-percha continua sendo o principal material de preenchimento. Vários selantes garantem selos apicais e coronais. Arquivos de aço inoxidável ainda servem a propósitos específicos, apesar das alternativas mais novas.
A guta-percha preenche canais radiculares há mais de um século. Este material termoplástico se adapta bem às irregularidades do canal quando aquecido. Ele permanece estável por décadas sem se degradar ou causar inflamação.
Selantes de óxido de zinco-eugenol forneceram o padrão por gerações. Esses materiais oferecem propriedades antimicrobianas e fácil manuseio. No entanto, eles se dissolvem lentamente ao longo do tempo e podem permitir vazamentos. Selantes de resina modernos e selantes biocerâmicos oferecem capacidade de selagem superior e estabilidade dimensional.
Quais Avanços Modernos Melhoram os Resultados do Tratamento?
Arquivos rotatórios de níquel-titânio navegam em canais curvados com segurança. Localizadores eletrônicos de ápice determinam o comprimento de trabalho com precisão. Microscópios dentais melhoram a visibilidade. Imagens de CBCT revelam anatomia complexa.
Instrumentos rotatórios de níquel-titânio (NiTi) revolucionaram a modelagem de canais. Esses arquivos superelásticos se flexionam em torno de curvas que fariam arquivos de aço inoxidável se endireitarem ou perfurarem a parede do canal. Eles cortam de forma eficiente e mantêm a curvatura original do canal.
Localizadores eletrônicos de ápice (EALs) determinam o comprimento de trabalho do canal eletronicamente. Esses dispositivos medem a resistência elétrica entre um arquivo no canal e a mucosa oral. Eles sinalizam quando o arquivo atinge a constrição apical, melhorando a precisão do comprimento em comparação com radiografias isoladamente.
Microscópios operatórios dentais fornecem ampliação de 6-25x. Endodontistas usam esses microscópios para localizar entradas de canais calcificados, identificar canais perdidos e realizar retratamentos. A visibilidade aprimorada reduz erros procedimentais e melhora os resultados.
Tomografia computadorizada de feixe cônico (CBCT) representa o padrão de imagem para casos complexos. Esta imagem tridimensional revela istmos de canal, bifurcações apicais e lesões periapicais com resolução de 0,1 mm. Dentistas usam CBCT para planejamento pré-operatório em casos difíceis.
Quais Tecnologias Emergentes Mostram Promessa?
Desinfecção assistida por laser, bioimpressão 3D de tecido pulpar, terapia com células-tronco e procedimentos guiados por inteligência artificial representam a vanguarda da pesquisa endodôntica.
Lasers agora auxiliam na desinfecção de canais. Lasers Er,Cr:YSGG e a laser de diodo ativam soluções irrigantes e vaporizar detritos em ramificações do canal. Eles reduzem a contagem bacteriana além do que a instrumentação mecânica consegue sozinha.
A endodontia regenerativa oferece uma alternativa biológica ao tratamento tradicional. Pesquisadores exploraram o transplante de células-tronco desde que Gronthos et al. (2000) isolaram pela primeira vez células-tronco da polpa dental. Nakashima et al. (2017) demonstraram regeneração bem-sucedida da polpa usando células-tronco autólogas da polpa dental em um ensaio clínico piloto. Os pacientes recuperaram a sensibilidade da polpa, e imagens mostraram formação de tecido semelhante à dentina.
Abordagens de bioimpressão tridimensional visam fabricar tecido pulpar para transplante. Pesquisadores imprimem andaimes usando hidroxiapatita e metacrilato de gelatina (GelMA) carregados com células-tronco da polpa dental. Essas construções suportam vascularização e inervação quando implantadas em canais radiculares.
A inteligência artificial agora auxilia no diagnóstico e planejamento de tratamento. Algoritmos de aprendizado de máquina analisam radiografias para detectar lesões periapicais e prever resultados de tratamento. Aplicações futuras podem incluir modelagem de canal assistida por robô e monitoramento em tempo real da localização do ápice.
Quais taxas de sucesso os pacientes podem esperar do tratamento de canal radicular?
Estudos de longo prazo mostram 97% de sobrevivência em 10 anos, 81% em 20 anos e 68% em 37 anos. As taxas de sucesso endodôntico variam de 89-93% dependendo das condições pré-operatórias e do cuidado pós-operatório.
A medição de sucesso em endodontia inclui duas métricas: sobrevivência do dente (permanecendo na boca) e sucesso endodôntico (ausência de sintomas e cicatrização radiográfica). Ambos são importantes para os pacientes, embora diferem clinicamente.
O que os estudos de sobrevivência a longo prazo revelam?
Tratamentos de canal radicular bem realizados resultam na retenção do dente por décadas. As principais causas de falha tardia são a doença periodontal e fraturas estruturais, em vez de fatores endodônticos.
López-Valverde et al. (2023) publicaram dados marcantes acompanhando pacientes por 5 a 37 anos. Seu estudo de 598 dentes tratados endodonticamente demonstrou taxas de sobrevivência cumulativa de 97% em 10 anos, 81% em 20 anos, 76% em 30 anos e 68% em 37 anos. Essas estatísticas confirmam que o tratamento de canal radicular proporciona resultados duradouros.
O estudo identificou fatores prognósticos específicos. Dentes sem radiolucência periapical pré-operatória sobreviveram mais. Dentes restaurados com coroas mostraram melhor sobrevivência do que aqueles com grandes restaurações. Pacientes sem bolsas periodontais profundas mantiveram seus dentes tratados por mais tempo.
Como os tratamentos de canal radicular se comparam aos implantes?
Dentes tratados endodonticamente e implantes de um único dente mostram taxas de sobrevivência comparáveis ao longo de 5-10 anos. A preservação dos dentes naturais frequentemente proporciona resultados funcionais e estéticos superiores.
Revisões sistemáticas comparando essas opções mostram percentuais de sucesso semelhantes. Em 5 anos, ambos os tratamentos alcançam aproximadamente 95% de sobrevivência. No entanto, as diferenças biológicas e econômicas são importantes.
Dentes naturais mantêm ligamentos periodontais. Esses ligamentos fornecem propriocepção, a capacidade de sentir a pressão da mordida. Implantes carecem desse mecanismo de feedback, potencialmente levando a sobrecarga. Dentes naturais também preservam o osso alveolar através da carga funcional. Implantes podem causar reabsorção do osso crestal ao longo do tempo.
Economicamente, preservar dentes naturais custa menos do que a extração e colocação de implantes. A terapia com implantes requer intervenções cirúrgicas, períodos de cicatrização e complicações potenciais como a peri-implantite.
Quais mecanismos biológicos permitem a cicatrização?
O sistema imunológico elimina as bactérias residuais dos tecidos periapicais. O osso se regenera uma vez que a fonte da infecção é eliminada. O ligamento periodontal se reata à superfície da raiz.
A cicatrização periapical começa imediatamente após a desinfecção do canal. Macrófagos e osteoclastos removem tecido inflamatório e osso necrótico. Osteoblastos então depositam nova matriz óssea. A cicatrização radiográfica pode levar de 6 a 12 meses para aparecer completamente.
O preenchimento do canal radicular previne a recontaminação bacteriana. A restauração coronária sela o sistema do canal contra fluidos orais. Juntas, essas selagens permitem que os tecidos periapicais se regenerem e mantenham a saúde indefinidamente.
Que cuidados pós-tratamento garantem sucesso a longo prazo?
Os pacientes devem gerenciar a sensibilidade de curto prazo, manter uma excelente higiene oral, comparecer a consultas de acompanhamento e obter coroas permanentes em dentes posteriores dentro de semanas após o tratamento.
Os cuidados pós-tratamento impactam significativamente os resultados a longo prazo. Os pacientes devem entender tanto os requisitos imediatos quanto os de longo prazo.
Quais sintomas de curto prazo os pacientes devem esperar?
Sensibilidade leve à mastigação e mudanças de temperatura dura de 3 a 7 dias. Medicamentos anti-inflamatórios gerenciam o desconforto de forma eficaz. Dor intensa ou inchaço requer contato dental imediato.
Após a anestesia passar, os pacientes podem sentir um leve desconforto. Essa sensibilidade resulta da instrumentação próxima ao ápice da raiz e da inflamação temporária no ligamento periodontal. Ibuprofeno ou paracetamol de venda livre geralmente resolvem esse desconforto.
Os pacientes devem evitar mastigar do lado tratado até que a restauração permanente seja colocada. O preenchimento ou coroa temporária pode se fracturar sob forças pesadas. Alimentos duros arriscam a fratura do dente antes da colocação da restauração de cobertura total.
Quais protocolos de cuidados a longo prazo mantêm os resultados?
Escovação e uso de fio dental diários previnem vazamentos coronais. Protetores noturnos protegem contra forças de bruxismo. Radiografias anuais monitoram a saúde periapical. A substituição rápida da restauração previne a reentrada bacteriana.
A higiene oral é crítica para dentes tratados endodonticamente. Enquanto o canal radicular remove a infecção interna, novas cáries na margem da restauração podem causar falha. Os pacientes devem escovar duas vezes ao dia e usar fio dental em todos os dentes restaurados.
Bruxismo (ranger de dentes) coloca em risco os dentes tratados. A natureza quebradiça dos dentes tratados endodonticamente os torna suscetíveis a fraturas verticais sob forças pesadas. Protetores noturnos distribuem essas forças e protegem o investimento.
Radiografias de acompanhamento em 6-12 meses pós-tratamento confirmam a cicatrização periapical. Dentistas comparam essas imagens com filmes pré-operatórios para avaliar a regeneração óssea. O monitoramento anual a partir de então detecta potenciais falhas precocemente.
Quais Complicações Podem Ocorre Durante ou Após o Tratamento?
A limpeza incompleta do canal, ramificações do canal não detectadas, vazamentos coronais e fraturas radiculares verticais causam a maioria das falhas. O retratamento ou a cirurgia apical abordam infecções persistentes.
Apesar das altas taxas de sucesso, complicações ocorrem. Compreender esses riscos ajuda os pacientes a tomarem decisões informadas e a buscarem intervenções em tempo hábil.
Quais Erros Procedimentais Levam à Falha?
A anatomia complexa do canal radicular pode abrigar infecções não tratadas. Dentistas podem perder canais estreitos ou calcificados. A separação de instrumentos pode bloquear o acesso ao canal. Perfurações podem criar novos caminhos para bactérias.
Os sistemas de canais radiculares frequentemente contêm mais complexidade do que os textos de anatomia padrão sugerem. Istmos conectam canais adjacentes. Canais acessórios se ramificam em ângulos retos. Canais em forma de C em segundos molares mandibulares desafiam a instrumentação convencional.
Canais não detectados permanecem a causa mais comum de infecção persistente. Molares superiores geralmente têm três ou quatro canais; perder o segundo canal mesio-bucal (MB2) convida à falha. Dentes anteriores inferiores podem ter dois canais que aparecem como um em radiografias.
A separação de instrumentos ocorre quando as limas se fatigam dentro de canais curvados. Limas de aço inoxidável se separavam com mais frequência do que instrumentos modernos de NiTi, mas a separação ainda acontece. Instrumentos separados bloqueiam o acesso ao canal e podem abrigar bactérias.
Quais Fatores Pós-Tratamento Causam Falha?
Selos coronais inadequados permitem a reentrada bacteriana. O atraso na colocação da restauração permanente arrisca fraturas. Cáries secundárias invadem através de lacunas marginais.
A qualidade da restauração final prevê a sobrevivência a longo prazo melhor do que a técnica endodôntica. Estudos de Gillen et al. (2011) demonstram que restaurações inadequadas causam mais falhas do que a recontaminação do canal. Bactérias penetram através de margens vazadas e reinfectam o sistema de canais.
Fraturas estruturais representam outro modo de falha importante. Dentes tratados endodonticamente perdem conteúdo de umidade e se tornam quebradiços. Sem coroas de cobertura total, dentes posteriores podem se dividir verticalmente. Essas fraturas frequentemente tornam o dente não restaurável.
Como os Clínicos Gerenciam Tratamentos Fracassados?
O retratamento não cirúrgico remove obturações antigas e aborda anatomia não detectada. A cirurgia apical remove a ponta da raiz e coloca selos retrógrados. A extração permanece como o último recurso quando ocorrem fraturas ou perda óssea extensa.
O retratamento endodôntico segue os mesmos princípios que o tratamento primário com complexidade adicional. O dentista deve remover as obturações de guta-percha, negociar ao redor de instrumentos separados, se presentes, e localizar canais anteriormente não detectados. Microscópios auxiliam significativamente nesses procedimentos.
A cirurgia apical (apicoectomia) torna-se necessária quando lesões persistentes resistem ao retratamento convencional. O cirurgião reflete um retalho, remove o ápice da raiz e coloca um preenchimento retrógrado. Técnicas modernas de microcirurgia usando pontas ultrassônicas e selantes biocerâmicos alcançam taxas de cicatrização de 90%.
Quais alternativas existem além do tratamento de canal?
A extração do dente com substituição por meio de implantes dentários ou pontes fornece a principal alternativa. A endodontia regenerativa oferece uma opção biológica para dentes imaturos. A observação isolada arrisca complicações sistêmicas.
Pacientes que enfrentam recomendações de tratamento de canal devem entender todas as opções. Essas alternativas têm implicações distintas para a função, custo e longevidade.
O que envolve a extração do dente?
A extração remove o dente inteiro, incluindo a estrutura da raiz. O procedimento custa menos inicialmente do que o tratamento de canal, mas requer substituição para evitar o movimento dos dentes adjacentes e a perda óssea.
A extração proporciona resolução imediata da dor e da infecção. O dentista corta o ligamento periodontal e eleva o dente do alvéolo. A cicatrização ocorre dentro de 7-10 dias.
No entanto, a extração cria novos problemas. Dentes adjacentes inclinam-se para o espaço. Dentes opostos extrudem. O osso alveolar se reabsorve sem carga funcional. Essas mudanças alteram a mordida e podem causar problemas na articulação temporomandibular.
Como as opções de substituição se comparam?
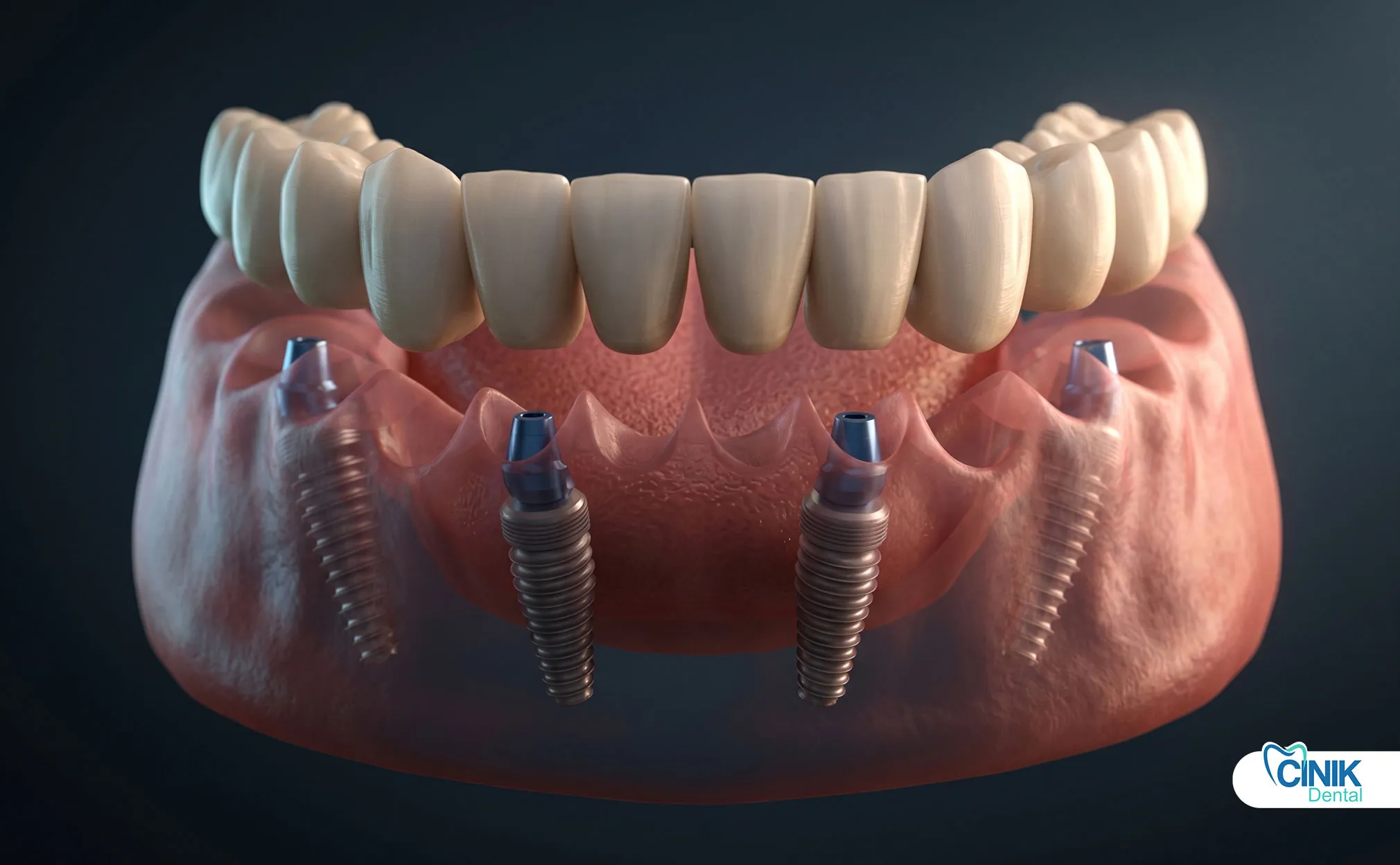
Os implantes dentários substituem dentes únicos sem envolver dentes adjacentes. As pontes requerem preparação dos dentes vizinhos, mas fornecem substituição fixa imediata. Dentaduras parciais removíveis custam menos, mas oferecem função comprometida.
Os implantes dentários revolucionaram a substituição de dentes. Estruturas de titânio se integram ao osso por meio da osseointegração. Elas fornecem suporte independente sem preparar dentes adjacentes. No entanto, os implantes requerem volume ósseo adequado e períodos de cicatrização de 3-6 meses.
Pontes tradicionais requerem a coroação dos dentes adjacentes ao espaço. O dentista prepara esses dentes de forma semelhante às preparações de coroas únicas. A ponte conecta coroas nos dentes pilares a um ponte que substitui o dente ausente. Essa abordagem arrisca a saúde a longo prazo dos dentes de suporte.
Dentaduras parciais removíveis fornecem a opção mais econômica. Esses aparelhos se fixam aos dentes remanescentes e substituem várias unidades ausentes. No entanto, eles requerem remoção diária para limpeza e podem afetar a fala e o paladar.
Quais são as considerações funcionais e econômicas?
Preservar dentes naturais por meio do tratamento de canal geralmente custa menos a longo prazo do que a extração e a colocação de implantes. Dentes naturais proporcionam superior propriocepção e resultados estéticos em comparação com substituições artificiais.
A análise econômica favorece a preservação dos dentes. O tratamento de canal radicular mais a colocação de coroa custa aproximadamente 50-70% da extração mais a terapia de implante. Além disso, dentes naturais raramente requerem a manutenção que os implantes demandam.
Funcionalmente, o ligamento periodontal que envolve os dentes naturais fornece feedback sensorial que previne forças de mordida excessivas. Este mecanismo protege tanto o dente quanto o osso circundante. Os implantes carecem desse ciclo de feedback protetor.
Quais Mitos Cercam a Remoção do Nervo Dental?
Mitos afirmam que os canais radiculares "matam" os dentes, causam doenças sistêmicas ou invariavelmente causam dor severa. Evidências científicas refutam essas alegações de forma definitiva.
Desinformação sobre a terapia endodôntica persiste apesar de décadas de pesquisa. Abordar esses mitos ajuda os pacientes a tomar decisões com base em fatos, em vez de medo.
O Tratamento de Canal Radicular Mata o Dente?
Não. O dente permanece vivo através dos tecidos periodontais circundantes. Ele continua a funcionar normalmente sem a polpa interna.
A noção de que o tratamento de canal radicular "mata" o dente reflete um mal-entendido da biologia dental. O dente consiste em mais do que a câmara pulpar. O ligamento periodontal permanece vital após o tratamento. Este tecido fornece nutrição, feedback sensorial e fixação ao osso.
O dente continua a sentir pressão através do ligamento periodontal. Ele mantém sua posição no arco. Suporta forças de mastigação. Sem a polpa, o dente simplesmente carece de sensação de temperatura e da capacidade de formar nova dentina internamente.
Este Procedimento Causa Dor Severa?
A anestesia moderna e as técnicas tornam o tratamento de canal radicular não mais desconfortável do que restaurações de rotina. A maioria dos pacientes experimenta alívio da dor pré-operatória imediatamente após o procedimento.
Historicamente, os tratamentos de canal radicular tinham reputações dolorosas. Essa reputação não se aplica mais. Anestésicos locais bloqueiam efetivamente a sensação da polpa na maioria dos casos. Para dentes "quentes" com inflamação severa, técnicas de anestesia suplementar e injeção intraóssea proporcionam dormência profunda.
O desconforto pós-operatório, quando ocorre, geralmente responde a analgésicos de venda livre. O procedimento alivia a dor severa da pulpíte muito mais frequentemente do que causa desconforto.
Os Canais Radiculares Causam Doenças Sistêmicas?
Nenhuma evidência científica vincula tratamentos de canal radicular realizados corretamente ao câncer, doenças cardíacas ou outras condições sistêmicas. Este mito originou-se de pesquisas desacreditadas há quase um século.
A "teoria da infecção focal" propôs que bactérias na boca causam doenças em órgãos distantes. Os primeiros defensores afirmaram que dentes tratados com canal radicular abrigam bactérias que causam doenças sistêmicas. Essa teoria guiou milhares de extrações desnecessárias no início do século 20.
Pesquisas modernas refutam essa afirmação. Tratamentos de canal radicular bem realizados selam completamente o sistema do canal. O sistema imunológico lida com a carga bacteriana mínima de qualquer infecção residual. Nenhum estudo revisado por pares liga dentes tratados endodonticamente a doenças sistêmicas.
Quais Inovações Futuras Transformarão a Endodontia?
A terapia com células-tronco, edição genética, procedimentos guiados por IA e materiais biomiméticos permitirão a regeneração biológica da polpa em vez de substituição por materiais sintéticos. Esses avanços podem eventualmente eliminar a necessidade de remoção tradicional do nervo em muitos casos.
A endodontia regenerativa representa a fronteira mais empolgante na área. Em vez de remover a polpa e preencher com materiais inertes, os pesquisadores visam restaurar a vitalidade biológica.
Como a Terapia com Células-Tronco Mudará o Tratamento?
O transplante de células-tronco da polpa dental (DPSCs) e células-tronco de dentes decíduos humanos exfoliados (SHED) regenerará tecido pulpar funcional, restaurará a defesa imunológica e permitirá o desenvolvimento contínuo da raiz em dentes imaturos.
Ensaios clínicos demonstram a viabilidade da regeneração da polpa. Nakashima et al. (2017) realizaram o primeiro ensaio clínico compatível com GMP usando células-tronco da polpa dental mobilizadas autólogas. Eles implantaram essas células em andaimes de atelocolágeno com fatores de crescimento. Os pacientes recuperaram a sensibilidade da polpa em semanas. Imagens confirmaram a formação de tecido semelhante ao dentina e vascularização.
Xuan et al. (2018) conduziram um ensaio controlado randomizado comparando o transplante de células-tronco à apexificação em dentes imaturos. O grupo de células-tronco mostrou desenvolvimento radicular superior, fechamento apical e formação de tecido semelhante à polpa. Huang et al. (2024) revisaram esses avanços e concluíram que as DPSCs mostram maior capacidade regenerativa do que as células-tronco mesenquimatosas da medula óssea para aplicações dentárias.
Qual Papel a Terapia Gênica Desempenhará?
A edição genética usando a tecnologia CRISPR/Cas9 pode ativar genes dentinogênicos em células residentes. Essa abordagem poderia estimular a regeneração natural da polpa sem transplante celular.
A terapia gênica oferece uma abordagem sem células para a regeneração. Os pesquisadores propõem introduzir genes que codificam proteínas morfogenéticas ósseas (BMPs) e fator de crescimento endotelial vascular (VEGF) no espaço do canal radicular. Esses genes estimulariam as células-tronco residentes a se diferenciarem em odontoblastos e células endoteliais.
Abordagens ex vivo envolvem a transdução de células-tronco colhidas para superexpressar genes regenerativos antes da implantação. Essas células modificadas produzem liberação sustentada de fatores de crescimento, melhorando a formação de tecido.
Como a IA e a Robótica Melhorarão os Resultados?
Algoritmos de aprendizado de máquina preverão os resultados do tratamento e otimizarão a seleção de instrumentos. Sistemas robóticos podem realizar a modelagem de canais com precisão sobre-humana.
A inteligência artificial agora analisa tomografias CBCT para detectar variações na anatomia do canal que os olhos humanos perdem. Aplicações futuras guiarão a instrumentação em tempo real, alertando os dentistas sobre perfurações iminentes ou riscos de separação de instrumentos.
Tecnologias de impressão 3D fabricarão andaimes específicos para o paciente que correspondem a morfologias exatas de canais radiculares. Esses andaimes apoiarão o crescimento celular e a integração vascular.
Materiais biocerâmicos continuam avançando. Selantes mais novos se ligam quimicamente à dentina e proporcionam efeitos antibacterianos. Esses materiais podem eventualmente permitir a regeneração completa da polpa ao apoiar a adesão e diferenciação celular.
Conclusão
A remoção do nervo dental por meio do tratamento de canal radicular é uma das intervenções mais bem-sucedidas da odontologia. Este procedimento preserva dentes naturais que, de outra forma, exigiriam extração. Técnicas modernas alcançam taxas de sobrevivência de 97% em 10 anos e 68% em 37 anos, de acordo com estudos longitudinais revisados por pares.
O procedimento aborda infecções por biofilme bacteriano dentro da câmara pulpar. Ele elimina fontes de dor enquanto mantém a função do dente. Avanços na instrumentação de níquel-titânio, visualização microscópica e selantes biocerâmicos transformaram este tratamento de um procedimento temido em uma terapia confortável e previsível.
Pacientes que enfrentam essa recomendação devem entender a base biológica para o tratamento. O papel da polpa diminui após a maturação do dente, permitindo a remoção sem comprometer a viabilidade do dente. Existem alternativas, mas a preservação da anatomia natural por meio da terapia endodôntica geralmente fornece a solução mais econômica e funcional a longo prazo.
Inovações futuras prometem resultados ainda melhores. A endodontia regenerativa usando células-tronco pode eventualmente restaurar a vitalidade biológica em vez de simplesmente preencher canais vazios. A terapia gênica e a engenharia de tecidos podem regenerar complexos polpa-dentina indistinguíveis do tecido natural.
O diagnóstico precoce continua sendo crucial. Pacientes que experimentam dor dental persistente, sensibilidade à temperatura ou inchaço devem buscar avaliação imediata. O atraso aumenta a complexidade do tratamento e reduz as probabilidades de sucesso.
Referências
Carvalho, Thiago Saads, e Lussi, Adrian. "Mudanças Morfológicas, Histológicas e Funcionais Relacionadas à Idade nos Dentes." Journal of Oral Rehabilitation, vol. 44, no. 4, 2017, pp. 291-298.
Gillen, BM, et al. "Impacto do Tipo de Dente e do Procedimento Endodôntico no Resultado do Tratamento de Canal Radicular: Uma Revisão Sistemática." Journal of Endodontics, vol. 37, no. 4, 2011, pp. 449-457.
Gronthos, Stan, et al. "Células-Tronco da Polpa Dental Humana Pós-Natal (DPSCs) In Vitro e In Vivo." Atas da Academia Nacional de Ciências, vol. 97, no. 25, 2000, pp. 13625-13630.
Huang, Y, et al. "Células-Tronco Mesenquimatosas para Regeneração da Polpa Dental: Um Estudo Comparativo de Diferentes Fontes." Células-Tronco Internacionais, 2024.
López-Valverde, Isabel, et al. "Sobrevivência e Sucesso de Dentes a Longo Prazo Após Tratamento Endodôntico Primário: Uma Observação Retrospectiva de 5 a 37 Anos." Investigações Orais Clínicas, vol. 27, no. 6, 2023, pp. 2545-2556.
Nakashima, Misako, et al. "Transplante de Células-Tronco da Polpa Dental Humana para Regeneração Completa da Polpa." Pesquisa e Terapia com Células-Tronco, vol. 8, no. 1, 2017, pp. 1-12.
Niki, Yogita, et al. "Anatomia, Cabeça e Pescoço, Polpa Dental." StatPearls, Publicação StatPearls, 2025, https://www.ncbi.nlm.nih.gov/books/NBK537112/.
Svensäter, G, e Bergenholtz, G. "Biofilmes em Infecções Endodônticas." Tópicos Endodônticos, vol. 9, no. 1, 2004, pp. 27-36.
Xuan, K, et al. "Células-Tronco Autólogas de Dentes Decíduos Regeneram a Polpa Dental Após Implantação em Dentes Lesionados." Medicina Translacional em Ciência, vol. 10, no. 455, 2018, eaaf3227.