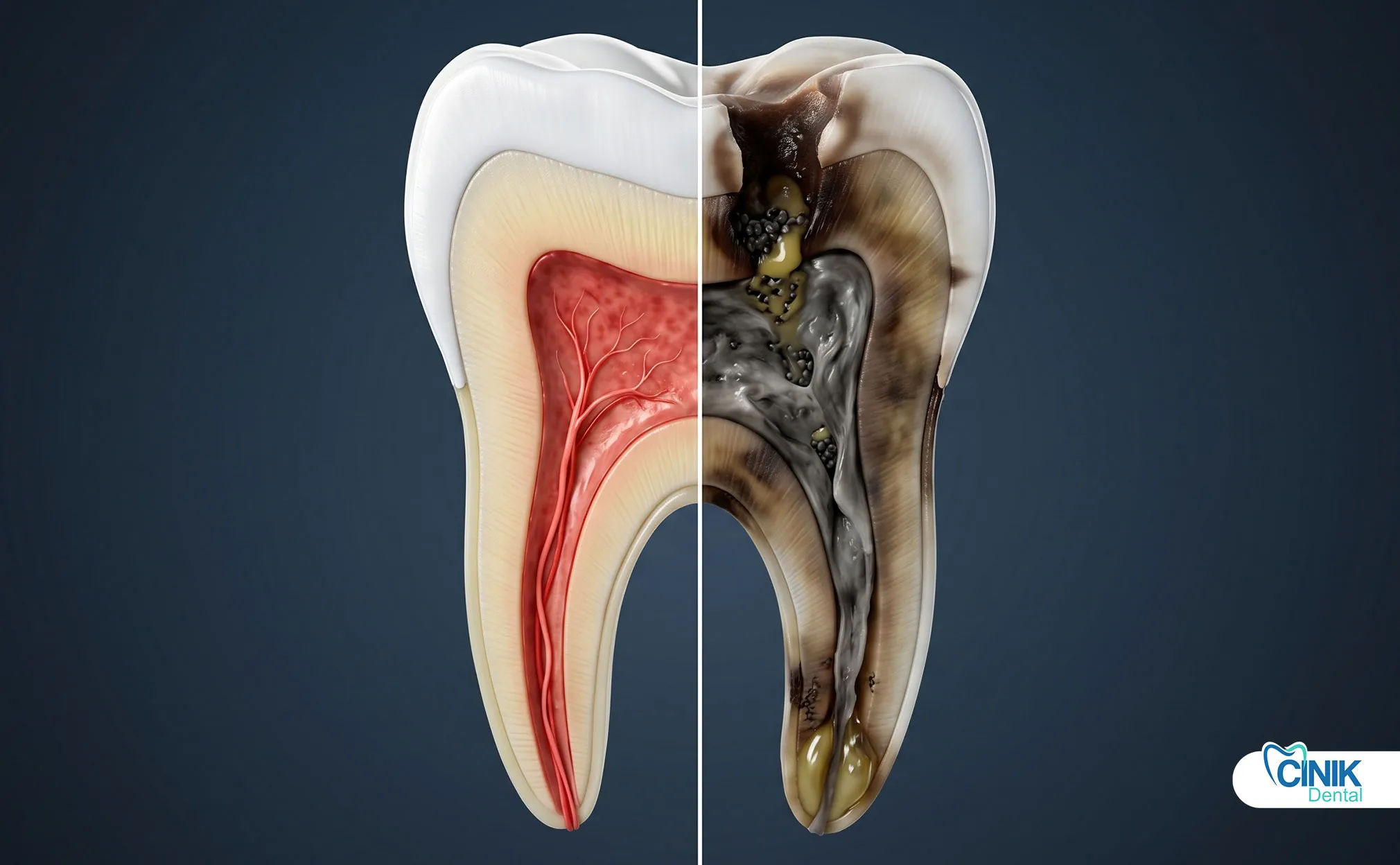
La muerte del nervio dental (necrosis pulpar) ocurre cuando la pulpa dental, que contiene nervios y vasos sanguíneos, pierde su vitalidad debido a una infección, trauma o caries, lo que puede llevar a dolor, decoloración e infección si no se trata.
¿Qué Sucede Cuando Muere un Nervio Dental?
La pulpa pierde el suministro de sangre y oxígeno, lo que lleva a la descomposición del tejido, colonización bacteriana y eventual necrosis.
¿Qué Es la Pulpa Dental y Cuál Es Su Función?
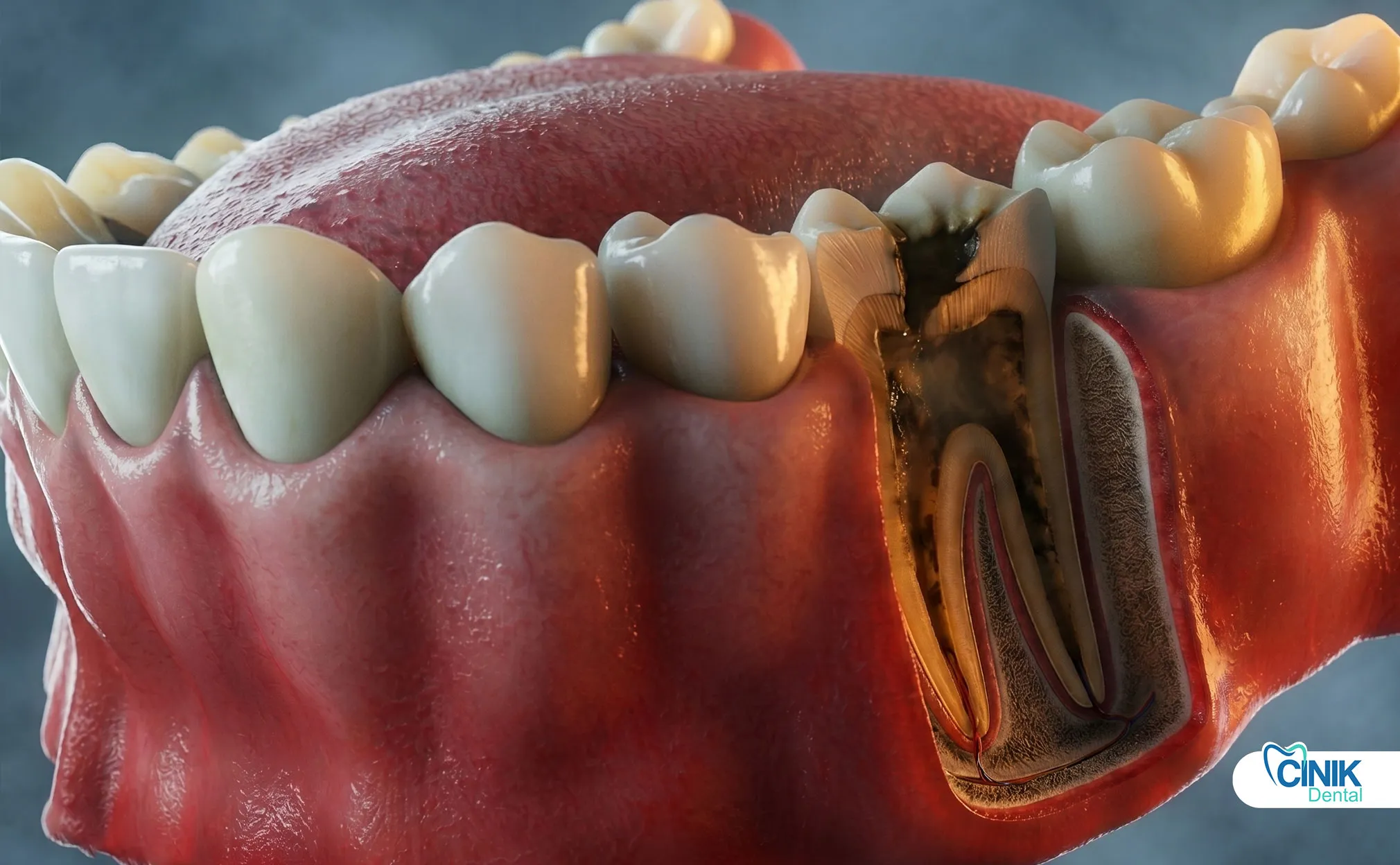
La pulpa dental se encuentra en el centro de tu diente. Este tejido blando contiene nervios, vasos sanguíneos y tejido conectivo. Mantiene tu diente vivo y saludable.
La pulpa realiza tres funciones críticas. Primero, mantiene la vitalidad del diente al proporcionar oxígeno y nutrientes a través de los vasos sanguíneos. Segundo, responde a cambios de temperatura, presión y dolor a través de una extensa red de nervios. Tercero, defiende contra la invasión bacteriana a través de células inmunitarias que patrullan la cámara pulpar (Bergenholtz, 2019).
Piensa en la pulpa como el corazón de tu diente. Sin ella, el diente se convierte en una cáscara hueca. La cámara pulpar se extiende desde la corona hacia abajo a través de canales estrechos en las raíces del diente. Esta anatomía compleja hace que la pulpa sea vulnerable a daños desde múltiples direcciones.
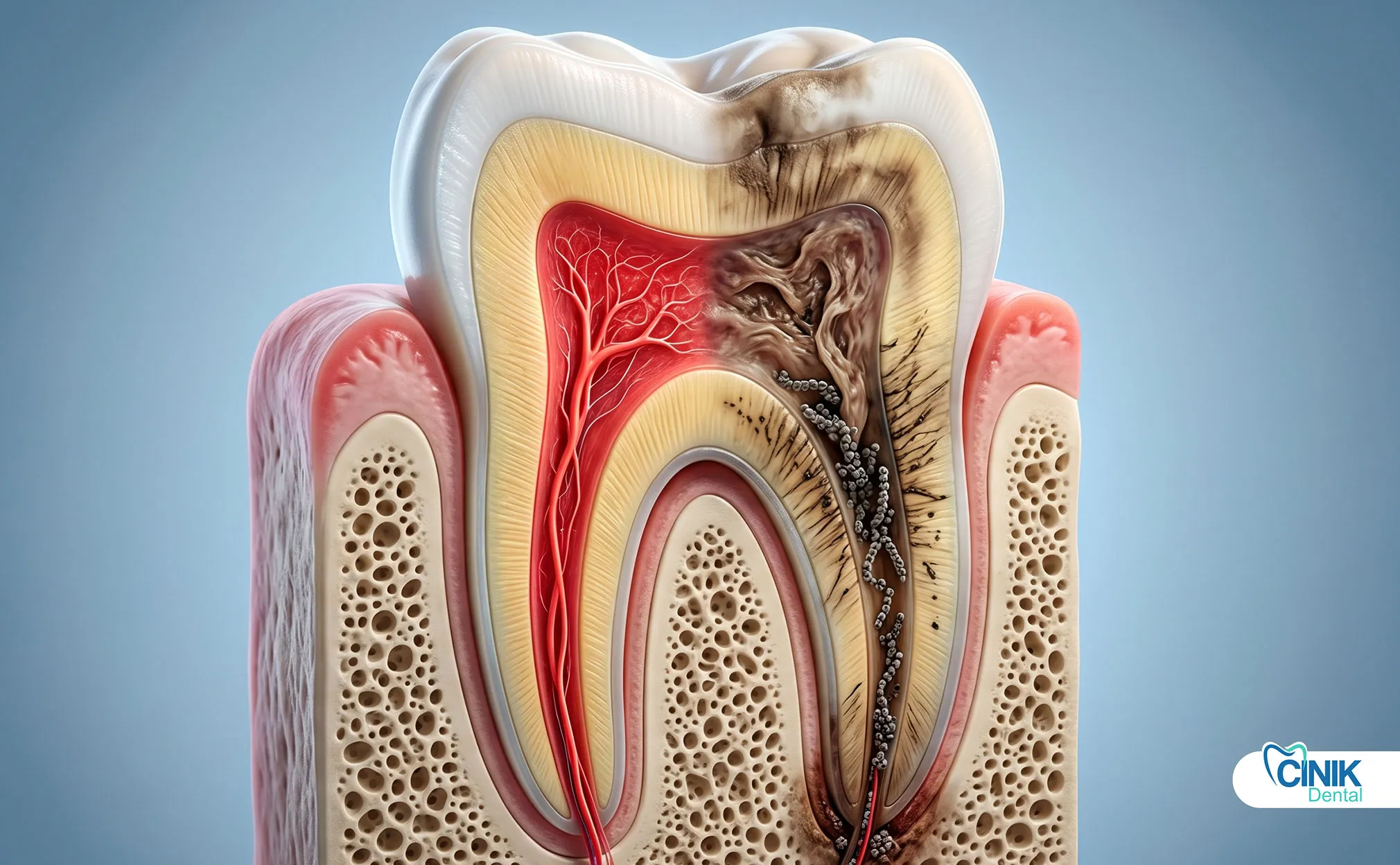
¿Cómo Se Desarrolla la Necrosis Pulpar?
La necrosis pulpar sigue un patrón predecible. El proceso comienza con pulpitis reversible. En esta etapa, la pulpa se inflama pero aún puede recuperarse. Sientes un dolor agudo al comer helado o beber café caliente. Elimina el irritante y la pulpa sana.
Si la irritación continúa, la pulpitis reversible avanza a pulpitis irreversible. La inflamación se vuelve permanente. Los vasos sanguíneos se hinchan y cortan su propio suministro de sangre. La presión aumenta dentro de la rígida cámara pulpar. Esta etapa causa un dolor intenso y persistente que te mantiene despierto por la noche.
Eventualmente, el suministro de sangre se detiene por completo. El tejido pulpar muere. Las bacterias entran y se alimentan del tejido muerto. Liberan toxinas que se filtran a través de la punta de la raíz. Esto marca el comienzo de la necrosis pulpar (Taha & Abdellatif, 2021).
Por Qué los Dientes Muertos Pueden Seguir Causando Dolor
Muchos pacientes se sienten confundidos. Preguntan: "Si el nervio está muerto, ¿por qué mi diente aún duele?"
La respuesta radica en los tejidos que rodean el diente. La pulpa muerta ya no registra dolor. Sin embargo, la infección se propaga al hueso y los ligamentos alrededor de la punta de la raíz. Estos tejidos contienen muchos nervios vivos. Gritan en protesta a medida que se acumula pus y aumenta la presión.
Esto explica por qué algunos dientes necróticos causan un dolor severo mientras que otros no causan ninguno. El dolor depende de si la infección se ha propagado más allá del diente mismo.
¿Qué causa la muerte del nervio dental?
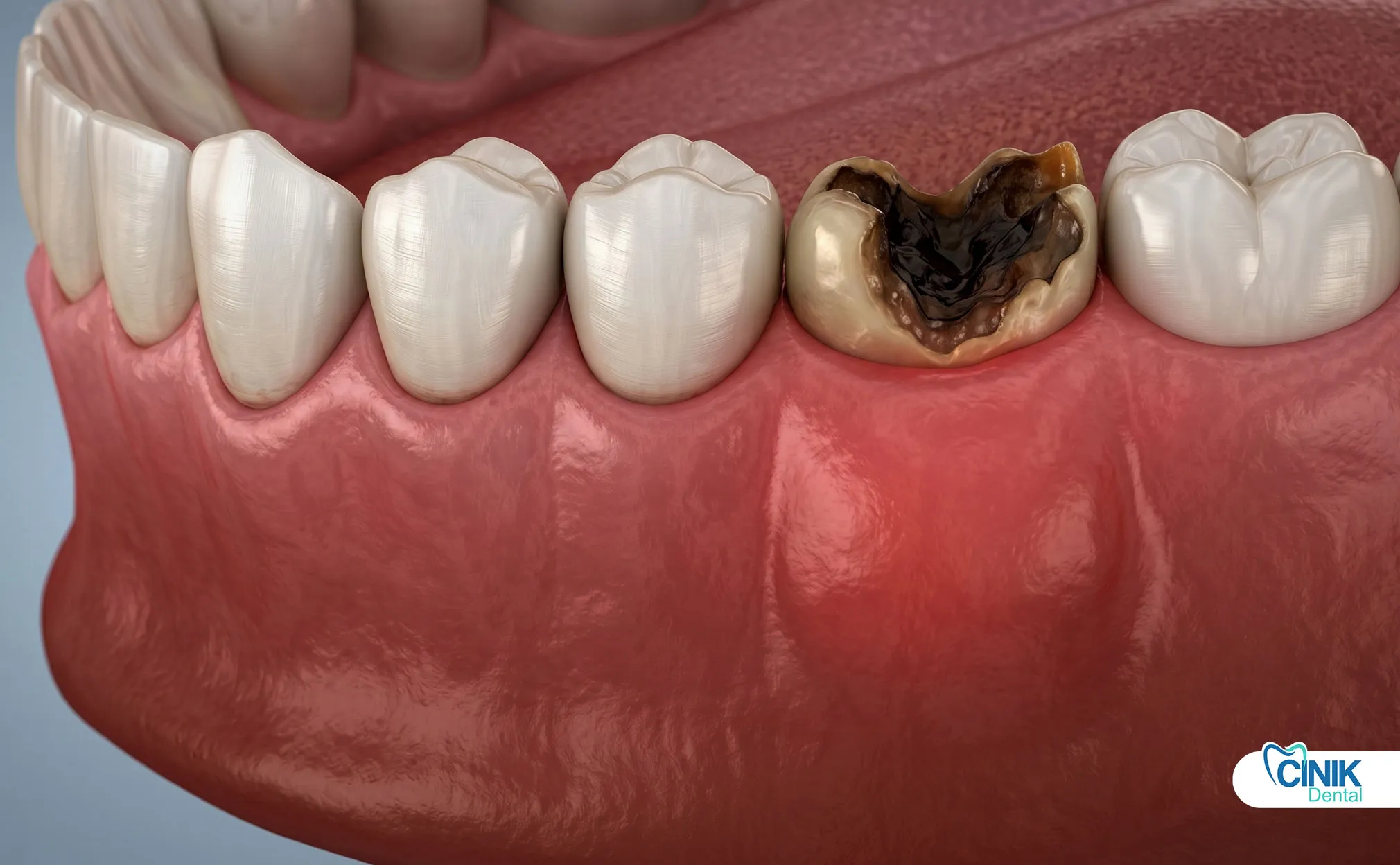
Las causas más comunes son la caries profunda, el trauma, las fracturas y los procedimientos dentales repetidos que permiten que las bacterias lleguen a la pulpa.
Causas Primarias
Caries Dentales Profundas: Las caries causan la mayoría de los casos de necrosis pulpar. Las bacterias atraviesan el esmalte y la dentina. Alcanzan la pulpa y desencadenan inflamación. Cuanto más profunda es la caries, mayor es el riesgo. Una pequeña caries superficial puede tardar meses o años en alcanzar la pulpa. Una vez que las bacterias rompen la cámara pulpar, la necrosis se vuelve probable (Ricucci et al., 2018).
Trauma Dental: Un golpe en la cara puede matar instantáneamente el nervio de un diente. Las lesiones deportivas, los accidentes automovilísticos y las caídas dañan los vasos sanguíneos que entran en la raíz del diente. Incluso sin fracturas visibles, el suministro sanguíneo interno falla. El trauma puede causar necrosis inmediata o muerte retrasada meses después.
Dientes Agrietados o Fracturados: Las grietas crean carreteras para las bacterias. También irritan directamente la pulpa. Las fracturas verticales de la raíz a menudo condenan al diente a la necrosis. Los pacientes que rechinan los dientes enfrentan mayores riesgos de grietas que conducen a la muerte pulpar.
Restauraciones Fallidas: Los empastes grandes y el trabajo dental repetido estresan la pulpa. Cada episodio de perforación causa inflamación. Con el tiempo, este trauma acumulativo agota la capacidad de recuperación de la pulpa. Los empastes viejos con huecos permiten la filtración bacteriana por debajo.
Factores Secundarios y Contribuyentes
Enfermedad de las Encías: La enfermedad periodontal crea bolsas profundas alrededor de las raíces de los dientes. Las bacterias viajan desde estas bolsas hacia la pulpa a través de canales laterales. Este camino causa necrosis incluso en dientes sin caries.
Desgaste del Esmalte: El cepillado agresivo, las bebidas ácidas y el bruxismo desgastan el esmalte protector. El esmalte delgado permite una penetración bacteriana más rápida. El bruxismo también crea micro-grietas que albergan bacterias.
Pobre Higiene Oral: Cargas bacterianas altas en la boca aumentan el riesgo de caries. La acumulación de placa produce ácidos que disuelven la estructura dental. Cuantas más bacterias estén presentes, más rápido avanza la caries hacia la pulpa.
Factores Sistémicos: Fumar reduce el flujo sanguíneo a los tejidos orales. La diabetes afecta las respuestas inmunitarias. Ambas condiciones ralentizan la curación y aumentan el riesgo de necrosis. Algunos medicamentos también afectan la salud oral y la vitalidad de la pulpa.
Factores de Riesgo
Factor de Riesgo | Por Qué Es Importante | Estrategia de Prevención |
Cavidades no tratadas | Las bacterias alcanzan la pulpa con el tiempo | Colocación temprana de empastes |
Tratamiento de conducto previo | Diente ya comprometido | Monitoreo regular |
Empastes grandes existentes | Más estructura dental perdida | Reemplazo antes de la falla |
Dieta alta en azúcar | Alimenta bacterias que causan caries | Modificación dietética |
Historia de trauma | Suministro de sangre ya dañado | Uso de protector bucal |
¿Cuáles son los síntomas de un nervio dental muerto?
Los síntomas varían desde un dolor severo hasta ningún dolor en absoluto, a menudo incluyendo decoloración, hinchazón o infección.
Síntomas tempranos (nervio en proceso de morir)
Tu cuerpo envía señales de advertencia antes de que el nervio muera por completo. Presta atención a estas señales tempranas.
sensibilidad a la temperatura: Sientes un dolor agudo al beber café caliente o comer helado. El dolor persiste durante varios segundos después de que termina el estímulo de temperatura. Esto difiere de la sensibilidad normal que se detiene de inmediato.
Dolor espontáneo: El diente duele sin ningún desencadenante. Te despiertas por la noche con un dolor pulsante. Esto indica pulpitis irreversible avanzando hacia la necrosis.
Incomodidad al morder: La presión sobre el diente causa dolor. Los ligamentos alrededor de la raíz del diente se inflaman. Comienzas a masticar del otro lado de la boca para evitar el diente adolorido.
Síntomas avanzados (diente necrótico)
Una vez que el nervio muere, aparecen nuevos síntomas.
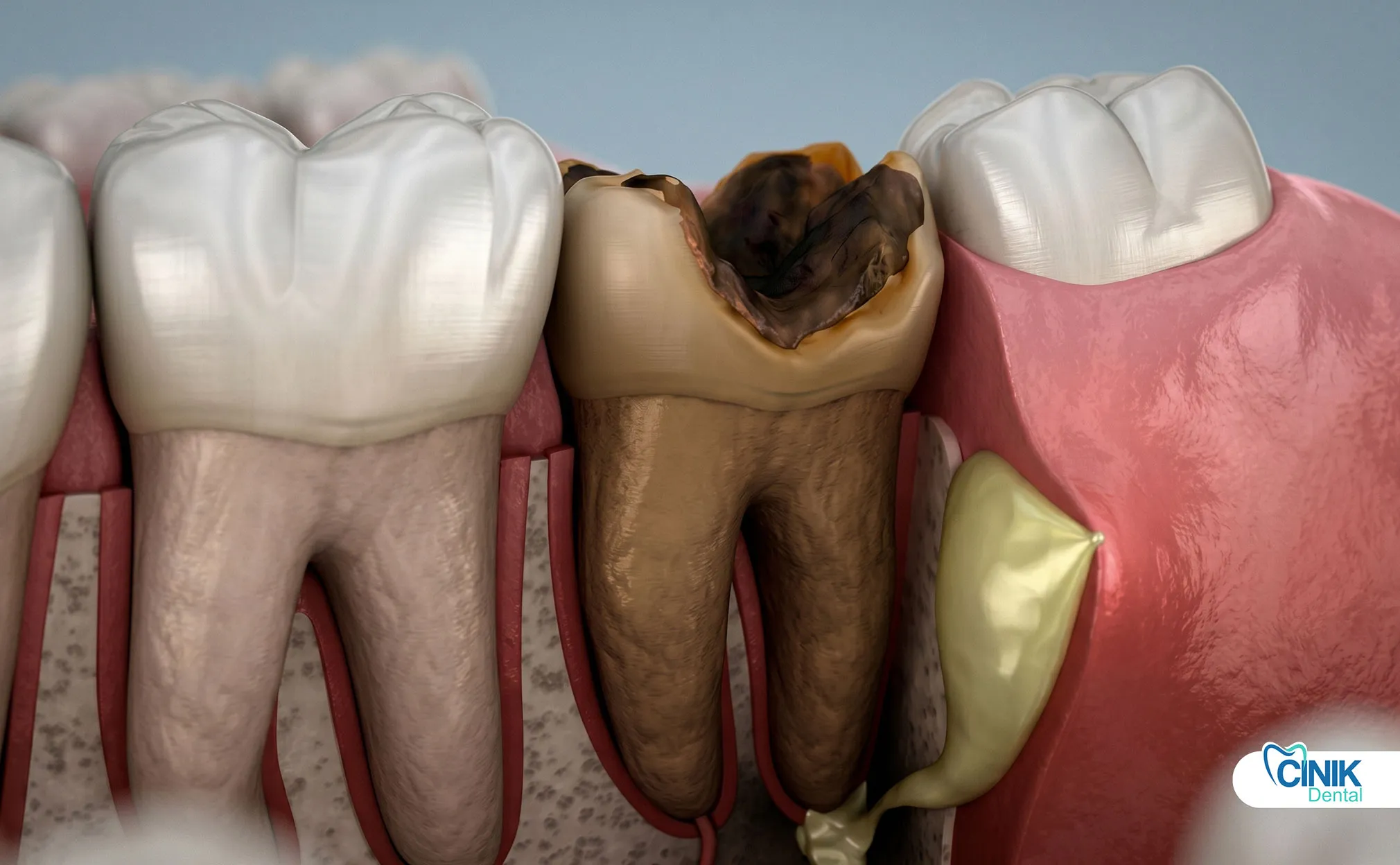
Decoloración del diente: El diente se vuelve gris, marrón o negro. Esto sucede porque las células sanguíneas muertas se descomponen dentro del diente. La decoloración generalmente aparece de dos a tres semanas después de la muerte del nervio. Los dientes frontales muestran esto de manera más evidente (Plotino et al., 2017).
Dolor persistente: El dolor cambia de carácter. En lugar de una sensibilidad aguda, sientes un dolor sordo y pulsante. El dolor puede ir y venir a medida que la presión de la infección aumenta y disminuye.
Sabor u olor desagradable: El pus que drena del diente crea un sabor desagradable. Puedes notar mal aliento que no mejora con el cepillado. Esto indica una infección activa.
Hinchazón de las encías: Una protuberancia similar a un grano aparece en las encías cerca de la raíz del diente. Este "forúnculo en la encía" representa un camino de drenaje para el pus. Presionarlo puede liberar un líquido de sabor desagradable.
Casos asintomáticos
No todos los dientes muertos causan dolor. Algunos pacientes no sienten nada en absoluto. El nervio muere en silencio. La infección se propaga lentamente sin activar los receptores del dolor. Los dentistas a menudo descubren estos casos durante radiografías de rutina. La imagen muestra un área oscura alrededor de la punta de la raíz que indica pérdida ósea por infección crónica.
Esta progresión silenciosa hace que las revisiones dentales regulares sean esenciales. Esperar a sentir dolor significa esperar demasiado tiempo.
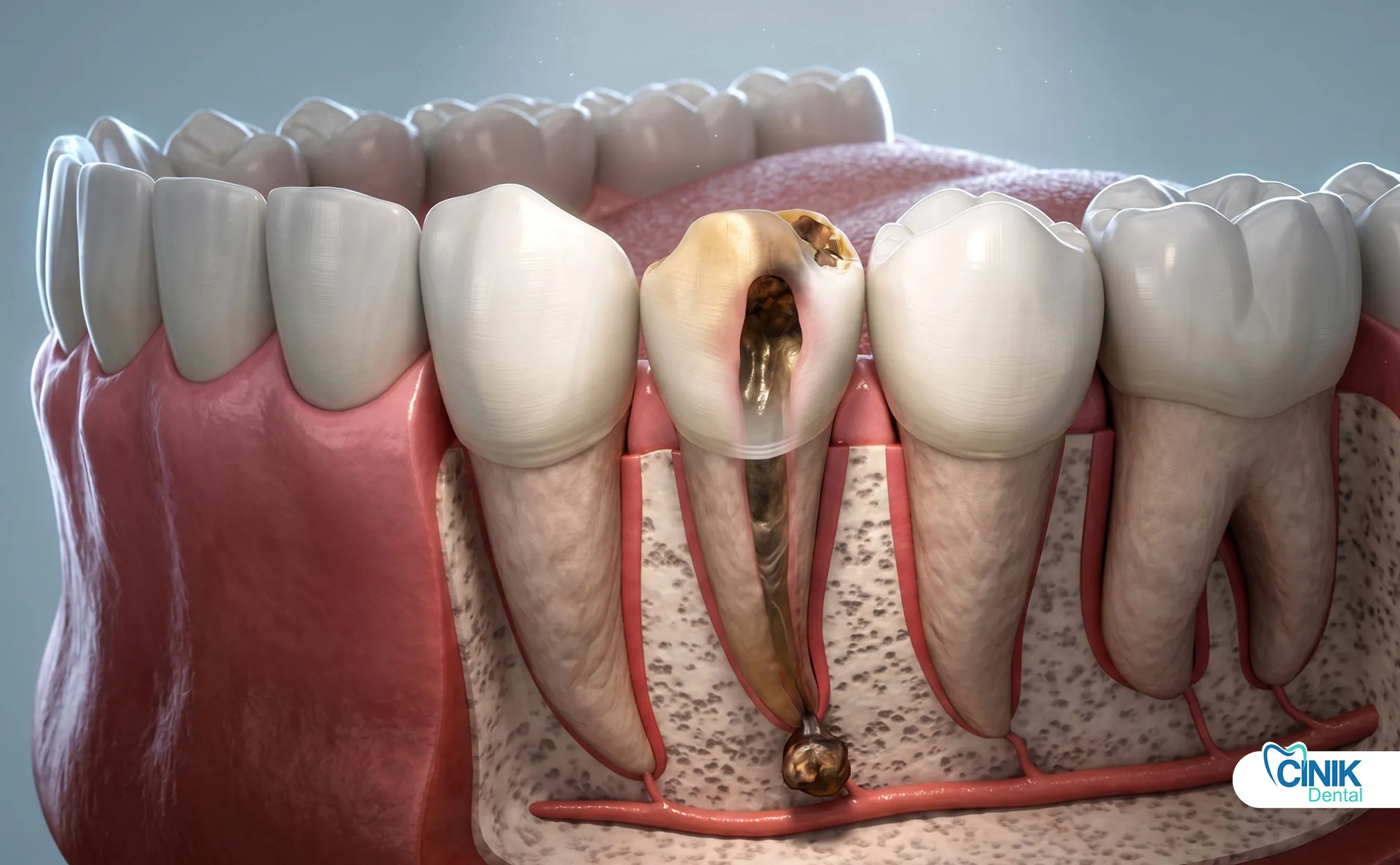
¿Cómo se diagnostica la muerte del nervio dental?
El diagnóstico implica examen clínico, pruebas de vitalidad e imágenes radiográficas.
Examen Clínico
Su dentista comienza con una inspección visual. Buscan cambios de color en el diente. Verifican si hay hinchazón o drenaje en las encías. Golpean el diente con un instrumento dental. Un diente necrótico a menudo se siente diferente, ya sea más sensible o completamente insensible a la percusión.
El dentista también examina los dientes vecinos. Esto ayuda a determinar exactamente qué diente causa el problema. El dolor puede referirse a otras áreas, lo que hace que la identificación de la fuente sea complicada.
Pruebas Diagnósticas
Pruebas Térmicas: El dentista aplica frío o calor al diente. Un diente sano responde rápidamente. La sensación desaparece en segundos. Un diente necrótico no muestra respuesta. Un diente inflamado muestra un dolor exagerado y persistente.
Prueba de Pulpa Eléctrica: Este dispositivo envía una leve corriente eléctrica a través del diente. Los nervios vivos responden con una sensación de hormigueo. Los nervios muertos no sienten nada. Esta prueba funciona mejor en dientes sin restauraciones metálicas.
Radiografías: Las radiografías revelan lo que los ojos no pueden ver. Muestran áreas oscuras alrededor de las puntas de las raíces que indican destrucción ósea por infección. Revelan caries profundas que se acercan a la pulpa. Identifican grietas que se extienden por debajo de la línea de las encías. Las radiografías digitales reducen la exposición a la radiación mientras proporcionan imágenes detalladas (Cotti & Campisi, 2020).
Diagnóstico Diferencial
Los dentistas deben distinguir entre varias condiciones con síntomas similares:
Condición | Estado del Nervio | Diferenciador Clave | Tratamiento |
Pulpitis reversible | Vivo | El dolor se detiene inmediatamente cuando se retira el estímulo | Relleno |
Pulpitis irreversible | Moribundo | Dolor persistente, episodios espontáneos | Conducto radicular |
Necrosis pulpar | Muerto | Sin respuesta a las pruebas de vitalidad | Conducto radicular o extracción |
Absceso periodontal | Variable | Profundas bolsas de encía, ubicación del dolor diferente | Tratamiento periodontal |
¿Qué sucede si se deja un diente muerto sin tratar?
La necrosis no tratada conduce a infección, absceso, pérdida ósea y posibles complicaciones sistémicas.
Complicaciones locales
Absceso dental: La infección forma una bolsa de pus en la punta de la raíz. La presión aumenta hasta que el pus encuentra una ruta de escape. Puede drenar a través de las encías o en los tejidos circundantes. Los abscesos causan dolor severo e hinchazón facial.
Pérdida ósea: La infección crónica destruye el hueso que sostiene el diente. Las radiografías muestran áreas oscuras en expansión alrededor de la raíz. La pérdida ósea avanzada hace imposible salvar el diente. El diente se afloja y puede caerse.
Fractura dental: Los dientes muertos se vuelven quebradizos. Sin la humedad de la pulpa, la dentina se seca. El diente se quiebra más fácilmente bajo las fuerzas de masticación. Una fractura vertical a menudo requiere extracción.
Riesgos sistémicos
La infección rara vez se queda localizada. Las bacterias entran en el torrente sanguíneo. Viajan a otras áreas del cuerpo.
Propagación a la Mandíbula y Senos Paranasales: Las infecciones de los dientes inferiores se trasladan al hueso de la mandíbula. Las infecciones de los dientes superiores alcanzan los senos maxilares. Las infecciones sinusales causan dolor y presión facial. Las infecciones de la mandíbula amenazan la permeabilidad de las vías respiratorias en casos severos.
Riesgo de Sepsis: Aunque es raro, las infecciones dentales pueden causar sepsis que amenaza la vida. La respuesta abrumadora de su cuerpo a la infección daña múltiples órganos. Las personas con sistemas inmunológicos debilitados enfrentan mayores riesgos (Lockhart et al., 2019).
Impacto de la Infección Crónica
Las infecciones prolongadas crean inflamación constante de bajo grado. Esto afecta la salud general. La investigación vincula infecciones orales crónicas con enfermedades del corazón y complicaciones de la diabetes. El microbioma oral se desequilibra. Las bacterias dañinas dominan. Esto aumenta los riesgos de nuevas caries y enfermedades de las encías.
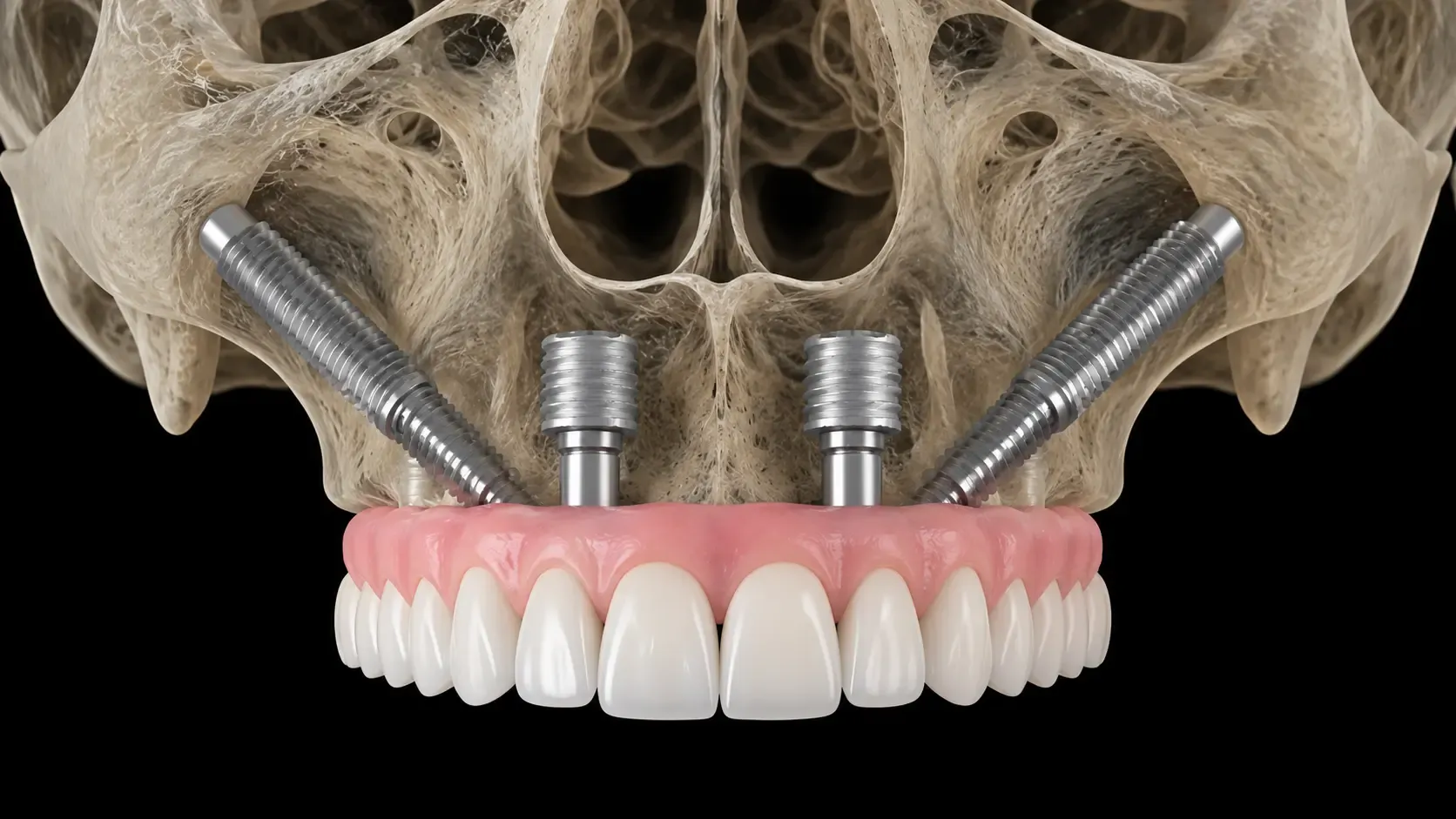
¿Cómo se Trata la Muerte del Nervio Dental?
El tratamiento incluye terapia de conducto radicular o extracción dependiendo de la gravedad.
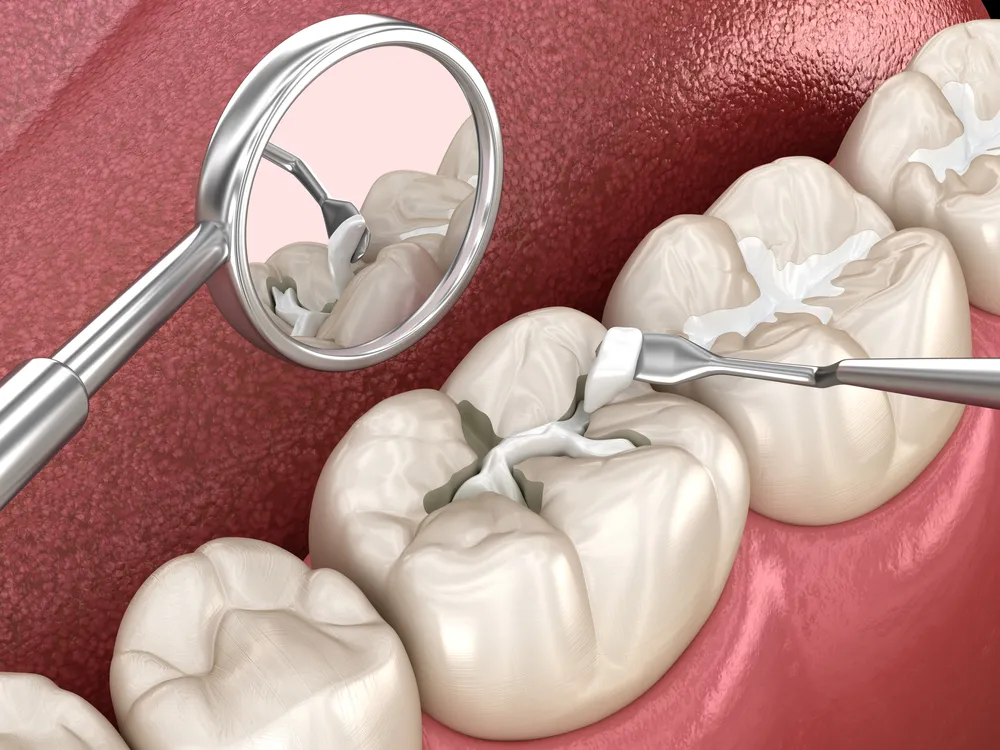
Terapia de Conducto Radicular (Estándar de Oro)
La terapia de conducto radicular salva la mayoría de los dientes necróticos. El procedimiento elimina la pulpa muerta. Elimina la fuente de infección. Le permite conservar su diente natural.
Paso 1: Acceso y Remoción: El dentista crea una abertura a través de la corona del diente. Ellos eliminan el tejido pulpar necrótico utilizando instrumentos especializados. Limpian todo el sistema de conductos.
Paso 2: Desinfección: Las soluciones de irrigación eliminan las bacterias de los conductos. El dentista da forma a los conductos para recibir el material de relleno. Este paso determina el éxito del tratamiento. Una desinfección exhaustiva previene la reinfección.
Paso 3: Sellado: El dentista llena los conductos limpios con gutapercha, un material similar al caucho. Sellan la cavidad de acceso con un relleno temporal o permanente.
Paso 4: Restauración: La mayoría de los dientes con conducto radicular necesitan coronas. La corona protege el diente debilitado de fracturas. Restaura la función normal de masticación. Sin una corona, el diente puede agrietarse y requerir extracción (Siqueira & Rôças, 2020).
Extracción Dental
Algunos dientes no se pueden salvar. La extracción se vuelve necesaria cuando:
El diente tiene una fractura vertical de la raíz
La pérdida ósea supera el 50% del soporte radicular
El diente no se puede restaurar adecuadamente
El tratamiento de conducto radicular falla repetidamente
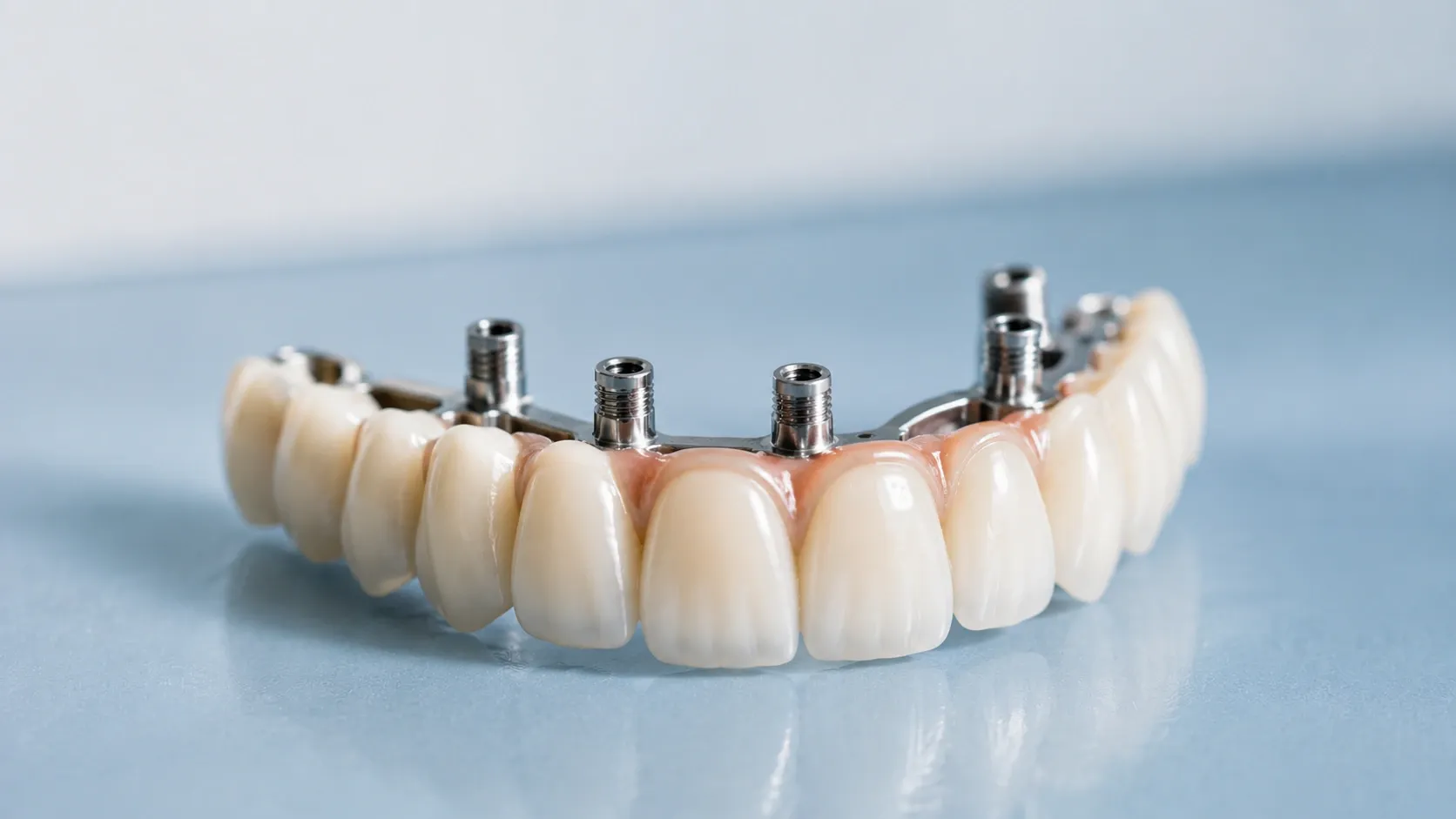
Después de la extracción, necesitas un reemplazo dental. Las opciones incluyen implantes dentales, puentes o dentaduras parciales. Los implantes proporcionan la función y apariencia más natural. También preservan la densidad del hueso maxilar.
Tratamientos Adyuvantes
Antibióticos: Los dentistas prescriben antibióticos cuando la infección se extiende más allá del diente. Reducen la hinchazón y controlan los síntomas sistémicos. Sin embargo, los antibióticos por sí solos no curan la necrosis pulpar. La pulpa muerta sigue siendo un reservorio bacteriano. El tratamiento definitivo requiere un tratamiento de conducto o extracción.
Manejo del Dolor: Los medicamentos de venta libre controlan la incomodidad post-tratamiento. El ibuprofeno reduce tanto el dolor como la inflamación. El acetaminofén proporciona alivio adicional. La mayoría de los pacientes reanuda actividades normales dentro de 24 horas.
¿Se Puede Salvar un Diente Muerto?
Sí, la mayoría de los dientes necróticos se pueden preservar con un tratamiento de conducto radicular oportuno.
Factores de Pronóstico
Varios factores determinan si un diente necrótico sobrevive a largo plazo:
Extensión de la Infección: La infección limitada confinada a la cámara pulpar ofrece el mejor pronóstico. La infección que se extiende al hueso circundante complica el tratamiento. Los abscesos grandes requieren períodos de curación más largos.
Involucramiento Óseo: Los dientes con pérdida ósea mínima responden bien al tratamiento. La destrucción ósea avanzada compromete la estabilidad del diente. El diente puede necesitar extracción a pesar de una terapia de conducto radicular exitosa.
Tiempo de Tratamiento: La intervención temprana previene complicaciones. La demora permite que la infección se propague. Reduce el soporte óseo. Aumenta el riesgo de fracturas. El tratamiento oportuno salva más dientes.
Ubicación del Diente: Los dientes frontales tienen canales únicos y rectos. Se tratan de manera más predecible que los molares con múltiples canales curvados. Sin embargo, las técnicas modernas manejan con éxito la anatomía compleja.
Tasas de Éxito
La investigación demuestra altas tasas de éxito para el tratamiento de conducto radicular en dientes necróticos:
Marco Temporal | Tasa de Éxito | Estudio |
2 años | 94% | Ng et al. (2011) |
4 años | 91% | Ng et al. (2011) |
6-8 años | 86% | Ng et al. (2011) |
10+ años | 83% | Salehrabi & Rotstein (2004) |
El éxito significa que el diente permanece funcional sin dolor ni signos de infección. Las fallas suelen ocurrir dentro de los primeros dos años. Después de eso, los dientes tratados funcionan de manera confiable durante décadas.
Factores que mejoran el éxito:
Limpieza completa del canal
Relleno de raíz de calidad
Colocación oportuna de la corona
Mantenimiento de buena higiene oral
¿Cómo prevenir la muerte del nervio dental?
La prevención se centra en la gestión temprana de la caries, la protección contra traumas y una buena higiene oral.
Estrategias preventivas
Controles dentales regulares: Visita a tu dentista cada seis meses. Las limpiezas profesionales eliminan la placa que te pierdes en casa. Los exámenes detectan caries a tiempo. Los empastes pequeños previenen la exposición de la pulpa. Las radiografías revelan caries entre los dientes que los ojos no pueden ver.
Tratamiento temprano de caries: No esperes a tener dolor de muelas. Trata las caries cuando son pequeñas y superficiales. Un empaste simple cuesta menos que un tratamiento de conducto. Preserva más estructura dental natural. Elimina el riesgo de necrosis pulpar por esa caries.
Protectores bucales: Los atletas necesitan protectores bucales a medida. Estos absorben las fuerzas de impacto que agrietan los dientes y matan los nervios. Las personas que rechinan los dientes necesitan protectores nocturnos. Estos previenen agrietamientos y desgaste que conducen a la exposición de la pulpa.
Higiene Oral Adecuada: Cepíllese dos veces al día con pasta de dientes con flúor. Use hilo dental entre los dientes a diario. El flúor fortalece el esmalte contra los ataques ácidos. La técnica adecuada elimina la placa de todas las superficies dentales. Los cepillos de dientes eléctricos mejoran la eficiencia de limpieza para muchas personas.
Importancia de la Intervención Temprana
Trate la pulpitis antes de que se convierta en necrosis. La pulpitis reversible le advierte que actúe. El dolor agudo con bebidas frías señala inflamación. Elimine la causa y la pulpa se recupera. Espere y la inflamación se vuelve irreversible.
Monitoree los dientes restaurados previamente. Las grandes obturaciones envejecen y gotean. Se desarrollan grietas alrededor de las viejas restauraciones. Los exámenes regulares detectan estos problemas temprano. Las restauraciones de reemplazo previenen la invasión bacteriana.
Muerte del Nervio Dental vs Otras Condiciones Dentales
La necrosis pulpar difiere de la pulpitis reversible y la enfermedad de las encías en gravedad y necesidades de tratamiento.
Entender las diferencias entre las condiciones dentales le ayuda a reconocer cuándo necesita atención urgente:
Condición | Estado del Nervio | Características del Dolor | Tratamiento Requerido | Urgencia |
Pulpitis reversible | Vivo, inflamado | Agudo, breve, dependiente del estímulo | Relleno o desensibilización | Rutina |
Pulpitis irreversible | Moribundo | Persistente, espontáneo, severo | Tratamiento de conducto o extracción | Urgente |
Necrosis pulpar | Muerto | Variable, puede ser indoloro | Tratamiento de conducto o extracción | Semi-urgente |
Enfermedad periodontal | Variable | Dolor en las encías, al masticar | Limpieza profunda, cirugía | Varía |
Absceso dental | Generalmente muerto | Palpitante, hinchado, signos sistémicos | Drenaje + antibióticos + tratamiento definitivo | Emergencia |
Diferenciación clave: La pulpitis reversible representa una advertencia. La necrosis pulpar representa el fracaso en atender esa advertencia. Los tratamientos difieren drásticamente en complejidad, costo y preservación del diente.
Preguntas Frecuentes
¿Un Diente Muerto Siempre Duele?
No. Muchos dientes necróticos no causan dolor en absoluto. El nervio muere, por lo que no puede transmitir señales de dolor. Sin embargo, la infección continúa propagándose silenciosamente. Eventualmente, el dolor regresa cuando la infección afecta los tejidos circundantes. Algunas personas nunca sienten dolor a pesar de la infección avanzada. Radiografías dentales regulares detectan estos casos silenciosos.
¿Puede un Diente Muerto Sanarse Solo?
No. El tejido pulpar necrótico no puede regenerarse. El suministro de sangre no se restablece espontáneamente. Las bacterias continúan colonizando el tejido muerto. La infección empeora sin tratamiento. La intervención profesional sigue siendo la única solución. Los antibióticos proporcionan un alivio temporal de los síntomas, pero no curan la condición subyacente.
¿Cuánto Tiempo Puede Permanecer un Diente Muerto Sin Tratar?
El tiempo varía ampliamente. Algunos dientes necróticos permanecen asintomáticos durante meses o años. Otros desarrollan infecciones agudas en semanas. No puedes predecir qué curso tomará tu diente. La demora arriesga complicaciones graves. La infección se propaga a los huesos y tejidos blandos. El tratamiento se vuelve más complejo y costoso. Las probabilidades de supervivencia del diente disminuyen.
¿Es Doloroso el Tratamiento de Conducto Radicular?
La terapia moderna de conducto radicular causa un malestar mínimo. La anestesia local adormece completamente el diente. Sientes presión pero no dolor. La molestia posterior al tratamiento se asemeja a un moretón. Dura de uno a dos días. Los medicamentos de venta libre manejan esto de manera efectiva. El procedimiento alivia el dolor severo de la necrosis pulpar. Los pacientes informan que los conductos radiculares duelen menos que el dolor de muelas que los precedió.
¿Puede un Diente Muerto Volverse Negro?
Sí. La decoloración representa un signo clásico de necrosis pulpar. Las células sanguíneas se descomponen dentro del diente después de que el nervio muere. La hemoglobina libera compuestos de hierro. Estos manchan la dentina desde adentro. El diente aparece gris, marrón o negro dependiendo de los productos de descomposición. Los dientes frontales muestran esto de manera más obvia. El blanqueamiento interno puede aclarar el diente después del tratamiento de conducto radicular.
Conclusión: Por Qué Importa el Diagnóstico Temprano
La muerte del nervio dental es prevenible y tratable, pero las demoras aumentan el riesgo de infección, pérdida del diente y complicaciones sistémicas.
La muerte del nervio dental progresa a través de etapas predecibles. Tu cuerpo proporciona señales de advertencia. La sensibilidad aguda señala pulpitis reversible. El dolor persistente señala daño irreversible. La decoloración confirma la muerte del nervio. Cada etapa ofrece oportunidades de intervención.
El diagnóstico temprano salva dientes. Los empastes pequeños previenen conductos radiculares. Los conductos radiculares a tiempo previenen extracciones. Las visitas dentales regulares detectan problemas antes de que comiencen los síntomas. La odontología moderna preserva los dientes naturales más tiempo que nunca.
La prevención cuesta menos que el tratamiento. Una buena higiene oral, chequeos regulares y un tratamiento rápido de las caries protegen tu pulpa. Los protectores bucales previenen la necrosis relacionada con traumas. Estas medidas simples mantienen tu sonrisa natural de por vida.
Si sospechas de un nervio dental muerto, programa un examen dental de inmediato. No esperes a que haya dolor. No esperes que el problema se resuelva solo. La evaluación profesional determina el mejor curso de acción. Con el cuidado adecuado, incluso los dientes necróticos pueden funcionar normalmente durante décadas.
Tus dientes te sirven a diario. Invierte en su cuidado. Protege su pulpa. Preserva tu salud oral para una vida de sonrisas seguras.
Referencias
Bergenholtz, Gunnar. "Mecanismos patogénicos en la enfermedad pulpar." Revista de Endodoncia, vol. 45, no. 9, 2019, pp. S26-S31.
Cotti, Elisabetta, y Giovanni Campisi. "Técnicas radiográficas avanzadas para la detección de lesiones en el hueso." Temas de Endodoncia, vol. 24, no. 1, 2020, pp. 77-91.
Lockhart, Peter B., et al. "La mala salud oral como un factor de riesgo para la bacteriemia relacionada con endocarditis infecciosa." Revista de la Asociación Dental Americana, vol. 150, no. 4, 2019, pp. 286-294.
Ng, Yuan-Ling, et al. "Resultado del tratamiento de conducto radicular primario: revisión sistemática de la literatura - Parte 1. Efectos de las características del estudio en la probabilidad de curación." Revista Internacional de Endodoncia, vol. 44, no. 10, 2011, pp. 891-902.
Plotino, Gianluca, et al. "Descoloración dental después del tratamiento endodóntico: una revisión." Revista de Endodoncia, vol. 43, no. 9, 2017, pp. 1467-1475.
Ricucci, Domenico, et al. "Correlación entre diagnósticos clínicos e histológicos de pulpa." Revista de Endodoncia, vol. 44, no. 11, 2018, pp. 1685-1691.
Salehrabi, Reza, y Ilan Rotstein. "Resultados del tratamiento endodóntico en una gran población de pacientes en EE. UU.: un estudio epidemiológico." Revista de Endodoncia, vol. 30, no. 12, 2004, pp. 846-850.
Siqueira, José F., y Isabela N. Rôças. "El microbioma en la periodontitis apical: apuntando a la etiología microbiana de las infecciones del conducto radicular." Revista de Microbiología Oral, vol. 12, no. 1, 2020, pp. 1-15.
Taha, Nasser A., y Abeer Abdellatif. "Comparación de la precisión de la radiografía periapical y la tomografía computarizada de haz cónico en el diagnóstico de patología periapical." Revista Australiana de Endodoncia, vol. 47, no. 1, 2021, pp. 110-118.