Qu'est-ce que les dents de sagesse et pourquoi sont-elles importantes ?
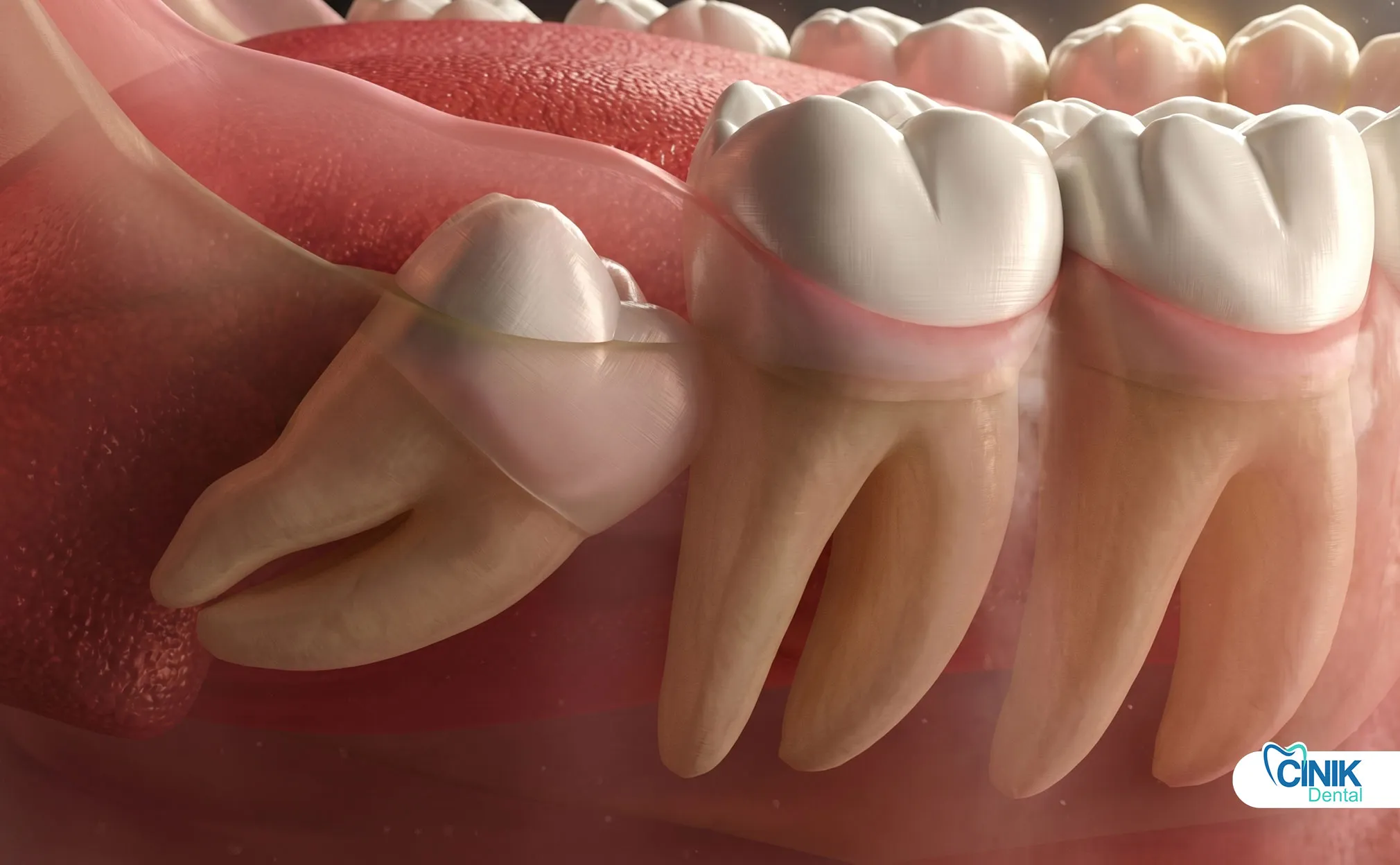
Les dents de sagesse sont le troisième et dernier ensemble de molaires qui émergent généralement entre 17 et 25 ans. Elles causent souvent des problèmes car les mâchoires humaines modernes sont trop petites pour les accueillir correctement.
Les dents de sagesse, cliniquement connues sous le nom de troisièmes molaires, représentent les dernières dents à se développer dans la dentition humaine. Ces dents ont gagné leur nom commun car elles apparaissent pendant l' "âge de la sagesse", de l'adolescence tardive à l'âge adulte précoce (Carter et Worthington, 2016). Les anthropologues retracent leurs origines évolutives à nos ancêtres, qui avaient besoin de ces puissantes dents à moudre pour traiter des régimes alimentaires grossiers et fibreux. Cependant, les changements alimentaires et la réduction de la taille de la mâchoire au fil des millénaires ont rendu les dents de sagesse largement vestigiales dans les populations contemporaines (Venta et al., 2018).
Tableau 1 : Contexte évolutif des troisièmes molaires
Ère | Type de régime alimentaire | Taille de la mâchoire | Fonction des dents de sagesse |
Paléolithique | Végétation grossière et non cuite | Grand, robuste | Essentiel pour moudre |
Néolithique | Mélangé, partiellement traité | Modéré | Mouture complémentaire |
Moderne | Aliments doux et transformés | Réduit | Souvent non fonctionnel |
Des études épidémiologiques contemporaines révèlent que les dents de sagesse impactées affectent environ 24% à 35% de la population mondiale (Gbotolorun et al., 2017). L'impactation se produit lorsqu'une dent n'a pas suffisamment d'espace pour percer complètement sa position fonctionnelle. Cette contrainte anatomique crée une cascade de défis cliniques que la dentisterie moderne doit résoudre par le biais de protocoles d'extraction des troisièmes molaires fondés sur des preuves.
La pertinence clinique des dents de sagesse s'étend au-delà des symptômes immédiats. Les troisièmes molaires retenues sont corrélées à des risques accrus de maladie parodontal, caries dans les secondes molaires adjacentes et formations kystiques (Guo et Lei, 2018). En conséquence, l'extraction des dents de sagesse est devenue l'une des procédures chirurgicales buccales les plus fréquemment réalisées dans le monde, avec des millions d'extractions effectuées chaque année.
Comment se développent et percutent les dents de sagesse ?
Les dents de sagesse commencent à se former vers l'âge de 7-10 ans, avec des couronnes se complétant entre 12 et 16 ans. L'éruption se produit généralement entre 17 et 25 ans, bien que beaucoup demeurent impactées ou partiellement éruptées.
Comprendre le calendrier de développement des troisièmes molaires permet aux cliniciens d'optimiser le moment d'intervention. L'odontogenèse des dents de sagesse commence étonnamment tôt, les bourgeons dentaires apparaissent entre 7 et 10 ans, avec la calcification de la couronne se terminant entre 12 et 16 ans (Anderson et al., 2019). Cette fenêtre de développement prolongée crée de multiples opportunités pour la surveillance radiographique et l'évaluation précoce des risques.
Table 2 : Développement Chronologique des Troisièmes Molaires
Stade de développement | Tranche d'âge | Signification clinique |
Calcification initiale | 7-9 ans | Détection précoce possible |
Achèvement de la couronne | 12-16 ans | Évaluation de l'angulation |
Début de la formation de la racine | 14-18 ans | La complexité chirurgicale augmente |
Achèvement radiculaire | 18-25 ans | Éruption complète ou impactation évidente |
Éruption (si elle se produit) | 17-25 ans | État fonctionnel ou pathologique |
Le positionnement anatomique varie significativement entre les molaires de troisième classe maxillaires (supérieures) et mandibulaires (inférieures). Les dents de sagesse maxillaires présentent généralement des profils chirurgicaux plus simples en raison d'un os environnant moins dense et d'une morphologie radiculaire favorable. En revanche, les molaires de troisième classe mandibulaires posent des défis techniques plus importants en raison de leur proximité avec le nerf alvéolaire inférieur et l'os cortical dense de la mandibule (Bui et al., 2019).
Les classifications d'impactation suivent des relations angulaires spécifiques entre la dent et la deuxième molaire adjacente :
Tableau 3 : Classification des impactations des molaires de troisième classe
Type | Description | Prévalence | Complexité chirurgicale |
Mésioangulaire | Couronne inclinée vers l'avant de la bouche | 44% | Modérée |
Distoangulaire | Couronne inclinée vers l'arrière de la bouche | 6% | Élevé |
Horizontal | Couronne perpendiculaire à la deuxième molaire | 3% | Élevé |
Vertical | Position normale mais bloquée par l'os/gencive | 38% | Variable |
Buccoangulaire | Couronne inclinée vers la joue | 5% | Modéré |
Linguoangular | Couronne inclinée vers la langue | 4% | Modéré |
La relation entre les dents de sagesse et les structures anatomiques critiques nécessite une évaluation préopératoire précise. Le nerf alvéolaire inférieur parcourt la mandibule, fournissant la sensation à la lèvre inférieure et au menton. Environ 12 % à 20 % des troisièmes molaires mandibulaires présentent une superposition radiographique avec ce canal nerveux, augmentant les risques de paresthésie pendant l'extraction (Guerrero et al., 2020). De même, les troisièmes molaires maxillaires peuvent projeter des racines dans le sinus maxillaire, créant des risques potentiels de communication oro-antrale.
Quand les dents de sagesse nécessitent-elles une extraction ?
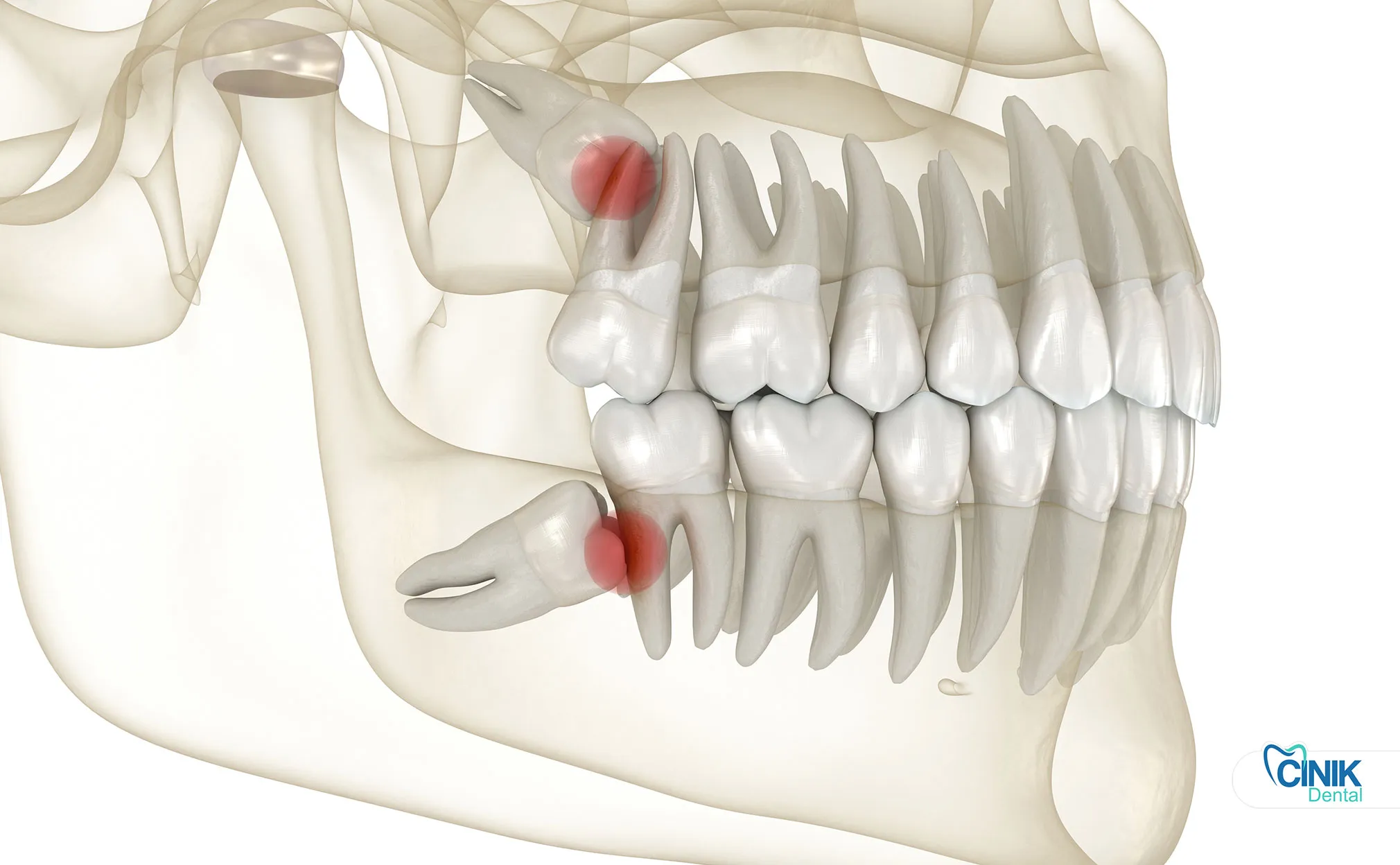
L'extraction est nécessaire lorsque les dents causent de la douleur, une infection, des kystes ou des dommages aux dents adjacentes. Les dents de sagesse asymptomatiques et en bonne santé peuvent ne pas nécessiter d'extraction.
La prise de décision clinique concernant l'extraction des troisièmes molaires équilibre les indications absolues, les considérations relatives et les contre-indications. La dentisterie basée sur des preuves met l'accent sur l'évaluation individualisée plutôt que sur l'extraction prophylactique universelle.
Quelles sont les indications absolues pour l'extraction ?
Les indications absolues incluent la douleur active, les infections récurrentes, les kystes ou les tumeurs, et les dommages aux dents voisines, ces conditions nécessitent un retrait quelle que soit l'âge du patient.
Les indications absolues établissent des critères non négociables pour l'intervention chirurgicale :
Inflammation et douleur symptomatiques : Un inconfort persistant provenant de la région des dents de sagesse indique une pathologie active nécessitant une résolution.
Péricoronite récurrente : L'inflammation du tissu mou operculum couvrant les dents partiellement éruptées touche environ 15 % des jeunes adultes ayant des dents de sagesse mandibulaires (Falci et al., 2017). Des épisodes répétés nécessitent un traitement définitif.
Infection et formation d'abcès : Les infections odontogènes peuvent progresser vers des infections des espaces faciaux mettant la vie en danger sans intervention rapide.
Kystes et tumeurs : Les kystes dentifères associés à des dents de sagesse impactées peuvent provoquer une destruction osseuse significative s'ils ne sont pas traités. L'incidence des changements kystiques varie de 0,5 % à 3 % par dent impactée (Matzen et al., 2019).
Résorption des racines des dents adjacentes : La résorption externe des racines des deuxièmes molaires par les dents de sagesse impactées représente une indication absolue pour une extraction immédiate.
Quelles sont les indications relatives pour l'extraction ?
Les indications relatives incluent les besoins orthodontiques, les préoccupations parodontales et les considérations préventives, celles-ci nécessitent une analyse des risques et des bénéfices individualisée.
Les indications relatives justifient une délibération attentive entre cliniciens et patients :
Considérations orthodontiques : Les troisièmes molaires peuvent contribuer à l'encombrement antérieur, bien que cette relation reste scientifiquement controversée. Certains orthodontistes recommandent l'extraction pour préserver l'alignement obtenu grâce au traitement (Kara et al., 2018).
Risque de maladie parodontale : Les troisièmes molaires retenues créent des poches parodontales inaccessibles distalement aux deuxièmes molaires. Des études démontrent que l'extraction améliore la santé parodontale des dents adjacentes (Kugelberg et al., 2020).
Risque de caries : Les dents de sagesse partiellement erupées développent des caries à des taux dépassant ceux des dents complètement éruptées en raison des défis d'hygiène. De plus, les impactions mésioangulaires favorisent les caries sur les surfaces distales des deuxièmes molaires.
Débat sur l'ablation prophylactique : L'extraction préventive des troisièmes molaires asymptomatiques reste contestée. Les partisans évoquent la réduction des risques de complications futures, tandis que les opposants soulignent la morbidité chirurgicale et les préoccupations de rentabilité (NHS Centre for Reviews and Dissemination, 2018).
Quand les dents de sagesse NE devraient-elles PAS être retirées ?
L'extraction est contre-indiquée lorsque les dents sont asymptomatiques et exemptes de maladie, ou lorsque les risques chirurgicaux dépassent les bénéfices potentiels en raison de l'état de santé du patient.
Les contre-indications protègent les patients d'un préjudice inutile :
Dents asymptomatiques et sans pathologie : L'Association américaine des chirurgiens bucco-dentaires et maxillo-faciaux soutient la rétention avec une surveillance périodique lorsqu'aucune maladie n'existe (AAOMS, 2019).
Patients à haut risque chirurgical : Les maladies systémiques non contrôlées, certaines conditions cardiaques ou un âge extrême peuvent contre-indiquer l'extraction élective.
Proximité des structures vitales : Lorsque les racines touchent intimement le nerf alvéolaire inférieur, la coronectomie peut prévaloir sur l'extraction.
Comment les dentistes diagnostiquent-ils et planifient-ils le traitement des dents de sagesse ?
Le diagnostic combine l'examen clinique avec l'imagerie radiographique, y compris les radiographies panoramiques et les scans 3D CBCT pour des cas complexes impliquant la proximité du nerf.
Un diagnostic précis et une stratification des risques sont à la base de résultats réussis lors de l'extraction des dents de sagesse. Le protocole de diagnostic intègre plusieurs modalités d'évaluation.
L'examen clinique évalue :
L'état d'éruption et l'accessibilité
L'état parodontal des dents adjacentes
La présence de gonflement, de drainage ou de sinus
La fonction de l'articulation temporomandibulaire
Capacité d'ouverture de la bouche (distance interincisive)
L'imagerie radiographique fournit des informations anatomiques essentielles :
La radiographie panoramique (OPG) sert d'outil de dépistage initial standard. Cette image en deux dimensions révèle :
L'angulation des dents et la profondeur d'impaction
La morphologie et la courbure des racines
La relation avec les dents adjacentes
Le positionnement approximatif du canal nerveux
La tomodensitométrie à faisceau conique (CBCT) est indiquée lorsque :
Le nerf alvéolaire inférieur apparaît superposé sur les racines
Une anatomie racinaire complexe suggère une difficulté chirurgicale
Les radiographies précédentes indiquent un potentiel engagement des sinus
L'évaluation préopératoire nécessite une précision tridimensionnelle
La recherche de Guerrero et al. (2020) démontre que l'évaluation par CBCT réduit les taux de lésions nerveuses de 40 % par rapport à la planification basée sur la radiographie panoramique dans les cas à haut risque.
Tableau 4 : Paramètres de stratification des risques
Facteur | Risque faible | Risque modéré | Risque élevé |
Âge du patient | <25 ans | 25-35 ans | >35 ans |
Profondeur d'impactation | Niveau A (niveau de la couronne) | Niveau B (niveau osseux) | Niveau C (os profond) |
Morphologie de la racine | Conique, fusionnée | Deux racines séparées | Déchiqueté, accroché |
Relation nerveuse | Séparation claire | Superposition | Enveloppement des racines |
Densité osseuse | Normal | Sclérotique | Extrêmement dense |
Le consentement éclairé représente une exigence éthique et légale critique. Les patients doivent comprendre :
L'indication spécifique pour leur procédure
Options de traitement alternatives
Les avantages anticipés et les risques potentiels
Trajectoire de récupération attendue
Quelles techniques chirurgicales les chirurgiens dentistes utilisent-ils pour l'extraction des dents de sagesse ?
Les techniques vont de l'extraction simple pour les dents complètement sorties à l'ablation chirurgicale complexe impliquant l'élimination de l'os, le sectionnement des dents et des approches préservant le nerf comme la coronectomie.
L'extraction moderne des dents de sagesse englobe un éventail d'approches chirurgicales adaptées aux présentations anatomiques individuelles.
Quels sont les principaux types d'extraction ?
Les extractions sont classées comme simples (complètement sorties) ou chirurgicales (impactées), les cas chirurgicaux nécessitant des incisions, l'élimination de l'os et souvent le sectionnement des dents.
L'extraction simple s'applique aux dents de sagesse complètement sorties, non impactées, avec des structures de couronne et de racine accessibles. La procédure utilise des élévateurs et des pinces sans incisions dans les tissus mous ni élimination de l'os.
L'extraction chirurgicale s'occupe des dents impactées ou partiellement sorties nécessitant :
Élévation du lambeau mucopériosté
Ostéotomie (élimination de l'os)
Sectionnement des dents (odontectomie)
Suture pour la fermeture de la plaie
Quelle est la procédure chirurgicale étape par étape ?
La procédure implique l'administration d'anesthésie, l'incision des tissus, l'extraction de l'os si nécessaire, l'extraction dentaire et la fermeture de la plaie, généralement réalisée en 30 à 60 minutes.
Le choix de l'anesthésie dépend de la complexité de la procédure et de la préférence du patient :
Tableau 5 : Options d'anesthésie pour la chirurgie des troisièmes molaires
Type | Indications | Avantages | Considérations |
Anesthésie locale | Extractions simples, patients coopératifs | Récupération rapide, faible coût | Conscience du patient maintenue |
Sédation consciente | Patients anxieux, impactions modérées | Réduction de l'anxiété, amnésie | Nécessite une escorte, surveillance |
Anesthésie générale | Cas complexes, extractions multiples | Inconscience complète | Risque plus élevé, récupération plus longue |
La séquence chirurgicale suit des protocoles standardisés :
Incision et élévation de flaque : Un design de flaque à trois coins ou en enveloppe permet un accès tout en préservant l'approvisionnement en sang.
Ostéotomie : Des pièces à main chirurgicales à grande vitesse ou des dispositifs piézoélectriques retirent l'os recouvrant, exposant la couronne et établissant des points d'achat.
Sectionnement des dents : Les dents multi-radiculaire ou impactées horizontalement nécessitent une segmentation en composants gérables. Les motifs de sectionnement courants incluent :
Bisection verticale pour les impacts mésioangulaires
Séparation couronne-racine pour les impacts profonds
Sectionnement horizontal pour les cas distoangulaires
Extraction : Les élévateurs et les pinces fournissent des sections de dents tout en protégeant les structures adjacentes.
nettoyage de l'alvéole : Un curetage approfondi élimine les restes folliculaires et les éclats d'os.
Suturation : Des sutures résorbables ou non résorbables rapprochent les tissus ; la fermeture primaire réduit le risque d'alvéolite sèche.
Quelles techniques alternatives préservent la fonction nerveuse ?
Coronectomie conserve intentionnellement les racines lorsqu'elles entrent en contact avec le nerf alvéolaire inférieur, réduisant considérablement le risque de lésions nerveuses permanentes.
La coronectomie (odontectomie partielle) représente une alternative préservant le nerf lorsque les racines entrent en contact intime avec le nerf alvéolaire inférieur. Cette technique implique :
L'ablation de la couronne clinique
La rétention intentionnelle des racines in situ
Documentation et éducation du patient concernant les racines conservées
Les revues systématiques par Patel et al. (2019) signalent des taux de lésions nerveuses inférieurs à 1 % avec la coronectomie contre 4-8 % avec l'extraction traditionnelle dans les cas à haut risque. Cependant, les racines retenues peuvent migrer ou nécessiter une intervention future dans 10-20 % des cas.
Les techniques peu invasives continuent d'évoluer :
Chirurgie piezoélectrique : La découpe osseuse ultrasonique réduit les dommages thermiques et améliore la précision
Extraction assistée par laser : Les lasers à tissu mou minimisent les saignements et l'inconfort postopératoire
Guidage endoscopique : Visualisation améliorée pour des relations anatomiques complexes
Comment les patients devraient-ils gérer leur récupération après l'extraction des dents de sagesse ?
La récupération progresse à travers les soins postopératoires immédiats (0-24 heures), la guérison à court terme (1-7 jours) et la régénération tissulaire à long terme (semaines à mois), avec des protocoles spécifiques pour chaque phase.
Une récupération optimale après la chirurgie des dents de sagesse nécessite des protocoles de soins appropriés à chaque phase qui prennent en compte les processus de guérison physiologique.
Que se passe-t-il pendant la phase postopératoire immédiate ?
Les premières 24 heures se concentrent sur le contrôle des saignements, la gestion de la douleur et du gonflement, et la protection du caillot sanguin qui permet une guérison adéquate.
La gestion de l'hémostase commence immédiatement après l'extraction :
Pression ferme avec de la gaze pendant 30-60 minutes
Éviter de rincer ou de cracher pour prévenir le déplacement du caillot
Élévation de la tête pour réduire la tendance au saignement
Le contrôle de la douleur et du gonflement utilise des approches multimodales :
Médicaments anti-inflammatoires non stéroïdiens (AINS) programmés tels que l'ibuprofène 400-600mg toutes les 6 heures
Acétaminophène pour les douleurs de rupture ou les contre-indications aux AINS
Application de glace (20 minutes sur, 20 minutes off) pendant les 24 premières heures
Des recherches de Bailey et al. (2019) montrent que l'analgésie préemptive réduit les scores de douleur postopératoire de 40 % par rapport au dosage réactif.
Que doivent attendre les patients durant la récupération à court terme ?
Les jours 1-7 impliquent un gonflement atteignant son maximum à 48-72 heures, des modifications alimentaires vers des aliments mous et un entretien hygiénique soigneux sans perturber les sites chirurgicaux.
L'évolution du gonflement suit des patterns prévisibles :
Jour 1 : Réponse inflammatoire initiale
Jours 2-3 : Le gonflement atteint son pic
Jours 4-7 : La résolution progressive commence
Les recommandations alimentaires privilégient la nutrition tout en protégeant les sites chirurgicaux :
Tableau 6 : Directives diététiques postopératoires
Période | Aliments recommandés | Aliments à éviter |
Jours 1-2 | Yogourt, compote de pommes, smoothies (sans paille), purée de pommes de terre | Liquides chauds, aliments épicés, textures croustillantes |
Jours 3-5 | Oeufs brouillés, pâtes, poisson tendre, légumes cuits | Graines, noix, croustilles, bonbons collants |
Jours 6-14 | Retour progressif à un régime normal | Aliments durs et tranchants près des sites d'extraction |
Les modifications de l'hygiène buccale équilibrent la propreté avec la protection du caillot :
Gargarismes doux à l'eau salée commençant 24 heures après la chirurgie
Évitement des bains de bouche commerciaux contenant de l'alcool
Brossage soigneux des zones non chirurgicales
Pas d'irrigation des alvéoles jusqu'à un stade de guérison approprié
Combien de temps prend la guérison complète ?
La guérison des tissus mous se termine en 2 à 4 semaines, tandis que la régénération osseuse nécessite 3 à 6 mois, avec l'âge et la gravité de l'impaction influençant les délais.
La guérison à long terme englobe la régénération des tissus :
Épithélialisation : Fermeture muqueuse en 2 à 4 semaines
Remodelage osseux : Remplissage de l'alvéole et restauration corticale sur 3 à 6 mois
Retour fonctionnel : Mastication normale et sensation généralement d'ici 2 semaines
Table 7 : Jalons de la chronologie de guérison
Paramètre de guérison | Chronologie typique | Facteurs influents |
Hémostase | 2-6 heures | Médicaments, santé systémique |
Fermeture des tissus mous | 7-14 jours | Hygiène buccale, statut tabagique |
Initiation du remplissage osseux | 2-4 semaines | Âge, apport sanguin |
Remodelage complet de l'os | 3-6 mois | Profondeur d'impaction, maladie systémique |
Normalisation de la sensation | 2-8 semaines | Proximité du nerf, traumatisme chirurgical |
Quelles complications peuvent survenir après l'extraction d'une dent de sagesse ?
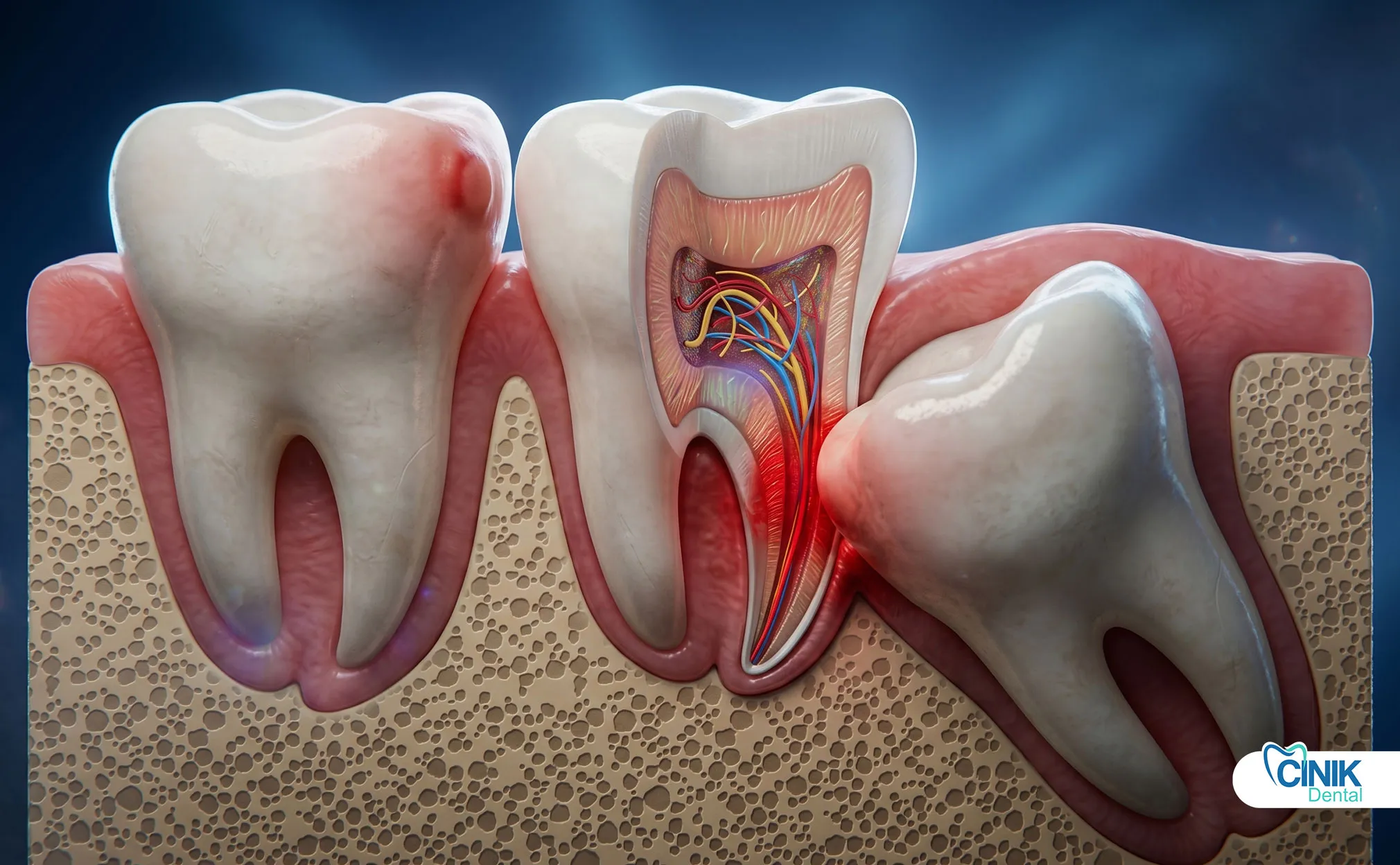
Les complications vont des problèmes courants comme la douleur et le swelling à des conditions graves, y compris l'alvéolite, les lésions nerveuses et les infections, avec des taux globaux variant entre 4,6 % et 30,9 % selon les facteurs de risque.
Comprendre les complications de la chirurgie buccale permet de prévenir, de reconnaître précocement et d'intervenir de manière appropriée.
Quelles sont les problèmes postopératoires les plus fréquents ?
Douleur, gonflement, ecchymoses, et ouverture buccale limitée (trismus) affectent la plupart des patients à divers degrés mais se résolvent généralement en une semaine.
Les réponses inflammatoires attendues comprennent :
Douleur : Modérée à sévère chez 60-80 % des patients durant les premières 48 heures
Gonflement : Pratiquement universel, atteignant son pic à 48-72 heures
Trismus : L'ouverture buccale limitée affecte 30-50 % des patients
Ecchymoses : L'ecchymose apparaît dans 10-20 % des cas, en particulier lors d'une chirurgie mandibulaire
Ces manifestations représentent des réponses physiologiques normales plutôt que de véritables complications, bien qu'elles nécessitent une éducation du patient et des soins de soutien.
Quelles complications majeures nécessitent une attention immédiate ?
Les complications majeures comprennent l'alvéolite sèche (2-5 % d'incidence), l'infection (1-2 %), et la lésion nerveuse (0,5-2 %), l'alvéolite sèche étant la complication significative la plus courante.
L'alvéolite sèche (ostéite alvéolaire) nécessite une attention particulière en raison de sa fréquence et de sa gravité :
Physiopathologie : La perte prématurée du caillot sanguin expose l'os sous-jacent, empêchant une guérison normale et provoquant une douleur intense à travers l'inflammation de l'os.
Présentation clinique :
Douleur sévère et lancinante commençant 2-4 jours après l'extraction
Fente visible vide avec os grisâtre exposé
Odeur et goût fétides
Radiation à l'oreille ou à la tempe (avec sites mandibulaires)
Facteurs de risque (Blum, 2018) :
Tabagisme (augmente le risque de 3 à 5 fois)
Utilisation de contraceptifs oraux
Infection préexistante
Technique d'extraction traumatique
Mauvaise conformité postopératoire
Stratégies de prévention :
Bains de bouche antiseptiques (chlorhexidine) avant et après la chirurgie
Fermeture primaire de la plaie quand cela est possible
Évitement du tabagisme et des pailles
Antibiotiques systémiques dans les cas à haut risque
L'infection se manifeste par :
Douleur croissante après une amélioration initiale
Drainage purulent
Fièvre et malaise
Lymphadénopathie
classifications des lésions nerveuses :
Nerf alvéolaire inférieur : Engourdissement de la lèvre inférieure/du menton (0,5-2 % temporaire, <0,1 % permanent)
Nerf lingual : Engourdissement de la langue/modification du goût (0,2-2 % temporaire, <0,1 % permanent)
Table 8 : Taux d'incidence des complications
Complication | Incidence | Facteurs de risque |
Alvéolite sèche | 2-5 % | Tabagisme, sexe féminin, dents inférieures |
Infection | 1-2 % | Immunocompromis, mauvaise hygiène |
Saignement | 0.5-1% | Anticoagulants, troubles de la coagulation |
Blessure nerveuse (temporaire) | 0.5-5% | Âge >25, profonde impaction, proximité du nerf |
Blessure nerveuse (permanente) | <0.5% | Technique chirurgicale, variation anatomique |
Fracture/retention de la racine | 2-8% | Courbure de la racine, ankylose |
Quelles sont les meilleures pratiques pour les soins postopératoires et la gestion de la douleur?
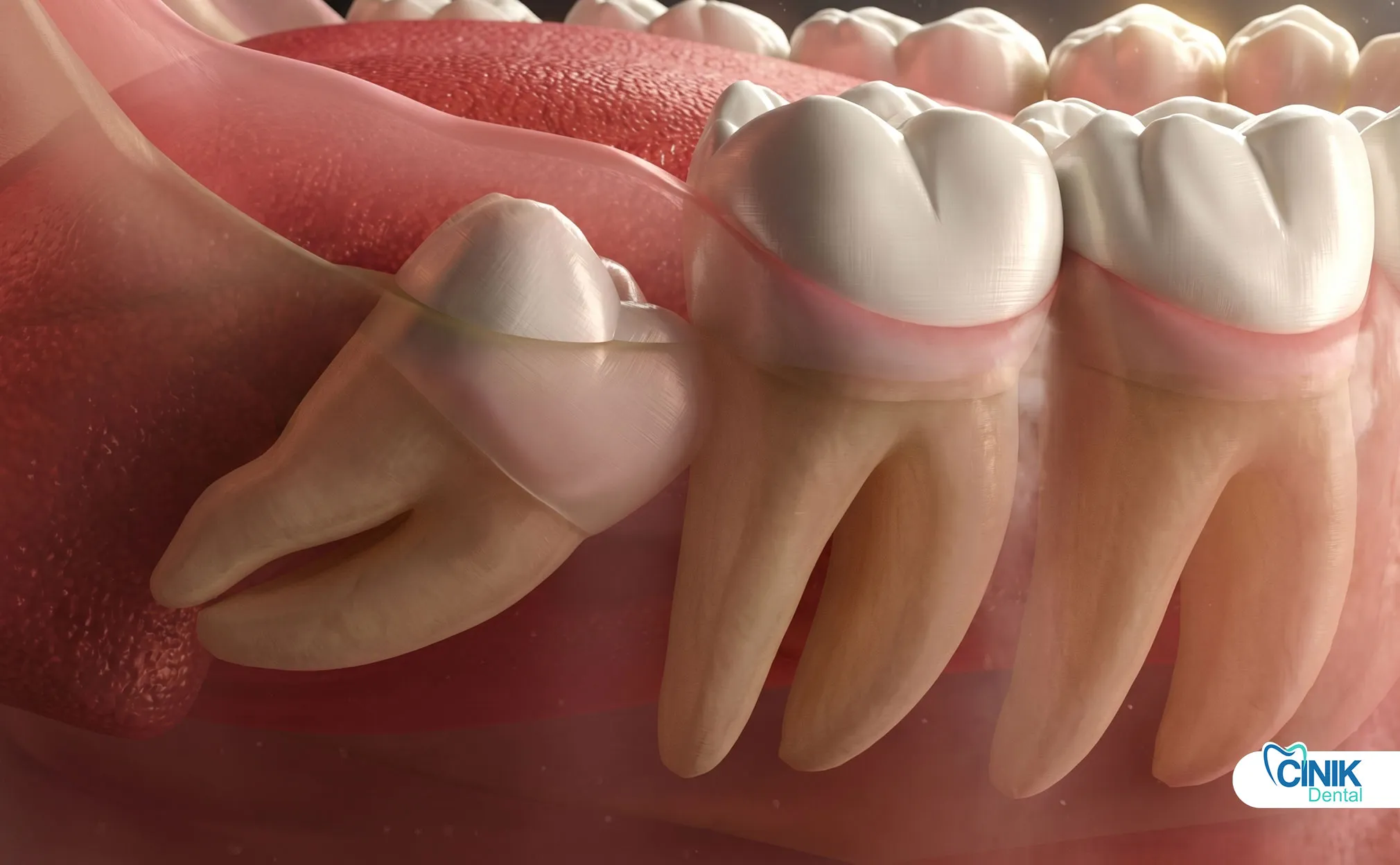
La gestion efficace combine des AINS programmés, une thérapie par glace, des modifications comportementales (pas de tabac/paille), et une hygiène bucco-dentaire soigneuse pour minimiser les complications et accélérer la guérison.
Les protocoles de soins post-extraction dentaire fondés sur des preuves optimisent les résultats et la satisfaction des patients.
Comment la douleur doit-elle être gérée après l'extraction ?
La gestion de la douleur repose principalement sur des AINS comme l'ibuprofène, avec du paracétamol en tant qu'adjuvant ou alternatif, en évitant les opioïdes lorsque cela est possible en raison des effets secondaires et des risques de dépendance.
Les protocoles analgésiques suivent des stratégies multimodales :
Thérapie de première ligne : Les AINS offrent un soulagement supérieur de la douleur dentaire grâce à des mécanismes anti-inflammatoires et analgésiques. Ibuprofène 400-800 mg toutes les 6-8 heures, ou naproxène 250-500 mg deux fois par jour, contrôle efficacement la plupart des inconforts postopératoires (Moore et Hersh, 2020).
Médicaments adjuvants :
Paracétamol 500-1000 mg toutes les 6 heures pour les patients avec contre-indications aux AINS
La combinaison ibuprofène/paracétamol montre une efficacité supérieure à chacun des agents seuls
Les opioïdes sont réservés aux cas graves ou à l'intolérance aux AINS
Tableau 9 : Hiérarchie de la gestion de la douleur
Gravité de la douleur | Approche recommandée | Exemple de traitement |
Légère | Monothérapie NSAID | Ibuprofène 400mg toutes les 6h |
Modérée | NSAID + acétaminophène | Ibuprofène 600mg + acétaminophène 500mg toutes les 6h |
Sévère | Multi-modal avec opioïde possible | Au-dessus + oxycodone 5mg q4-6h PRN |
Quand les antibiotiques sont-ils nécessaires ?
Les antibiotiques de routine ne sont pas recommandés pour les patients en bonne santé subissant des extractions standard, mais sont indiqués pour les patients immunodéprimés, les infections actives ou les cas chirurgicaux à haut risque.
Indications médicales pour les antibiotiques (directives AAOMS, 2019) :
Immunodépression systémique
Infection préopératoire active
Durée chirurgicale prolongée (> 1 heure)
Conditions médicales spécifiques (diabète mal contrôlé, maladie cardiaque valvulaire)
Quand indiqué, l'amoxicilline 500mg trois fois par jour pendant 5-7 jours sert de thérapie de première ligne, avec clindamycine 300mg quatre fois par jour pour les patients allergiques à la pénicilline.
Quelles recommandations comportementales favorisent la guérison ?
Les patients doivent éviter de fumer et les pailles pendant au moins 72 heures, maintenir une bonne hygiène buccale sans perturber les caillots, et suivre des directives alimentaires spécifiques pour prévenir l'alvéolite sèche et l'infection.
Modifications comportementales critiques :
Cessation du tabagisme : L'utilisation du tabac nuit considérablement à la guérison par vasoconstriction, réduction de l'apport en oxygène et rupture mécanique. Une évitement complet pendant au moins 72 heures, de préférence une semaine, réduit le risque d'alvéolite sèche de 60 % (Larsen et Zarate, 2017).
Évitement des pailles : La pression négative due à la suction déloge les caillots sanguins protecteurs. Les patients doivent éviter les pailles, cracher et rincer vigoureusement pendant 72 heures.
Protocole d'hygiène buccale :
Pas de rinçage pendant les 24 premières heures
Rinçages doux à l'eau salée (½ cuillère à café de sel dans de l'eau tiède) 3-4 fois par jour à partir du deuxième jour
Éviter les brosses à dents souples sur les sites chirurgicaux pendant une semaine
Rinsages de chlorhexidine si prescrits
Activité physique : Limiter l'exercice intense pendant 48-72 heures pour réduire le risque de saignement et soutenir la stabilisation du caillot.
Comment les populations spéciales nécessitent-elles des approches modifiées ?
Les enfants, les personnes âgées, les individus médicalement compromis et les femmes enceintes nécessitent une évaluation, un calendrier et des modifications de technique adaptés pour garantir la sécurité et des résultats optimaux.
L'extraction de dents de sagesse dans des populations spéciales exige des protocoles individualisés.
Quelles considérations s'appliquent aux patients pédiatriques et adolescents ?
Une évaluation précoce (âges 16-17) identifie des schémas d'impactation lorsque les racines sont formées à 50-75%, permettant une chirurgie plus simple avec une guérison plus rapide et des taux de complications plus faibles.
Les avantages pédiatriques incluent :
Formation incomplète des racines facilitant une élévation plus aisée
Une plus grande élasticité osseuse réduisant le risque de fracture
Une capacité de guérison améliorée
Des taux de blessures nerveuses plus bas grâce à une morphologie racinaire en développement
La fenêtre d'intervention optimale se situe généralement entre 17 et 25 ans, équilibrant l'accessibilité chirurgicale avec un développement racinaire suffisant pour l'extraction sans fracture.
Quels défis les patients âgés présentent-ils ?
Les patients de plus de 35 ans rencontrent une difficulté chirurgicale accrue en raison d'un os dense, d'une formation complète des racines et d'une guérison plus lente, nécessitant des délais de récupération prolongés et des attentes modifiées.
Modifications liées à l'âge :
Densité osseuse : Un os sclérotique augmente la difficulté chirurgicale et le temps opératoire
Capacité de guérison : Une vascularité et une activité cellulaire réduites prolongent la récupération
Comorbidités : Les maladies cardiovasculaires, le diabète et l'ostéoporose nécessitent une optimisation médicale
Interactions médicamenteuses : Les anticoagulants, les bisphosphonates et les immunosuppresseurs nécessitent une coordination avec les fournisseurs de soins médicaux
Comment les patients médicalement compromis doivent-ils être gérés ?
Les patients ayant des troubles de la coagulation, une immunosuppression ou des maladies systémiques non contrôlées nécessitent une consultation médicale préopératoire, des approches chirurgicales modifiées et potentiellement des soins hospitaliers.
Considérations spécifiques :
Troubles de la coagulation : L'hémophilie, la maladie de Von Willebrand et la thérapie anticoagulante nécessitent une consultation en hématologie et des protocoles potentiels de remplacement ou de pontage.
Immunosuppression : Les receveurs de greffe d'organe, les patients sous chimiothérapie et les personnes souffrant de maladies auto-immunes ont besoin d'une prophylaxie antibiotique et d'une surveillance des infections.
Maladie cardiovasculaire : L'angine instable, l'infarctus du myocarde récent ou une hypertension sévère peuvent contre-indiquer une chirurgie élective.
Quelles précautions s'appliquent pendant la grossesse ?
Les extractions électives sont reportées jusqu'après l'accouchement ; les procédures d'urgence sont réalisées au deuxième trimestre avec une anesthésie minimale et sans médicaments tératogènes.
Protocoles de grossesse :
Chronologie : Le deuxième trimestre (semaines 14-20) représente la fenêtre d'intervention la plus sûre si une extraction d'urgence est inévitable.
Anesthésie : Anesthésiques locaux sans épinéphrine (ou à des concentrations minimales) et évitement des sédatifs.
Positionnement : Déplacement utérin gauche après 20 semaines pour prévenir le syndrome d'hypotension en position couchée.
Radiographie : Évitement sauf si essentiel, avec protection abdominale lorsque cela est inévitable.
Quelles avancées technologiques transforment la chirurgie des dents de sagesse ?
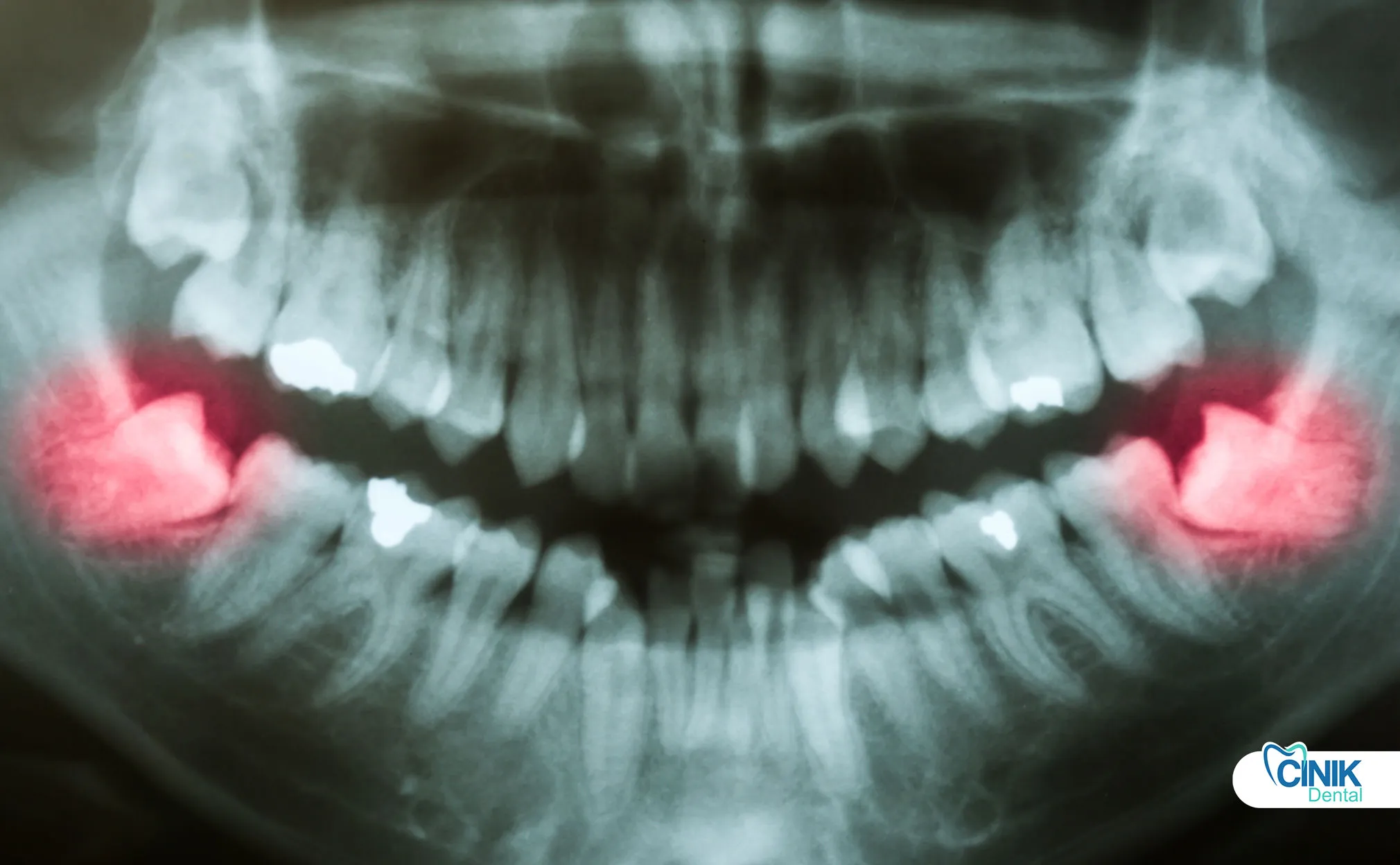
L'imagerie numérique, la chirurgie assistée par ordinateur, les dispositifs piézoélectriques et l'intelligence artificielle améliorent la précision, réduisent les complications et personnalisent la planification du traitement.
L'extraction contemporaine des troisièmes molaires intègre de plus en plus des innovations technologiques qui améliorent la sécurité et les résultats.
Comment l'imagerie numérique améliore-t-elle la planification chirurgicale ?
La CBCT fournit une visualisation tridimensionnelle des relations dent-nerf, permettant une planification préopératoire précise et réduisant les taux de lésions nerveuses jusqu'à 40 % par rapport aux radiographies traditionnelles.
La technologie Cone Beam CT offre :
Résolution sub-millimétrique des structures anatomiques
Cartographie tridimensionnelle des canaux nerveux
Simulation chirurgicale virtuelle
Fabrication de guides chirurgicaux pour des cas complexes
Quel rôle joue la chirurgie guidée ?
La conception et la fabrication assistées par ordinateur (CAO/FAO) créent des guides chirurgicaux spécifiques au patient qui optimisent le positionnement et la profondeur de l'ostéotomie, particulièrement précieux pour les dents profondément incluses.
Avantages de la chirurgie guidée :
Temps opératoire réduit
Traumatisme tissulaire minimisé
Résultats prévisibles dans les cas complexes
Applications de formation améliorées pour les résidents
Comment les dispositifs piézoélectriques améliorent-ils la sécurité ?
Les dispositifs de découpe osseuse ultrasoniques préservent les tissus mous (nerfs, vaisseaux) tout en découpant précisément l'os, réduisant ainsi significativement les risques de lésion nerveuse et de saignement.
Avantages de la chirurgie piézoélectrique (Sortino et al., 2018) :
Découpe sélective des tissus minéralisés uniquement
Visibilité améliorée grâce à l'effet de cavitation
Dommages thermiques réduits par rapport aux instruments rotatifs
Douleur et gonflement postopératoires réduits
L'intelligence artificielle peut-elle aider à la planification du traitement ?
Les algorithmes d'IA analysent les images radiographiques pour prévoir la difficulté d'impactation, le risque de lésion nerveuse et les approches chirurgicales optimales, soutenant la prise de décision clinique et le conseil aux patients.
Applications de l'apprentissage automatique :
Classification automatisée de l'impactation
Algorithmes de stratification des risques
Modélisation prédictive pour les lésions nerveuses
Prévision des résultats postopératoires
Quels résultats les patients peuvent-ils attendre de l'extraction des dents de sagesse ?
Les taux de réussite dépassent 95 % pour les extractions simples, la plupart des patients connaissant une amélioration significative de leur qualité de vie et un retour à des activités normales dans un délai de 3 à 7 jours.
Les résultats de récupération à long terme après une chirurgie des dents de sagesse favorisent généralement l'intervention lorsque des indications appropriées existent.
Quel est le succès de la procédure ?
Les taux de succès d'extraction varient de 95 à 98 % pour les cas de routine, avec des complications généralement mineures et gérables ; les racines retenues ou les lésions nerveuses surviennent dans moins de 5 % des cas.
Les indicateurs de succès incluent :
Extraction complète de la dent (ou succès de coronectomie intentionnelle)
Résolution des symptômes préopératoires
Préservation de la vitalité des dents adjacentes
Absence de lésion nerveuse permanente
Satisfaction des patients concernant le processus et le résultat
Quels sont les avantages à long terme pour la santé bucco-dentaire ?
L'élimination des dents de sagesse problématiques élimine la douleur et les risques d'infection, prévient les dommages aux dents adjacentes et améliore la santé parodontal dans la dentition postérieure.
Avantages basés sur les preuves (Guo et Lei, 2018) :
Élimination de la récidive de péricoronite
Progression réduite de la maladie parodontal dans les deuxièmes molaires
Prévention de la résorption radiculaire dans les dents adjacentes
Élimination du risque de kystes et de tumeurs
Amélioration de l'accès à l'hygiène bucco-dentaire
À quelle vitesse les patients peuvent-ils reprendre une vie normale ?
La plupart des patients retournent au travail ou à l'école dans les 2-3 jours, reprennent un régime alimentaire normal dans la semaine et atteignent une récupération fonctionnelle complète dans les deux semaines, bien qu'il existe des variations individuelles.
Chronologie de retour à l'activité :
Tableau 10 : Directives de reprise d'activité
Activité | Temps de retour typique | Modifications requises |
Travail/école sédentaire | 2-3 jours | Disponibilité des médicaments contre la douleur |
Activité physique légère | 3-5 jours | Évitement des positions tête baissée |
Régime normal | 5-7 jours | Évitement des aliments durs/tranchants |
Exercice intense | 7-10 jours | Augmentation progressive de l'intensité |
Sports de contact | 10-14 jours | Utilisation de protège-dents recommandée |
Fonction normale complète | 14 jours | Une variation individuelle existe |
Comment la dentisterie préventive aborde-t-elle les dents de sagesse ?
Les stratégies préventives mettent l'accent sur la surveillance précoce, le moment d'intervention basé sur le risque, et la conservation des dents asymptomatiques par une surveillance régulière plutôt que par un retrait prophylactique automatique.
La perspective de la dentisterie préventive sur les dents de sagesse incluses a considérablement évolué au cours des dernières décennies.
Les dents de sagesse asymptomatiques doivent-elles être surveillées ou retirées ?
Les preuves actuelles soutiennent le suivi des troisièmes molaires asymptomatiques et sans maladies par des examens cliniques et radiographiques réguliers plutôt que par une extraction automatique, compte tenu des risques chirurgicaux et des coûts de l'ablation prophylactique.
Protocoles de suivi pour les troisièmes molaires retenues :
Examen clinique annuel
Radiographie panoramique périodique (tous les 2-3 ans pour les dents stables)
Éducation du patient concernant les symptômes d'alerte
Évaluation immédiate si douleur, gonflement ou changements se produisent
Les lignes directrices de l'Institut national pour la santé et l'excellence des soins (NICE) déconseillent l'ablation prophylactique des troisièmes molaires asymptomatiques, citant des preuves insuffisantes de bénéfice et des risques chirurgicaux documentés (NICE, 2020).
Quel est le rôle de l'intervention précoce ?
Une évaluation précoce à l'âge de 16-20 ans permet d'identifier les modèles d'impaction avant la complétion des racines, facilitant une chirurgie plus simple avec des taux de complications plus faibles si l'extraction devient nécessaire.
Avantages de l'intervention précoce :
Le développement des racines à 50-75 % de complétion facilite une extraction plus facile
Une densité osseuse réduite améliore l'accès chirurgical
Un risque de lésion nerveuse réduit grâce à la morphologie des racines en développement
Une guérison et une récupération plus rapides
Prévention des dommages aux dents adjacentes avant qu'ils ne surviennent
Quelles sont les implications pour la santé publique ?
La gestion des troisièmes molaires a un impact significatif sur l'allocation des ressources en soins de santé, avec une élimination sélective basée sur des preuves réduisant les interventions chirurgicales inutiles tout en maintenant les résultats de santé bucco-dentaire de la population.
Considérations en santé publique :
Coût-efficacité des stratégies d'élimination sélective par rapport à celles universelles
Accès aux soins chirurgicaux bucco-dentaires spécialisés
Éducation des patients et prise de décision éclairée
Impact sur la qualité de vie de la rétention par rapport à l'extraction
Conclusion : Équilibrer les risques et les avantages dans la gestion des dents de sagesse
La gestion optimale des dents de sagesse nécessite une évaluation individualisée équilibrant les risques chirurgicaux par rapport aux avantages potentiels, avec des preuves soutenant l'élimination sélective basée sur les symptômes et la pathologie plutôt que sur l'extraction universelle.
La pratique contemporaine de l'extraction des dents de sagesse met l'accent sur la prise de décision personnalisée et basée sur des preuves. La transition de l'extraction prophylactique de routine à l'intervention sélective reflète une compréhension croissante des risques chirurgicaux et la reconnaissance que de nombreuses troisièmes molaires restent asymptomatiques toute leur vie.
Les principes clés guidant la pratique moderne incluent :
Traitement basé sur les indications : Retrait justifié par une pathologie présente ou hautement probable à l'avenir, et non simplement par la présence de dents.
Stratification des risques : Évaluation complète de la difficulté chirurgicale, des facteurs du patient et des complications potentielles.
Optimisation du timing : Intervention pendant les fenêtres de développement (de la fin de l'adolescence au début de l'âge adulte) lorsque les conditions chirurgicales sont les plus favorables.
Sélection de la technique : Application des approches chirurgicales appropriées, y compris des alternatives préservant le nerf lorsque cela est indiqué.
Consentement éclairé : Éducation approfondie du patient concernant les alternatives, les risques, les avantages et la récupération prévue.
Qualité des soins après une intervention : Protocoles postopératoires fondés sur des preuves minimisant les complications et optimisant le confort.
L'intégration d'images avancées, de techniques peu invasives et d'intelligence artificielle continue d'affiner la sécurité et l'efficacité de l'extraction des troisièmes molaires. Cependant, la technologie complète plutôt que ne remplace le jugement clinique et les compétences chirurgicales.
Les patients confrontés à des décisions concernant les dents de sagesse devraient consulter des chirurgiens maxillo-faciaux qualifiés qui peuvent fournir une évaluation individualisée basée sur les preuves actuelles et les présentations anatomiques spécifiques. L'objectif reste la préservation de la santé bucco-dentaire et de la fonction tout en minimisant la morbidité liée à l'intervention.
Questions Fréquemment Posées
Quand les dents de sagesse doivent-elles être retirées ?
Le retrait est indiqué lorsque les dents causent douleur, infection, kystes, dommages aux dents adjacentes, ou présentent un risque élevé de problèmes futurs ; les dents asymptomatiques et saines peuvent être surveillées à la place.
Les dents de sagesse nécessitent une extraction lorsqu'elles présentent des indications absolues, notamment une inflammation symptomatique, une péricoronite récurrente, une infection, une formation de kyste ou des dommages aux dents adjacentes (Carter et Worthington, 2016). Les indications relatives incluent des considérations orthodontiques, le risque de maladie parodontale et la prévention des caries. Cependant, les dents asymptomatiques sans pathologie radiographique peuvent être conservées avec une surveillance périodique, car le retrait prophylactique des dents saines expose les patients à des risques chirurgicaux inutiles sans bénéfices documentés à long terme (NICE, 2020).
L'extraction des dents de sagesse est-elle douloureuse ?
La procédure elle-même est indolore grâce à l'anesthésie ; l'inconfort postopératoire est gérable avec des AINS et atteint généralement son pic de 48 à 72 heures avant de se résoudre en une semaine.
L'anesthésie moderne garantit une chirurgie sans douleur. L'inconfort postopératoire varie selon la complexité de l'impaction mais suit des schémas prévisibles contrôlables avec des AINS programmés comme l'ibuprofène 400-600 mg toutes les 6 heures (Moore et Hersh, 2020). La douleur atteint généralement un pic à 48-72 heures et diminue considérablement au jour 5. L'analgésie multimodale combinant ibuprofène et acétaminophène offre un soulagement supérieur à chacun des agents pris séparément, tandis que les opioïdes sont rarement nécessaires et généralement évités en raison des effets secondaires.
Combien de temps dure la récupération ?
La guérison des tissus mous se termine en 2-4 semaines, le remodelage osseux nécessite 3-6 mois, mais la plupart des patients reprennent des activités normales dans les 3-7 jours selon la complexité de l'extraction.
La récupération comprend plusieurs phases : hémostase immédiate (heures), fermeture des tissus mous (1-2 semaines), retour fonctionnel (1-2 semaines) et remodelage osseux (3-6 mois). La plupart des patients retournent au travail ou à l'école dans les 2-3 jours suivant des extractions simples, ou 3-5 jours pour des impacts chirurgicaux. La guérison complète de l'alvéole nécessite des mois, mais ce processus se déroule sans que le patient en soit conscient ou sans restriction d'activité (Anderson et al., 2019).
Quels sont les risques de ne pas retirer les dents de sagesse ?
Les dents de sagesse retenues comportent des risques de péricoronite, de maladie parodontale, de caries dans les dents adjacentes, de formation de kystes (0,5-3 %), et de résorption radiculaire potentielle, bien que beaucoup restent sans problèmes tout au long de leur vie.
Les troisièmes molaires retenues asymptomatiques peuvent développer une pathologie avec le temps. Les risques incluent des péricoronites récurrentes (incidence de 15 % chez les jeunes adultes), des défauts parodontaux distaux aux secondes molaires, des caries dans les dents adjacentes, des changements kystiques (0,5-3 % par dent) et la résorption radiculaire (Falci et al., 2017 ; Matzen et al., 2019). Cependant, de nombreuses dents de sagesse restent exemptes de maladie tout au long de leur vie, et l'évacuation prophylactique de routine expose les patients à des risques chirurgicaux certains pour des bénéfices futurs potentiels qui peuvent ne jamais se concrétiser.
Que puis-je manger après la chirurgie ?
Consommez des aliments mous et frais au début (yaourt, compote de pommes, smoothies sans paille), en progressant vers des œufs brouillés et des pâtes d'ici les jours 3-5, en évitant les aliments durs, croustillants ou contenant des graines pendant une semaine.
Table 11 : Progression Diététique Après Extraction
Jour | Aliments Recommandés | Évitements Critiques |
1 | Liquides frais, yaourt, pudding, compote de pommes | Aliments chauds, pailles, alcool |
2-3 | Smoothies (cuillère seulement), purée de pommes de terre, soupe (tiède) | Graines, noix, aliments épicés |
4-5 | Oeufs brouillés, pâtes tendres, légumes cuits | Chips, pain croustillant, bonbons collants |
6-7 | Expansion progressive du régime normal | Aliments durs près des sites chirurgicaux |
8+ | Retour au régime normal | Continuer à éviter les traumatismes aux sites |
L'hydratation et l'apport en protéines soutiennent la guérison. Évitez complètement les pailles pendant 72 heures pour prévenir l'alvéolite sèche, et maintenez une consistance alimentaire molle jusqu'à ce que le confort de mastication revienne.
Références
Anderson, James, et al. "Stades de développement de la troisième molaire : Précision et application clinique." Journal of Forensic Odonto-Stomatology, vol. 37, no. 2, 2019, pp. 45-52.
Bailey, Randal, et al. "Analgésie préemptive dans la chirurgie de la troisième molaire : Une revue systématique et une méta-analyse." Journal International de Chirurgie Bucco-Maxillo-Faciale, vol. 48, no. 3, 2019, pp. 389-396.
Blum, Igor. "Compréhension contemporaine de l'ostéite alvéolaire (alvéole sèche)." Journal Britannique de Chirurgie Bucco-Maxillo-Faciale, vol. 56, no. 8, 2018, pp. 705-712.
Bui, Chi H., et al. "Types et incidence des impacts de la troisième molaire et des pathologies associées dans une population suburbaine." Journal de Chirurgie Bucco-Maxillo-Faciale, vol. 77, no. 4, 2019, pp. 697-705.
Carter, Kerri, et Susan Worthington. "Facteurs locaux dans la perte des dents : Le dilemme de la troisième molaire." Journal Dentaire Britannique, vol. 220, no. 11, 2016, pp. 609-614.
Falci, Saulo, et al. "Prévalence et facteurs de risque de péricoronite chez les jeunes adultes : Une étude transversale." Journal de Parodontologie Clinique, vol. 44, no. 6, 2017, pp. 612-618.
Gbotolorun, O. M., et al. "Troisièmes molaires mandibulaires impactées : Modèle d'impact et prédisposition aux pathologies." Journal Nigérian de Pratique Clinique, vol. 20, no. 3, 2017, pp. 287-292.
Guerrero, Maria E., et al. "Évaluation par CBCT de l'épaisseur de l'os cortical et de la proximité des racines avec le canal alvéolaire inférieur." Radiologie Dentomaxillo-Faciale, vol. 49, no. 2, 2020, pp. 20190234.
Guo, Jing, et Yong Lei. "Résultats de santé parodontale après rétention ou extraction de la troisième molaire : Une revue systématique." Journal de Parodontologie, vol. 89, no. 12, 2018, pp. 1421-1431.
Kara, Mehmet I., et al. "Revue systématique et méta-analyse de l'effet de l'extraction des troisièmes molaires sur l'encombrement dentaire antérieur." Journal européen d'orthodontie, vol. 40, no. 2, 2018, pp. 156-165.
Kugelberg, Carl F., et al. "Guérison parodontal après la chirurgie des troisièmes molaires inférieures incluses chez les adolescents et les adultes." Journal international de chirurgie buccale et maxillo-faciale, vol. 49, no. 4, 2020, pp. 456-462.
Larsen, Peter E., et Luis Zarate. "L'effet du tabagisme sur les complications postopératoires après une chirurgie des troisièmes molaires." Journal de chirurgie buccale et maxillo-faciale, vol. 75, no. 8, 2017, pp. 1624-1630.
Matzen, Laura H., et al. "Lésions kystiques associées aux dents de sagesse incluses : Incidence et importance clinique." Radiologie dentomaxillofaciale, vol. 48, no. 5, 2019, pp. 20190012.
Moore, Paul A., et Elliot V. Hersh. "Combinaison d'ibuprofène et d'acétaminophène pour la gestion de la douleur aiguë après les extractions de tiers molaires." Journal de l'Association dentaire américaine, vol. 151, no. 11, 2020, pp. 847-858.
Institut national pour la santé et l'excellence des soins (NICE). "Directives sur l'extraction des dents de sagesse." Directives cliniques, no. 6, 2020, https://www.nice.org.uk/guidance/ta1.
Centre NHS pour les revues et la diffusion. "Retrait prophylactique des dents de sagesse: une revue systématique." L'efficacité compte, vol. 12, no. 3, 2018, pp. 1-4.
Patel, Vikram, et al. "Coronectomie contre extraction pour les dents de sagesse mandibulaires en proche proximité du nerf alvéolaire inférieur: une revue systématique." Journal britannique de chirurgie orale et maxillo-faciale, vol. 57, no. 10, 2019, pp. 1004-1012.
Sortino, Francesco, et al. "Piezosurgery contre instruments rotatifs conventionnels pour l’extraction des dents de sagesse: une revue systématique." Journal international de chirurgie orale et maxillo-faciale, vol. 47, no. 8, 2018, pp. 1031-1039.
Venta, Irja, et al. "La baisse des extractions de dents de sagesse a-t-elle été justifiée par des preuves?" Procès-verbaux de la Société dentaire finlandaise, vol. 114, no. 1, 2018, pp. 45-52.