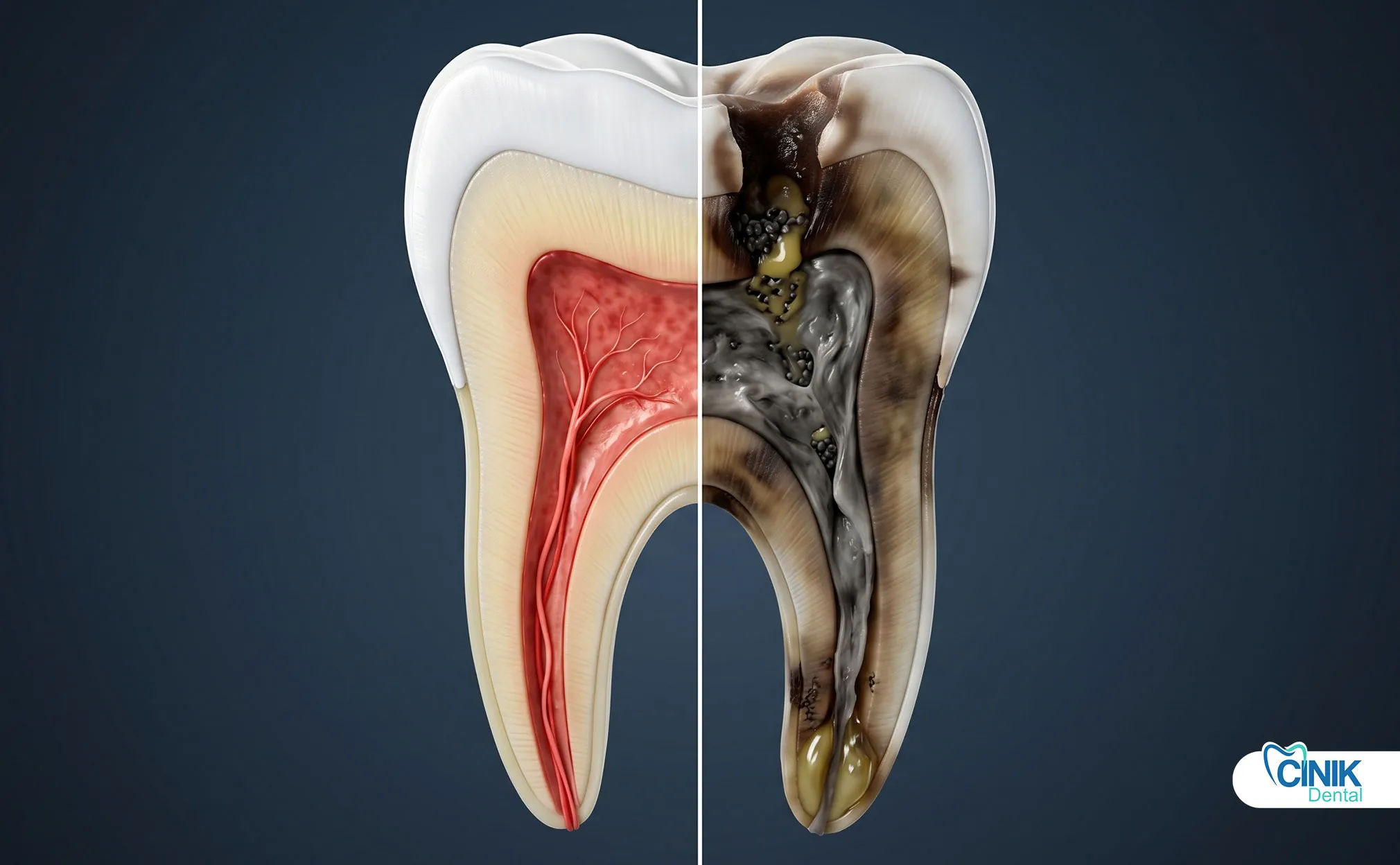
La mort du nerf dentaire (nécrose pulpaire) se produit lorsque la pulpe dentaire, contenant des nerfs et des vaisseaux sanguins, perd sa vitalité en raison d'une infection, d'un traumatisme ou d'une carie, entraînant une douleur potentielle, une décoloration et une infection si elle n'est pas traitée.
Que se passe-t-il lorsque le nerf d'une dent meurt ? (Pathophysiologie)
La pulpe perd son approvisionnement en sang et en oxygène, entraînant une dégradation des tissus, une colonisation bactérienne et une nécrose éventuelle.
Qu'est-ce que la pulpe dentaire et quelle est sa fonction ?
La pulpe dentaire se trouve au centre de votre dent. Ce tissu mou contient des nerfs, des vaisseaux sanguins et du tissu conjonctif. Il maintient votre dent vivante et en bonne santé.
La pulpe remplit trois fonctions critiques. Premièrement, elle maintient la vitalité de la dent en fournissant de l'oxygène et des nutriments par le biais des vaisseaux sanguins. Deuxièmement, elle réagit aux changements de température, à la pression et à la douleur grâce à un vaste réseau nerveux. Troisièmement, elle se défend contre l'invasion bactérienne grâce à des cellules immunitaires qui patrouillent dans la chambre pulpaire (Bergenholtz, 2019).
Pensez à la pulpe comme au cœur de votre dent. Sans elle, la dent devient une coquille vide. La chambre pulpaire s'étend de la couronne jusqu'à travers des canaux étroits dans les racines de la dent. Cette anatomie complexe rend la pulpe vulnérable aux dommages provenant de multiples directions.
Comment se développe la nécrose pulpaire ?
La nécrose pulpaire suit un schéma prévisible. Le processus commence par une pulpite réversible. À ce stade, la pulpe devient enflammée mais peut encore récupérer. Vous ressentez une douleur aiguë en mangeant de la glace ou en buvant du café chaud. Enlevez l'irritant, et la pulpe guérit.
Si l'irritation persiste, la pulpite réversible progresse vers une pulpite irréversible. L'inflammation devient permanente. Les vaisseaux sanguins gonflent et coupent leur propre approvisionnement en sang. La pression augmente à l'intérieur de la chambre pulpaire rigide. Ce stade provoque une douleur intense et persistante qui vous empêche de dormir la nuit.
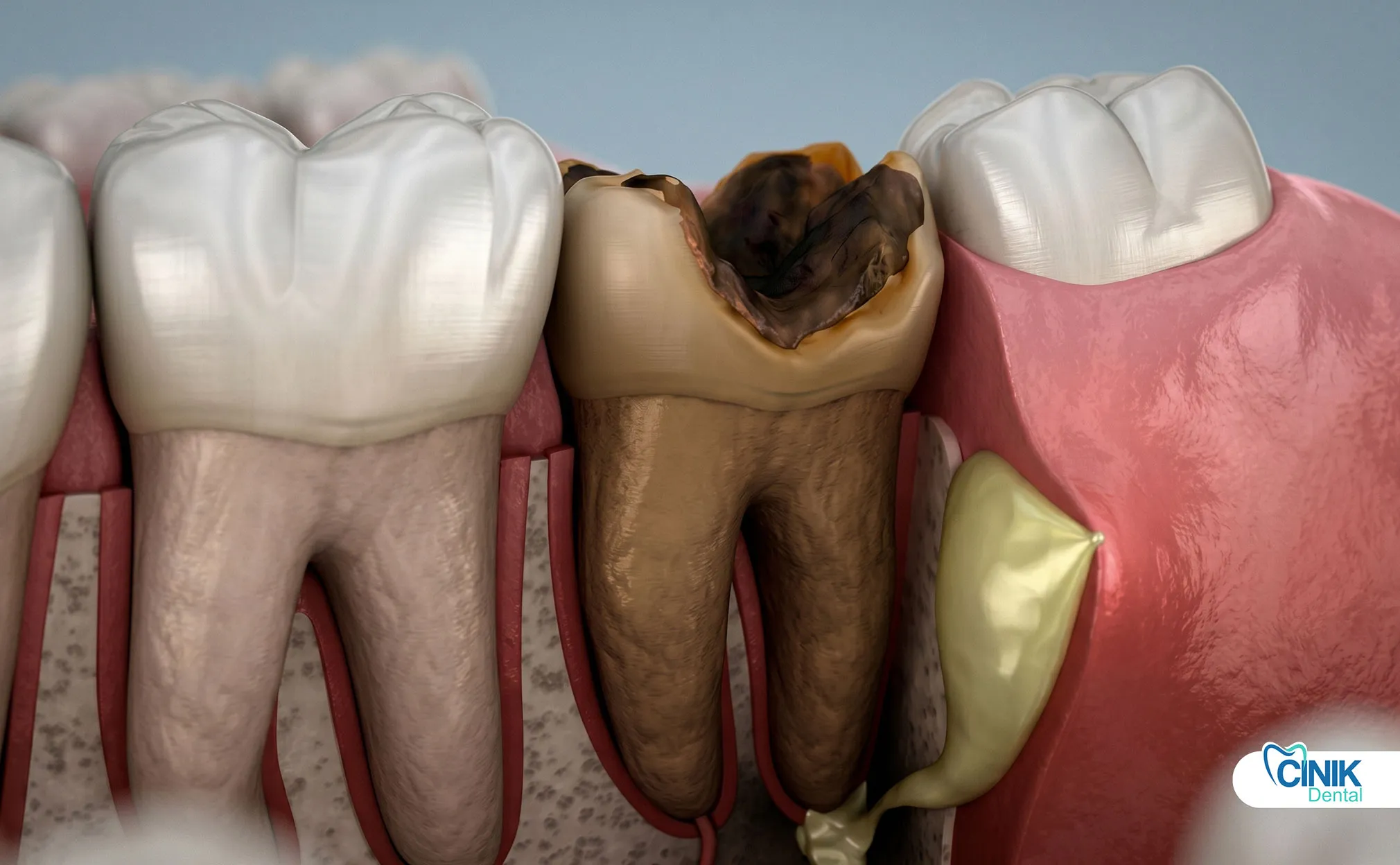
Finalement, l'approvisionnement en sang s'arrête complètement. Le tissu pulpaire meurt. Les bactéries s'installent et se nourrissent du tissu mort. Elles libèrent des toxines qui s'échappent par l'extrémité de la racine. Cela marque le début de la nécrose pulpaire (Taha & Abdellatif, 2021).
Pourquoi les dents mortes peuvent-elles encore causer de la douleur ?
De nombreux patients se sentent confus. Ils demandent : "Si le nerf est mort, pourquoi ma dent fait-elle encore mal ?"
La réponse réside dans les tissus entourant la dent. La pulpe morte ne ressent plus la douleur. Cependant, l'infection se propage à l'os et aux ligaments autour de l'extrémité de la racine. Ces tissus contiennent de nombreux nerfs vivants. Ils crient en protestation alors que le pus s'accumule et que la pression augmente.
Cela explique pourquoi certaines dents nécrotiques provoquent une douleur intense tandis que d'autres n'en provoquent aucune. La douleur dépend de la propagation de l'infection au-delà de la dent elle-même.
Qu'est-ce qui cause la mort du nerf dentaire ?
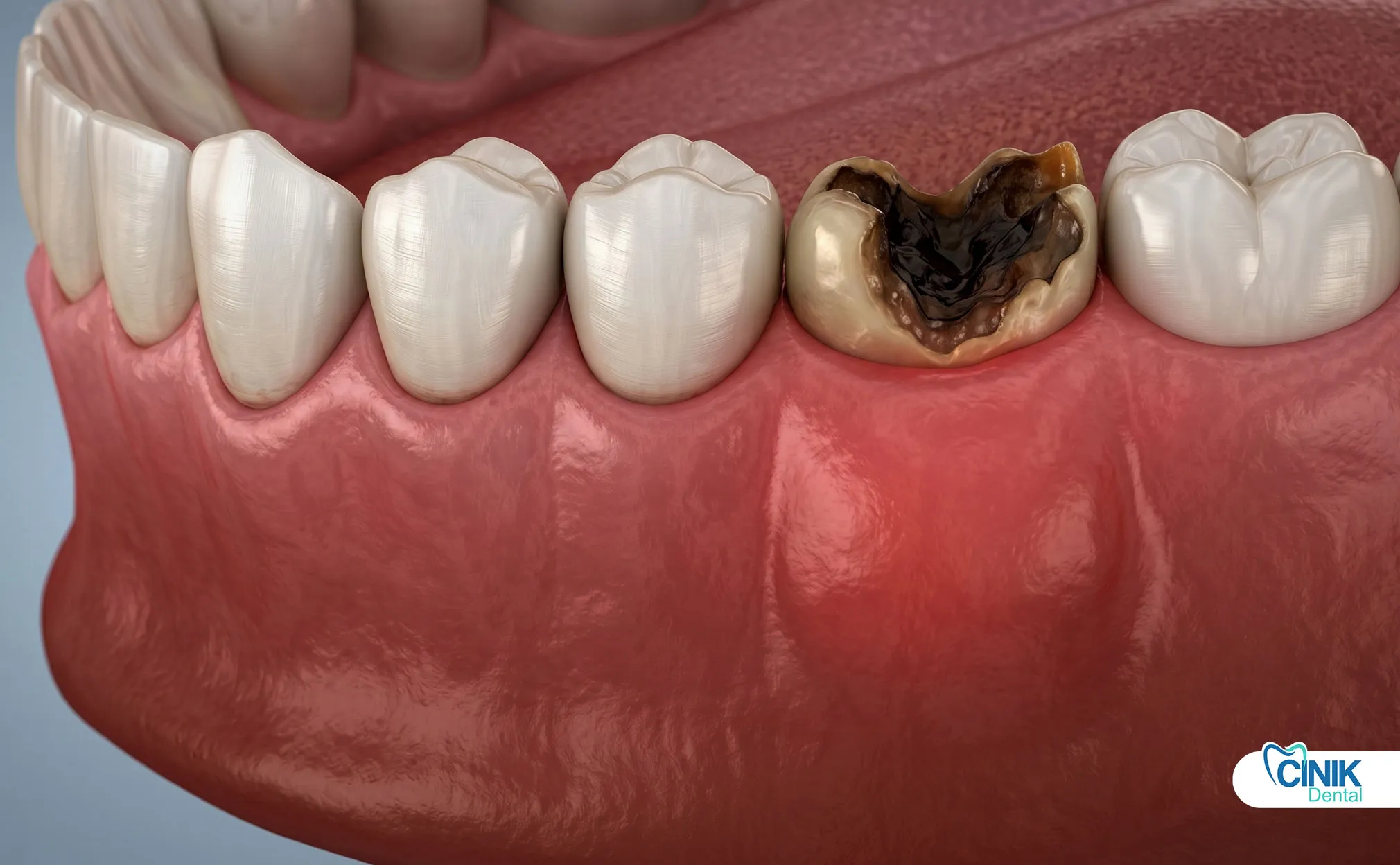
Les causes les plus courantes sont la carie profonde, le traumatisme, les fissures et les procédures dentaires répétées permettant aux bactéries d'atteindre la pulpe.
Causes principales
Carie dentaire profonde : Les caries causent la plupart des cas de nécrose pulpaire. Les bactéries rongent l'émail et la dentine. Elles atteignent la pulpe et déclenchent une inflammation. Plus la carie est profonde, plus le risque est élevé. Une petite carie de surface met des mois ou des années à atteindre la pulpe. Une fois que les bactéries pénètrent dans la chambre pulpaire, la nécrose devient probable (Ricucci et al., 2018).
Traumatisme dentaire : Un coup au visage peut tuer instantanément un nerf dentaire. Les blessures sportives, les accidents de voiture et les chutes endommagent les vaisseaux sanguins entrant dans la racine de la dent. Même sans fissures visibles, l'approvisionnement sanguin interne échoue. Le traumatisme peut provoquer une nécrose immédiate ou une mort retardée des mois plus tard.
Dents fissurées ou fracturées : Les fissures créent des autoroutes pour les bactéries. Elles irritent également directement la pulpe. Les fractures verticales de la racine condamnent souvent la dent à la nécrose. Les patients qui grincent des dents font face à des risques plus élevés de fissures menant à la mort de la pulpe.
Restaurations échouées : De grands plombages et des travaux dentaires répétés stressent la pulpe. Chaque épisode de forage provoque une inflammation. Au fil du temps, ce traumatisme cumulatif épuise la capacité de récupération de la pulpe. Les vieux plombages avec des espaces permettent aux bactéries de fuir en dessous.
Facteurs secondaires et contributifs
Maladie des gencives : La maladie parodontal crée des poches profondes autour des racines des dents. Les bactéries voyagent de ces poches vers la pulpe à travers des canaux latéraux. Ce chemin provoque la nécrose même dans les dents sans caries.
Usure de l'émail : Un brossage agressif, des boissons acides et le grincement des dents éliminent l'émail protecteur. Un émail fin permet une pénétration bactérienne plus rapide. Le bruxisme crée également des micro-fissures qui abritent des bactéries.
Mauvaise hygiène bucco-dentaire : Des charges bactériennes élevées dans la bouche augmentent le risque de caries. L'accumulation de plaque produit des acides qui dissolvent la structure dentaire. Plus il y a de bactéries présentes, plus la décomposition progresse rapidement vers la pulpe.
Facteurs systémiques : Le tabagisme réduit le flux sanguin vers les tissus buccaux. Le diabète altère les réponses immunitaires. Les deux conditions ralentissent la guérison et augmentent le risque de nécrose. Certains médicaments affectent également la santé buccale et la vitalité de la pulpe.
Facteurs de risque
Facteur de risque | Pourquoi c'est important | Stratégie de prévention |
Caries non traitées | Les bactéries atteignent la pulpe avec le temps | Placement précoce de la restauration |
Canal radiculaire précédent | Dent déjà compromise | Surveillance régulière |
Grandes restaurations existantes | Plus de structure dentaire perdue | Remplacement avant défaillance |
Régime riche en sucre | Favorise les bactéries causant la carie | Modification du régime alimentaire |
Antécédents de traumatisme | Apport sanguin déjà endommagé | Utilisation de protège-dents |
Quels sont les symptômes d'un nerf dentaire mort ?
Les symptômes varient d'une douleur sévère à aucune douleur, incluant souvent une décoloration, un gonflement ou une infection.
Symptômes précoces (nerf mourant)
Votre corps envoie des signaux d'alerte avant que le nerf ne meure complètement. Faites attention à ces signes précoces.
Sensibilité à la température : Vous ressentez une douleur aiguë en buvant du café chaud ou en mangeant de la glace. La douleur persiste plusieurs secondes après la fin du stimulus de température. Cela diffère de la sensibilité normale qui s'arrête immédiatement.
Douleur spontanée : La dent fait mal sans aucun déclencheur. Vous vous réveillez la nuit avec une douleur lancinante. Cela indique une pulpite irréversible se dirigeant vers la nécrose.
Inconfort à la mastication : La pression sur la dent provoque de la douleur. Les ligaments autour de la racine de la dent deviennent enflammés. Vous commencez à mâcher de l'autre côté de votre bouche pour éviter la dent douloureuse.
Symptômes avancés (dent nécrotique)
Une fois que le nerf meurt, de nouveaux symptômes apparaissent.
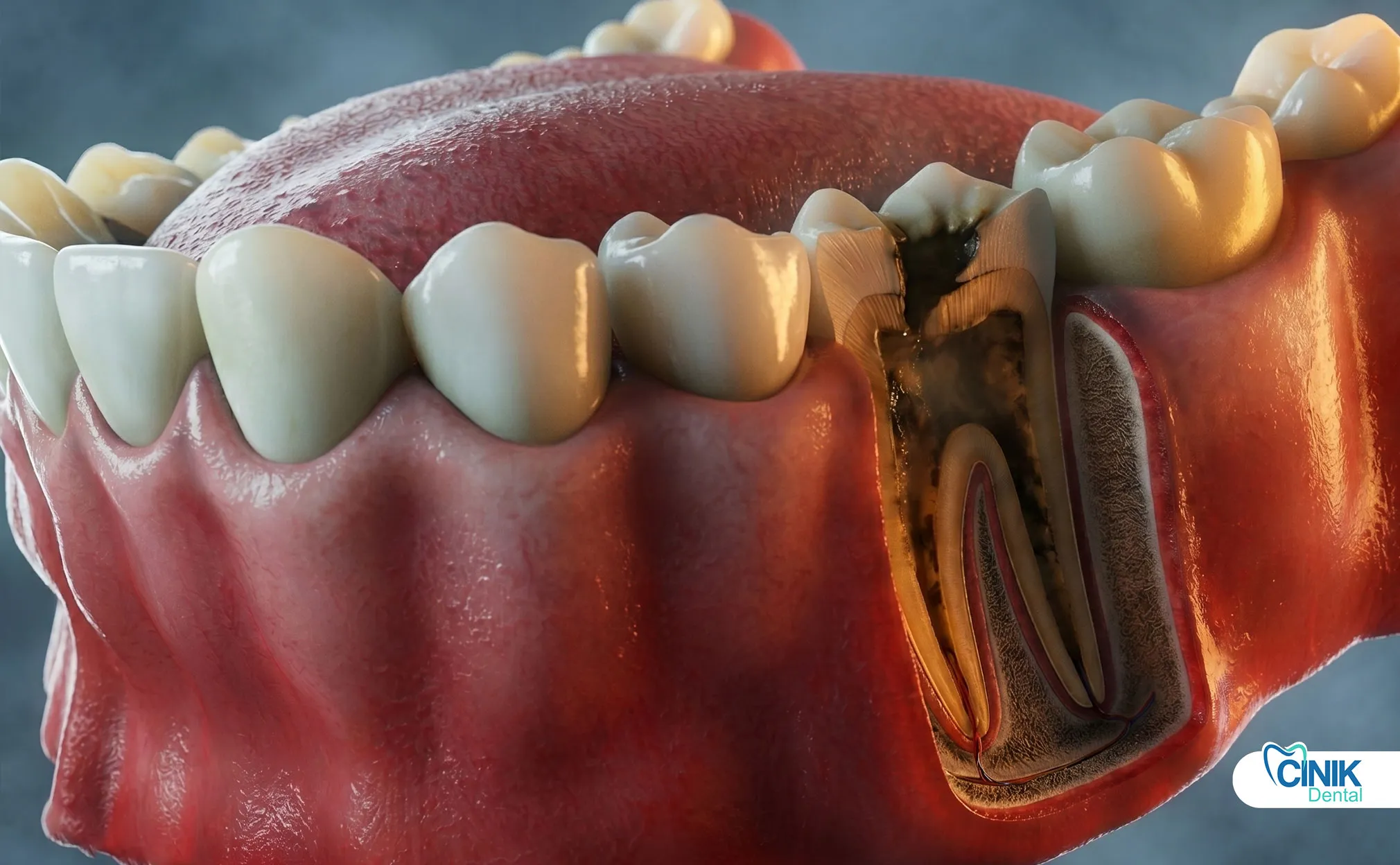
Décoloration de la dent : La dent devient grise, brune ou noire. Cela se produit parce que les cellules sanguines mortes se décomposent à l'intérieur de la dent. La décoloration apparaît généralement deux à trois semaines après la mort du nerf. Les dents de devant montrent cela de manière plus évidente (Plotino et al., 2017).
Douleur persistante : La douleur change de caractère. Au lieu d'une sensibilité aiguë, vous ressentez une douleur sourde et lancinante. La douleur peut aller et venir à mesure que la pression de l'infection augmente et diminue.
Mauvais goût ou odeur : Le pus s'écoulant de la dent crée un goût désagréable. Vous pouvez remarquer une mauvaise haleine qui ne s'améliore pas avec le brossage. Cela indique une infection active.
Gonflement des gencives : Une bosse ressemblant à un bouton apparaît sur les gencives près de la racine de la dent. Ce "furoncle gingival" représente un chemin de drainage pour le pus. En appuyant dessus, vous pouvez libérer un liquide au goût désagréable.
Cas asymptomatiques
Toutes les dents mortes ne provoquent pas de douleur. Certains patients ne ressentent rien du tout. Le nerf meurt silencieusement. L'infection se propage lentement sans déclencher les récepteurs de douleur. Les dentistes découvrent souvent ces cas lors de radiographies de routine. L'image montre une zone sombre autour de l'extrémité de la racine indiquant une perte osseuse due à une infection chronique.
Cette progression silencieuse rend les contrôles dentaires réguliers essentiels. Attendre la douleur signifie attendre trop longtemps.
Comment le décès du nerf dentaire est-il diagnostiqué ?
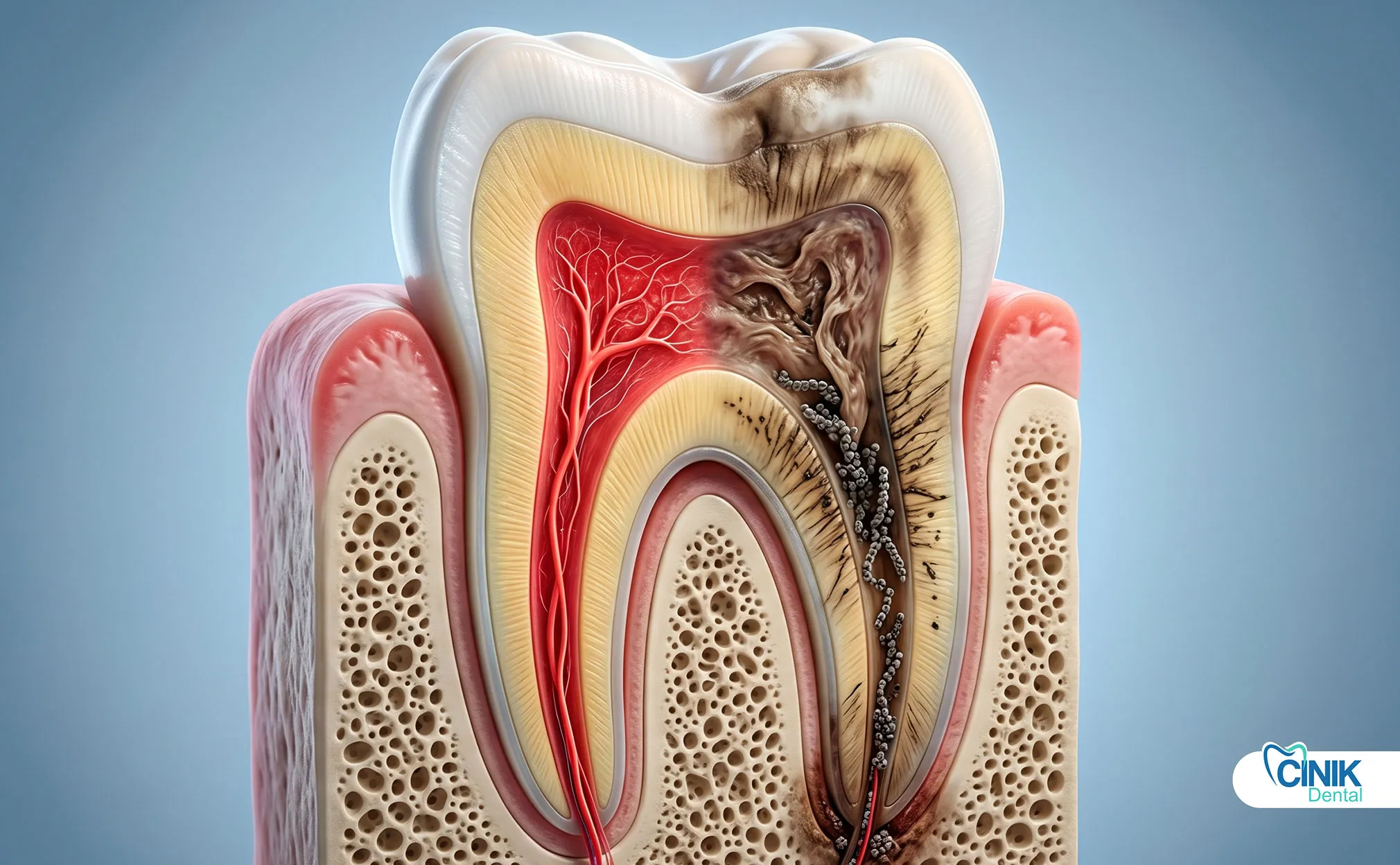
Le diagnostic implique un examen clinique, des tests de vitalité et une imagerie radiographique.
Examen Clinique
Votre dentiste commence par une inspection visuelle. Il recherche des changements de couleur dans la dent. Il vérifie s'il y a un gonflement ou un drainage sur les gencives. Il tape sur la dent avec un instrument dentaire. Une dent nécrotique se sent souvent différente, soit plus sensible, soit complètement insensible à la percussion.
Le dentiste examine également les dents voisines. Cela aide à déterminer exactement quelle dent cause le problème. La douleur peut se référer à d'autres zones, rendant l'identification de la source délicate.
Tests Diagnostiques
Test Thermique : Le dentiste applique du froid ou de la chaleur sur la dent. Une dent saine réagit rapidement. La sensation s'estompe en quelques secondes. Une dent nécrotique ne montre aucune réponse. Une dent enflammée montre une douleur exagérée et persistante.
Test de Pulpe Électrique : Cet appareil envoie un léger courant électrique à travers la dent. Les nerfs vivants réagissent avec une sensation de picotement. Les nerfs morts ne ressentent rien. Ce test fonctionne mieux sur les dents sans restaurations métalliques.
Radiographies : Les rayons X révèlent ce que les yeux ne peuvent pas voir. Ils montrent des zones sombres autour des pointes des racines indiquant une destruction osseuse due à une infection. Ils révèlent une carie profonde approchant de la pulpe. Ils identifient des fissures qui s'étendent sous la ligne des gencives. Les radiographies numériques réduisent l'exposition aux radiations tout en fournissant des images détaillées (Cotti & Campisi, 2020).
Diagnostic Différentiel
Les dentistes doivent distinguer plusieurs conditions avec des symptômes similaires :
Condition | État du Nerf | Différenciateur Clé | Traitement |
Pulpite réversible | Vivant | La douleur s'arrête immédiatement lorsque le stimulus est retiré | Obturation |
Pulpite irréversible | En train de mourir | Douleur persistante, épisodes spontanés | Traitement de canal |
Nécrose pulpaire | Mort | Aucune réponse aux tests de vitalité | Traitement de canal ou extraction |
ABCÈS PARODONTAL | Variable | Poches gingivales profondes, localisation de la douleur différente | Traitement parodontal |
Que se passe-t-il si une dent morte n'est pas traitée ?
La nécrose non traitée entraîne une infection, un abcès, une perte osseuse et d'éventuelles complications systémiques.
Complications locales
ABCÈS DENTAIRE : L'infection forme une poche de pus à l'extrémité de la racine. La pression augmente jusqu'à ce que le pus trouve un chemin d'évacuation. Il peut s'écouler à travers les gencives ou dans les tissus environnants. Les abcès provoquent une douleur intense et un gonflement facial.
Perte osseuse : Une infection chronique détruit l'os qui maintient la dent. Les radiographies montrent des zones sombres en expansion autour de la racine. Une perte osseuse avancée rend impossible la sauvegarde de la dent. La dent se desserre et peut tomber.
Fracture dentaire : Les dents mortes deviennent cassantes. Sans l'humidité de la pulpe, la dentine se dessèche. La dent se fissure plus facilement sous les forces de mastication. Une fracture verticale nécessite souvent une extraction.
Risques systémiques
L'infection reste rarement localisée. Les bactéries pénètrent dans la circulation sanguine. Elles se déplacent vers d'autres parties du corps.
Propagation vers la mâchoire et les sinus : Les infections des dents inférieures se propagent dans l'os de la mâchoire. Les infections des dents supérieures atteignent les sinus maxillaires. Les infections des sinus provoquent des douleurs et une pression faciales. Les infections de la mâchoire menacent la perméabilité des voies respiratoires dans les cas graves.
Risque de sepsis : Bien que rare, les infections dentaires peuvent provoquer un sepsis mettant la vie en danger. La réponse écrasante de votre corps à l'infection endommage plusieurs organes. Les personnes ayant un système immunitaire affaibli sont confrontées à des risques plus élevés (Lockhart et al., 2019).
Impact de l'infection chronique
Les infections de longue date créent une inflammation constante de bas grade. Cela affecte la santé globale. La recherche lie les infections buccales chroniques aux maladies cardiaques et aux complications du diabète. Le microbiome oral devient déséquilibré. Les bactéries nuisibles dominent. Cela augmente les risques de nouvelles caries et de maladies des gencives.
Comment est traité la mort du nerf dentaire ?
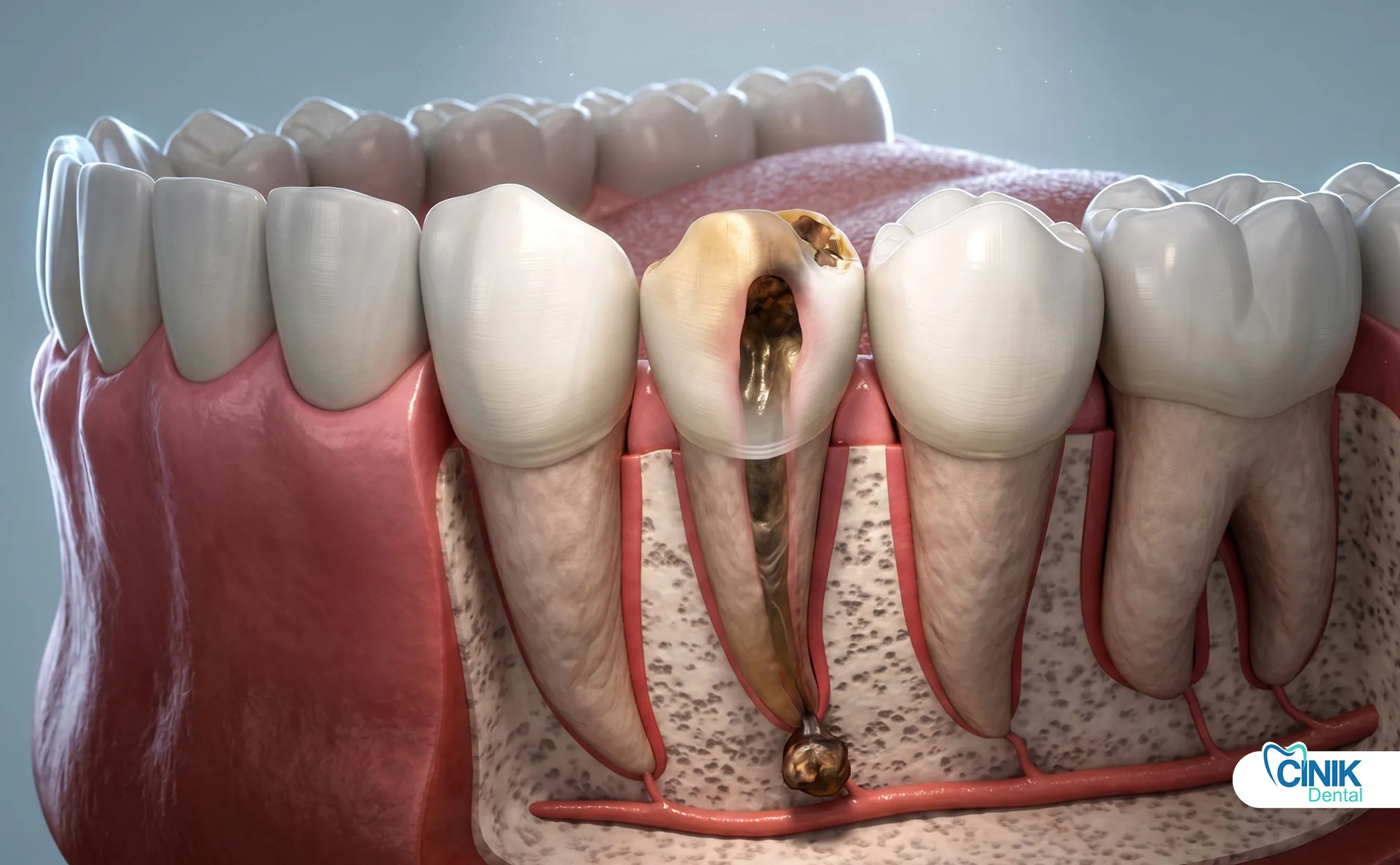
Le traitement comprend une thérapie de canal radiculaire ou une extraction selon la gravité.
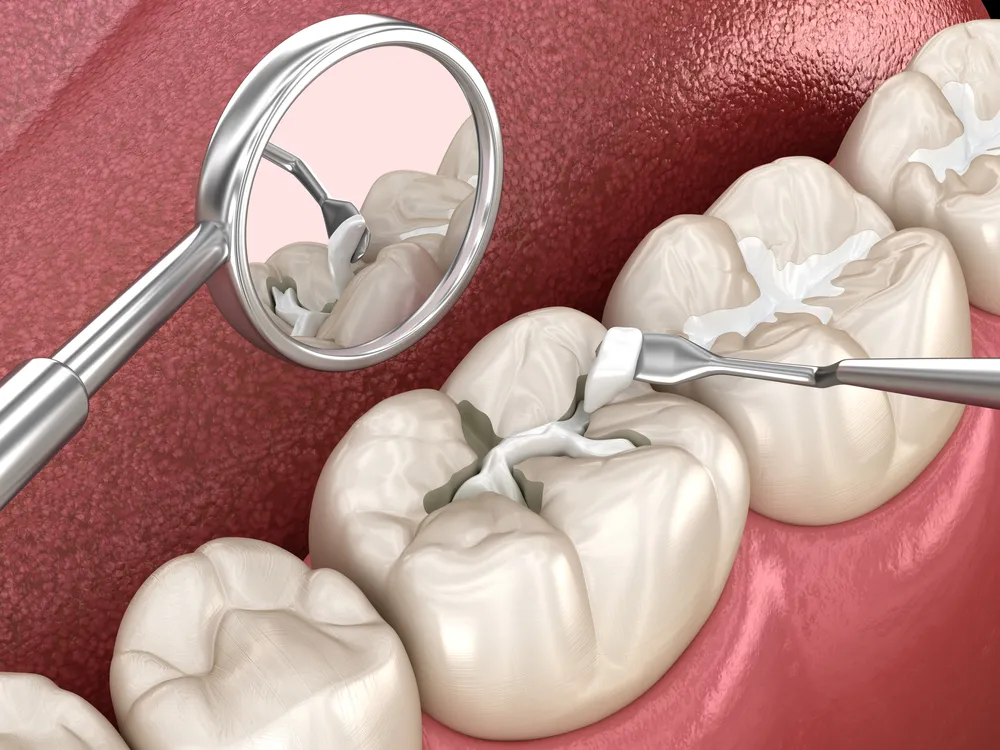
Traitement de canal radiculaire (Norme d'or)
La thérapie de canal radiculaire sauve la plupart des dents nécrotiques. La procédure enlève la pulpe morte. Elle élimine la source de l'infection. Elle vous permet de conserver votre dent naturelle.
Étape 1 : Accès et retrait : Le dentiste crée une ouverture à travers la couronne de la dent. Il retire le tissu pulpaire nécrotique à l'aide d'instruments spécialisés. Il nettoie l'ensemble du système canalique.
Étape 2 : Désinfection : Les solutions d'irrigation éliminent les bactéries des canaux. Le dentiste façonne les canaux pour recevoir le matériau de remplissage. Cette étape détermine le succès du traitement. Une désinfection approfondie prévient la réinfection.
Étape 3 : Scellement : Le dentiste remplit les canaux propres avec de la gutta-percha, un matériau semblable au caoutchouc. Il scelle la cavité d'accès avec un remplissage temporaire ou permanent.
Étape 4 : Restauration : La plupart des dents ayant subi un traitement de canal ont besoin de couronnes. La couronne protège la dent affaiblie contre les fractures. Elle restaure la fonction de mastication normale. Sans couronne, la dent peut se fissurer et nécessiter une extraction (Siqueira & Rôças, 2020).
Extraction dentaire
Certaines dents ne peuvent pas être sauvées. L'extraction devient nécessaire lorsque :
La dent a une fracture verticale de la racine
La perte osseuse dépasse 50 % du soutien radiculaire
La dent ne peut pas être correctement restaurée
Le traitement de canal radiculaire échoue à plusieurs reprises
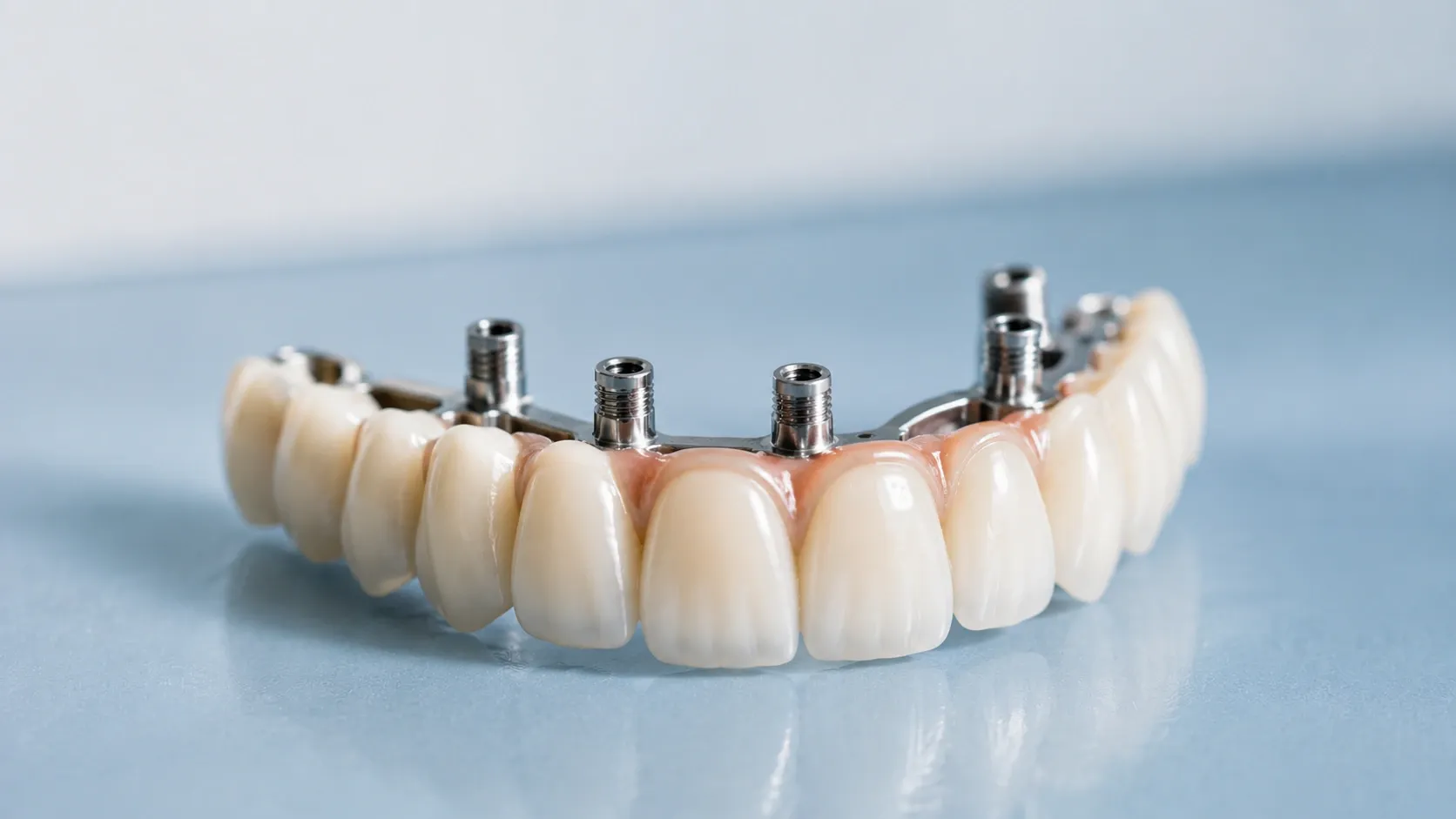
Après extraction, vous avez besoin d'un remplacement dentaire. Les options incluent des implants dentaires, des bridges ou des prothèses partielles. Les implants offrent la fonction et l'apparence les plus naturelles. Ils préservent également la densité de l'os de la mâchoire.
Traitements Adjoints
Antibiotiques : Les dentistes prescrivent des antibiotiques lorsque l'infection se propage au-delà de la dent. Ils réduisent le gonflement et contrôlent les symptômes systémiques. Cependant, les antibiotiques seuls ne guérissent pas la nécrose pulpaire. La pulpe morte reste un réservoir bactérien. Un traitement définitif nécessite un traitement de canal ou une extraction.
Gestion de la Douleur : Les médicaments en vente libre contrôlent l'inconfort post-traitement. L'ibuprofène réduit à la fois la douleur et l'inflammation. L'acétaminophène apporte un soulagement supplémentaire. La plupart des patients reprennent des activités normales dans les 24 heures.
Une Dent Morte Peut-elle Être Sauvegardée ?
Oui, la plupart des dents nécrotiques peuvent être préservées avec un traitement de canal radiculaire effectué à temps.
Facteurs de Pronostic
Plusieurs facteurs déterminent si une dent nécrotique survit à long terme :
Étendue de l'Infection : Une infection limitée confinée à la chambre pulpaire offre le meilleur pronostic. L'infection se propageant dans l'os environnant complique le traitement. De grands abcès nécessitent des périodes de guérison plus longues.
Implication Osseuse : Les dents avec une perte osseuse minimale répondent bien au traitement. Une destruction osseuse avancée compromet la stabilité de la dent. La dent peut nécessiter une extraction malgré un traitement de canal radiculaire réussi.
Moment du Traitement : Une intervention précoce prévient les complications. Un retard permet à l'infection de se propager. Cela réduit le soutien osseux. Cela augmente le risque de fracture. Un traitement rapide permet de sauver plus de dents.
Emplacement de la Dent : Les dents de devant ont des canaux simples et droits. Elles se traitent de manière plus prévisible que les molaires avec des canaux multiples et courbés. Cependant, les techniques modernes gèrent avec succès l'anatomie complexe.
Taux de Réussite
La recherche démontre des taux de réussite élevés pour le traitement de canal radiculaire sur les dents nécrotiques :
Délai | Taux de Réussite | Étude |
2 ans | 94% | Ng et al. (2011) |
4 ans | 91% | Ng et al. (2011) |
6-8 ans | 86% | Ng et al. (2011) |
10+ ans | 83% | Salehrabi & Rotstein (2004) |
Le succès signifie que la dent reste fonctionnelle sans douleur ni signes d'infection. Les échecs se produisent généralement au cours des deux premières années. Après cela, les dents traitées fonctionnent de manière fiable pendant des décennies.
Facteurs améliorant le succès :
Nettoyage complet des canaux
Remplissage radiculaire de qualité
Placement de couronne en temps voulu
Bonne hygiène buccale
Comment prévenir la mort du nerf dentaire ?
La prévention se concentre sur la gestion précoce des caries, la protection contre les traumatismes et une bonne hygiène buccale.
Stratégies préventives
Contrôles dentaires réguliers : Visitez votre dentiste tous les six mois. Les nettoyages professionnels éliminent la plaque que vous manquez à la maison. Les examens détectent les caries tôt. De petits plombages préviennent l'exposition de la pulpe. Les radiographies révèlent les caries entre les dents que les yeux ne peuvent pas voir.
Traitement précoce des caries : Ne pas attendre les douleurs dentaires. Traitez les caries lorsqu'elles sont petites et superficielles. Un simple plombage coûte moins cher qu'un traitement de canal. Il préserve plus de structure dentaire naturelle. Il élimine le risque de nécrose pulpaire provenant de cette carie.
Garde-bouche : Les athlètes ont besoin de garde-bouches sur mesure. Ceux-ci absorbent les forces d'impact qui fissurent les dents et tuent les nerfs. Les personnes qui grincent des dents ont besoin de protège-dents de nuit. Ceux-ci préviennent les fissures et l'usure qui mènent à l'exposition de la pulpe.
Hygiène buccale appropriée : Se brosser les dents deux fois par jour avec un dentifrice fluoré. Passer la soie dentaire entre les dents quotidiennement. Le fluor renforce l'émail contre les attaques acides. Une technique appropriée élimine la plaque de toutes les surfaces dentaires. Les brosses à dents électriques améliorent l'efficacité du nettoyage pour de nombreuses personnes.
Importance de l'intervention précoce
Traitez la pulpite avant qu'elle ne devienne nécrose. La pulpite réversible vous avertit d'agir. La douleur aiguë avec des boissons froides signale une inflammation. Éliminez la cause, et la pulpe se rétablit. Attendez, et l'inflammation devient irréversible.
Surveillez les dents précédemment restaurées. Les grandes obturations vieillissent et fuient. Des fissures se développent autour des anciennes restaurations. Des examens réguliers détectent ces problèmes tôt. Les restaurations de remplacement préviennent l'invasion bactérienne.
Mort du nerf dentaire vs autres conditions dentaires
La nécrose pulpaire diffère de la pulpite réversible et de la maladie des gencives en termes de gravité et de besoins de traitement.
Comprendre les différences entre les conditions dentaires vous aide à reconnaître quand vous avez besoin de soins urgents :
Condition | État du nerf | Caractéristiques de la douleur | Traitement requis | Urgence |
Pulpite réversible | Vivant, enflammé | Aigu, bref, dépendant du stimulus | Obturation ou désensibilisation | Routine |
Pulpite irréversible | En train de mourir | Persistante, spontanée, sévère | Traitement de canal ou extraction | Urgent |
Nécrose pulpaire | Mort | Variable, peut être indolore | Traitement de canal ou extraction | Semi-urgent |
Maladie parodontal | Variable | Douleur focalisée sur les gencives, douleur à la mastication | Nettoyage en profondeur, chirurgie | Varie |
Abcès dentaire | Généralement mort | Battement, enflé, signes systémiques | Drainage + antibiotiques + traitement définitif | Urgence |
Distinction clé : La pulpite réversible représente un avertissement. La nécrose pulpaire représente un échec à tenir compte de cet avertissement. Les traitements diffèrent considérablement en complexité, coût et préservation de la dent.
Questions Fréquemment Posées
Une Dent Morte Fait-Elle Toujours Mal ?
Non. De nombreuses dents nécrotiques ne causent aucune douleur. Le nerf meurt, donc il ne peut pas transmettre de signaux de douleur. Cependant, l'infection continue de se propager silencieusement. Finalement, la douleur revient lorsque l'infection affecte les tissus environnants. Certaines personnes ne ressentent jamais de douleur malgré une infection avancée. Des radiographies dentaires régulières détectent ces cas silencieux.
Une Dent Morte Peut-Elle Guérir Toute Seule ?
Non. Le tissu pulpaire nécrotique ne peut pas se régénérer. L'apport sanguin ne se rétablit pas spontanément. Les bactéries continuent de coloniser le tissu mort. L'infection s'aggrave sans traitement. L'intervention professionnelle reste la seule solution. Les antibiotiques apportent un soulagement temporaire des symptômes mais ne guérissent pas la condition sous-jacente.
Combien de Temps Une Dent Morte Peut-Elle Rester Non Traité ?
Le temps varie considérablement. Certaines dents nécrotiques restent asymptomatiques pendant des mois ou des années. D'autres développent des infections aiguës en quelques semaines. Vous ne pouvez pas prédire quel chemin votre dent prendra. Le retard augmente le risque de complications graves. L'infection se propage aux os et aux tissus mous. Le traitement devient plus complexe et coûteux. Les chances de survie de la dent diminuent.
Le Traitement de Canal Radiculaire Est-Il Douloureux ?
La thérapie moderne de canal radiculaire cause un inconfort minimal. L'anesthésie locale engourdit complètement la dent. Vous ressentez une pression mais pas de douleur. La douleur après le traitement ressemble à un bleu. Elle dure un à deux jours. Les médicaments en vente libre gèrent cela efficacement. La procédure soulage la douleur sévère de la nécrose pulpaire. Les patients rapportent que les canaux radiculaires font moins mal que le mal de dent qui les a précédés.
Une Dent Morte Peut-Elle Devenir Noire ?
Oui. La décoloration représente un signe classique de nécrose pulpaire. Les cellules sanguines se décomposent à l'intérieur de la dent après la mort du nerf. L'hémoglobine libère des composés de fer. Ceux-ci tachent la dentine de l'intérieur. La dent apparaît grise, brune ou noire selon les produits de décomposition. Les dents de devant montrent cela de manière plus évidente. Le blanchiment interne peut éclaircir la dent après le traitement de canal radiculaire.
Conclusion : Pourquoi le Diagnostic Précoce Est-Il Important
La mort du nerf dentaire est évitable et traitable, mais les retards augmentent le risque d'infection, de perte de dent et de complications systémiques.
La mort du nerf dentaire progresse à travers des étapes prévisibles. Votre corps fournit des signes d'alerte. Une sensibilité aiguë signale une pulpite réversible. Une douleur persistante signale des dommages irréversibles. La décoloration confirme la mort du nerf. Chaque étape offre des opportunités d'intervention.
Un diagnostic précoce sauve des dents. De petits plombages préviennent les canaux radiculaires. Des canaux radiculaires en temps opportun préviennent les extractions. Des visites dentaires régulières détectent les problèmes avant le début des symptômes. La dentisterie moderne préserve les dents naturelles plus longtemps que jamais.
La prévention coûte moins cher que le traitement. Une bonne hygiène buccale, des contrôles réguliers et un traitement rapide des caries protègent votre pulpe. Les protège-dents préviennent la nécrose liée aux traumatismes. Ces mesures simples maintiennent votre sourire naturel toute votre vie.
Si vous soupçonnez un nerf dentaire mort, prenez rendez-vous pour un examen dentaire immédiatement. N'attendez pas la douleur. Ne comptez pas sur le fait que le problème se résolve de lui-même. L'évaluation professionnelle détermine le meilleur plan d'action. Avec des soins appropriés, même les dents nécrotiques peuvent fonctionner normalement pendant des décennies.
Vos dents vous servent au quotidien. Investissez dans leur soin. Protégez leur pulpe. Préservez votre santé buccale pour une vie de sourires confiants.
Références
Bergenholtz, Gunnar. "Mécanismes pathogènes dans la maladie pulpaire." Journal of Endodontics, vol. 45, no. 9, 2019, pp. S26-S31.
Cotti, Elisabetta, et Giovanni Campisi. "Techniques radiographiques avancées pour la détection des lésions osseuses." Endodontic Topics, vol. 24, no. 1, 2020, pp. 77-91.
Lockhart, Peter B., et al. "Mauvaise santé buccale comme facteur de risque pour la bactériémie liée à l'endocardite infectieuse." Journal of the American Dental Association, vol. 150, no. 4, 2019, pp. 286-294.
Ng, Yuan-Ling, et al. "Résultat du traitement endodontique primaire : Revue systématique de la littérature - Partie 1. Effets des caractéristiques de l'étude sur la probabilité de guérison." International Endodontic Journal, vol. 44, no. 10, 2011, pp. 891-902.
Plotino, Gianluca, et al. "Décoloration des dents après traitement endodontique : Une revue." Journal of Endodontics, vol. 43, no. 9, 2017, pp. 1467-1475.
Ricucci, Domenico, et al. "Corrélation entre les diagnostics cliniques et histologiques de la pulpe." Journal of Endodontics, vol. 44, no. 11, 2018, pp. 1685-1691.
Salehrabi, Reza, et Ilan Rotstein. "Résultats du traitement endodontique dans une grande population de patients aux États-Unis : Une étude épidémiologique." Journal of Endodontics, vol. 30, no. 12, 2004, pp. 846-850.
Siqueira, José F., et Isabela N. Rôças. "Le microbiome dans la périodontite apicale : Cibler l'étiologie microbienne des infections des canaux radiculaires." Journal of Oral Microbiology, vol. 12, no. 1, 2020, pp. 1-15.
Taha, Nasser A., et Abeer Abdellatif. "Comparaison de la précision de la radiographie périapicale et de la tomographie par faisceau conique dans le diagnostic de la pathologie périapicale." Australian Endodontic Journal, vol. 47, no. 1, 2021, pp. 110-118.