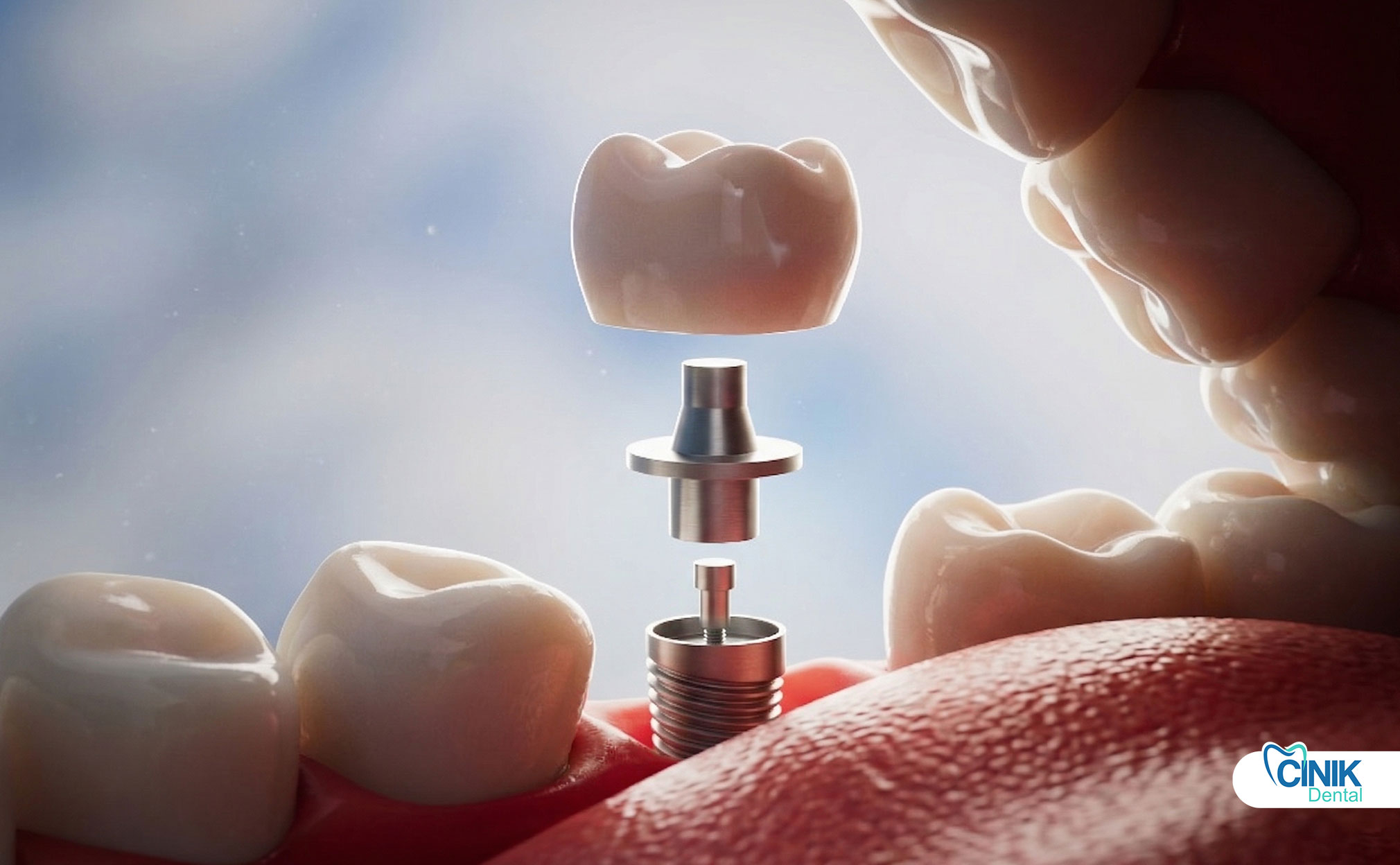
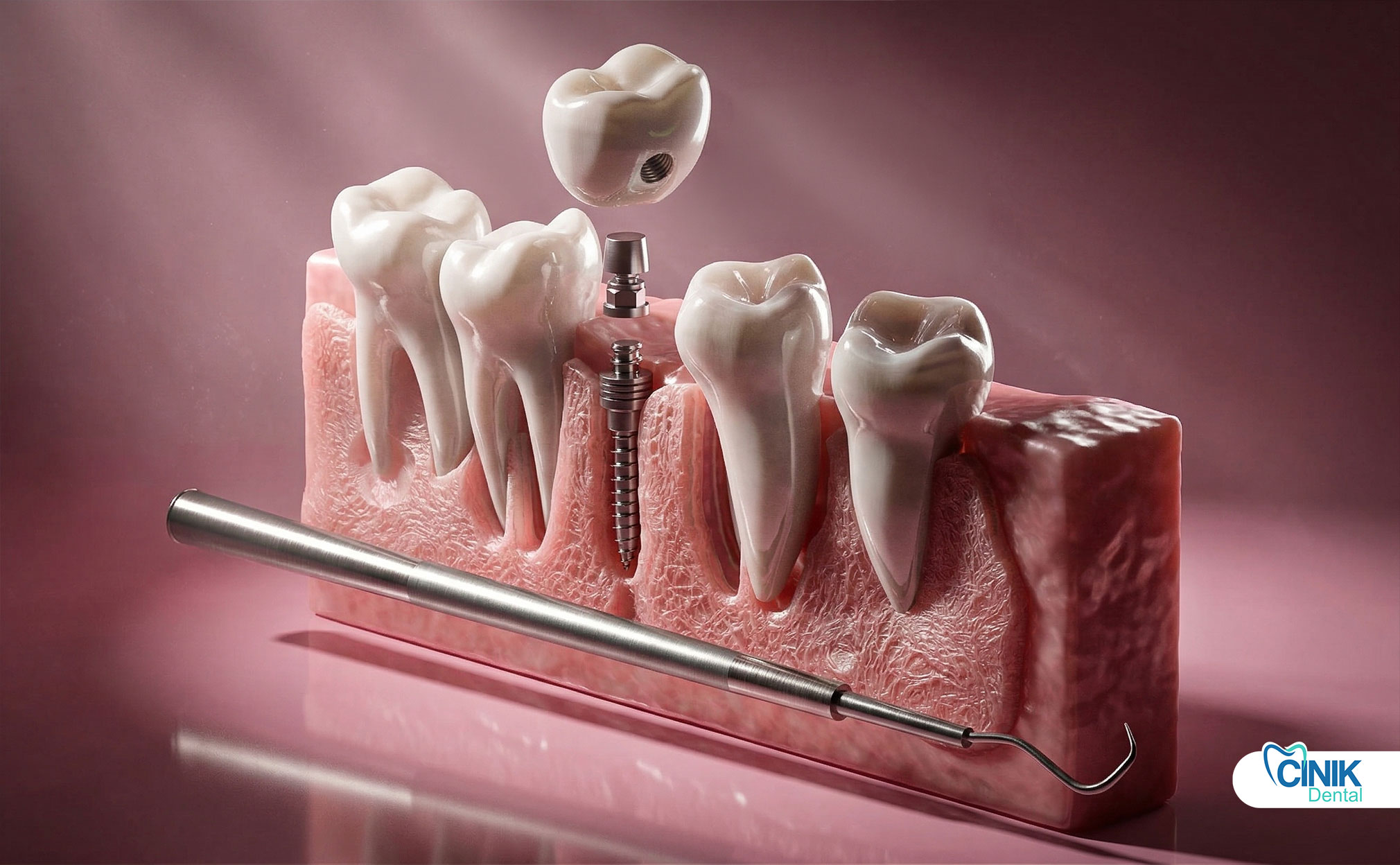
Un pilier d'implant dentaire est un composant de connexion qui relie le dispositif d'implant (dans l'os) à la restauration prothétique telle qu'une couronne, un bridge ou une prothèse dentaire. Il sert d'élément intermédiaire essentiel qui transfère les forces de mastication, maintient l'architecture des tissus mous et assure la stabilité à long terme de l'ensemble du système d'implant.
Qu'est-ce qu'un pilier d'implant dentaire en implantologie ?
C'est la structure intermédiaire qui fournit la rétention, la stabilité et le transfert de charge entre l'implant et la prothèse. Le pilier émerge à travers le tissu gingival et crée la base pour le remplacement visible de la dent.
Définition et terminologie de base
Le pilier d'implant dentaire fonctionne comme le connecteur entre le dispositif d'implant intégré dans l'os de la mâchoire et la couronne prothétique finale visible dans la bouche. Positionné au-dessus de la ligne des gencives, ce composant agit comme le "cou" du système d'implant. Le terme "pilier" provient de l'architecture d'ingénierie, où il décrit un support structurel qui supporte du poids et transfère des charges entre deux éléments.
Dans l'implantologie moderne, le pilier remplit trois fonctions principales. Tout d'abord, il fournit une rétention mécanique pour la restauration prothétique. Deuxièmement, il transfère les forces occlusales de la surface de mastication à travers le dispositif d'implant et dans l'os environnant. Troisièmement, il façonne le profil d'émergence des tissus mous, créant une transition naturelle entre l'implant et le tissu gingival.
Composants d'un système d'implant dentaire
Une restauration complète d'implants dentaires se compose de trois composants distincts travaillant en harmonie :
Composant | Emplacement | Fonction principale |
Fixture de l'implant | Encorché dans l'os maxillaire | Agit en tant que racine artificielle, fournissant un ancrage par l'ostéointégration |
Pilier | Fait saillie à travers le tissu gingival | Connecte l'implant à la prothèse, transfère les charges, façonne le tissu mou |
Prothèse | Visible au-dessus de la ligne gingivale | Restaurer la fonction de mastication et l'esthétique (couronne, bridge ou prothèse dentaire) |
La fixation de l'implant est généralement constituée de titane ou d'alliage de titane, présentant un design fileté qui maximise la surface pour l'intégration osseuse. L'abutment se fixe à cette fixation par divers mécanismes de connexion. La couronne prothétique se fixe ensuite à l'abutment soit par cimentation, soit par rétention par vis.
Rôle Biologique et Mécanique
L'abutment remplit des fonctions biologiques et mécaniques essentielles qui déterminent le succès de l'implant. Mécaniquement, il distribue les forces de mastication à l'os environnant. Des recherches montrent qu'une distribution de charge appropriée empêche les concentrations de stress qui pourraient entraîner une résorption osseuse ou une défaillance des composants (Nie et al., 2023).
Biologiquement, l'abutment façonne le profil d'émergence des tissus mous. Ce profil d'émergence fait référence au contour des tissus gingivaux alors qu'il passe de la plate-forme d'implant étroite aux dimensions plus larges de la couronne. Un profil d'émergence correctement conçu imite l'anatomie dentaire naturelle et empêche l'impaction alimentaire tout en maintenant l'harmonie esthétique avec les dents adjacentes.
L'appui maintient également le sceau biologique, la barrière entre l'environnement buccal et l'os sous-jacent. Une connexion implant-appui stable minimise les micro-fuites, ce qui réduit l'infiltration bactérienne et protège les tissus péri-implantaires de l'inflammation.
Pourquoi l'appui est-il critique pour le succès de l'implant ?

L'appui détermine la stabilité à long terme, l'esthétique et les performances biomécaniques de l'implant. Un mauvais choix d'appui entraîne des échecs mécaniques, des complications biologiques et des résultats de traitement compromis.
Stabilité mécanique et transfert de charge
L'appui sert de principal mécanisme de transfert de charge dans le système d'implant. Lorsque vous mâchez, des forces passent de la couronne à travers l'appui et dans le dispositif d'implant. Le mécanisme de joint à vis à l'interface implant-appui doit résister à ces forces sans se desserrer ni se fracturer.
Des recherches utilisant l'analyse par éléments finis révèlent que la conception de la connexion affecte considérablement la distribution des contraintes. Les connexions internes démontrent une efficacité biomécanique supérieure par rapport aux connexions externes, offrant une meilleure distribution des contraintes et une stabilité améliorée (Dave, 2023). La connexion conique Morse, dotée d'une interface conique avec un ajustement de friction précis, crée un effet de "soudage à froid" qui minimise le micromouvement et réduit les concentrations de contraintes au niveau de l'os crête.
Les modèles de distribution de stress varient en fonction des conditions de charge. Les charges axiales (droites vers le bas) se distribuent relativement uniformément sur tous les types de connexions. Cependant, les charges obliques (forces angulaires communes lors de la mastication) créent des concentrations de stress significativement plus élevées. Des études montrent que les connexions internes gèrent les charges décentrées plus efficacement que les conceptions hexagonales externes, réduisant le risque de desserrage de vis et de résorption osseuse.
Rétention et ajustement prothétiques
L'abutment détermine comment la couronne finale se fixe au système d'implant. Deux mécanismes de rétention principaux existent :
Abutments retenus par ciment : Ces abutments présentent un tenon préparé (similaire à une dent naturelle préparée pour une couronne) qui permet à la prothèse de se cimenter de manière permanente en place. Cette approche offre une esthétique supérieure car aucun trou d'accès de vis n'interrompt la surface occlusale. Cependant, les résidus de ciment sous la ligne de gencive constituent un facteur de risque documenté pour l'inflammation péri-implantaire.
Abutments retenus par vis : Ces abutments intègrent un canal de vis qui traverse l'abutment et la couronne. La prothèse se visse directement sur l'abutment, permettant une facile récupération pour maintenance ou réparation. Le compromis implique un trou d'accès de vis visible, généralement rempli de résine composite, ce qui peut compromettre l'esthétique dans certains endroits.
Les abutments modernes intègrent souvent des caractéristiques anti-rotationnelles, des conceptions géométriques qui empêchent l'abutment de tourner par rapport à l'implant. Ces caractéristiques incluent des connexions internes hexagonales, octogonales ou en étoile qui transfèrent les forces de rotation loin de la vis de rétention.
Scellement biologique et intégration des tissus
L'interface des tissus mous autour de l'implant détermine la stabilité biologique à long terme. La surface de l'implant doit favoriser l'attachement des tissus mous sains tout en résistant à la colonisation bactérienne. Des recherches comparant les implants en titane et en zircone révèlent que la zircone présente une accumulation de plaque inférieure en raison de son énergie de surface réduite, contribuant potentiellement à une meilleure santé des tissus péri-implantaires (Pandey et al., 2019).
Le profil d'émergence créé par la forme de l'implant influence le contourage des tissus mous. Un implant correctement contourné soutient la marge gingivale et la papille (tissu gingival entre les dents), prévenant le recul et les triangles noirs qui compromettent l'esthétique. Les implants sur mesure permettent une optimisation précise du profil d'émergence en fonction de l'épaisseur individuelle des tissus et de la position des dents.
La microfuite à l'interface implant-implant représente une préoccupation biologique significative. Même des espaces microscopiques permettent l'infiltration bactérienne, ce qui peut déclencher une inflammation et une perte osseuse. Les conceptions de connexions avec un cône Morse ou des concepts de changement de plateforme minimisent ces micro-espaces, améliorant le scellement biologique.
Quels sont les types d'implants dentaires ?
Les implants sont classés en fonction de la conception, de la méthode de fabrication, de la rétention et de l'indication clinique. Les principales catégories incluent les implants standards préfabriqués, les implants sur mesure CAD/CAM, les implants angulés, les implants de cicatrisation et les implants multi-unités pour des restaurations complexes.
Abutments standards (préfabriqués)
Les abutments standards sont des composants produits en masse disponibles dans diverses tailles, angles et hauteurs de manchons. Les fabricants produisent ces abutments pour s'adapter à des systèmes d'implants spécifiques, offrant des solutions rentables pour des cas simples.
Avantages :
Coût inférieur par rapport aux alternatives sur mesure
Disponibilité immédiate (pas de temps de fabrication au laboratoire)
Conceptions éprouvées avec des antécédents cliniques établis
Gestion simplifiée des inventaires pour les pratiques dentaires
Limitations :
Personnalisation limitée pour des situations cliniques uniques
Les profils d'émergence génériques peuvent ne pas correspondre à l'anatomie du patient
Les angles fixes et les hauteurs de manchons restreignent l'application dans des cas difficiles
Potentiel de marges métalliques visibles dans les zones esthétiques
Les abutments standards fonctionnent bien dans les régions postérieures où les exigences esthétiques sont plus faibles et le positionnement des implants est idéal. Cependant, ils s'avèrent souvent inadéquats pour les restaurations antérieures nécessitant une gestion précise des tissus et des profils d'émergence optimaux.
Abutments sur mesure (CAO/FAO)
La technologie de conception assistée par ordinateur et de fabrication assistée par ordinateur (CAO/FAO) permet la fabrication d'abutments spécifiques au patient. Les empreintes numériques capturent la position de l'implant et l'architecture des tissus environnants, permettant aux techniciens de concevoir des abutments qui correspondent aux exigences anatomiques individuelles.
Avantages des abutments personnalisés :
Profil d'émergence optimisé pour le contouring des tissus naturels
Angulation corrigée pour les implants mal alignés
Placement idéal de la marge (supragingival, équigingival ou subgingival)
Sélection des matériaux basée sur des besoins esthétiques et fonctionnels
Meilleure adaptation des tissus mous et stabilité à long terme
La recherche confirme que les abutments personnalisés produisent des taux de survie et des résultats esthétiques comparables à ceux des alternatives préfabriquées, avec des études de suivi s'étendant jusqu'à 13 ans (Alagarsamy et al., 2024). La capacité de positionner avec précision la marge de la couronne exactement au niveau ou au-dessus de la ligne des gencives simplifie le retrait du ciment et réduit les complications biologiques.
Abutments angulés
Les abutments angulés corrigent le mal alignement des implants sans nécessiter de repositionnement chirurgical. Ces abutments présentent des angles préfabriqués (généralement 15°, 20° ou 30°) qui réorientent la couronne prothétique pour l'aligner correctement avec les dents adjacentes.
Applications cliniques :
Compensation pour les implants inclinés dans les restaurations de pleine arcade
Correction de l'inclinaison des implants faciaux ou linguals
Alignement des couronnes dans des situations d'ouverture buccale limitée
Restaurations en zone esthétique nécessitant un positionnement précis des couronnes
Les piliers angulés s'avèrent particulièrement précieux dans les concepts de traitement All-on-4 et All-on-6, où les implants postérieurs sont intentionnellement inclinés pour maximiser l'utilisation de l'os et éviter les structures anatomiques. Le pilier angulé corrige cette inclinaison, permettant à la prothèse de s'aligner correctement avec la dentition opposée.
Piliers de cicatrisation
Les piliers de cicatrisation sont des composants temporaires placés pendant la phase de cicatrisation initiale. Ces piliers ne sont pas conçus pour soutenir des prothèses finales mais plutôt pour façonner les tissus mous et protéger l'implant pendant l'ostéo-intégration.
Fonctions :
Guider la cicatrisation des tissus mous autour de l'implant
Prévenir l'effondrement des tissus sur la plateforme de l'implant
Permettre l'accès aux procédures d'impression
Maintenir le chemin pour le placement final des piliers
Les piliers de cicatrisation sont généralement plus courts que les piliers finaux et présentent des contours lisses et arrondis qui favorisent la formation d'un tissu sain. Ils sont retirés et remplacés par des piliers définitifs une fois l'ostéo-intégration terminée et la restauration finale prête à être fabriquée.
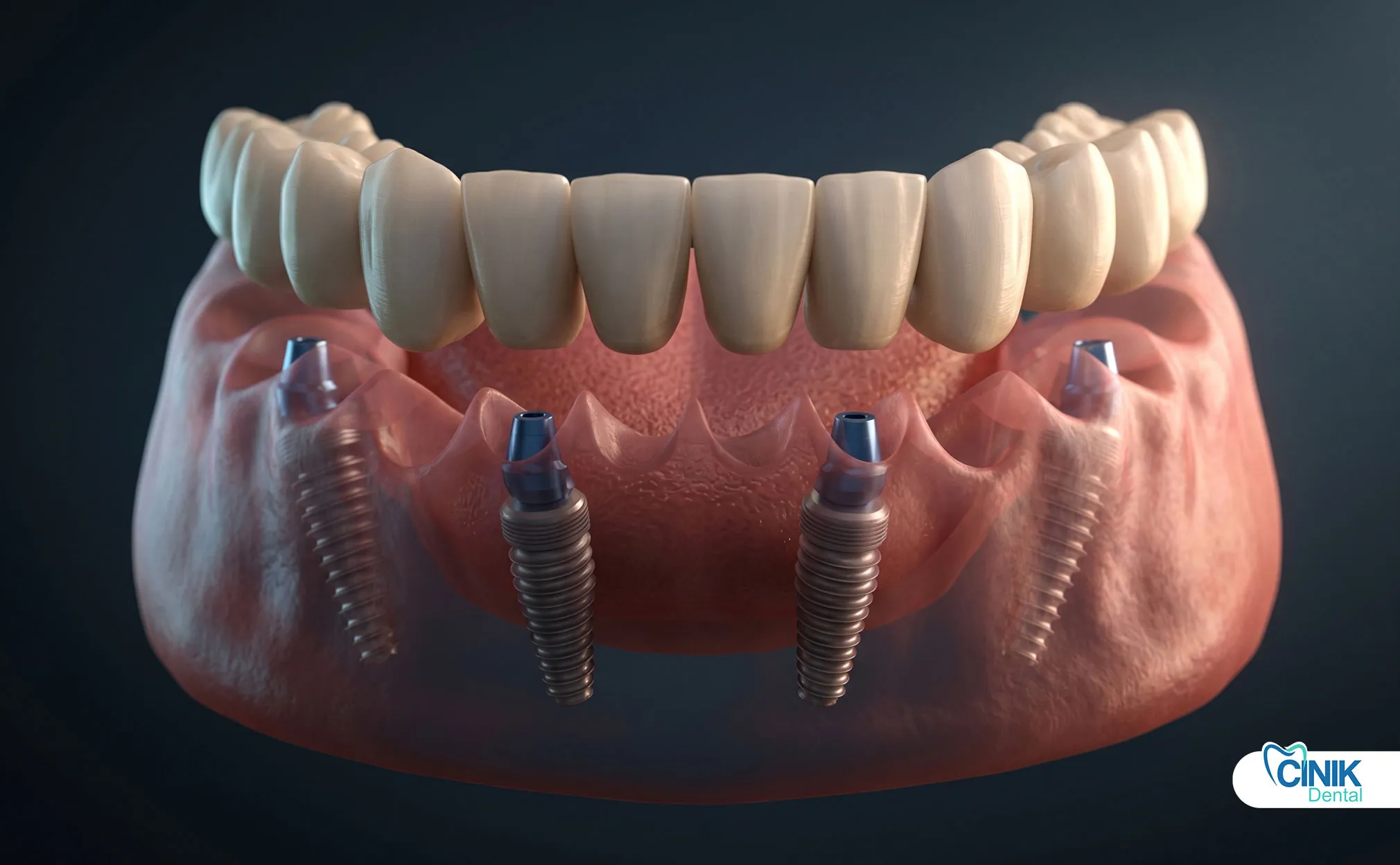
Piliers multi-unitaires
Les piliers multi-unités sont des composants spécialisés utilisés dans les restaurations complètes telles que les protocoles All-on-4 et All-on-6. Ces piliers disposent d'une interface de connexion standardisée qui accueille un cadre prothétique préfabriqué.
Caractéristiques clés :
Plateforme de connexion parallélisée pour le placement de prothèses
Réduction du nombre de composants nécessitant un ajustement précis
Réalisation d'un ajustement passif simplifié pour les cadres complets
Disponible sous différents angles (0°, 17°, 30°) pour la correction de l'alignement des implants
Le système de piliers multi-unités transforme plusieurs connexions d'implants individuels en une plateforme prothétique unifiée, simplifiant considérablement la fabrication de restaurations complètes.
Piliers hybrides et spécialisés
Les solutions prothétiques avancées comprennent plusieurs types de piliers spécialisés :
Piliers Ti-Base : Ces composants hybrides combinent une base en titane (pour la résistance et la connexion d'implant) avec une structure supérieure en zirconia ou en céramique (pour l'esthétique). Le titane offre une rétention de vis fiable et une stabilité mécanique, tandis que la céramique procure une intégration des tissus mous supérieure et des résultats esthétiques.
Les piliers en zirconium : Les piliers monolithiques en zirconium offrent une excellente esthétique, en particulier dans les biotypes de tissus fins où le métal pourrait apparaître. Cependant, des recherches indiquent que les piliers en zirconium ont une résistance à la fracture inférieure par rapport au titane, surtout dans les régions postérieures avec de fortes forces occlusales (Sanz-Martín et al., 2022).
Piliers coulables : Ces modèles en plastique ou en cire permettent un moulage personnalisé dans des alliages précieux ou non précieux. Bien que moins courants avec la prévalence du CAO/FAO, les piliers coulables restent utiles pour des cas complexes nécessitant des propriétés spécifiques d'alliage.
Classification basée sur le mécanisme de rétention
Les piliers diffèrent par la manière dont ils retiennent la prothèse. Les trois principales catégories sont les systèmes de rétention par ciment, par vis et hybrides, chacun offrant des avantages distincts pour des situations cliniques spécifiques.
Piliers retenus par ciment
Les piliers retenus par ciment fonctionnent de manière similaire aux préparations de couronnes traditionnelles sur des dents naturelles. Le pilier présente un tenon conique ou parallèle qui reçoit une couronne cimentée de façon permanente.
Avantages :
Esthétique supérieure (pas de trou d'accès pour la vis)
Plus facile d'obtenir un ajustement passif sur des restaurations multi-unité
Technique de cimentation familière pour la plupart des cliniciens
Conception de pilier à profil plus bas possible
Inconvénients :
Risque de résidus de ciment sous-gingival causant une péri-implantite
Récupération difficile pour l'entretien ou la réparation
Potentiel de lessivage du ciment au fil du temps
Défis liés à la localisation de la marge dans des situations sous-gingivales profondes
La recherche souligne l'importance du placement de la marge supragingivale ou équigingivale avec des piliers retenus par ciment. Les résidus de ciment sous-gingival agissent comme un nid pour l'accumulation bactérienne, déclenchant une inflammation et une perte osseuse progressive. Des techniques d'application de ciment soigneuses et des protocoles de retrait approfondis sont essentiels pour un succès biologique.
Piliers retenus par vis
Les piliers retenus par vis incorporent un canal de vis qui permet à la prothèse de se fixer mécaniquement sans ciment. La couronne présente une surface intaglio usinée avec précision qui s'adapte au pilier, sécurisée par une vis prothétique passant à travers les deux composants.
Avantages :
Récupérabilité complète pour l'entretien ou la modification
Aucun risque biologique lié au ciment
Force de rétention prévisible
Procédures de réparation simplifiées
Inconvénients :
Le trou d'accès à la vis compromet l'anatomie occlusale
Défis esthétiques dans les dents antérieures
Potentiel de desserrage de la vis au fil du temps
Nécessite un espace interocclusal adéquat pour la tête de vis
Les restaurations maintenues par vis sont particulièrement indiquées pour les prothèses sur toute l'arcade, les bridges à long span et les situations nécessitant une récupérabilité future. La possibilité de retirer la prothèse facilite l'entretien professionnel et simplifie les modifications futures.
Systèmes de rétention hybride
Les systèmes hybrides combinent des éléments de rétention par ciment et par vis. Ces approches visent à maximiser les avantages de chaque système tout en minimisant leurs inconvénients respectifs.
Approches hybrides courantes :
Abutments maintenus par vis avec des couronnes cimentées (restaurations cimentées accessibles par vis)
Abutments en Ti avec rétention par vis à travers la structure céramique
Attaches de prothèses combinant rétention mécanique avec support tissulaire
La restauration cimentée accessible par vis représente une approche hybride populaire. La couronne est cimentée à un abutment maintenu par vis, mais le canal de vis reste accessible à travers la surface occlusale. Cela permet de retirer le ciment de la surface accessible de l'abutment tout en maintenant la récupérabilité par l'accès à la vis.
Matériaux utilisés dans les abutments d'implants
Les matériaux courants incluent le titane et la zircone, choisis pour leur résistance et leur biocompatibilité. Les alliages d'or et de cobalt-chrome servent des applications spécialisées, tandis que le choix des matériaux dépend des exigences esthétiques, des charges fonctionnelles et des caractéristiques des tissus.
Pilotes en titane
Les piliers en titane restent la norme en matière de prothèses dentaire implantaires. Le titane commercialement pur (Grade IV) et l'alliage de titane (Ti-6Al-4V, Grade V) offrent des propriétés exceptionnelles pour les applications d'implant.
Propriétés des matériaux :
Excellente biocompatibilité avec la capacité d'ostéo-intégration
Rapport résistance/poids élevé
Résistance à la corrosion dans l'environnement buccal
Module d'élasticité plus proche de l'os que des céramiques
Historique clinique à long terme éprouvé
Des recherches récentes sur l'analyse par éléments finis montrent que les piliers en titane présentent des schémas de distribution de contraintes favorables. Sous des conditions de charge oblique, la ductilité du titane lui permet d'absorber et de redistribuer les charges, atténuant ainsi les défaillances catastrophiques (Alagarsamy et al., 2024). Le module d'élasticité du titane (110 GPa) se rapproche davantage de l'os (13-20 GPa) par rapport à la zircone (210 GPa), ce qui pourrait réduire les concentrations de contraintes à l'interface os-implant.
Considérations cliniques :
Potentiel de visibilité de la ligne grise dans des biotypes de tissus fins
Le traitement de surface affecte la réponse des tissus mous
Le nettoyage à l'argon plasma réduit la perte osseuse par rapport au nettoyage à la vapeur
Convient à toutes les régions, y compris les zones postérieures à forte charge
Pilier en zircone
Les piliers en oxyde de zirconium (zircone) répondent aux limitations esthétiques des composants métalliques. La zircone polycristalline tétraédrique stabilisée par l'yttrium (Y-TZP) offre une grande résistance et une biocompatibilité avec des propriétés optiques supérieures.
Avantages esthétiques :
L'apparence de couleur de dent élimine la translucidité du métal
Meilleure correspondance de couleur des tissus mous par rapport au titane
Transmission de la lumière similaire à celle de la structure dentaire naturelle
Diminution de la décoloration des tissus mous dans les biotypes fins
La recherche comparant les piliers en titane et en zircone révèle d'importantes différences biologiques. Les études montrent que les piliers en zircone présentent moins d'accumulation de plaque en raison d'une énergie de surface plus faible, contribuant potentiellement à améliorer la santé des tissus péri-implantaires (Pandey et al., 2019). De plus, la zircone favorise des dynamiques microcirculatoires avantageuses dans la muqueuse péri-implantaire, avec des schémas de flux sanguin plus proches des dents naturelles.
Limitations mécaniques :
Risque de fracture plus élevé par rapport au titane, en particulier dans les régions postérieures
Réduction de la ténacité des fractures dans des conditions humides (environnement bucal)
Préoccupations concernant l'écaillage des facettes avec des restaurations multicouches
Un module d'élasticité plus élevé peut augmenter la transmission des contraintes au bone
Les revues systématiques indiquent que les piliers en zirconium présentent des taux de complications biologiques légèrement supérieurs par rapport au titane, bien que les différences ne soient pas statistiquement significatives dans la plupart des études (Sanz-Martín et al., 2022). Pour les applications postérieures à forte charge, le titane reste le choix mécaniquement supérieur.
Piliers en or et en alliage
Les alliages d'or coulé et les piliers en cobalt-chrome servent des applications spécialisées en dentisterie implantaire.
Piliers en alliage d'or :
Excellente capacité de moulage pour des formes complexes sur mesure
Biocompatibilité et tolérance tissulaire
Caractéristiques d'usure favorables contre les dents opposées
Coût plus élevé et indications limitées dans la pratique moderne
Piliers en cobalt-chrome :
Haute résistance pour des situations à petit diamètre
Alternative économique aux métaux précieux
Compatibilité de fraisage CAD/CAM
Potentiel de réactions allergiques chez les patients sensibles
Les recherches récentes examinant les piliers en cobalt-chrome-molybdène suggèrent que le Co-Cr-Mo fraisé à doux peut offrir des caractéristiques de distribution de contrainte favorable, bien que le titane maintienne des performances globales supérieures (Alagarsamy et al., 2024).
Critères de sélection des matériaux
La sélection du matériau approprié pour le pilier nécessite un équilibre entre plusieurs facteurs :
Facteur | Pilier en titane | Pilier en zircone |
Esthétique | Modéré (couleur métal) | Excellente (couleur dent |
Force | Excellente | Bon (prudence dans le postérieur) |
Réaction des tissus mous | Bon | Excellent (moins de plaque) |
Préservation osseuse | Bon | Légèrement mieux (certaines études) |
Coût | Modéré | Plus élevé |
Récupérabilité | Excellent | Bon (manipulation soigneuse) |
Directives de décision :
Zones antérieures avec tissu fin : Zirconium préféré pour l'esthétique
Régions postérieures à forte charge : Titane recommandé pour la résistance
Restaurations à pleine arc : Titane ou base en titane pour la fiabilité
Patients avec sensibilités aux métaux : Zirconium ou titane (commercialement pur)
Procédure de pilier d'implant dentaire (Étape par Étape)
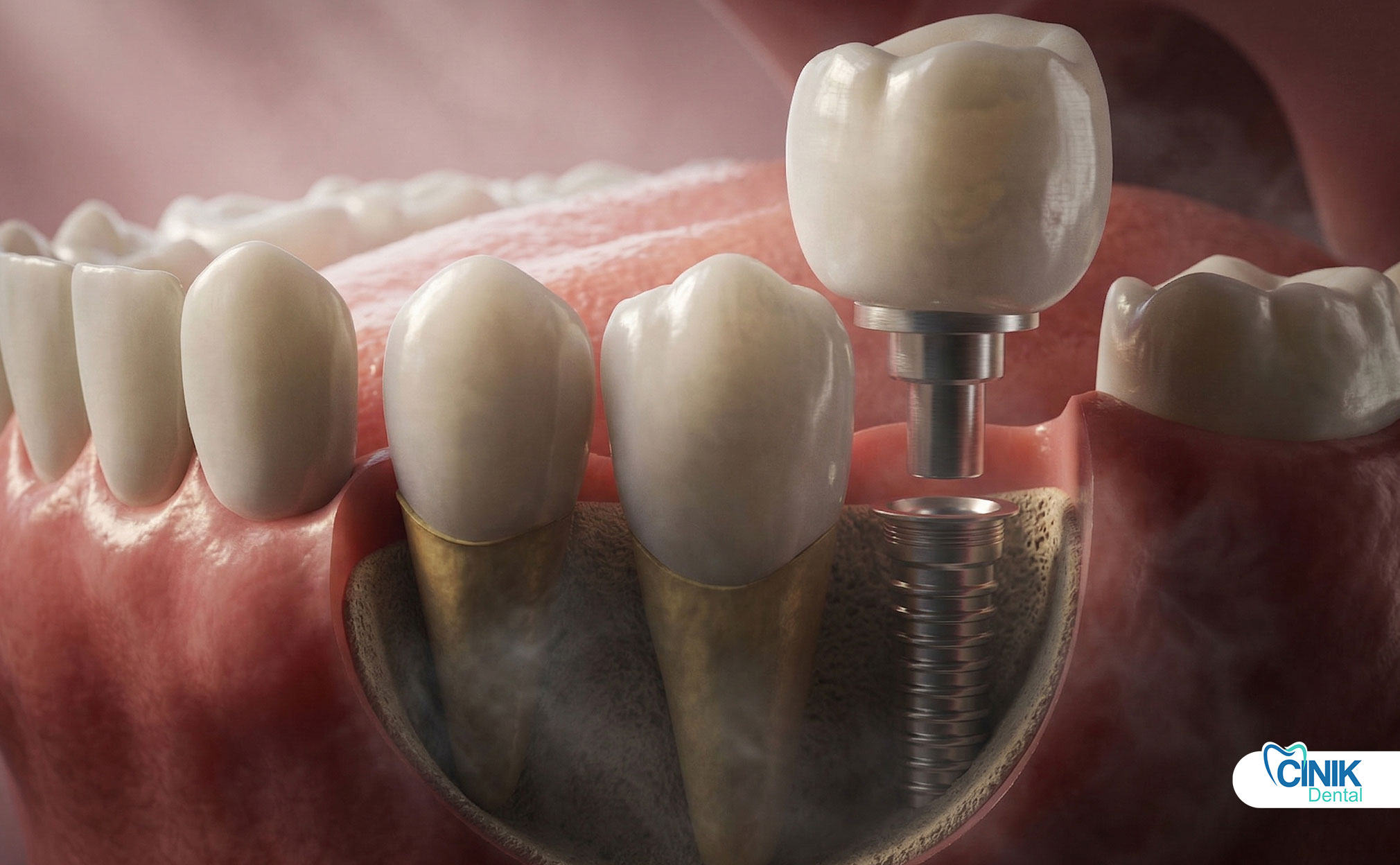
Le pilier est placé après l'ostéo-intégration et avant la pose de la couronne définitive. La procédure implique l'exposition de l'implant, l'attache du pilier, la guérison des tissus mous, et l'impression finale pour la fabrication de la couronne.
Timing de la pose du pilier
Le timing de la pose du pilier dépend du protocole chirurgical et des exigences de guérison.
Chirurgie en une étape :
Implant et pilier de guérison placés simultanément
Élimine la seconde intervention chirurgicale
nécessite une stabilité primaire adéquate lors de la pose
Convient pour des cas sélectionnés avec une bonne qualité osseuse
Chirurgie en deux étapes :
Implant couvert pendant la guérison initiale (3-6 mois)
La deuxième chirurgie expose l'implant et place l'abutment de cicatrisation
Permet une ostéointégration non perturbée
Protocole standard pour la plupart des situations cliniques
La phase de cicatrisation permet l'intégration osseuse (ostéointégration) d'établir une base solide avant la charge fonctionnelle. Le chargement prématuré risque l'échec de l'implant et la stabilité compromise.
Étapes cliniques
Étape 1 : Exposition de l'implant (Protocole en deux étapes)
Le clinicien effectue une petite incision au-dessus du site de l'implant pour exposer la vis de couverture de l'implant. L'anesthésie locale assure le confort du patient pendant cette intervention chirurgicale mineure. La vis de couverture est retirée, révélant la connexion interne de l'implant.
Étape 2 : Placement de l'abutment de cicatrisation
Un abutment de cicatrisation est sélectionné en fonction de l'épaisseur des tissus et du profil d'émergence souhaité. L'abutment est vissé dans l'implant avec un couple prédéterminé (généralement 10-15 Ncm). Ce composant reste en place pendant 1 à 2 semaines pendant que le tissu mou guérit autour.
Étape 3 : Maturation des tissus mous
Le tissu gingival guérit autour de l'abutment de cicatrisation, formant un « bracelet » qui recevra finalement l'abutment final. Cette cicatrisation façonne l'architecture des tissus, créant le profil d'émergence pour la restauration finale. Une gestion appropriée des tissus pendant cette phase détermine le résultat esthétique.
Étape 4 : Sélection et Placement de l'Abutment Final
Une fois la cicatrisation des tissus terminée, le clinicien retire l'abutement de cicatrisation et place l'abutement définitif. Les critères de sélection incluent :
Type de rétention (ciment contre vis)
Matériau (titane contre zircon)
Angulation (droit contre anglé)
Hauteur de la manchette (mesure de l'épaisseur des tissus)
Conception du profil d'émergence
L'abutement final est serré selon les spécifications du fabricant (typiquement 20-35 Ncm) pour assurer la stabilité mécanique.
Étape 5 : Procédures d'impression
Avec l'abutement final en place, le clinicien prend une empreinte pour capturer la position et l'orientation exactes pour la fabrication en laboratoire. Le scan numérique ou les matériaux d'impression traditionnels enregistrent la position de l'abutement par rapport aux dents adjacentes et à la dentition opposée.
Étape 6 : Fabrication et livraison de la couronne
Le laboratoire dentaire fabrique la couronne pour s'adapter au design spécifique de l'abutement. Une fois terminé, la couronne est soit cimentée sur l'abutement, soit visée en place, complétant ainsi la restauration.
Chronologie de guérison et de récupération
Comprendre la chronologie aide les patients à établir des attentes réalistes :
Phase | Durée | Activités |
Implantation d'oséointegration | 3-6 mois | Guérison osseuse, pas de mastication sur le site |
Placement de l'abutment de guérison | 1-2 semaines | Modelage des tissus mous, inconfort minimal |
Placement de l'abutment final | Même jour | Appui sécurisé, empreinte prise |
Fabrication de la couronne | 1-3 semaines | Fabrication en laboratoire |
Livraison finale de la couronne | Visite unique | Cimentation ou fixation par vis |
Le temps total de traitement, depuis la pose de l'implant jusqu'à la couronne finale, varie généralement de 4 à 9 mois, selon la qualité de l'os, la réponse de guérison et la complexité du cas.
Conceptions de connexion implant–abutement
Le design de la connexion affecte la stabilité, les micro-fuites et le succès à long terme. Les connexions internes offrent une performance biomécanique supérieure par rapport aux designs externes, les connexions en cône Morse fournissant un scellement bactérien optimal.
Connexion hexagonale externe
La connexion hexagonale externe représente le design d'interface implant-abutment d'origine. Une projection hexagonale s'étend au-dessus de la plateforme de l'implant, engageant un évidement hexagonal correspondant dans l'abutment.
Caractéristiques :
Conception simple facilitant le transfert de couple de rotation lors de la mise en place
Hexagone visible au-dessus de la plateforme de l'implant
La vis passe à travers l'abutment dans le corps de l'implant
Historiquement répandu mais en déclin dans les systèmes modernes
Limitations :
Surface de contact plus petite par rapport aux conceptions internes
Concentration de stress plus élevée sur la vis
Plus grand potentiel de micro-écart à l'interface implant-abutment
Résistance réduite aux forces latérales
Les recherches utilisant l'analyse de stress photoélastique démontrent que les connexions externes concentrent les tensions au niveau de l'os crête et des composants de l'implant, augmentant potentiellement le risque de complications mécaniques (Dave, 2023).
Connexion hexagonale interne
Les connexions hexagonales internes inversent la géométrie, plaçant la caractéristique hexagonale à l'intérieur du corps de l'implant. L'abutment présente une projection hexagonale correspondante qui engage cette caractéristique interne.
Avantages :
Une plus grande surface de contact améliore la stabilité
La vis est protégée à l'intérieur du corps de l'implant
Meilleure répartition des contraintes sur l'os environnant
Réduction du desserrage de la vis par rapport aux conceptions externes
Le design hexagonal interne représente une amélioration biomécanique significative par rapport aux connexions externes. L'engagement plus profond et la position protégée de la vis améliorent la stabilité à long terme, en particulier dans des conditions de chargement décentré courantes lors de la mastication.
Morse Taper (Connexion conique)
La connexion Morse taper présente une interface conique avec des angles de taper précis (généralement 5-6 degrés) qui créent un sceau verrouillé par friction. Ce design combine les caractéristiques anti-rotationnelles des connexions internes avec les propriétés de scellage bactérien des ajustements de conicité de précision.
Avantages biomécaniques :
Interface soudée à froid grâce à de hauts niveaux de friction
Serrage progressif sous charges fonctionnelles (affaissement de l'abutment)
Micro-écart minimal à l'interface implant-abutment
Excellent scellage bactérien réduisant les micro-fuites
Distribution des contraintes supérieure par rapport aux conceptions à plateforme plate
La recherche sur l'analyse par éléments finis confirme que les connexions à étage Morse montrent des schémas de stress favorables. Sous une charge de compression, le tassement de l'abutment réduit le micro-écart, permettant aux composants de fonctionner comme une seule unité. Cela limite les micro-fuites tout en améliorant la résistance à la rotation et au couple de flexion (Alagarsamy et al., 2024).
Les études comparant les types de connexion révèlent que les conceptions à étage Morse concentrent les stresses loin de l'os crête, préservant potentiellement les niveaux d'os marginal au fil du temps. L'interface conique redirige les forces plus profondément dans le corps de l'implant, réduisant les concentrations de stress crêtes.
Concept de Changement de Plateforme
Le changement de plateforme consiste à utiliser un abutment d'un diamètre plus petit que la plateforme de l'implant, créant un décalage horizontal au niveau de l'interface implant-abutment.
Rationale biologique :
Déplace la jonction implant-abutment loin de la crête osseuse
Réduit l'infiltration des cellules inflammatoires vers l'os
Maintient la largeur biologique avec moins de résorption de l'os crête
Améliore le scellement des tissus mous grâce au décalage horizontal
La recherche indique que le changement de plateforme peut réduire la perte osseuse crête d'environ 0,5 à 1,0 mm par rapport aux restaurations correspondantes à la plateforme. Le décalage déplace le micro-écart, un chemin potentiel pour l'infiltration bactérienne, latéralement loin de l'interface critique os-implant.
Application Clinique :
Particulièrement bénéfique dans les zones esthétiques
Utile pour maintenir la hauteur des papilles entre les implants
Applicable à la plupart des systèmes d'implants à connexion interne
Nécessite une sélection spécifique d'appui par rapport au diamètre de l'implant
Complications liées aux appuis d'implant
Les complications sont rares mais peuvent affecter les résultats à long terme. Les problèmes mécaniques incluent le desserrage et la fracture des vis, les complications biologiques impliquent la péri-implantite et les problèmes esthétiques incluent la récession des tissus et des profils d'émergence inappropriés.
Complications mécaniques
Desserrage de vis :
Le desserrage de vis représente la complication mécanique la plus courante, survenant dans 1-6 % des cas en fonction du type de connexion. Les causes incluent une application de couple inadéquate, une surcharge occlusale, des composants mal ajustés et des conceptions à hexagone externe.
Les stratégies de prévention incluent :
Application précise du couple avec des pilotes étalonnés
Sélection de la connexion interne lorsque cela est possible
Gestion de la charge occlusale (éviter les forces décalées)
Entretien régulier et vérification du couple
Fracture de l'appui ou de la vis :
Les taux de fracture varient de 1,2 % à 8 % dans les études cliniques, avec une incidence plus élevée dans les régions postérieures et avec des piliers en zircone (Sanz-Martín et al., 2022). Les facteurs de risque comprennent :
Des implants de petit diamètre dans des zones à forte charge
Des piliers en zircone avec des parois fines ou des connexions externes
Des conceptions de changement de plate-forme (concentration de stress accrue)
Des habitudes parafonctionnelles (bruxisme, serrage)
Mauvais ajustement des composants :
Des écarts microscopiques entre les composants, même dans les tolérances du fabricant, peuvent entraîner des micromouvements, de la corrosion par frottement et des complications biologiques. Une fabrication de précision et une compatibilité des composants vérifiée sont essentielles.
Complications biologiques
Péri-implantite :
La péri-implantite implique une inflammation des tissus mous avec une perte progressive de l'os autour d'un implant osseointegré. Les facteurs de risque liés aux piliers comprennent :
Des résidus de ciment sous-gingivaux (restaurations retenues par ciment)
Des surfaces de pilier rugueuses favorisant l'accumulation de plaque
Des profils d'émergence inappropriés compliquant l'accès à l'hygiène
Des micro-fuites à l'interface implant-pilier
La recherche comparant les piliers en titane et en zircone montre que la zircone présente une accumulation de plaque moins importante en raison d'une énergie de surface plus faible, ce qui réduit potentiellement les risques de complications biologiques (Pandey et al., 2019). Cependant, les revues systématiques n'indiquent aucune différence significative dans les résultats biologiques à long terme entre les matériaux lorsque des protocoles appropriés sont suivis.
Inflammation des tissus mous :
La mucosite (inflammation réversible) et la péri-implantite (perte osseuse irréversible) représentent le spectre des complications biologiques. Les saignements à la sonde sont légèrement plus fréquents autour des piliers en titane par rapport à la zircone, bien que les différences ne soient souvent pas statistiquement significatives (Sanz-Martín et al., 2022).
Complications esthétiques
Profil d'émergence inapproprié :
Un pilier qui est trop étroit ou trop large pour la situation clinique crée des contours tissulaires non naturels. Les piliers étroits permettent un effondrement des tissus, tandis que des piliers trop larges compriment l'apport sanguin et causent une récession.
Récession gingivale :
La récession des tissus mous expose la jonction implant-pilier ou même la plate-forme de l'implant, créant des désastres esthétiques et des risques biologiques. Les causes incluent :
Des biotypes tissulaires fins avec un apport sanguin inadéquat
Des piliers trop volumineux comprimant le tissu
Une angulation inappropriée du pilier créant des forces de levier
Volume de tissu mou inadéquat lors de la pose
Transparence métallique :
Les piliers en titane dans des biotypes de tissus fins peuvent créer une ombre grise visible à travers la gencive. Cette "ligne grise" compromet l'esthétique dans la zone du sourire. Les piliers en zirconium ou les conceptions Ti-base avec des structures supérieures en céramique éliminent ce problème.
Avantages d'une sélection appropriée des piliers
Le choix correct du pilier améliore la fonction, l'esthétique et la longévité. Les avantages incluent une stabilité prothétique améliorée, une meilleure efficacité de mastication, un aspect naturel et un succès à long terme de l'implant.
Sélectionner le pilier approprié pour chaque situation clinique offre des avantages significatifs dans plusieurs domaines :
Stabilité prothétique améliorée :
Une sélection appropriée des piliers garantit la stabilité mécanique sous des charges fonctionnelles. Les connexions internes et les choix de matériaux appropriés minimisent le desserrage des vis et la fracture des composants. Des recherches montrent que les connexions à cône Morse et les piliers en titane dans des zones à forte charge offrent une performance mécanique optimale (Alagarsamy et al., 2024).
Meilleure efficacité de mastication :
La conception optimale des piliers transfère les forces occlusales de manière efficace à l'implant et à l'os environnant. Une distribution de charge appropriée permet aux patients de mâcher en toute confiance, se rapprochant de la fonction de la dentition naturelle. La recherche biomécanique confirme que les connexions implant-pilier bien conçues supportent les forces masticatoires (200-300 N dans les régions postérieures) sans concentrations de stress excessives.
Apparence naturelle :
Des piliers sur mesure avec des profils d’émergence appropriés créent des restaurations indiscernables des dents naturelles. Les piliers en zircone dans les zones esthétiques éliminent la visibilité des métaux, tandis que des formes précisément contournées soutiennent l'architecture des tissus naturels. Des études montrent que la couleur des tissus mous autour des piliers en zircone s'harmonise mieux aux dents naturelles que celles des alternatives en titane (Sanz-Martín et al., 2022).
Succès des implants à long terme :
Un choix approprié de pilier contribue aux taux de survie à long terme documentés de 95-98 % des implants dentaires. En minimisant les complications mécaniques, l'inflammation biologique et les échecs esthétiques, le choix du pilier approprié protège l'investissement du patient et sa santé bucco-dentaire pendant des décennies.
Entretien simplifié :
Les sélections de piliers retenus par vis permettent une récupérabilité future pour l'entretien professionnel, le remplacement de composants ou la modification. Cette "serviceabilité" prolonge la durée de vie fonctionnelle de la restauration et réduit les coûts à long terme.
Dental Implant Abutment vs Crown vs Implant (Key Differences)
Each component has a distinct role in the implant system. The implant acts as the root in the bone, the abutment serves as the connector above the gum, and the crown functions as the visible tooth replacement.
Component | Function | Location | Material Options | Longevity |
Implant Fixture | Acts as artificial root, provides bone anchorage | Inside jawbone (submerged or transgingival) | Titane (commercialement pur ou allié), Zirconium (céramique) | Plus de 20 ans avec des soins appropriés |
Piliers | Connecte l'implant à la prothèse, transfère les charges, façonne les tissus | Au-dessus de la ligne des gencives, à travers les tissus mous | Titane, Zirconium, alliage d'or, Co-Cr | Correspond généralement à la durée de vie de l'implant |
Couronne | Restaure l'anatomie dentaire visible, permet de mâcher, fournit l'esthétique | Au-dessus du pilier, visible dans la bouche | Porcelaine fondue sur métal, tout-céramique, Zirconium, composite | 10-15 ans (remplaçable) |
Interdépendance fonctionnelle :
Ces trois composants fonctionnent comme un système intégré. L'implant fournit la base, mais sans l'abutment, aucune prothèse ne peut être attachée. L'abutment transfère les forces, mais sans la couronne, aucune fonction de mastication n'est rétablie. La couronne fournit l'esthétique, mais sans un bon soutien de l'abutment, elle ne peut pas survivre aux charges fonctionnelles.
Considérations de remplacement :
Implant : Rarement remplacé ; nécessite un retrait chirurgical et une nouvelle pose
Abutment : Remplaçable s'il est endommagé ou pour une mise à niveau esthétique (conceptions à vis)
Couronne : Routinièrement remplaçable sans perturber l'implant ou l'abutment
Comprendre ces distinctions aide les patients à apprécier pourquoi le choix de l'abutment est aussi crucial que la marque de l'implant ou le matériau de la couronne.
Qui a besoin d'un abutment d'implant dentaire ?
Quiconque reçoit une restauration d'implant dentaire nécessite un abutment. Cela inclut les patients avec des dents manquantes simples, plusieurs dents manquantes, et ceux nécessitant des restaurations de toute l'arcade.
Indications
Remplacement d'une dent unique :
Les patients ayant des dents individuelles manquantes en raison de traumatismes, de caries ou d'absence congénitale nécessitent des couronnes soutenues par des implants. Chaque restauration d'une dent unique nécessite un implant, un pilier et une couronne. Le choix du pilier dépend de la position de la dent (esthétique vs. postérieure), de l'épaisseur des tissus et des exigences occlusales.
Dents Manquantes Multiples :
Les patients ayant plusieurs dents manquantes peuvent recevoir des bridges soutenus par des implants. Ces restaurations utilisent plusieurs implants (généralement un par dent manquante ou un espacement stratégique) avec des piliers soutenant une prothèse connectée. Des piliers multi-unités peuvent être employés pour paralléliser les connexions d'implant et simplifier la fabrication de la prothèse.
Restaurations Complètes :
Les patients édentés ou ceux nécessitant une réhabilitation complète bénéficient de prothèses fixes ou amovibles soutenues par des implants. Les protocoles All-on-4 et All-on-6 utilisent 4 à 6 implants par arcade avec des piliers multi-unités soutenant un bridge complet. Chaque implant nécessite un pilier, bien que les conceptions multi-unités réduisent la complexité de la gestion des composants individuels.
Scénarios Cliniques Spécifiques Nécessitant des Considérations Spéciales pour les Piliers :
Scénario | Considération sur le Pilier | Rationale |
Haute ligne de sourire | Abutment en zirconium ou à base de titane | Esthétique critique, le métal ne doit pas apparaître |
Biotype de tissu mince | Zirconium sur mesure avec profil concave | Préserver l'apport sanguin, prévenir la récession |
Mauvaise position de l'implant | Abutment angulé (15°-30°) | Alignement correct pour la prothèse |
Bruxisme/Occlusion forte | Titane, grand diamètre | Priorité de résistance mécanique |
Marqueur subgingival profond | Conception à vis retenue | Éviter les résidus de ciment |
Espace interocclusal limité | Pilier à profil bas | Contraintes d'espace |
Contre-indications à la mise en place immédiate de piliers :
Stabilité primaire de l'implant insuffisante
Qualité osseuse compromise nécessitant une greffe
Infection active sur le site de l'implant
Conditions systémiques non contrôlées affectant la cicatrisation
Tendances futures dans la technologie des piliers d'implant
La dentisterie numérique transforme la conception et la précision des piliers. Les tendances émergentes comprennent la personnalisation avancée par CAD/CAM, l'odontologie guidée par IA et des biomatériaux innovants avec une biocompatibilité améliorée.
Personnalisation CAD/CAM
La conception et la fabrication assistées par ordinateur ont révolutionné la fabrication des approches. Les développements actuels incluent :
Technologie d'impression numérique :
Les scanners intra-oraux capturent la position de l'implant et l'architecture des tissus environnants avec une précision de niveau micron. Ce flux de travail numérique élimine les matériaux d'impression traditionnels, améliorant le confort du patient et réduisant les variables de laboratoire.
Fabrication de précision :
Les centres d'usinage fabriquent des approches sur mesure à partir de blocs solides de titane ou de zirconium avec une précision inégalée par la coulée. L'usinage à cinq axes crée des profils d'émergence complexes et des contours anatomiques optimisés pour des patients individuels.
Planification du traitement virtuel :
Les plateformes logicielles permettent aux cliniciens de visualiser la restauration finale avant la chirurgie, en planifiant la position de l'implant et la sélection de l'approche pour des résultats optimaux. Cette approche « axée sur la restauration » garantit que la mise en place de l'implant soutient la position idéale de l'approche et de la couronne.
IA et Implantologie guidée
Les applications d'intelligence artificielle émergent en dentisterie implantaire :
Analyse prédictive :
Les algorithmes d'apprentissage automatique analysent des facteurs spécifiques aux patients (densité osseuse, forces de morsure, type de tissu) pour recommander la sélection optimale des piliers. Ces systèmes intègrent des données cliniques avec des bases de données de résultats pour prédire les probabilités de succès pour différents choix de piliers.
Placement Robotisé :
Les systèmes robotiques chirurgicaux exécutent le placement des implants avec une précision dépassant la capacité humaine. Ces systèmes planifient la position d'émergence du pilier avant la chirurgie, assurant que l'angulation de l'implant corresponde au résultat prothétique prévu.
Conception Automatisée :
Le logiciel de CAO alimenté par IA suggère des conceptions de piliers basées sur des empreintes numériques, réduisant le temps de conception et optimisant les paramètres biomécaniques. Ces systèmes apprennent des cas réussis pour affiner continuellement les recommandations de conception.
Innovation en Biomatériaux
La recherche continue sur des matériaux avancés pour la fabrication de piliers :
Biocompatibilité Améliorée :
Les modifications de surface, y compris le nettoyage au plasma d'argon, la microtexturation laser et les revêtements bioactifs, visent à améliorer l'attachement des tissus mous et à réduire l'adhésion bactérienne. Des études montrent que les piliers en titane traités au plasma d'argon présentent moins de perte osseuse par rapport aux alternatives nettoyées à la vapeur (Sanz-Martín et al., 2022).
Réduction de l'Adhésion Bactérienne :
La recherche en science des matériaux se concentre sur les propriétés de surface qui résistent à l'accumulation de plaque. L'énergie de surface inférieure de la zircone démontre déjà une adhérence de plaque réduite par rapport au titane. Les développements futurs peuvent incorporer des traitements de surface antimicrobiens ou des modifications à l'échelle nanométrique qui inhibent la colonisation bactérienne.
Systèmes de Matériaux Hybrides :
Les piliers à base de titane représentent l'état actuel de la technologie hybride, mais les développements futurs peuvent inclure des matériaux à gradient fonctionnel qui passent de la résistance métallique au niveau de l'interface de l'implant à l'esthétique céramique au niveau des tissus, le tout au sein d'un seul composant.
Matériaux Intelligents :
La recherche explore des matériaux qui réagissent aux conditions environnementales, des céramiques auto-réparatrices, des alliages adaptatifs au stress, ou des surfaces qui libèrent des agents antimicrobiens en réponse à un challenge bactérien. Bien que ces innovations soient encore en développement, elles pourraient transformer la performance des piliers.
Questions Fréquemment Posées
Le Pilier est-il placé lors de la Chirurgie de l'Implant ?
Parfois, mais souvent après la phase de guérison. Les protocoles à une étape placent un pilier de guérison simultanément avec l'implant, tandis que les protocoles à deux étapes attendent 3 à 6 mois pour l'ostéointégration avant de placer le pilier.
Le timing dépend de plusieurs facteurs :
Stabilité primaire : Les implants avec un couple d'insertion élevé peuvent recevoir des piliers immédiats
Qualité de l'os : Un os dense permet un chargement immédiat ; un os de mauvaise qualité nécessite une guérison
Exigences esthétiques : Les supports provisoires immédiats maintiennent le contour des tissus dans les zones visibles
Facteurs patients : La santé systémique, le statut de fumeur et la conformité influencent les décisions
Est-ce que la pose de l'appui dentaire fait mal ?
Inconfort minimal avec une anesthésie locale. La procédure nécessite uniquement une manipulation des tissus mous, pas de chirurgie osseuse, ce qui entraîne moins d'inconfort postopératoire que la pose d'implant initiale.
Les patients signalent généralement :
Sensation de pression lors du serrage de la vis
Légère douleur pendant 24 à 48 heures après la procédure
Pas de gonflement significatif par rapport à la chirurgie d'implant
Retour aux activités normales immédiatement
Les analgésiques en vente libre gèrent efficacement tout inconfort postopératoire.
Quelle est la durée de vie d'un appui dentaire ?
Typiquement aussi longtemps que l'implant avec un entretien approprié. Les appuis sont conçus pour un service permanent, bien qu'ils puissent nécessiter un remplacement s'ils sont endommagés ou pour des améliorations esthétiques.
Les facteurs de longévité incluent :
Sélection de matériau (le titane se fracture rarement ; la zircone a une résistance à la fracture inférieure)
Gestion de la charge occlusale
Entretien de l'hygiène bucco-dentaire
Entretien professionnel régulier
Les conceptions à vis permettent un remplacement si nécessaire
Les études démontrent que les piliers en titane CAD/CAM maintiennent la stabilité et la santé des tissus mous sur des périodes de suivi de 13 ans (Alagarsamy et al., 2024).
Les piliers peuvent-ils être remplacés ?
Oui, surtout en cas de dommage ou de révision esthétique. Les piliers fixés par vis sont conçus pour être récupérables, permettant un remplacement sans perturber l'implant.
Les indications de remplacement incluent :
Desserrement de vis qui ne peut pas être corrigé par un resserrage
Fracture ou dommage du pilier
Amélioration esthétique (passage du titane à la zircone)
Modifications des tissus nécessitant un profil d'émergence modifié
Modification de prothèse nécessitant un type de rétention différent
La procédure de remplacement est simple : la vis prothétique est retirée, le pilier existant est dévissé, et le nouveau pilier est placé avec un couple de serrage approprié. La couronne peut nécessiter une modification ou un remake pour s'adapter au nouveau pilier.
Conclusion : Pourquoi le pilier est la clé du succès de l’implant
L’élément de jonction de l’implant dentaire n’est pas seulement un connecteur, c’est un déterminant critique de la stabilité biomécanique, du résultat esthétique et du succès à long terme de l’implant.
L’élément de jonction représente le lien entre la structure de l’implant cachée et la restauration visible. Son choix influence chaque aspect des résultats du traitement :
Intégrité Biomécanique : L’élément de jonction transfère les forces de mastication, répartit les tensions et maintient la stabilité mécanique. La recherche confirme que la conception de la connexion et le choix des matériaux affectent considérablement les modèles de stress dans l’os environnant et les composants de l’implant. Les connexions internes, en particulier les conceptions à cône Morse, offrent une efficacité biomécanique supérieure par rapport aux alternatives externes (Dave, 2023).
Harmonie Biologique : L’élément de jonction façonne l’architecture des tissus mous et maintient le sceau biologique protégeant l'os sous-jacent. Les choix de matériaux entre le titane et la zircone impliquent des compromis entre la résistance mécanique et la réponse biologique, avec des preuves actuelles soutenant les deux matériaux lorsqu’ils sont correctement appliqués (Sanz-Martín et al., 2022).
Intégration Esthétique : La conception personnalisée de l’élément de jonction crée des profils d'émergence naturels qui rendent les restaurations indistinguables des dents naturelles. Dans la zone esthétique, les éléments de jonction en zircone éliminent la visibilité du métal, tandis qu’un contour précis soutient le maintien des papilles et l’harmonie des tissus.
Durabilité à Long Terme : Les sélections d’éléments de jonction retenus par vis permettent une récupérabilité future pour l’entretien, la modification ou le remplacement de composants. Cette "compatibilité future" protège l’investissement du patient et prolonge la durée de vie de la restauration fonctionnelle.
À mesure que la dentisterie numérique progresse, la conception des piliers continue d'évoluer vers une optimisation spécifique au patient. La technologie CAD/CAM permet une fabrication de précision adaptée à l'anatomie individuelle, tandis que la recherche sur les biomatériaux s'efforce de créer des surfaces qui améliorent l'intégration des tissus et résistent à la colonisation bactérienne.
Pour les cliniciens et les patients, comprendre le rôle du pilier le transforme d'une réflexion secondaire en un point de décision crucial. Le fixture de l'implant peut fournir la base, mais le pilier détermine à quel point cette base soutient efficacement la restauration finale. Dans l'interaction complexe des facteurs déterminant le succès de l'implant, le pilier se tient comme le composant central reliant biologie, mécanique et esthétique.
Références
Alagarsamy, S., et al. "Influence des différents matériaux de piliers personnalisés sur la distribution des contraintes dans différentes connexions interne implant-pilier : analyse par éléments finis." BMC Oral Health, vol. 24, no. 1, 2024, p. 277.
Dave, Manas. "Mise en lumière EBD : Efficacité bio-mécanique des différentes connexions implant-pilier." Evidence-Based Dentistry, vol. 24, no. 3, 2023, pp. 84-85.
Nie, H., et al. "Influence d'un nouveau concept de conception de pilier sur la biomécanique de l'os péri-implant, des composants de l'implant et de la formation de micro-écarts : une analyse par éléments finis." BMC Oral Health, vol. 23, 2023, p. 277.
Pandey, R., et al. "Effet de différents matériaux de piliers (zirconium ou titane) sur la hauteur de l'os crête en 1 an." Journal de la Société Internationale de Dentisterie Préventive et Communautaire, vol. 9, no. 6, 2019, pp. 574-579.
Sanz-Martín, I., et al. "Comparaison des résultats cliniques des piliers d'implant en titane et en zirconium : une revue systématique des revues systématiques." Journal de la Médecine Clinique, vol. 11, no. 17, 2022, p. 5107.