O tratamento de infecções dentárias requer a remoção da fonte da infecção através de drenagem, terapia de canal radicular, ou extração. Os antibióticos servem apenas como terapia adjuvante para envolvimento sistêmico. A intervenção precoce previne complicações graves como sepse e necrose tecidual.
O que é uma infecção dentária e por que isso é importante?
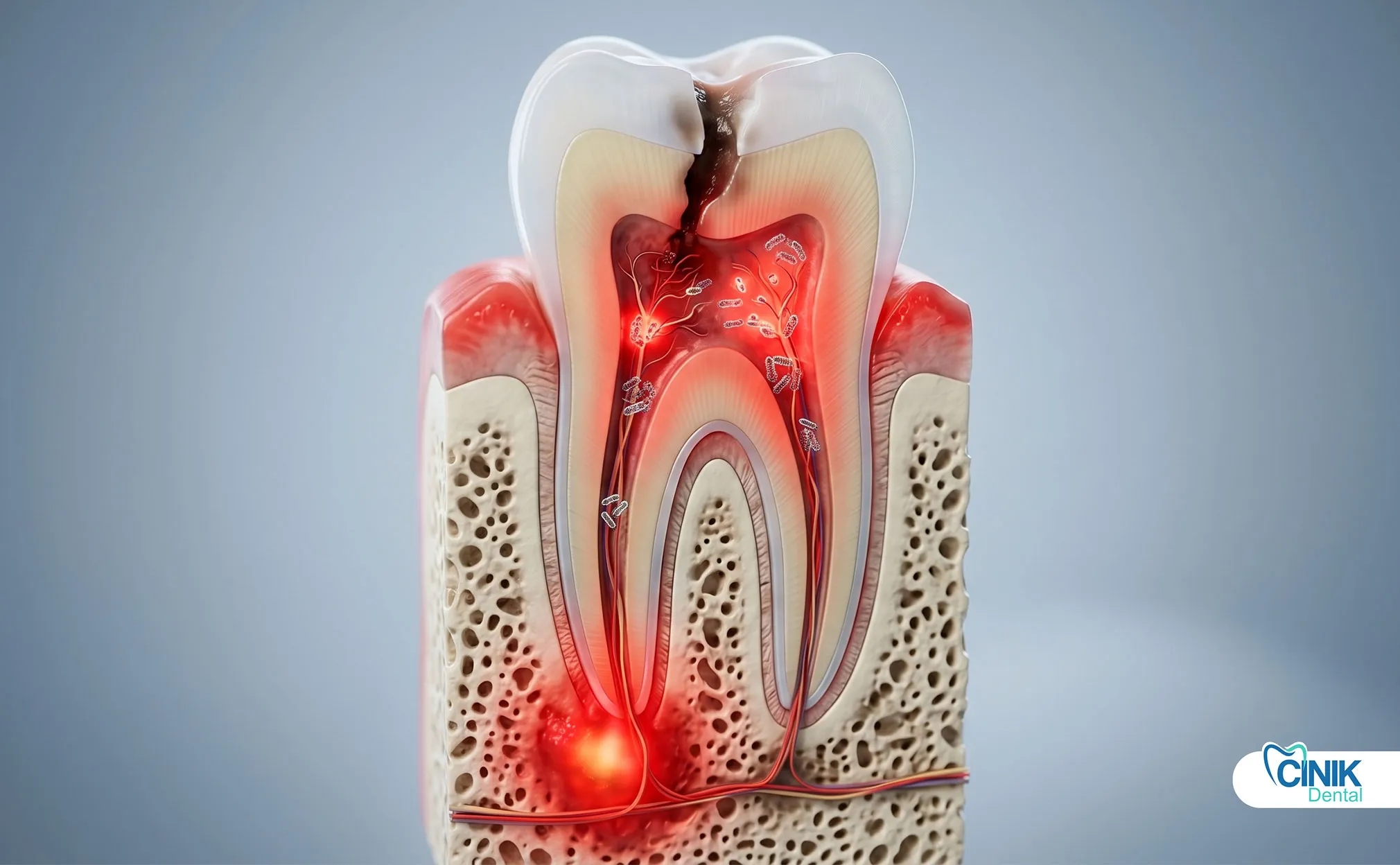
Uma infecção dentária é uma invasão bacteriana da polpa dentária, tecidos periodontais ou osso circundante. Causa dor intensa, inchaço e pode se espalhar para espaços faciais ou corrente sanguínea sem tratamento rápido.
Uma infecção dentária, clinicamente chamada de infecção odontogênica, se desenvolve quando as bactérias penetram nas camadas protetoras de um dente ou tecido gengival circundante. Essas infecções começam pequenas, mas podem escalar para condições que ameaçam a vida em poucos dias. A Organização Mundial da Saúde reconhece as infecções dentárias como um ônus significativo para a saúde global, particularmente em populações com acesso limitado a cuidados dentários (Petersen, 2022).
As infecções dentárias se dividem em três categorias principais com base na localização e origem. Abscessos periapicais se formam na ponta da raiz quando o tecido pulpar morre devido a cárie profunda ou trauma. Abscessos periodontais se desenvolvem nas estruturas de suporte de um dente afetado por doença gengival avançada. Abscessos gengivais permanecem confinados à margem gengival, geralmente causados por impacto de corpo estranho.
A relevância clínica das infecções dentárias se estende além do desconforto oral. Pesquisas publicadas no Journal of Dental Research demonstram que infecções dentárias não tratadas aumentam o risco cardiovascular, complicam o manejo do diabetes e elevam marcadores inflamatórios sistêmicos (Lockhart, 2019). Em 2023, os departamentos de emergência em todo os Estados Unidos trataram mais de 2 milhões de casos de infecções dentárias, com custos médios de tratamento superiores a $1,000 por visita quando a hospitalização se tornou necessária.
O diagnóstico precoce é importante porque as infecções dentárias seguem uma progressão previsível. As bactérias se multiplicam no espaço confinado de uma raiz dentária ou bolsa gengival. A pressão aumenta. O tecido incha. A resposta imunológica desencadeia febre e mal-estar. Sem intervenção, a infecção rompe barreiras locais e entra em espaços fasciais, canais linfáticos ou na corrente sanguínea.
O espectro de tratamento abrange intervenções locais e terapias sistêmicas. Abordagens locais, drenagem, terapia de canal radicular, extração, eliminam diretamente a fonte da infecção. Abordagens sistêmicas, principalmente antibióticos, apoiam a defesa do corpo quando a infecção se espalha além do dente. O princípio chave: o tratamento local tem prioridade. Antibióticos sozinhos não podem esterilizar um canal radicular infectado ou cavidade de abscesso.
Tipo de Infecção | Localização | Causa Primária | Tratamento Típico |
Abscesso Periapical | Apice radicular | Necrose pulpar | Canal radicular ou extração |
Abscesso Periodontal | Estruturas de suporte | Periodontite avançada | Drenagem + terapia periodontal |
Abscesso Gengival | Margem da gengiva | Impactação de corpo estranho | Drenagem + remoção do irritante |
O que causa o desenvolvimento de infecções dentárias?
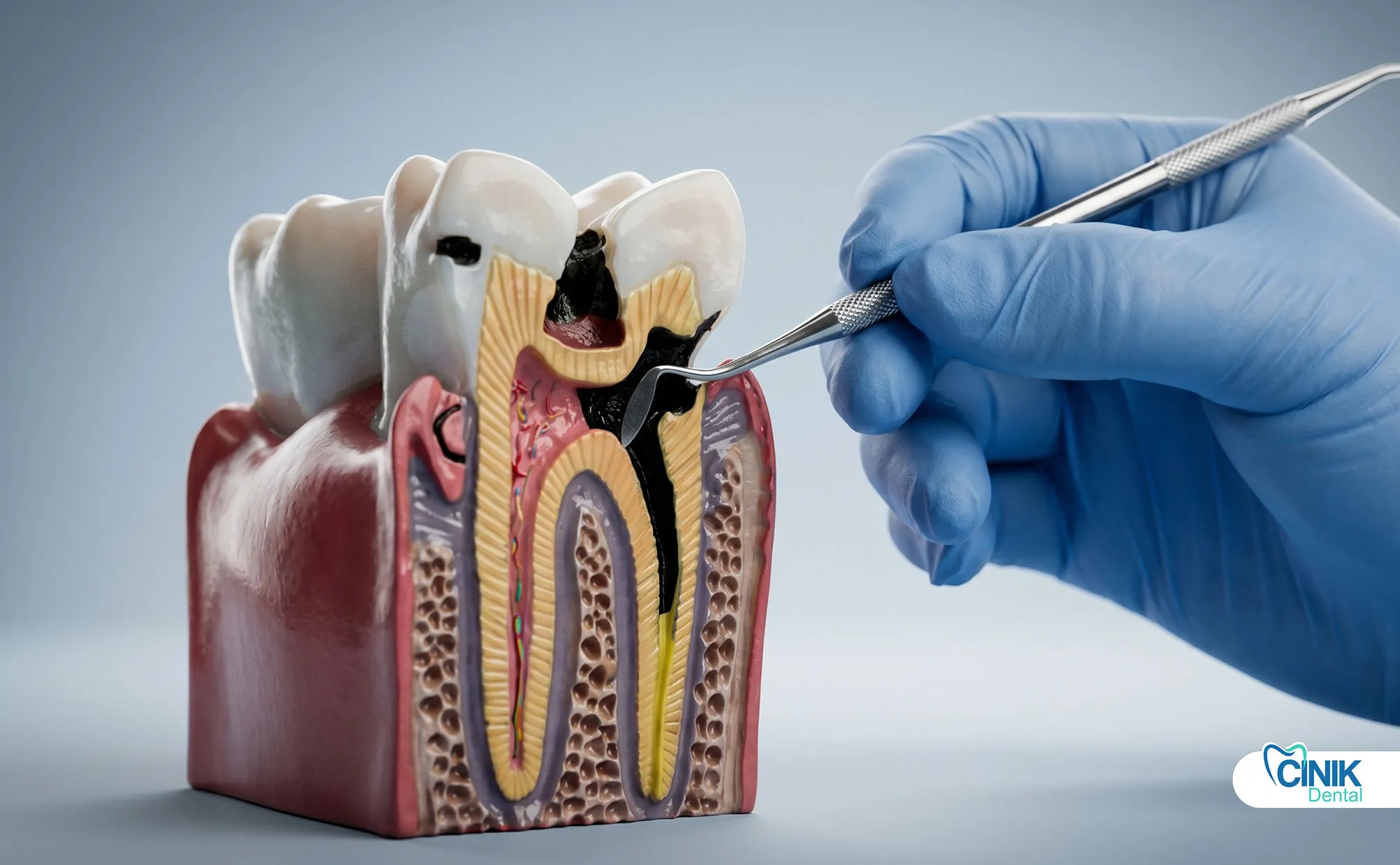
Cáries dentárias, trauma, restaurações falhas e doença periodontal permitem que bactérias invadam a polpa dentária e os tecidos circundantes. A formação de biofilme protege as bactérias e acelera a destruição dos tecidos.
Como as bactérias invadem os tecidos dentários?
As bactérias entram através de fissuras no esmalte, cavidades profundas ou bolsas gengivais. Elas formam biofilmes que resistem a ataques imunológicos e antibióticos, e então destroem a polpa, os ossos e os tecidos moles.
Infecções dentárias começam com a colonização bacteriana. A cavidade oral abriga mais de 700 espécies bacterianas, mas apenas um punhado causa infecções invasivas. Streptococcus mutans inicia cárie dentária metabolizando açúcares em ácido. Aggregatibacter actinomycetemcomitans e Porphyromonas gingivalis impulsionam a destruição periodontal. Quando esses organismos rompem as defesas do esmalte ou da gengiva, eles acessam a polpa dentária, uma câmara estéril contendo nervos e vasos sanguíneos.
A cárie dentária continua sendo a principal causa de infecção da polpa. Cavidades não tratadas progridem através do esmalte, dentina e finalmente na câmara pulpar. A polpa responde com inflamação, mas as toxinas bacterianas e a pressão eventualmente matam o tecido. A polpa necrótica se torna um terreno fértil para bactérias anaeróbicas.
Traumas aceleram o risco de infecção. Dentes fraturados, mesmo sem fraturas visíveis, permitem a entrada de bactérias. Restaurações mal sucedidas criam lacunas microscópicas onde as bactérias se acumulam. Tratamentos de canal que não atingem os ramos do canal deixam infecção residual.
A doença periodontal fornece um caminho alternativo. À medida que as bolsas gengivais se aprofundam, as bactérias migram pela superfície da raiz. O sistema imunológico ataca tanto as bactérias quanto o tecido do hospedeiro, destruindo o ligamento periodontal e o osso alveolar. Bolsas profundas que excedem 7 milímetros frequentemente abrigam bactérias formadoras de abscessos.
A formação de biofilme complica o tratamento. As bactérias secretam polissacarídeos extracelulares que formam uma matriz protetora. Este biofilme protege os organismos de antibióticos, anticorpos da saliva e células imunológicas. Dentro de um biofilme, as bactérias se comunicam através de detecção de quorum e compartilham genes de resistência. Pesquisas de Seneviratne (2017) em Periodontology 2000 confirmam que as bactérias embutidas em biofilmes demonstram até 1.000 vezes maior resistência a antibióticos do que células planctônicas.
Quais são os principais tipos de infecções dentárias?
Abscessos periapicais afetam as pontas das raízes, abscessos periodontais atacam estruturas de suporte, e abscessos gengivais permanecem nas margens gengivais. Cada tipo requer um tempo e abordagem de tratamento diferentes.
Abscesso Periapical: Esta infecção se forma no ápice da raiz de um dente após a necrose da polpa. O pus se acumula no osso ao redor da ponta da raiz. Os pacientes sentem dor pulsante que piora ao deitar. O dente parece elevado em sua cavidade. O inchaço pode aparecer na pele facial se a infecção perfurar o osso. Raios-X mostram uma área radiolúcida no ápice da raiz. O tratamento de canal ou a extração resolvem a fonte da infecção.
Abscesso Periodontal: Esta infecção se desenvolve em um bolso periodontal pré-existente. Causa início rápido de dor, inchaço e secreção purulenta da margem da gengiva. O dente afetado geralmente apresenta mobilidade devido à perda óssea. Abscessos periodontais requerem drenagem através do bolso gengival ou uma incisão externa. A raspagem e o alisamento radicular seguem para reduzir a profundidade do bolso.
Abscesso Gengival: O tipo mais superficial, confinado à margem da gengiva. Corpos estranhos, impacto de alimentos, cerdas de escova de dentes, fragmentos de fio dental, desencadeiam infecção localizada. A dor permanece moderada. O inchaço permanece limitado. O tratamento envolve a remoção do objeto estranho e a permissão para drenagem natural.
Como uma Infecção Dental se Espalha?
As infecções se espalham através de planos de tecido local, espaços fasciais e, eventualmente, pela corrente sanguínea. Inchaço facial, dificuldade para engolir e febre sinalizam uma progressão perigosa.
A invasão do tecido local representa a primeira fase. Bactérias e mediadores inflamatórios destroem o osso e o tecido mole ao redor. A cavidade do abscesso se amplia. A pressão comprime os nervos, causando dor intensa. Enzimas como a colagenase quebram as barreiras do tecido conjuntivo.
O envolvimento do espaço fascial marca uma escalada perigosa. O rosto e o pescoço contêm múltiplos compartimentos de tecido conjuntivo separados por camadas fasciais. As bactérias seguem esses planos, criando inchaços que ameaçam a vida. A infecção do espaço submandibular (angina de Ludwig) pode obstruir as vias aéreas. O seio cavernoso, acessado através da drenagem da veia facial, corre o risco de trombose e infecção cerebral.
A disseminação sistêmica ocorre quando as bactérias entram nos vasos sanguíneos. A bacteremia, a presença de bactérias no sangue, acontece durante procedimentos dentários e até mesmo durante a escovação vigorosa dos dentes. Em indivíduos saudáveis, células imunológicas eliminam a bacteremia transitória. Em pacientes imunocomprometidos ou aqueles com infecções graves, a bacteremia progride para sepse. A endocardite, infecção das válvulas cardíacas, representa risco particular para pacientes com válvulas protéticas ou danos cardíacos anteriores.
Estágio de Disseminação | Localização | Sinais de Alerta | Nível de Risco |
Localizado | Dente e osso imediato | Dor de dente, inchaço leve | Baixo |
Regional | Espaços fasciais do rosto/pescoço | Inchaço facial, trismo, disfagia | Moderado-Alto |
Sistêmico | Fluxo sanguíneo e órgãos distantes | Febre, taquicardia, hipotensão, confusão | Crítico |
Como os Dentistas Reconhecem e Diagnostiquem Infecções Dentárias?
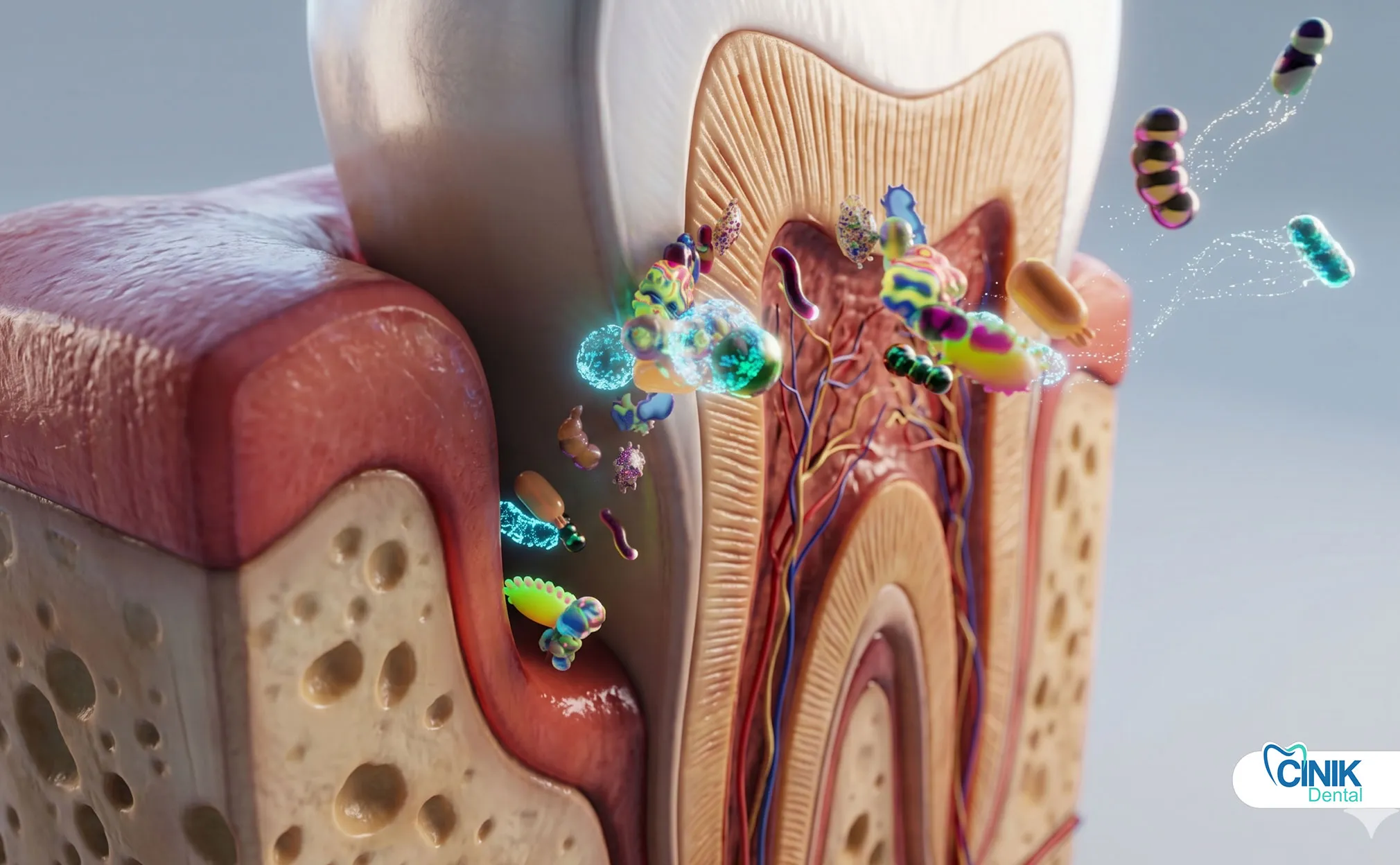
Os dentistas usam exame clínico, sintomas do paciente, imagens radiográficas e teste de polpa para identificar o tipo, a gravidade e a extensão da infecção.
Quais Sintomas Indicam uma Infecção Dentária?
Dor de dente pulsante severa, inchaço facial, vermelhidão das gengivas, sensibilidade à temperatura e febre indicam infecção ativa que requer avaliação imediata.
A dor serve como o sintoma principal. Dentes infectados produzem dor profunda e pulsante que os pacientes descrevem como implacável. A dor intensifica com a exposição ao calor e pode diminuir brevemente com a aplicação de frio no início da pulpíte. Uma vez que a polpa necrosa, a sensibilidade ao frio desaparece, mas a dor por pressão aumenta à medida que o pus se acumula sob a raiz.
O inchaço sinaliza infecção avançada. Infecções precoces causam inchaço nas gengivas intraorais. À medida que a pressão aumenta, o inchaço se estende para a pele facial. A pele fica vermelha, quente e tensa. Os pacientes podem relatar que o inchaço apareceu de repente e se expandiu ao longo de horas.
Sintomas sistêmicos indicam infecção em disseminação. Febre acima de 38°C (100,4°F) sugere mobilização imunológica contra carga bacteriana significativa. Mal-estar, perda de apetite e dificuldade para abrir a boca (trismo) acompanham o envolvimento do espaço facial. Dificuldade para engolir (disfagia) ou respirar representa risco de emergência nas vias aéreas.
Quais Ferramentas Diagnósticas Confirmam Infecções Dentárias?
A palpação clínica, testes de percussão, raios-X, tomografias CBCT e testes elétricos de polpa confirmam a presença da infecção, localização e estado de vitalidade do dente.
O exame clínico fornece pistas imediatas. Os dentistas palpam áreas inchadas para avaliar a flutuação; inchaço mole e cheio de líquido indica acúmulo de pus. O teste de percussão bate nos dentes com um instrumento rombo; dentes infectados transmitem vibração dolorosamente através dos ligamentos periodontais inflamados. O teste de mobilidade identifica dentes com perda óssea avançada devido a abscessos periodontais.
A imagem radiográfica visualiza a destruição óssea. Raios-X periapicais padrão mostram áreas radiolucentes nas pontas das raízes indicando perda óssea devido a abscessos periapicais. Radiografias de mordida revelam cáries profundas e níveis ósseos periodontais. No entanto, raios-X 2D perdem infecções precoces e anatomia complexa.
A tomografia computadorizada de feixe cônico (CBCT) oferece visualização tridimensional. Essa tecnologia detecta abscessos antes que mudanças ósseas visíveis apareçam em raios-X padrão. O CBCT identifica canais radiculares adicionais, fraturas radiculares e padrões de disseminação precisos nos espaços faciais. Pesquisa de Patel (2019) na International Endodontic Journal confirma que o CBCT detecta 40% mais lesões periapicais do que a radiografia convencional.
Os testes de vitalidade da polpa distinguem condições reversíveis de irreversíveis. Testadores elétricos de polpa estimulam a resposta nervosa; dentes não vitais não mostram sensação. O teste de frio com spray refrigerante avalia a função nervosa. Uma polpa necrótica não responde ao frio, enquanto uma polpa vital inflamada produz dor exagerada e persistente.
Quais São os Princípios Fundamentais do Tratamento de Infecções Dentárias?
Remova a fonte da infecção primeiro através de drenagem, tratamento de canal ou extração. Use antibióticos apenas quando a infecção se espalha sistemicamente. Nunca confie apenas em antibióticos.
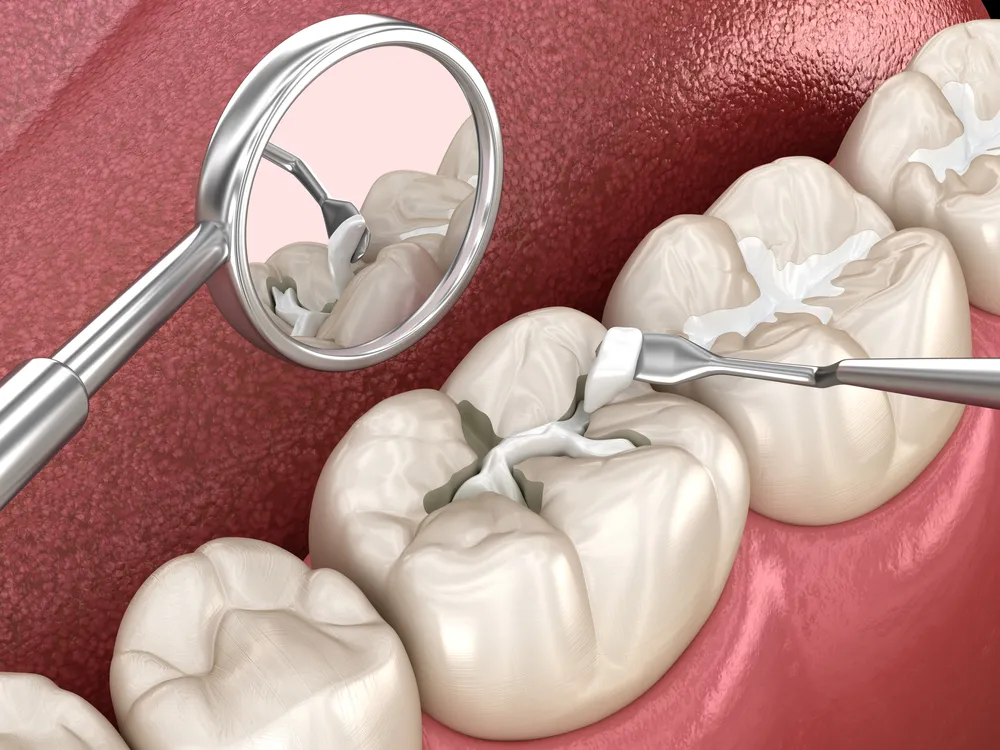
O objetivo principal do tratamento de infecções dentárias é o controle da fonte. Antibióticos circulam pelo sangue, mas não conseguem penetrar nas câmaras de polpa necrótica, cavidades de abscesso ou colônias bacterianas protegidas por biofilme. A fonte da infecção, uma polpa morta, pus acumulado ou bolsa periodontal doente, deve ser fisicamente eliminada.
Drenagem e desbridamento formam a base do controle da fonte. Uma cavidade de abscesso contém pus, toxinas bacterianas e fluido inflamatório. Incisão e drenagem liberam esse material, reduzindo a pressão e a carga bacteriana. O tratamento de canal remove o tecido pulpar infectado de dentro do dente. A extração elimina toda a estrutura infectada.
Abordagens conservadoras preservam dentes naturais quando possível. O tratamento de canal salva dentes com abscessos periapicais se houver estrutura dentária suficiente para restauração. Abscessos periodontais frequentemente respondem à drenagem combinada com limpeza profunda. A extração se torna necessária quando os dentes têm fraturas abaixo da linha da gengiva, perda óssea severa ou tratamento de canal anterior falhou.
Abordagens cirúrgicas tratam casos complexos. Apicoectomia, remoção cirúrgica da ponta da raiz, salva dentes com infecção periapical persistente após o tratamento de canal. A cirurgia periodontal reduz bolsas profundas que abrigam abscessos recorrentes. A cirurgia em ambiente hospitalar gerencia infecções do espaço fascial que requerem proteção das vias aéreas.
Insight Clínico Chave: O tratamento local tem precedência sobre antibióticos. Um paciente com um abscesso dental que recebe apenas antibióticos experimenta alívio temporário dos sintomas, mas enfrenta recorrência garantida. A cavidade do abscesso permanece. As bactérias se repopulam. Sem drenagem ou tratamento do dente, a infecção retorna, muitas vezes com organismos resistentes a antibióticos.
Quais Procedimentos Dentários Tratam Infecções Primeiro?
Os dentistas priorizam incisão e drenagem para abscessos, tratamento de canal para dentes recuperáveis e extração para dentes não restauráveis. Esses procedimentos eliminam diretamente as fontes de infecção.
Como Funciona a Drenagem de Abscesso?
O dentista anestesia a área, faz uma pequena incisão no abscesso e permite que o pus drene. Isso reduz imediatamente a dor e a pressão enquanto remove a carga bacteriana.
Incisão e drenagem proporcionam o alívio mais rápido da dor para abscessos agudos. O procedimento requer anestesia local. O dentista identifica a área de inchaço mais flutuante (mais macia, mais cheia de fluido). Uma incisão com bisturi, tipicamente de 1-2 centímetros, penetra na cavidade do abscesso. O pus é evacuado sob pressão. O dentista pode inserir um pequeno dreno de borracha para manter a abertura por 24-48 horas.
Os benefícios imediatos incluem redução da pressão e alívio da dor. Os pacientes frequentemente relatam uma melhora dramática em poucas horas. A drenagem também remove o inóculo bacteriano, reduzindo a carga bacteriana sistêmica. O procedimento leva de 15 a 30 minutos em um consultório dentário.
Os cuidados pós-drenagem envolvem enxágues com solução salina morna para manter a patência do dreno. Os pacientes continuam com antibióticos se houver sintomas sistêmicos. O tratamento definitivo do dente, tratamento de canal ou extração, segue uma vez que o inchaço agudo diminui, geralmente dentro de 3-7 dias.
Quando o Tratamento de Canal Salva um Dente Infectado?
A terapia de canal radicular remove a polpa infectada, desinfecta os canais radiculares e sela o dente. Ela preserva os dentes naturais quando há estrutura suficiente para a restauração da coroa.
A terapia de canal radicular aborda abscessos periapicais removendo o conteúdo da câmara pulpar infectada. O dentista cria uma abertura de acesso através da coroa do dente. Instrumentos removem tecido pulpar, debris necróticos e biofilme bacteriano do sistema de canal. Irrigantes químicos, hipoclorito de sódio e clorexidina, desinfectam as paredes do canal.
O procedimento requer de 1 a 3 consultas, dependendo da gravidade da infecção. A primeira visita foca na remoção da polpa e drenagem do abscesso através do dente. O dentista coloca medicação antibacteriana dentro do canal e sela com um preenchimento temporário. A segunda visita confirma o controle da infecção antes de preencher os canais com guta-percha, um material semelhante à borracha. Uma coroa permanente restaura a força do dente.
As taxas de sucesso superam 90% para tratamentos primários de canal radicular. Pesquisa de Ng (2011) no International Endodontic Journal relata 94% de sobrevivência em 4 anos para dentes com abscessos periapicais tratados com terapia de canal radicular e restauração de coroa. A falha geralmente decorre de ramificações de canal perdidas, biofilme bacteriano persistente ou vazamento coronal.
Quando um Dente Infectado Deve Ser Extraído?
A extração se torna necessária quando os dentes têm fraturas abaixo da linha da gengiva, perda óssea severa, falha no retratamento do canal radicular ou estrutura insuficiente para restauração.
A extração do dente proporciona eliminação definitiva da infecção quando a preservação é impossível. Fraturas radiculares verticais, que se estendem abaixo da linha da gengiva, impedem o selamento bacteriano, independentemente do tratamento. Doença periodontal severa que destrói mais de 50% do osso de suporte torna os dentes não restauráveis. O falha no retratamento do canal radicular, particularmente com lesões periapicais persistentes, pode justificar a extração e substituição por implante.
O procedimento de extração para dentes infectados requer cuidado para prevenir a propagação bacteriana. O dentista pode prescrever antibióticos pré-operatórios para pacientes imunocomprometidos ou infecções severas. Anestesia local com vasoconstritor controla o sangramento. O dentista eleva o dente de sua cavidade, remove o tecido de granulação da base da cavidade e garante a desbridagem completa.
A cicatrização pós-extração leva de 1 a 2 semanas para o fechamento do tecido mole. A remodelação óssea continua por 3 a 6 meses. A colocação imediata de implante, realizada em casos selecionados, reduz o tempo de tratamento, mas requer locais de extração livres de infecção.
Nota Baseada em Evidências: Procedimentos dentários definitivos permanecem essenciais porque antibióticos não podem eliminar fontes de infecção. Uma revisão sistemática de Cope (2014) no British Dental Journal analisou 22 ensaios clínicos e concluiu que antibióticos sem controle de fonte não proporcionam benefício sustentado para abscessos dentários. A recorrência dos sintomas ocorre em 100% dos casos dentro de semanas.
Procedimento | Indicação | Taxa de Sucesso | Tempo de Recuperação |
Incisão e drenagem | Abscesso agudo com inchaço flutuante | Alívio imediato; requer acompanhamento | 2-3 dias |
Tratamento de canal | Abscesso periapical, dente restaurável | 90-95% em 5 anos | 1-2 semanas |
Extração dentária | Dente não restaurável, retratamento falhado | 100% de eliminação da infecção | 1-2 semanas de tecido mole |
Como os Antibióticos Apoiam o Tratamento de Infecções Dentárias?
Os antibióticos tratam infecções em expansão com febre, celulite facial ou imunocomprometidos. Eles nunca substituem a drenagem ou o tratamento dentário. A amoxicilina continua sendo a primeira escolha.
Quando os Dentistas Prescrevem Antibióticos?
Os dentistas prescrevem antibióticos para sintomas sistêmicos, celulite em expansão, pacientes imunocomprometidos ou quando procedimentos dentários imediatos são impossíveis.
Antibióticos desempenham um papel adjunto no manejo de infecções dentárias. Eles não curam abscessos dentários. Eles controlam a propagação bacteriana quando a infecção excede a contenção local. Indicações específicas incluem:
Envolvimento sistêmico: Febre acima de 38°C, mal-estar ou linfadenopatia indicam carga bacteriana excedendo a capacidade imunológica local. Antibióticos reduzem o risco de bacteremia e apoiam a recuperação sistêmica.
Infecção em propagação: Celulite, vermelhidão difusa da pele sem abscesso localizado, requer antibióticos porque a drenagem não é possível. Infecções que se espalham para espaços fasciais necessitam de cobertura antibiótica agressiva enquanto aguardam intervenção cirúrgica.
Estados imunocomprometidos: Pacientes com diabetes, HIV, quimioterapia ou transplantes de órgãos enfrentam maior risco de sepse. A intervenção antibiótica precoce protege essas populações vulneráveis.
Profilaxia procedural: Certas condições médicas requerem cobertura antibiótica antes de procedimentos dentários para prevenir infecção em locais distantes. Válvulas cardíacas protéticas, endocardite infecciosa anterior e alguns implantes ortopédicos se enquadram nessa categoria.
Princípio Importante: Antibióticos são adjuntos, não terapia primária. Um paciente com um abscesso dentário localizado e sem sintomas sistêmicos não precisa de antibióticos. O dentista realiza drenagem e tratamento do dente. Adicionar antibióticos não traz benefício e contribui para a resistência.
Quais Antibióticos Funcionam Melhor para Infecções Dentárias?
Amoxicilina continua sendo o antibiótico de primeira linha devido à eficácia contra patógenos orais típicos e excelente tolerabilidade. Penicilina V serve como alternativa.
Amoxicilina domina a prescrição de antibióticos dentários de primeira linha. Esta aminopenicilina cobre os cocos gram-positivos (Espécies de Streptococcus) e anaeróbios gram-negativos (Prevotella, Fusobacterium) que causam a maioria das infecções dentárias. A absorção oral atinge 90%, produzindo níveis sanguíneos confiáveis. A dose padrão para adultos é de 500 mg três vezes ao dia por 5-7 dias.
Evidência Clínica: Um ensaio controlado randomizado de Matthews (2016) na Journal of Antimicrobial Chemotherapy comparou amoxicilina com placebo para abscessos dentários. Ambos os grupos receberam incisão e drenagem. A amoxicilina reduziu o inchaço pós-procedimento em 35% e encurtou a recuperação em 2 dias. No entanto, as taxas de cura em 30 dias foram idênticas, confirmando que o controle da fonte, e não os antibióticos, determina os resultados.
Penicilina V fornece uma alternativa com um espectro mais estreito. Esta fenoximetilpenicilina resiste à degradação pelo ácido gástrico, tornando-a adequada para uso oral. A dose típica é de 500 mg quatro vezes ao dia. A penicilina V cobre a maioria dos patógenos odontogênicos, mas não possui cobertura para anaeróbios gram-negativos em comparação com a amoxicilina.
Quais Antibióticos Ajudam Quando os Medicamentos de Primeira Linha Falham?
Metronidazol ataca anaeróbios e combina-se com amoxicilina para infecções graves. Clindamicina substitui a penicilina em pacientes alérgicos. Azitromicina oferece outra alternativa.
Metronidazol especificamente ataca bactérias anaeróbicas obrigatórias. Esses organismos dominam a polpa necrótica e os fundos periodontais profundos. Metronidazol sozinho não cobre estreptococos aeróbicos, então os dentistas frequentemente o combinam com amoxicilina para infecções graves e mistas. A dose é de 400 mg três vezes ao dia. Os pacientes devem evitar álcool durante o tratamento e por 48 horas após a conclusão devido a reações semelhantes ao dissulfiram.
Clindamicina atende pacientes alérgicos à penicilina. Este antibiótico lincosamida cobre organismos gram-positivos e anaeróbios de forma eficaz. A dose é de 300 mg quatro vezes ao dia. Os dentistas reservam a clindamicina para verdadeiras alergias à penicilina porque apresenta um risco maior de Clostridioides difficile colite, uma infecção intestinal grave.
Azitromicina fornece outra alternativa para pacientes alérgicos à penicilina. Este antibiótico macrolídeo oferece dosagem conveniente, 500 mg diários por 3 dias, devido à sua longa meia-vida tecidual. No entanto, a resistência crescente entre os estreptococos orais limita sua confiabilidade. Os dentistas usam azitromicina quando a clindamicina é contraindicada.
Por que a resistência a antibióticos ameaça o tratamento dental?
A prescrição excessiva de antibióticos dentais acelera a resistência bacteriana. As diretrizes agora desencorajam o uso rotineiro de antibióticos para infecções localizadas sem disseminação sistêmica.
A resistência a antibióticos prejudica o manejo de infecções dentais. Os Centros de Controle e Prevenção de Doenças identificam a prescrição dental como um contribuinte significativo para o uso desnecessário de antibióticos. Estudos estimam que 30-50% das prescrições de antibióticos dentais são desnecessárias, dadas para condições onde o controle da fonte é suficiente.
As consequências se estendem além dos pacientes individuais. Bactérias resistentes colonizam a cavidade oral e se espalham para membros da família, instalações de saúde e comunidades. Cepas de Streptococcus pneumoniae e Staphylococcus aureus resistentes à penicilina e clindamicina aparecem cada vez mais em infecções dentais.
Programas de gerenciamento de antibióticos visam a prescrição excessiva dental. A Associação Dental Americana atualizou as diretrizes em 2019, afirmando explicitamente que antibióticos não são indicados para inchaços intraorais localizados sem envolvimento sistêmico. As diretrizes enfatizam: "O método primário para tratar uma infecção dental deve ser o controle da fonte."
A terapia direcionada substitui a prescrição empírica em casos recorrentes ou complexos. Testes de cultura e sensibilidade identificam bactérias específicas e seus padrões de resistência. Essa abordagem, padrão em ambientes hospitalares, está se tornando mais comum na prática dental para pacientes imunocomprometidos ou falhas de tratamento.
Antibiótico | Espectro | Dose Típica | Melhor Para |
Amoxicilina | Amplo (aeróbios + anaeróbios) | 500 mg TID x 5-7 dias | Primeira linha, a maioria das infecções |
Penicilina V | Estreito (aeróbios) | 500 mg QID x 5-7 dias | Infecções leves, preferência por penicilina |
Metronidazol | Somente anaeróbios | 400 mg TID x 5-7 dias | Combinado com amoxicilina para casos graves |
Clindamicina | Aeróbios + anaeróbios | 300 mg QID x 5-7 dias | Alergia à penicilina |
Azitromicina | Amplo | 500 mg diários x 3 dias | Alergia à penicilina, clindamicina contraindicado |
Como os dentistas gerenciam a dor durante o tratamento de infecções?
AINEs como o ibuprofeno proporcionam alívio superior da dor dental em comparação com opioides. O paracetamol oferece uma alternativa para pacientes que não podem tomar AINEs. A anestesia local durante os procedimentos elimina a dor do procedimento.
O manejo da dor em infecções dentais segue uma abordagem multimodal. Os anti-inflamatórios não esteroides (AINEs) formam a base. Ibuprofeno, 400-600 mg a cada 6-8 horas, reduz a inflamação no local da infecção enquanto proporciona analgesia. A pesquisa de Moore (2015) na Base de Dados Cochrane de Revisões Sistemáticas confirma que ibuprofeno 400 mg proporciona melhor alívio da dor do que codeína 60 mg para dor dental, com menos efeitos colaterais.
O paracetamol serve pacientes com contraindicações a AINEs, doença ulcerosa péptica, terapia anticoagulante ou comprometimento renal. A dose é de 500-1000 mg a cada 6 horas, não excedendo 3000 mg diários. O paracetamol não possui ação anti-inflamatória, mas proporciona analgesia eficaz.
A terapia combinada melhora o controle da dor. Alternar ibuprofeno e paracetamol mantém níveis constantes de medicamentos. Alguns estudos sugerem que a administração simultânea proporciona alívio superior a qualquer um dos medicamentos isoladamente, embora os pacientes devam acompanhar cuidadosamente os intervalos de dosagem para evitar overdose.
A prescrição de opioides caiu drasticamente na prática odontológica. A epidemia de opioides levou à reavaliação dos protocolos de dor dental. As diretrizes atuais reservam opioides para dor pós-cirúrgica severa não responsiva a AINEs. Quando prescritos, os dentistas limitam as quantidades a 3-5 dias e combinam com AINEs para reduzir a necessidade de opioides.
Medidas de cuidados de suporte complementam a medicação. A hidratação mantém o fluxo salivar e apoia a função imunológica. Enxágues com solução salina morna (meia colher de chá de sal em água morna, bochechada por 30 segundos) reduzem a carga bacteriana e promovem a drenagem de bolsas gengivais. Alimentos macios evitam irritação mecânica dos tecidos infectados. Elevar a cabeça durante o sono reduz o fluxo sanguíneo para os tecidos faciais inchados, diminuindo a dor pulsante.
O que acontece quando infecções dentais não são tratadas?
Infecções dentais não tratadas causam destruição óssea local, necrose tecidual e complicações sistêmicas potencialmente fatais, incluindo sepse, obstrução das vias aéreas e abscesso cerebral.
Que danos locais infecções não tratadas causam?
Infecções não tratadas destroem o osso da mandíbula (osteomielite), matam o tecido mole (necrose) e se espalham pelos espaços faciais, causando desfiguração e perda funcional.
A osteomielite representa infecção óssea causada por semeadura bacteriana. O osso da mandíbula desenvolve áreas de osso morto (sequestros) cercadas por tecido inflamado. A osteomielite crônica causa dor persistente, fístulas drenantes e fraturas patológicas. O tratamento requer antibióticos prolongados (4-6 semanas) e remoção cirúrgica do osso morto. A terapia hiperbárica de oxigênio apoia a cicatrização em casos refratários.
A necrose do tecido ocorre quando a infecção compromete o suprimento sanguíneo. O palato, a língua ou a pele facial podem desenvolver áreas pretas e desvitalizadas que requerem desbridamento cirúrgico. A fasciíte necrosante, embora rara em infecções dentárias, destrói planos de tecido rapidamente e exige intervenção cirúrgica de emergência.
Infecções nos espaços faciais distorcem a anatomia. Os espaços submandibulares, pterigomandibulares e caninos incham dramaticamente. Os pacientes desenvolvem uma aparência de "pescoço de touro" devido ao envolvimento submandibular bilateral. O trismo, bloqueio da mandíbula devido à inflamação muscular, impede a alimentação e a fala.
Quais Riscos Sistêmicos as Infecções Dentárias Criam?
Bactérias de infecções dentárias entram na corrente sanguínea, causando sepse, infecção das válvulas cardíacas e abscessos distantes. A obstrução das vias aéreas devido ao inchaço do pescoço pode causar sufocamento.
A sepse representa a complicação sistêmica mais temida. As toxinas bacterianas desencadeiam uma ativação imune maciça. Febre, frequência cardíaca rápida, respiração rápida e confusão sinalizam sepse. A pressão arterial cai. Os órgãos falham. O choque séptico tem 40% de mortalidade mesmo com tratamento em unidade de terapia intensiva. Infecções dentárias causam 10-15% de todos os casos de sepse facial.
A obstrução das vias aéreas ameaça a vida em poucas horas. A angina de Ludwig, uma infecção bilateral do espaço submandibular, empurra a língua para cima e para trás. O assoalho da boca torna-se rígido. Os pacientes babam, não conseguem engolir saliva e desenvolvem estridor (respiração ruidosa). A traqueostomia de emergência ou intubação garante a via aérea antes do drenagem cirúrgica.
Abscesso cerebral, embora raro, segue a disseminação hematogênica ou extensão direta através dos ossos do crânio. Infecções de dentes frontais acessam o lobo frontal. Infecções maxilares alcançam o lobo temporal. Abscessos cerebrais causam dor de cabeça, convulsões, fraqueza focal e alteração do estado mental. Drenagem neurocirúrgica e antibióticos prolongados (6-8 semanas) tratam essa complicação.
Endocardite afeta as válvulas cardíacas, particularmente em pacientes com doença valvular pré-existente ou válvulas protéticas. Estreptococos viridans de infecções dentárias aderem ao endocárdio danificado, formando vegetações que embolizam para o cérebro, rins e membros. Antibióticos profiláticos antes de procedimentos dentários previnem essa complicação em pacientes de alto risco.
Complicação | Mecanismo | Risco de Mortalidade | Tratamento Necessário |
Osteomielite | Infecção e necrose óssea | Baixo | Cirurgia + 4-6 semanas de antibióticos |
Sepse | Disseminação bacteriana na corrente sanguínea | 15-40% | Cuidados em UTI, antibióticos IV, controle da fonte |
Angina de Ludwig | Infecção submandibular bilateral | 10-20% | Via aérea de emergência + drenagem cirúrgica |
Abscesso cerebral | Disseminação hematogênica ou direta | 10-30% | Neurocirurgia + 6-8 semanas de antibióticos |
Como as Populações Especiais Devem Receber Cuidados para Infecções Dentárias?
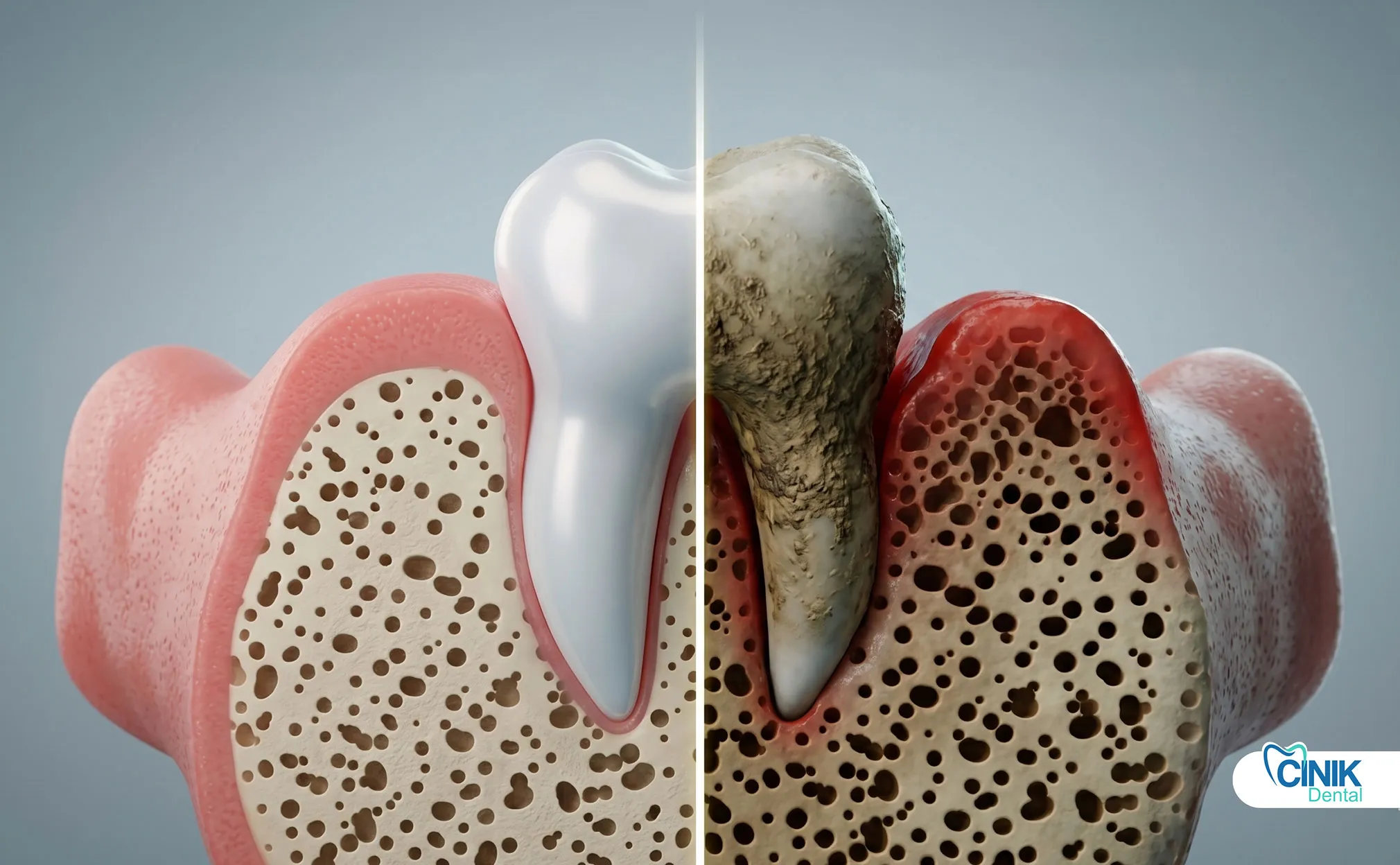
Pacientes imunocomprometidos, pediátricos e idosos precisam de abordagens de tratamento modificadas, intervenção antibiótica mais precoce, ajuste de dosagem de medicamentos e monitoramento mais próximo.
Que Cuidados Extras Pacientes Imunocomprometidos Precisam?
Pacientes imunocomprometidos enfrentam maior risco de disseminação sistêmica. Eles precisam de início mais precoce de antibióticos, cobertura mais ampla, tratamento hospitalar para infecções moderadas e monitoramento de recuperação mais longo.
Estados imunocomprometidos incluem diabetes mellitus, HIV/AIDS, quimioterapia, transplante de órgãos, uso crônico de corticosteroides e deficiências imunológicas hereditárias. Essas condições prejudicam a função dos neutrófilos, a produção de anticorpos ou a imunidade mediada por células, defesas críticas contra patógenos dentais.
O maior risco de disseminação de infecções exige manejo agressivo. Um abscesso localizado em um paciente saudável pode permanecer confinado por dias. O mesmo abscesso em um paciente neutropênico em quimioterapia pode progredir para sepse em poucas horas. Dentistas diminuem os limiares para início de antibióticos e encaminhamento hospitalar.
A intervenção antibiótica precoce utiliza cobertura de espectro mais amplo. Enquanto pacientes saudáveis recebem amoxicilina isoladamente, pacientes imunocomprometidos podem precisar de amoxicilina-clavulanato (Augmentin) para uma cobertura anaeróbica aprimorada, ou até mesmo antibióticos intravenosos para internação hospitalar.
O tratamento hospitalar torna-se necessário para infecções que seriam tratadas no consultório em pacientes saudáveis. O acesso intravenoso fornece entrega confiável de medicamentos. O monitoramento acompanha temperatura, contagem de glóbulos brancos e marcadores inflamatórios. Equipes cirúrgicas estão prontas para o manejo das vias aéreas se houver envolvimento do espaço fascial.
Como os Dentistas Ajustam o Tratamento para Crianças e Pacientes Idosos?
Crianças requerem dosagem baseada em peso e manejo comportamental. Pacientes idosos precisam de avaliação da função renal, revisão de interações medicamentosas e consideração de comorbidades.
Infecções dentárias pediátricas apresentam desafios únicos. Dentes decíduos com abscessos periapicais frequentemente requerem extração em vez de terapia de canal radicular devido à anatomia complexa das raízes e ao cronograma de exodontia que se aproxima. Mantenedores de espaço previnem complicações ortodônticas após perda prematura de dentes. A dosagem de antibióticos segue cálculos baseados em peso, amoxicilina 50 mg/kg/dia dividida em 3 doses.
O manejo comportamental possibilita o tratamento em pacientes jovens. A anestesia local requer técnica cuidadosa para evitar injeção intravascular em pacientes pequenos. Sedação ou anestesia geral podem ser necessárias para procedimentos extensos. Os pais desempenham papéis cruciais nos cuidados pós-tratamento, garantindo a adesão à medicação e modificações na dieta.
Pacientes geriátricos apresentam complexidades diferentes. A polifarmácia aumenta os riscos de interações medicamentosas. Antibióticos podem interagir com a varfarina (clindamicina e metronidazol potencializam os efeitos), estatinas ou medicamentos cardíacos. O declínio da função renal requer ajustes de dose para medicamentos eliminados renalmente, como amoxicilina e metronidazol.
O comprometimento cognitivo complica a comunicação dos sintomas. Pacientes idosos com demência podem não comunicar a dor de forma eficaz. Cuidadores devem observar mudanças comportamentais, recusa de alimentos, toque facial ou agitação, como indicadores de infecção. O planejamento do tratamento prioriza simplicidade e durabilidade em vez de abordagens idealistas.
População | Consideração chave | Ajuste de antibióticos | Necessidades especiais |
Imunocomprometidos | Alto risco de disseminação | Espectro mais amplo, início mais precoce | Limite de encaminhamento hospitalar reduzido |
Pediátrico | Crescimento e desenvolvimento | Dosagem baseada no peso | Gerenciamento de comportamento, manutenção de espaço |
Geriátrico | Comorbidades, polifarmácia | Ajuste de dose renal | Revisão de interações medicamentosas, avaliação cognitiva |
Como as pessoas podem prevenir infecções dentárias?
Escovação e uso do fio dental diários, check-ups dentários regulares a cada 6 meses, tratamento rápido de cáries e manejo de doenças gengivais previnem as condições que levam a infecções dentárias.
A prevenção de infecções dentárias visa as causas raiz: cárie dentária e doença periodontal. Práticas de higiene oral interrompem a formação de biofilme bacteriano antes que cause danos aos tecidos. A Associação Dental Americana recomenda escovar os dentes duas vezes ao dia com creme dental com flúor por 2 minutos, usando uma escova de cerdas macias em movimentos circulares suaves na linha da gengiva.
O uso do fio dental alcança áreas que as escovas não conseguem, entre os dentes e abaixo das margens gengivais, onde patógenos periodontais se colonizam. Irrigadores orais e escovas interdentais ajudam pacientes com destreza manual limitada. Enxaguantes bucais contendo clorexidina ou óleos essenciais reduzem a carga bacteriana, mas não substituem a limpeza mecânica.
Check-ups dentários regulares possibilitam intervenção precoce. Limpezas profissionais removem cálculo (tártaro) que abriga bactérias. Exames detectam cáries antes que atinjam a polpa. Raios-X de mordida identificam cáries interproximais invisíveis à inspeção visual. O intervalo de recall de 6 meses é adequado para a maioria dos pacientes, embora aqueles com alto risco de cárie ou doença periodontal ativa possam precisar de intervalos de 3-4 meses.
O tratamento precoce de cáries previne infecções na polpa. Cáries pequenas requerem restaurações simples. O atraso permite que a cárie se aprofunde, eventualmente necessitando de tratamento de canal ou extração. Selantes dentários em dentes posteriores protegem crianças e adolescentes de cáries na superfície oclusal.
O manejo da doença periodontal previne abscessos periodontais. O raspagem e alisamento radicular (limpeza profunda) remove o cálculo das superfícies radiculares. A manutenção periodontal a cada 3 meses controla a progressão da doença. A redução cirúrgica de bolsas elimina espaços profundos onde abscessos se formam.
Modificações na dieta apoiam a prevenção. Limitar a exposição ao açúcar, particularmente lanches frequentes e bebidas açucaradas, reduz a produção de ácido por Streptococcus mutans. Mastigar goma sem açúcar estimula o fluxo salivar, que neutraliza o ácido e remineraliza o esmalte. Água fluorada fortalece a estrutura do dente contra ataques ácidos.
Qual é a recuperação esperada após o tratamento de infecção dentária?
A dor melhora dentro de 24-48 horas após o controle da fonte. O tecido mole cicatriza em 1-2 semanas. A cicatrização do osso leva de 3 a 6 meses. A intervenção precoce produz uma recuperação mais rápida e completa.
Os prazos de cicatrização esperados variam conforme o procedimento e a gravidade da infecção. A drenagem de um abscesso agudo produz alívio imediato da dor. O inchaço diminui em 2-3 dias. A pequena incisão cicatriza em uma semana. No entanto, o dente subjacente ainda requer tratamento definitivo para prevenir recorrência.
A recuperação da terapia de canal radicular segue um padrão previsível. A dor pós-operatória dura de 2 a 3 dias, controlável com AINEs. O osso periapical começa a cicatrizar em semanas, embora o preenchimento ósseo radiográfico completo exija de 6 a 12 meses. A colocação da coroa final, de 2 a 4 semanas após a conclusão do canal radicular, restaura a função e previne fraturas.
Os locais de extração cicatrizam em estágios. A formação do coágulo sanguíneo ocorre imediatamente. O tecido mole se fecha em 1 a 2 semanas. O osso preenche o alvéolo em 3 a 6 meses. A colocação do implante, quando planejada, geralmente ocorre de 3 a 4 meses após a extração para permitir a cicatrização inicial do osso.
A intervenção precoce melhora dramaticamente os resultados. Um abscesso periapical tratado dentro de dias após o início dos sintomas responde a uma terapia de canal radicular simples. O atraso de semanas permite que a destruição óssea se expanda, complicando o tratamento e reduzindo a probabilidade de sobrevivência do dente. Abscessos periodontais tratados prontamente preservam os dentes; o tratamento atrasado muitas vezes resulta em prognóstico desesperador que requer extração.
Os fatores que afetam os resultados incluem a adesão do paciente, o estado imunológico e o seguimento com o tratamento definitivo. Pacientes que completam os cursos de antibióticos prescritos e retornam para os procedimentos definitivos agendados experimentam melhores resultados. O tabagismo prejudica a cicatrização ao reduzir o fluxo sanguíneo e a função imunológica. O diabetes requer controle glicêmico para uma recuperação ideal.
Quais Avanços Estão Moldando o Tratamento Futuro de Infecções Dentárias?
Novos peptídeos antimicrobianos visam biofilmes sem resistência. A desinfecção assistida por laser melhora a esterilização do canal radicular. A medicina personalizada utiliza testes genéticos para prever o risco de infecção e a resposta ao tratamento.
Avanços na terapia antimicrobiana abordam a resistência do biofilme. Antibióticos tradicionais falham contra bactérias protegidas por biofilmes. Pesquisadores desenvolvem peptídeos antimicrobianos, fragmentos de proteínas curtas que interrompem as membranas bacterianas sem desenvolvimento de resistência. Esses peptídeos, derivados de moléculas imunológicas naturais, mostram promessa como irrigantes de canal radicular e tratamentos tópicos.
A terapia fotodinâmica utiliza corantes ativados por luz para matar bactérias. O dentista aplica um agente fotossensibilizante na área infectada e, em seguida, expõe-a a comprimentos de onda de luz específicos. Espécies reativas de oxigênio destroem membranas bacterianas e DNA. Essa técnica esteriliza sistemas de canal radicular e bolsas periodontais sem antibióticos.
Técnicas minimamente invasivas preservam a estrutura dental. A tecnologia GentleWave utiliza energia multissônica e dinâmica de fluidos avançada para desinfetar a anatomia complexa do canal radicular com mínima instrumentação. O tratamento de canal radicular assistido por laser vaporiza o tecido infectado e esteriliza as paredes do canal simultaneamente.
O cuidado dental personalizado aproveita a análise genética e do microbioma. Testes genéticos identificam pacientes com deficiências imunológicas inatas que predispõem a infecções graves. O perfil do microbioma oral prevê o risco de doença periodontal e orienta a terapia probiótica direcionada. A farmacogenômica determina a seleção ideal de antibióticos com base no metabolismo individual.
A endodontia regenerativa representa uma mudança de paradigma. Em vez de remover a polpa e preencher os canais com material inerte, essa abordagem incentiva a regeneração do tecido pulpar usando células-tronco e fatores de crescimento. Dentes imaturos com polpas infectadas podem continuar o desenvolvimento radicular, produzindo dentes mais fortes e duráveis. Pesquisa de Galler (2021) no Journal of Endodontics demonstra a maturação radicular contínua em 80% dos dentes permanentes imaturos tratados.
Perguntas Frequentes Sobre o Tratamento de Infecções Dentárias
Todas as Infecções Dentárias Precisam de Antibióticos?
Não. Abscessos dentários localizados sem febre ou inchaço facial precisam apenas de controle da fonte, drenagem, tratamento de canal ou extração. Antibióticos ajudam apenas quando a infecção se espalha sistemicamente.
A ideia errônea de que toda infecção dentária precisa de antibióticos leva à prescrição excessiva. Diretrizes clínicas da American Dental Association e do British National Institute for Health and Care Excellence afirmam explicitamente que antibióticos são desnecessários para a maioria das infecções dentárias localizadas. Procedimentos de controle da fonte eliminam a infecção diretamente. Adicionar antibióticos não traz benefício e contribui para a resistência.
Antibióticos tornam-se necessários quando os pacientes mostram envolvimento sistêmico. Febre, mal-estar, linfadenopatia ou celulite em expansão indicam carga bacteriana excedendo a contenção local. Pacientes imunocomprometidos podem precisar de início mais precoce de antibióticos. Quando os dentistas não conseguem realizar o controle imediato da fonte devido a problemas de acesso do paciente, os antibióticos servem como pontes temporárias para o atendimento definitivo.
Quanto Tempo Leva o Tratamento de Infecções Dentárias?
A drenagem de abscesso agudo proporciona alívio imediato. A terapia de canal radicular requer de 1 a 3 consultas ao longo de 1 a 2 semanas. A extração cicatriza em 1 a 2 semanas. Os cursos de antibióticos duram de 5 a 7 dias.
A duração do tratamento depende da gravidade da infecção e da abordagem escolhida. A drenagem simples de um abscesso leva 30 minutos no consultório dentário. A dor melhora em poucas horas. No entanto, o paciente deve retornar para o tratamento definitivo do dente em poucos dias para evitar recorrência.
A terapia de canal radicular normalmente abrange duas consultas. A primeira visita remove a polpa infectada e coloca medicação antibacteriana. A segunda visita, 1 a 2 semanas depois, preenche e sela os canais. Uma terceira consulta coloca a coroa permanente 2 a 4 semanas depois. Tempo total de tratamento: 4 a 8 semanas para restauração completa.
A extração fornece a solução definitiva mais rápida. O procedimento leva de 20 a 40 minutos. O tecido mole cicatriza em 1 a 2 semanas. Se a substituição por implante estiver planejada, o cronograma se estende de 3 a 6 meses para a cicatrização do osso antes da colocação do implante.
Os cursos de antibióticos permanecem curtos. Cinco a sete dias são suficientes para infecções dentárias, ao contrário dos cursos prolongados necessários para infecções de tecidos profundos ou ósseos. Os pacientes devem completar o curso completo, mesmo que os sintomas melhorem antes, para evitar recorrência e resistência.
As Infecções Dentárias Podem Cicatrizar Sozinhas?
Não. As infecções dentárias requerem intervenção profissional. O corpo não pode eliminar as fontes de infecção dentro dos dentes ou das cavidades de abscesso. O tratamento atrasado aumenta o risco de complicações.
Ocasionalmente, um abscesso se rompe espontaneamente, drenando pus e aliviando temporariamente a pressão. Os pacientes podem interpretar isso como "cicatrização". No entanto, a fonte da infecção, a polpa necrótica, a cárie profunda ou o bolso periodontal, permanece. As bactérias se repopulam. O abscesso recorre, muitas vezes com organismos mais resistentes.
O ambiente fechado da raiz do dente ou da cavidade do abscesso impede o acesso imunológico. Os neutrófilos e os anticorpos não conseguem penetrar efetivamente no tecido necrótico ou no pus espesso. Os antibióticos que circulam no sangue não conseguem alcançar as bactérias nesses espaços avasculares. Apenas a remoção mecânica, drenagem, tratamento de canal ou extração eliminam a infecção.
Raramente, infecções crônicas de baixo grau persistem por meses sem sintomas agudos. Essas infecções "silenciosas" ainda destroem os ossos e liberam mediadores inflamatórios na corrente sanguínea. Elas contribuem para problemas de saúde sistêmicos sem causar dor perceptível. Raios-X dentários regulares detectam essas infecções ocultas.
Quando Alguém Deve Procurar Atendimento de Emergência para uma Infecção Dentária?
Procure atendimento de emergência para dificuldade em respirar ou engolir, inchaço facial que se espalha rapidamente, febre acima de 39°C (102°F), confusão ou envolvimento ocular devido a infecções de dentes superiores.
Sinais de alerta de emergência indicam progressão com risco de vida. O comprometimento das vias aéreas devido ao inchaço submandibular ou do assoalho da boca requer avaliação imediata no departamento de emergência. Pacientes que não conseguem engolir sua própria saliva, que desenvolvem respiração ruidosa (estridor) ou que sentem a garganta fechando precisam de manejo de vias aéreas de emergência.
Celulite que se espalha rapidamente, inchaço que se expande visivelmente ao longo de horas, sugere uma cepa bacteriana agressiva ou imunidade comprometida. Antibióticos IV e possível drenagem cirúrgica se tornam necessários. O inchaço facial cruzando a linha média ou envolvendo ambos os lados indica disseminação bilateral.
Toxicidade sistêmica sinaliza sepse. Febre alta, frequência cardíaca rápida (acima de 100 batimentos por minuto), respiração rápida (acima de 20 respirações por minuto) e alteração do estado mental exigem atendimento de emergência. Esses pacientes precisam de hemoculturas, fluidos IV e antibióticos de amplo espectro em um ambiente de terapia intensiva.
O envolvimento ocular devido a infecções de dentes superiores ameaça a visão. Inchaço ao redor do olho, visão dupla ou incapacidade de mover o olho indica celulite orbital. Essa complicação, que surge de infecções dentárias maxilares se espalhando através de osso fino para a órbita, requer consulta de emergência com oftalmologia e otorrinolaringologia.
Sintoma | Ação Necessária | Prazo |
Dor de dente com leve inchaço | Consulta odontológica | Dentro de 24-48 horas |
Inchaço facial, febre | Atendimento odontológico ou médico urgente | Mesmo dia |
Dificuldade para respirar/engolir | Departamento de emergência | Imediatamente |
Inchaço nos olhos, alterações na visão | Departamento de emergência | Imediatamente |
Confusão, febre alta, batimento cardíaco rápido | Departamento de emergência/911 | Imediatamente |
Conclusão: Por que a Ação Precoce Salva Dentes e Vidas
Infecções dentárias exigem controle rápido da fonte por meio de drenagem, tratamento de canal ou extração. Antibióticos desempenham um papel de suporte para a disseminação sistêmica. A prevenção por meio de cuidados regulares evita a dor, o custo e o perigo de infecções avançadas.
O tratamento de infecções dentárias baseia-se em princípios claros. Remova a fonte da infecção. Drene o pus e o tecido necrótico. Preserve os dentes naturais sempre que possível. Extraia quando necessário. Use antibióticos com cautela, apenas para envolvimento sistêmico ou quando os procedimentos devem ser adiados.
As evidências apoiam esmagadoramente essa abordagem. Antibióticos sozinhos falham porque não conseguem alcançar as bactérias nas câmaras pulpares necróticas e nas cavidades de abscesso. Organismos protegidos por biofilme resistem à penetração de medicamentos. Apenas a remoção mecânica do tecido infectado produz cura.
O diagnóstico precoce previne complicações. Uma pequena lesão periapical na radiografia alerta para um abscesso iminente. Um profundo bolso periodontal sinaliza risco de abscesso. Tratar essas condições antes que os sintomas agudos se desenvolvam salva dentes, dinheiro e saúde.
O uso equilibrado de antibióticos protege pacientes individuais e a saúde pública. Cada prescrição desnecessária contribui para a resistência. Dentistas que seguem diretrizes de responsabilidade, prescrevendo apenas para casos indicados, escolhendo medicamentos de primeira linha de espectro estreito e limitando a duração, preservam a eficácia dos antibióticos para gerações futuras.
A integração do tratamento clínico e da prevenção oferece os melhores resultados. Pacientes que combinam visitas dentárias regulares com cuidados diários em casa raramente desenvolvem infecções. Quando as infecções ocorrem, eles buscam atendimento prontamente em vez de suportar dor ou esperar por resolução espontânea.
O futuro do tratamento de infecções dentárias parece promissor. Terapias direcionadas ao biofilme, técnicas regenerativas e abordagens de medicina personalizada irão melhorar os resultados enquanto reduzem a dependência de antibióticos. No entanto, o princípio fundamental permanece inalterado: identifique a fonte, remova a infecção e restaure a saúde.
Referências
Cope, Anwen L., et al. "Uso de Antibióticos na Prática Odontológica: Uma Revisão Sistemática." British Dental Journal, vol. 216, no. 9, 2014, pp. 523-30.
Galler, Kerstin M., et al. "Procedimentos Endodônticos Regenerativos para o Tratamento de Necrose Pulpar em Dentes Permanentes Imaturos: Uma Revisão Sistemática." Journal of Endodontics, vol. 47, no. 8, 2021, pp. 1193-202.
Lockhart, Peter B., et al. "Pobre Saúde Oral como uma Condição Crônica, Potencialmente Infecciosa e Inflamatória." Journal of Dental Research, vol. 98, no. 10, 2019, pp. 1073-80.
Matthews, David C., et al. "Antibióticos para Abscessos Dentários Agudos: Uma Revisão Sistemática." Journal of Antimicrobial Chemotherapy, vol. 71, no. 3, 2016, pp. 564-71.
Moore, R. Andrew, et al. "Medicamentos Anti-Inflamatórios Não Esteroides para Dor Dental Aguda." Cochrane Database of Systematic Reviews, no. 12, 2015, CD004978.
Ng, Yuan-Ling, et al. "Resultado do Tratamento Primário de Canal Radicular: Revisão Sistemática da Literatura." International Endodontic Journal, vol. 44, no. 7, 2011, pp. 597-612.
Patel, Shanon, et al. "Tomografia Computadorizada de Feixe Cônico em Endodontia." Revista Internacional de Endodontia, vol. 52, no. 9, 2019, pp. 1248-64.
Petersen, Poul Erik. "Política Global da Organização Mundial da Saúde para Melhoria da Saúde Bucal." Revista Internacional de Odontologia, vol. 72, no. 4, 2022, pp. 302-07.
Seneviratne, Chaminda J., et al. "Biofilme de Placa Dental: Um Biofilme Arquetípico." Periodontologia 2000, vol. 75, no. 1, 2017, pp. 34-44.