Что такое зубы мудрости и почему они важны?
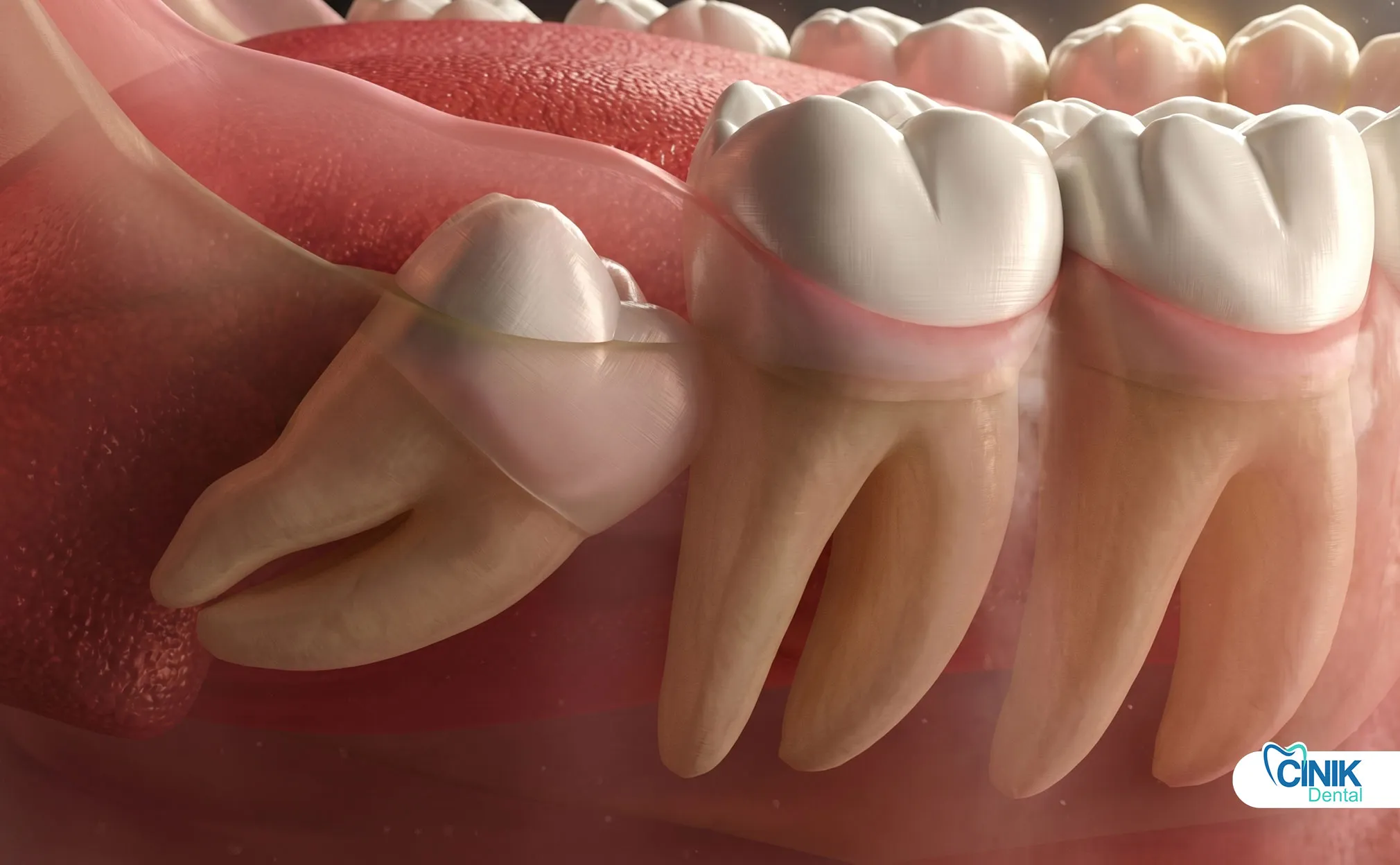
Зубы мудрости — это третий и последний набор моляров, которые обычно появляются в возрасте от 17 до 25 лет. Они часто вызывают проблемы, потому что современные человеческие челюсти слишком маленькие, чтобы правильно вмещать их.
Зубы мудрости, клинически известные как третьи моляры, представляют собой последние зубы, которые развиваются в человеческом зубном ряду. Эти зубы получили свое общее название, потому что они появляются в
Палеолит
Грубая, сырая растительность
Большие, крепкие
Важно для измельчения
Неолит
Смешанные, частично переработанные
Умеренные
Дополнительное измельчение
Современные
Мягкие, переработанные продукты
Сниженные
Часто нефункциональные
Современные эпидемиологические исследования показывают, что затронутые восьмые зубы влияют примерно на 24% до 35% мирового населения (Gbotolorun et al., 2017). Затрудненное прорезывание происходит, когда зубу не хватает достаточного пространства для полного прорезывания в его функциональном положении. Это анатомическое ограничение создает каскад клинических проблем, с которыми современная стоматология должна справляться с помощью основанных на доказательствах протоколов удаления третьих моляров.
Клиническое значение восьмых зубов выходит за пределы немедленных симптомов. Сохраняемые третьи моляры коррелируют с повышенным риском периодонтальных заболеваний, кариеса в соседних вторых молярах и кистозных образований (Guo и Lei, 2018). Следовательно, удаление восьмых зубов стало одной из самых часто выполняемых хирургических процедур во рту по всему миру, при этом ежегодно проводится миллионы экстракций.
Как развиваются и прорезываются восьмые зубы?
Восьмые зубы начинают формироваться примерно в возрасте 7-10 лет, коронки завершаются к возрасту 12-16 лет. Прорезывание обычно происходит в возрасте от 17 до 25 лет, хотя многие остаются затрудненно прорезанными или частично прорезанными.
Понимание временной шкалы развития третьих моляров позволяет клиницистам оптимизировать время вмешательства. Одонтогенез восьмых зубов начинается удивительно рано, зубные зачатки появляются в возрасте от 7 до 10 лет, при этом кальцификация коронки завершается к 12-16 годам (Anderson et al., 2019). Этот длительный период развития создает множество возможностей для радиографического мониторинга и ранней оценки риска.
Таблица 2: Хронологическое развитие третьих моляров
Стадия развития | Возрастной диапазон | Клиническое значение |
Начальная минерализация | 7-9 лет | Возможна ранняя диагностика |
Завершение формирования коронки | 12-16 лет | Оценка угла наклона |
Начало формирования корня | 14-18 лет | Сложность операции увеличивается |
Завершение корня | 18-25 лет | Полное прорезывание или явная импакция |
Прорезывание (если происходит) | 17-25 лет | Функциональный или патологический статус |
Анатомическое положение значительно варьируется между верхними (максиллярными) и нижними (мандибular) третьими молярами. Верхние зубы мудрости, как правило, имеют более простые хирургические профили из-за менее плотной окружающей кости и благоприятной морфологии корня. Наоборот, нижние третьи моляры представляют большие технические сложности из-за их близости к нижнему альвеолярному нерву и плотной кортикальной кости мандибулы (Bui et al., 2019).
Классификация импакции следует специфическим угловым соотношениям между зубом и соседним вторым моляром:
Таблица 3: Классификация импакций третьих моляров
Тип | Описание | Распространенность | Хирургическая сложность |
Мезиоангульный | Коронка наклонена к передней части рта | 44% | Умеренный |
Дистоангульный | Коронка наклонена к задней части рта | 6% | Высокий |
Горизонтальный | Коронка перпендикулярна второму моляру | 3% | Высокий |
Вертикальный | Нормальное положение, но заблокировано костью/десной | 38% | Переменный |
Буккально-угловой | Коронка наклонена к щеке | 5% | Умеренный |
Лингуоангиулярный | Корона наклонена к языку | 4% | Умеренный |
Связь между зубами мудрости и критическими анатомическими структурами требует точной предоперационной оценки. Нижний альвеолярный нерв проходит через челюсть, обеспечивая чувствительность нижней губы и подбородка. Примерно 12% до 20% нижних третьих моляров демонстрируют радиографическое наложение с этим нервным каналом, увеличивая риск парестезии во время удаления (Guerrero и др., 2020). Аналогично, верхние третьи моляры могут прорастать корнями в верхнечелюстную пазуху, создавая потенциальные риски ороанtral связи.
Когда зубы мудрости требуют удаления?
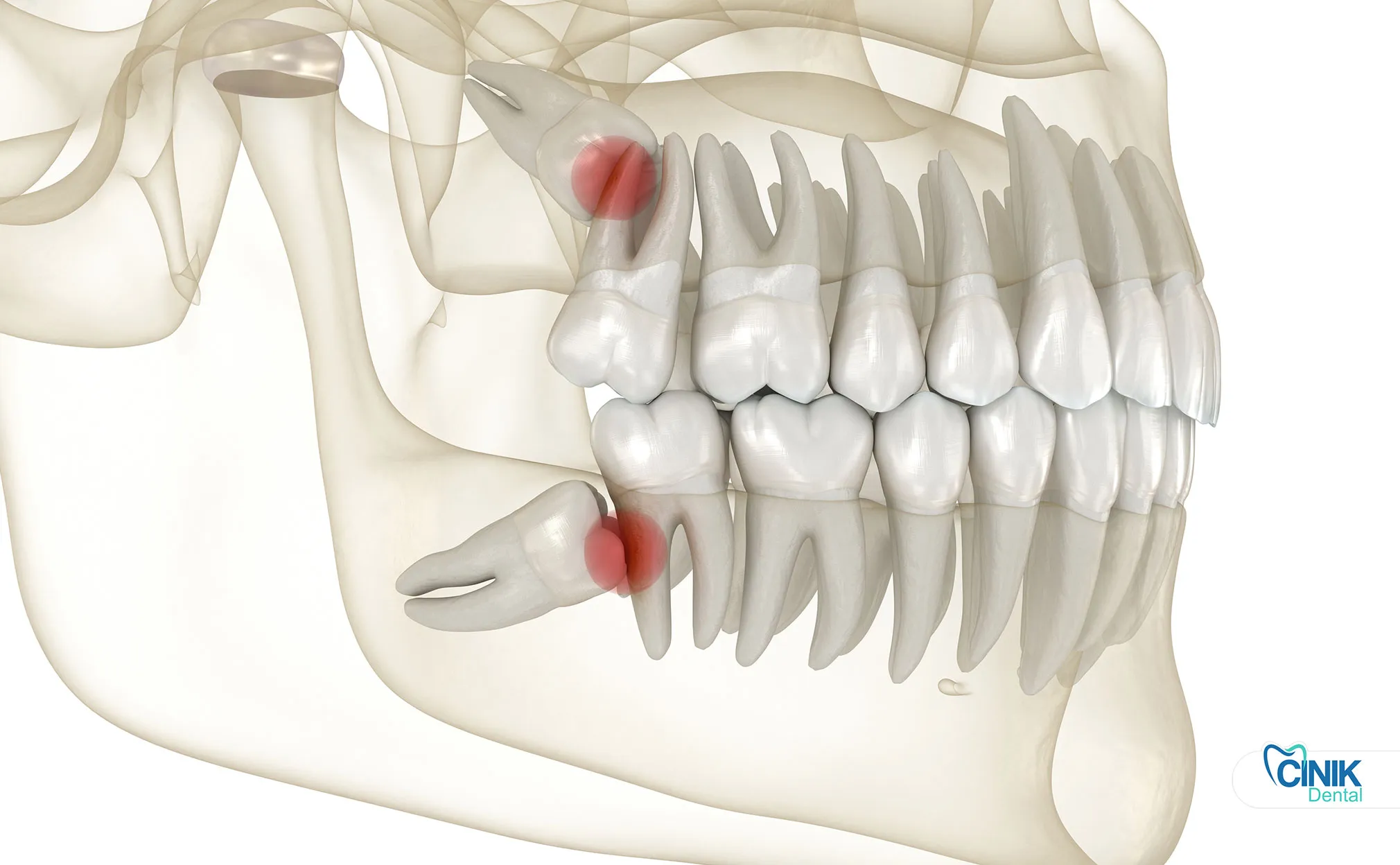
Удаление необходимо, когда зубы вызывают боль, инфекцию, кисты или повреждения соседних зубов. Ассимптоматичные, здоровые зубы мудрости могут не требовать удаления.
Клиническое принятие решений относительно удаления третьих моляров балансирует абсолютные показания, относительные соображения и противопоказания. Доказательная стоматология подчеркивает индивидуальную оценку, а не универсальное профилактическое удаление.
Каковы абсолютные показания для удаления?
Абсолютные показания включают активную боль, рецидивирующие инфекции, кисты или опухоли, а также повреждения соседних зубов, эти состояния требуют удаления независимо от возраста пациента.
Абсолютные показания устанавливают негласные критерии для хирургического вмешательства:
Симптоматическое воспаление и боль: Постоянный дискомфорт, исходящий из области третьего моляра, указывает на активную патологию, требующую разрешения.
Рецидивирующий перикоронит: Воспаление мягкотканевого оперкулума, покрывающего частично прорезавшиеся зубы, затрагивает примерно 15% молодых людей с нижними третьими молярами (Falci et al., 2017). Повторные эпизоды требуют окончательного лечения.
Инфекция и образование абсцесса: Одонтогенные инфекции могут привести к угрожающим жизни инфекциям фасциального пространства без своевременного вмешательства.
Кисты и опухоли: Дентигерозные кисты, связанные с импактированными третьими молярами, могут вызывать значительное разрушение костной ткани, если их не лечить. Частота кистозных изменений варьируется от 0,5% до 3% на импактированный зуб (Matzen et al., 2019).
Резорбция корней соседних зубов: Внешняя резорбция корней вторых моляров импактированными третьими молярами представляет абсолютное показание для немедленного удаления.
Каковы относительные показания для удаления?
Относительные показания включают ортодонтические потребности, пародонтальные проблемы и профилактические соображения, которые требуют индивидуального анализа соотношения риска и пользы.
Относительные показания требуют внимательного обсуждения между клиницистами и пациентами:
Ортодонтические соображения: Третий моляр может способствовать переднему скученности зубов, хотя эта связь остается научно спорной. Некоторые ортодонты рекомендуют удаление, чтобы сохранить выравнивание, достигнутое в результате лечения (Кара и др., 2018).
Риск пародонтальных заболеваний: Сохраненные третьи моляры создают недоступные пародонтальные карманы дистально от вторых моляров. Исследования показывают, что удаление улучшает состояние пародонта в соседних зубах (Кугельберг и др., 2020).
Риск кариеса: Частично прорезавшиеся зубы мудрости развивают кариес с темпами, превышающими полностью прорезавшиеся зубы, из-за проблем с гигиеной. Кроме того, мезиоугловые импакции способствуют развитию кариеса на дистальных поверхностях вторых моляров.
Дебаты о профилактическом удалении: Профилактическое удаление бессимптомных третьих моляров остается спорным. Сторонники утверждают о снижении рисков будущих осложнений, в то время как противники подчеркивают хирургическую заболеваемость и вопросы экономической эффективности (Центр обзоров и распространения NHS, 2018).
Когда зубы мудрости НИКАКИХ НЕ ДОЛЖНЫ БЫТЬ УДАЛЕНЫ?
Удаление противопоказано, когда зубы бессимптомные и свободные от заболеваний, или когда хирургические риски превышают потенциальные преимущества из-за состояния здоровья пациента.
Противопоказания защищают пациентов от ненужного вреда:
Ассимптоматичные, свободные от патологии зубы: Американская ассоциация челюстно-лицевых хирургов поддерживает сохранение с периодическим мониторингом, когда болезнь отсутствует (AAOMS, 2019).
Пациенты с высоким хирургическим риском: Неконтролируемые системные заболевания, определенные сердечные состояния или экстремальный возраст могут противопоказать выборочную экстракцию.
Близость к жизненно важным структурам: Когда корни близко контактируют с нижним челюстным нервом, коронопластика может превосходить экстракцию.
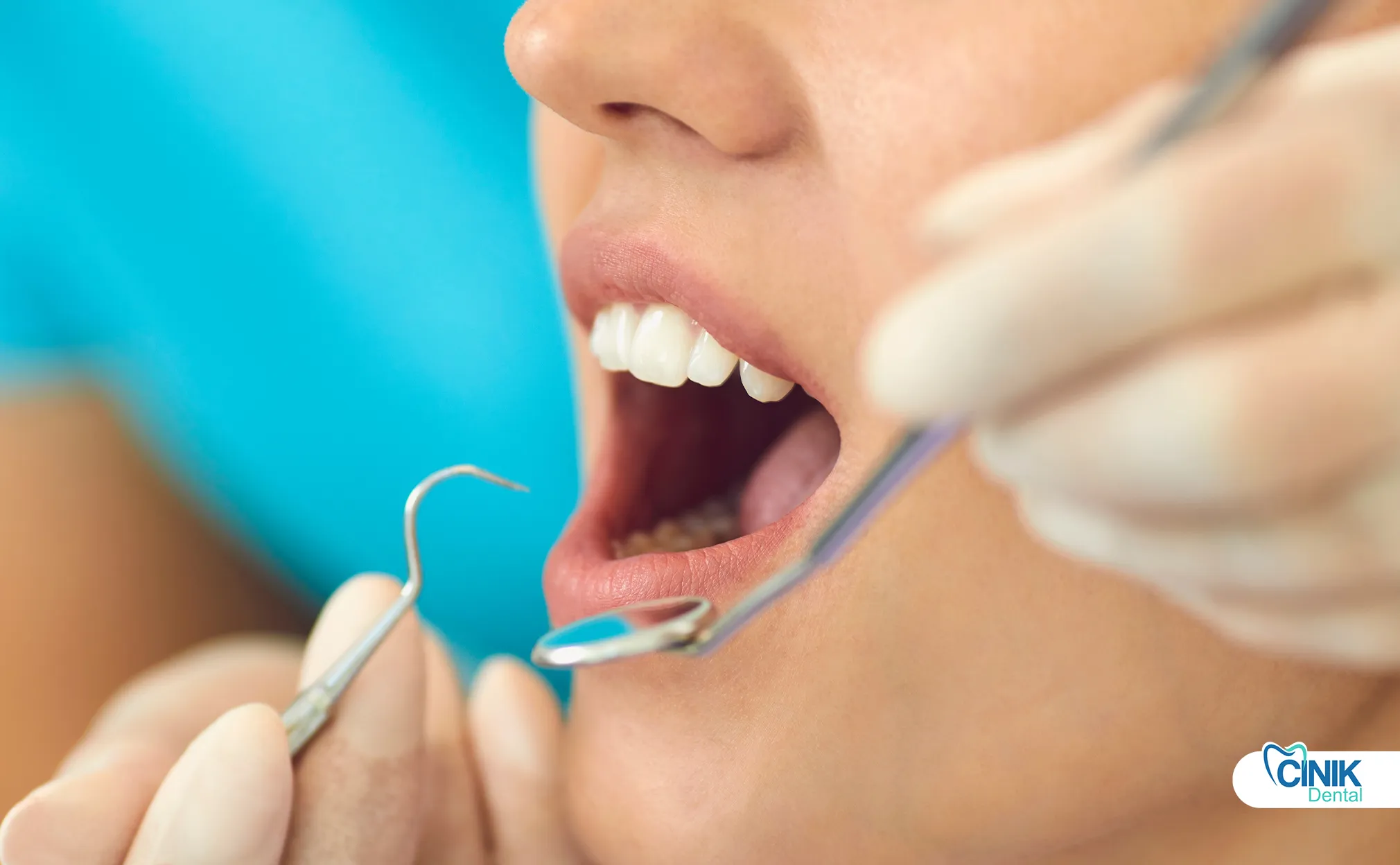
Как стоматологи диагностируют и планируют лечение зубов мудрости?
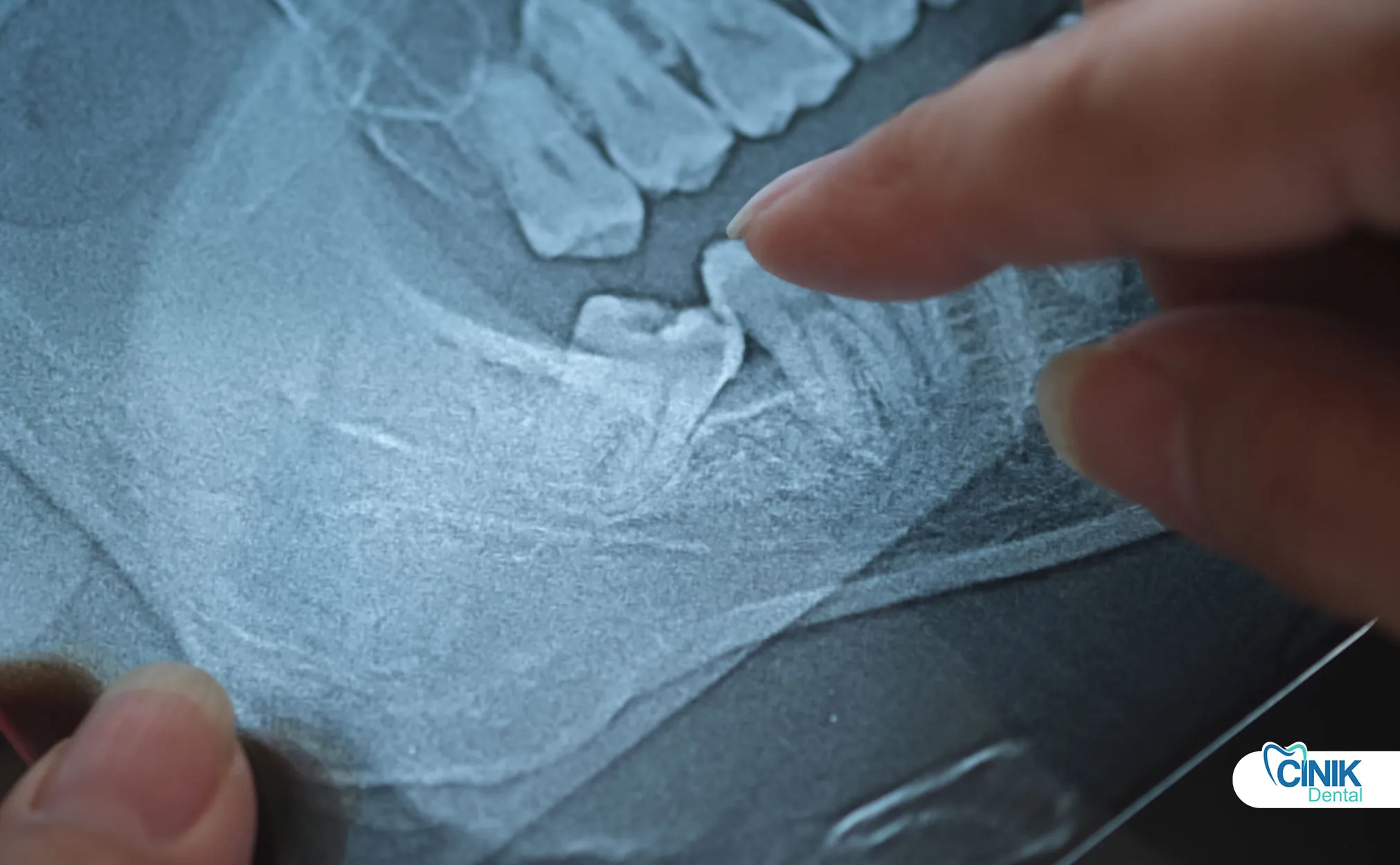
Диагностика сочетает клинический осмотр с рентгеновской визуализацией, включая панорамные рентгеновские снимки и 3D CBCT сканы для сложных случаев, связанных с близостью нервов.
Точная диагностика и стратификация риска лежат в основе успешного удаления зубов мудрости. Диагностический протокол интегрирует несколько методов оценки.
Клинический осмотр оценивает:
Статус прорезывания и доступность
Пародонтальное состояние соседних зубов
Наличие отека, дренажа или синусных проходов
Функция височно-нижнечелюстного сустава
Вместимость для открытия рта (межзубная дистанция)
Радиографическая визуализация предоставляет важную анатомическую информацию:
Панорамная радиография (ОПГ) служит стандартным инструментом для первоначального скрининга. Это двумерное изображение показывает:
Угол наклона зуба и глубину импакции
Форма и изгиб корней
Соотношение с соседними зубами
Приблизительное расположение нервного канала
Компьютерная томография с конусным лучом (КТКЛ) становится показанной, когда:
Нижнечелюстной нерв накладывается на корни
Сложная анатомия корня предполагает хирургическую сложность
Предыдущие радиограммы указывают на потенциальное вовлечение синуса
Предоперационная оценка требует трехмерной точности
Исследование Грегора и др. (2020) показывает, что оценка по КТКЛ снижает частоту травм нервов на 40% по сравнению с планированием, основанным на панорамной визуализации, в высокорисковых случаях.
Таблица 4: Параметры стратификации риска
Фактор | Низкий риск | Умеренный риск | Высокий риск |
Возраст пациента | <25 лет | 25-35 лет | >35 лет |
Глубина импакции | Уровень A (уровень коронки) | Уровень B (уровень кости) | Уровень C (глубокая кость) |
Морфология корня | Конический, слитый | Две отдельные корни | Делицевая, крючковая |
Связь с нервом | Ясное разделение | Наложение | Оборачивание корня |
Плотность кости | Нормально | Склеротический | Крайне плотный |
Информированное согласие является критическим этическим и юридическим требованием. Пациенты должны понимать:
Конкретные показания для их процедуры
Альтернативные варианты лечения
Ожидаемые преимущества и потенциальные риски
Ожидаемая траектория восстановления
Какие хирургические методы используют стоматологи для удаления зубов мудрости?
Методы варьируются от простого удаления прорезавшихся зубов до сложного хирургического вмешательства, включая удаление кости, секционирование зуба и методы, сохраняющие нервы, такие как коронэктомия.
Современное удаление третьих моляров охватывает спектр хирургических подходов, адаптированных к индивидуальным анатомическим представлениям.
Каковы основные виды удаления?
Удаления классифицируются как простые (полностью прорезавшиеся) или хирургические (востребованные), причем хирургические случаи требуют разрезов, удаления кости и часто секционирования зубов.
Простое удаление применяется к полностью прорезавшимся, не затронутым зубам мудрости с доступными коронкой и корнем. Процедура использует подъемники и щипцы без надрезов мягких тканей или удаления кости.
Хирургическое удаление касается затронутых или частично прорезавшихся зубов, требующих:
Подъема мукопериостального лоскута
Остеотомии (удаление кости)
Секционирования зуба (одонтотомия)
Шитья для закрытия раны
Что включает в себя поэтапная хирургическая процедура?
Процедура включает в себя введение анестезии, разрезание ткани, удаление кости при необходимости, экстракцию зуба и закрытие раны, обычно занимает 30-60 минут.
Выбор анестезии зависит от сложности процедуры и предпочтений пациента:
Таблица 5: Варианты анестезии для хирургии третьего моляра
Тип | Показания | Преимущества | Учитываемые моменты |
Местная анестезия | Простые экстракции, Cooperative пациенты | Быстрое восстановление, низкая стоимость | Сохранение сознания пациента |
Сознательная седатация | Тревожные пациенты, умеренные импакции | Снижение тревоги, амнезия | Требует сопровождения, наблюдения |
Общая анестезия | Сложные случаи, множественные экстракции | Полная потеря сознания | Более высокий риск, более длительное восстановление |
Хирургическая последовательность следует стандартным протоколам:
Разрез и подъем лоскута: Дизайн лоскута с тремя углами или конверта обеспечивает доступ, сохраняя кровоснабжение.
Остеотомия: Высокоскоростные хирургические инструменты или пьезоэлектрические устройства удаляют накладывающуюся кость, обнажая коронку и устанавливая точки опоры.
Секция зуба: Многокорневые или горизонтально импактированные зубы требуют сегментации на управляемые компоненты. Общие паттерны секционирования включают:
Вертикальное бисектирование для мезиоугловых импакций
Сепарация коронки и корня для глубоких импакций
Горизонтальное секционирование для дистоугловых случаев
Экстракция: Элеваторы и щипцы извлекают секции зуба, защищая соседние структуры.
Дебридмент лунки: Тщательное кюретаж удаляет фолликулярные остатки и костные осколки.
Сшивание: Ресорбируемые или нересорбируемые швы сближают ткани; первичное закрытие снижает риск сухой лунки.
Какие альтернативные методы сохраняют функцию нерва?
Коронэктомия намеренно сохраняет корни, когда они контактируют с нижним alveolar nerve, значительно снижая риск постоянного повреждения нерва.
Коронэктомия (частичная одонтоктомия) представляет собой метод, сохраниющий нерв, когда корни плотно контактируют с нижним alveolar nerve. Эта техника включает:
Удаление клинической коронки
Намеренное сохранение корней на месте
Документация и обучение пациентов относительно сохраненных корней
Систематические обзоры Пателя и др. (2019) сообщают о частоте травм нервов ниже 1% при коронэктомии по сравнению с 4-8% при традиционной экстракции в случаях с высоким риском. Однако сохраненные корни могут мигрировать или потребовать дальнейшего вмешательства в 10-20% случаев.
Минимально инвазивные методы продолжают развиваться:
Пьезоэлектрическая хирургия: Ультразвуковая резка кости снижает тепловое повреждение и улучшает точность
Лазерная экстракция: Лasers для мягких тканей уменьшают кровотечение и послеоперационный дискомфорт
Эндоскопическое руководство: Улучшенная визуализация для сложных анатомических отношений
Как пациентам следует управлять восстановлением после удаления зуба мудрости?
Восстановление проходит через непосредственный послеоперационный уход (0-24 часа), краткосрочное заживление (1-7 дней) и долгосрочную регенерацию тканей (недели до месяцев), с конкретными протоколами для каждой фазы.
Оптимальное восстановление после операции по удалению зуба мудрости требует протоколов ухода, соответствующих фазе, которые учитывают физиологические процессы заживления.
Что происходит в течение непосредственной послеоперационной фазы?
Первые 24 часа сосредоточены на контроле кровотечения, управлении болью и отеками, а также на защите кровяного сгустка, который позволяет правильному заживлению.
Управление гемостазом начинается немедленно после удаления:
Плотное давление с помощью марли в течение 30-60 минут
Избежание полоскания или сплевания для предотвращения смещения сгустка
Подъем головы для уменьшения кровотечения
Контроль боли и отека использует мультимодальные подходы:
Плановые нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен 400-600мг каждые 6 часов
Парацетамол для прорывной боли или противопоказаний к НПВП
Применение льда (20 минут на, 20 минут off) в течение первых 24 часов
Исследование Бэйли и др. (2019) показывает, что превентивная анальгезия снижает послеоперационные показатели боли на 40% по сравнению с реактивной дозировкой.
Что следует ожидать пациентам в ходе краткосрочного восстановления?
Дни 1-7 связаны с наибольшим отеком на 48-72 часах, изменениями в рационе к мягкой пище и тщательным уходом за полостью рта без нарушения хирургических участков.
Прогрессирование отека идет по предсказуемым паттернам:
День 1: Начальный воспалительный ответ
Дни 2-3: Максимальный отек
Дни 4-7: Постепенное разрешение начинается
Рекомендации по питанию акцентируют внимание на питательных веществах, защищая хирургические участки:
Таблица 6: Послеоперационные диетические рекомендации
Период времени | Рекомендуемые продукты | Продукты, которых следует избегать |
Дни 1-2 | Йогурт, яблочное пюре, смузи (без трубочки), картофельное пюре | Горячие жидкости, острые блюда, хрустящие текстуры |
Дни 3-5 | Яичница, паста, мягкая рыба, вареные овощи | Семена, орехи, чипсы, липкие конфеты |
Дни 6-14 | Постепенный переход к нормальной диете | Жесткая, острая еда рядом с местами экстракции |
Модификации гигиены полости рта сбалансируют чистоту с защитой от тромбообразования:
Нежные полоскания соленой водой, начиная с 24 часов после операции
Избегание коммерческих ополаскивателей для рта, содержащих алкоголь
Аккуратная чистка неоперационных зон
Не полоскать лунки до достижения подходящей стадии заживления
Сколько времени необходимо для полного заживления?
Заживление мягких тканей завершается за 2-4 недели, в то время как регенерация кости требует 3-6 месяцев, при этом возраст и степень импакции влияют на сроки.
Долгосрочное заживление включает регенерацию тканей:
Эпителизация: Закрытие слизистой в течение 2-4 недель
Ремоделирование кости: Заполнение лунки и восстановление кортикальной кости за 3-6 месяцев
Функциональное возвращение: Нормальное жевание и чувство, как правило, к 2 неделям
Таблица 7: Вехи временной линии заживления
Параметр заживления | Типичный график | Факторы влияния |
Гемостаз | 2-6 часов | Медикаменты, общее состояние здоровья |
Закрытие мягких тканей | 7-14 дней | Оральная гигиена, табакокурение |
Инициация заполнения кости | 2-4 недели | Возраст, кровоснабжение |
Полное ремоделирование кости | 3-6 месяцев | Глубина импакции, системное заболевание |
Нормализация чувствительности | 2-8 недель | Близость нерва, хирургическая травма |
Какие осложнения могут возникнуть после удаления зуба мудрости?
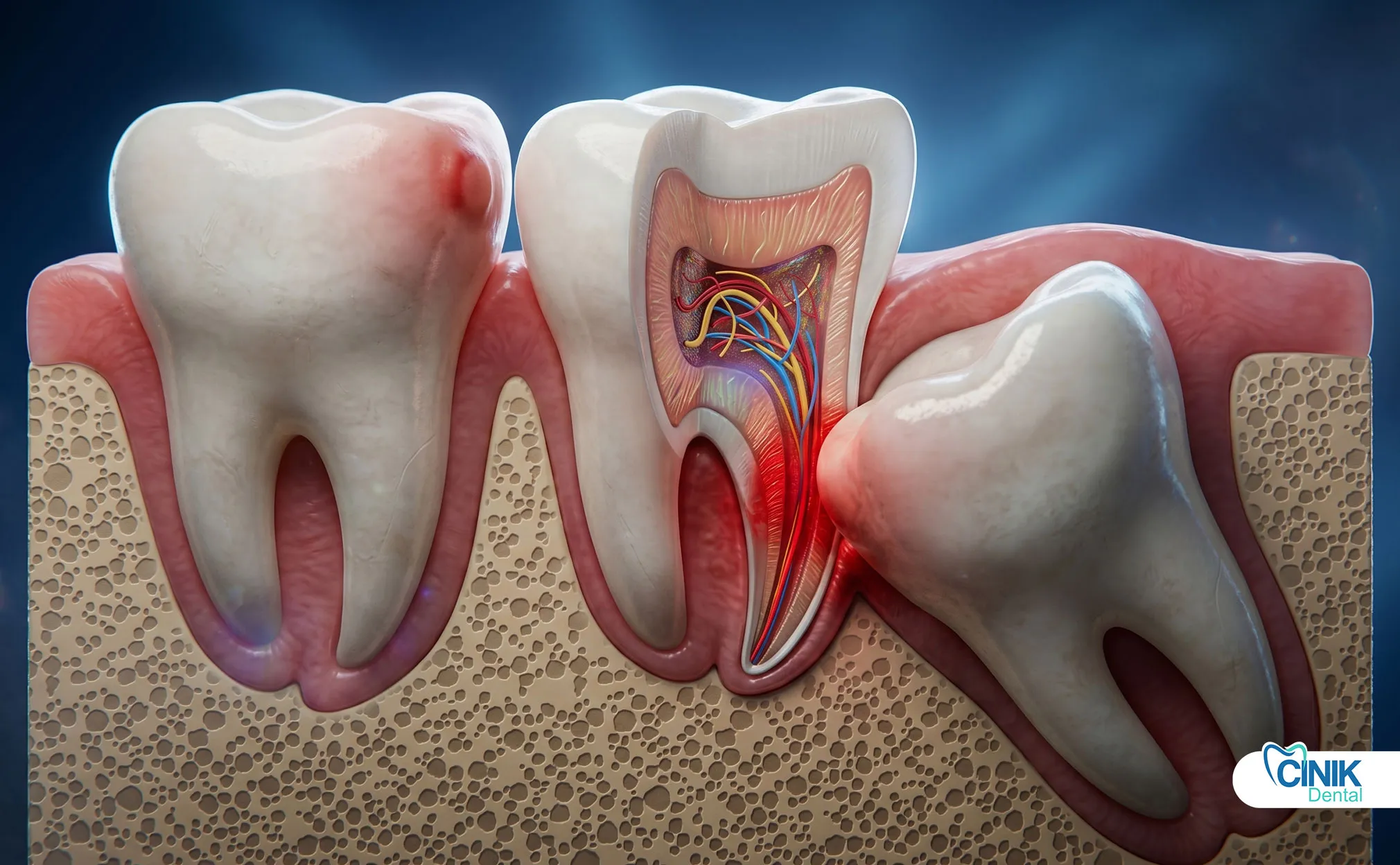
Осложнения варьируются от общих проблем, таких как боль и опухоль, до серьезных состояний, включая сухую лунку, травму нерва и инфекцию, с общими показателями от 4.6% до 30.9% в зависимости от факторов риска.
Понимание осложнений во время оральной хирургии позволяет предотвратить, рано распознать и провести соответствующее вмешательство.
Какие самые распространенные послеоперационные проблемы?
Боль, отек, синяки и ограниченное открытие рта (тризм) затрагивают большинство пациентов в различной степени, но обычно разрешаются в течение одной недели.
Ожидаемые воспалительные реакции включают:
Боль: Умеренная до тяжелой у 60-80% пациентов в течение первых 48 часов
Отек: Почти универсальный, достигающий пика через 48-72 часа
Тризм: Ограниченное открытие рта затрагивает 30-50% пациентов
Синяки: Экхимоз появляется в 10-20% случаев, особенно при хирургии нижней челюсти
Эти проявления представляют собой нормальные физиологические реакции, а не настоящие осложнения, хотя они требуют обучения пациента и поддержки в уходе.
Какие серьезные осложнения требуют немедленного внимания?
Серьезные осложнения включают сухую лунку (2-5% случаев), инфекцию (1-2%) и повреждение нерва (0.5-2%), при этом сухая лунка является самым распространенным значительным осложнением.
Сухая лунка (альвеолярный остеит) требует особого внимания из-за своей частоты и серьезности:
Патофизиология: Преждевременная потеря тромба обнажает подлежащую кость, что предотвращает нормальное заживление и вызывает интенсивную боль из-за воспаления кости.
Клиническая презентация:
Сильная, пульсирующая боль, начинающаяся через 2-4 дня после удаления зуба
Видимые пустые области с обнаженной сероватой костью
Неприятный запах и вкус
Лучевая боль в ухе или виске (с участками в mandibular)
Факторы риска (Blum, 2018):
Курение (увеличивает риск в 3-5 раз)
Использование пероральных контрацептивов
Предшествующая инфекция
Травматическая техника извлечения
Плохое соблюдение реабилитации после операции
Стратегии профилактики:
Антисептические полоскания рта (хлоргексидин) до и после операции
Первичное закрытие раны, когда это возможно
Избегание курения и соломинок
Системные антибиотики в случаях высокого риска
Инфекция проявляется как:
Увеличение боли после начального улучшения
Гнойные выделения
Лихорадка и недомогание
Лимфаденопатия
Классификации травмы нерва:
Нижний альвеолярный нерв: Онемение нижней губы/подбородка (0.5-2% временное, <0.1% постоянное)
Лингвальный нерв: Онемение языка/изменение вкуса (0.2-2% временно, <0.1% постоянно)
Таблица 8: Частота осложнений
Осложнение | Частота | Факторы риска |
Сухая лунка | 2-5% | Курение, женский пол, нижние зубы |
Инфекция | 1-2% | Иммунодефицит, плохая гигиена |
Кровотечение | 0,5-1% | Антикоагулянты, нарушения свертываемости крови |
Повреждение нерва (временное) | 0,5-5% | Возраст >25, глубокая импакция, близость нерва |
Повреждение нерва (постоянное) | <0,5% | Хирургическая техника, анатомическая вариация |
Перелом корня/удержание | 2-8% | Изгиб корня, анкилоз |
Какие лучшие практики для послеоперационного ухода и управления болью?
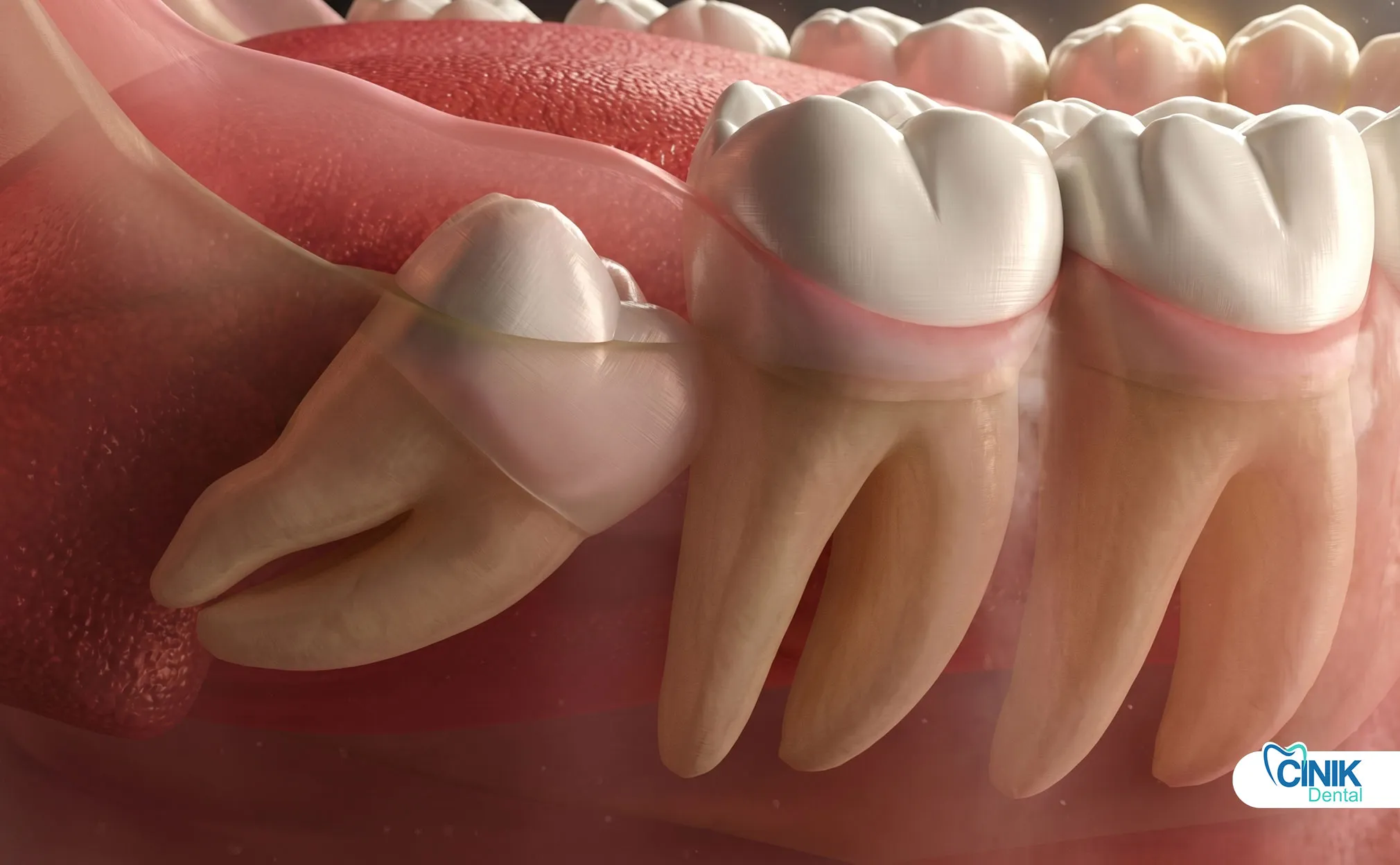
Эффективное управление сочетает в себе запланированные НПВП, ледяную терапию, изменения в поведении (без курения/соломинок) и тщательную гигиену полости рта для минимизации осложнений и ускорения заживления.
Протоколы послеоперационного ухода за зубами, основанные на доказательствах, оптимизируют результаты и удовлетворенность пациентов.
Как следует управлять болью после удаления?
Управление болью в первую очередь зависит от НПВП, таких как ибупрофен, с парацетамолом в качестве дополнения или альтернативы, избегая опиоидов, когда это возможно, из-за побочных эффектов и рисков зависимости.
Протоколы анальгезии следуют многомодальным стратегиям:
Первичная терапия: НПВП обеспечивают превосходное облегчение зубной боли благодаря противовоспалительным и анальгезирующим механизмам. Ибупрофен 400-800мг каждые 6-8 часов или напроксен 250-500мг дважды в день эффективно контролируют большую часть послеоперационного дискомфорта (Moore и Hersh, 2020).
Дополнительные медикаменты:
Парацетамол 500-1000мг каждые 6 часов для пациентов с противопоказаниями к НПВП
Комбинация ибупрофена/парацетамола показывает превосходную эффективность по сравнению с любым из этих агентов отдельно
Опиоиды предназначены для тяжелых случаев или непереносимости НПВП
Таблица 9: Иерархия управления болью
Тяжесть боли | Рекомендуемый подход | Пример схемы |
Легкая | Монотерапия НПВП | Ибупрофен 400 мг каждые 6 часов |
Умеренная | НПВП + ацетаминофен | Ибупрофен 600 мг + ацетаминофен 500 мг каждые 6 часов |
Тяжелая | Многофакторный с возможным опиоидом | Сверх + оксикодон 5 мг каждые 4-6 часов по мере необходимости |
Когда антибиотики необходимы?
Рутинные антибиотики не рекомендуются для здоровых пациентов, проходящих стандартные экстракции, но показаны для иммунокомпрометированных пациентов, при активных инфекциях или в случаях хирургического риска.
Показания к антибиотикам (руководство AAOMS, 2019):
Системный иммунный дефицит
Активная предоперационная инфекция
Продолжительная продолжительность операции (>1 час)
Специфические медицинские состояния (диабет с плохим контролем, заболевания клапанов сердца)
При показаниях амоксициллин 500 мг три раза в день в течение 5-7 дней служит терапией первой линии, с клиндамицином 300 мг четыре раза в день для пациентов с аллергией на пенициллин.
Какие поведенческие рекомендации способствуют заживлению?
Пациенты должны избегать курения и использования трубочек как минимум в течение 72 часов, поддерживать тщательную гигиену полости рта, не тревожа сгустки, и следовать конкретным диетическим рекомендациям для предотвращения сухой лунки и инфекции.
Критические поведенческие изменения:
Прекращение курения: Употребление табака значительно ухудшает заживление из-за вазоконсрипции, снижения доставки кислорода и механического разрушения. Полное избегание на минимум 72 часа, предпочтительно на одну неделю, снижает риск сухой лунки на 60% (Ларсен и Сарате, 2017).
Избегание соломинки: Отрицательное давление от сосания отвергает защитные тромбы. Пациенты должны избегать соломинок, отхаркивания и интенсивного полоскания в течение 72 часов.
Протокол гигиены полости рта:
Не полоскать в течение первых 24 часов
Мягкие соленые полоскания (½ чайной ложки соли в теплой воде) 3-4 раза в день, начиная со второго дня
Избегать мягкой зубной щетки на хирургических участках в течение одной недели
Полоскания хлоргексидином, если прописано
Физическая активность: Ограничить интенсивные физические нагрузки на 48-72 часа, чтобы снизить риск кровотечения и поддержать стабилизацию тромба.
Как специальные группы населения требуют модифицированных подходов?
Дети, пожилые пациенты, медицински ослабленные лица и беременные женщины требуют индивидуальной оценки, времени и модификации техники для обеспечения безопасности и оптимальных результатов.
Удаление третьих моляров у специальных групп населения требует индивидуализированных протоколов.
Какие соображения применимы к педиатрическим и подростковым пациентам?
Ранняя оценка (возраст 16-17 лет) выявляет паттерны импакции, когда корни сформированы на 50-75%, что позволяет проводить более простые операции с более быстрым заживлением и низкими показателями осложнений.
Педиатрические преимущества включают:
Неполное формирование корня, что упрощаетElevation
Более высокая эластичность кости, уменьшающая риск переломов
Улучшенная способность к заживлению
Низкие показатели повреждения нервов из-за развивающейся морфологии корня
Оптимальное время для вмешательства обычно происходит в возрасте от 17 до 25 лет, балансируя хирургическую доступность с достаточным развитием корня для удаления без риска перелома.
Какие проблемы представляют пожилые пациенты?
Пациенты старше 35 лет испытывают увеличение сложности операции из-за плотной кости, полного формирования корней и замедленного заживления, что требует продленного времени восстановления и измененных ожиданий.
Возрастные изменения:
Плотность кости: Склеротическая кость увеличивает сложность операции и операционное время
Способность к заживлению: Сниженная васкуляризация и клеточная активность удлиняют восстановление
Сопутствующие заболевания: Сердечно-сосудистые заболевания, диабет и остеопороз требуют медицинской оптимизации
Взаимодействия с лекарствами: Антикоагулянты, бисфосфонаты и иммунодепрессанты требуют координации с медицинскими работниками
Как следует управлять медицински компрометированными пациентами?
Пациенты с нарушениями свертываемости крови, иммунодепрессией или неконтролируемыми системными заболеваниями требуют предоперационной медицинской консультации, модифицированных хирургических подходов и потенциально стационарного лечения.
Специфические соображения:
Нарушения свертываемости крови: Гемофилия, болезнь Вон Виллебранда и антикоагулянтная терапия требуют консультации с гематологом и возможной замены фактора или протоколов бриджирования.
Иммунодепрессия: Получатели трансплантатов органов, пациенты, проходящие химиотерапию, и страдающие аутоиммунными заболеваниями нуждаются в антибиотикопрофилактике и мониторинге инфекций.
Сердечно-сосудистые заболевания: Нестабильная стенокардия, недавний инфаркт миокарда или тяжелая гипертензия могут противопоказать плановую хирургию.
Какие меры предосторожности применяются во время беременности?
Плановые удаления откладываются до родов; экстренные процедуры проводятся во втором триместре с минимальной анестезией и без тератогенных препаратов.
Протоколы беременности:
Сроки: Второй триместр (недели 14-20) является самым безопасным временем для вмешательства, если экстренное удаление неизбежно.
Анестезия: Местные анестетики без эпинефрина (или с минимальными концентрациями) и избегание седативных средств.
Позиционирование: Левостороннее смещение матки после 20 недель для предотвращения сидячего гипотензивного синдрома.
Рентгенография: Избегать, если это не обязательно, с защитой живота, когда это невозможно.
Какие технологические достижения трансформируют хирургии зубов мудрости?
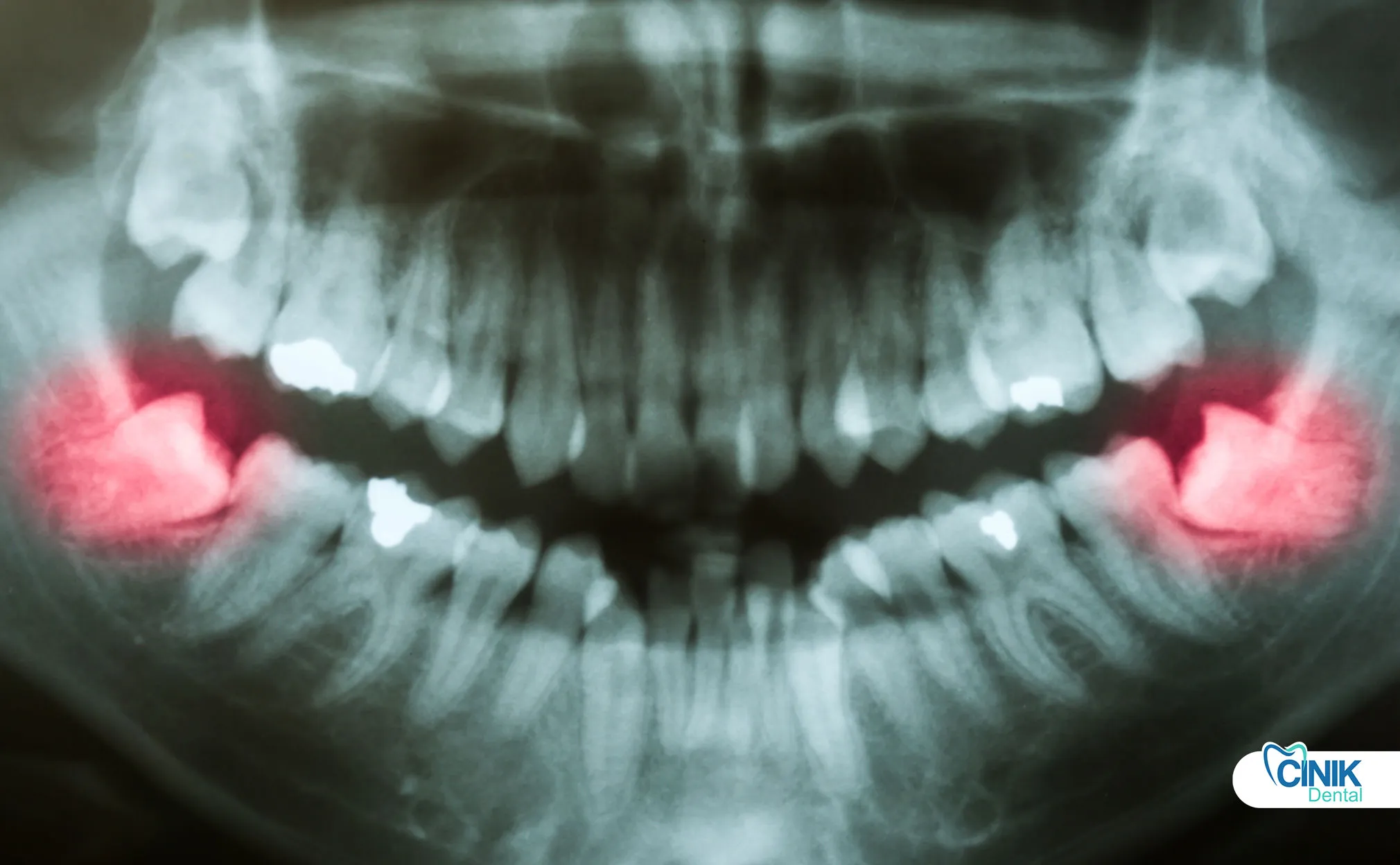
Цифровая визуализация, компьютерно-ориентированная хирургия, пьезоэлектрические устройства и искусственный интеллект улучшают точность, уменьшают количество осложнений и персонализируют планирование лечения.
Современная экстракция третьих моляров все чаще включает технологические инновации, которые повышают безопасность и результаты.
Как цифровая визуализация улучшает хирургическое планирование?
CBCT обеспечивает трехмерную визуализацию отношений зуб-нерв, позволяя точно планировать операцию и снижая частоту повреждений нервов до 40% по сравнению с традиционными рентгеновскими снимками.
Технология конусно-лучевой компьютерной томографии предлагает:
Субмиллиметровое разрешение анатомических структур
Трехмерное картирование нервных каналов
Виртуальная хирургическая симуляция
Изготовление хирургических направляющих для сложных случаев
Какую роль играет направленная хирургия?
Компьютерное проектирование и производство (CAD/CAM) создают хирургические направляющие, специфичные для пациента, которые оптимизируют положение и глубину остеотомии, особенно ценны для сильно прорезавшихся зубов.
Преимущества направленной хирургии:
Сокращенное время операции
Минимизация травмы ткани
Предсказуемые результаты в сложных случаях
Расширенные обучающие приложения для резидентов
Как пьезоэлектрические устройства повышают безопасность?
Ультразвуковые устройства для резания костей не повреждают мягкие ткани (нервы, сосуды) и при этом точно резают кость, значительно уменьшая риски повреждения нерва и кровотечения.
Преимущества пьезоэлектрической хирургии (Sortino и др., 2018):
Выборочное резание минерализованной ткани только
Улучшенная видимость благодаря эффекту кавитации
Сниженное тепловое повреждение по сравнению с ротационными инструментами
Меньшая послеоперационная боль и отек
Может ли искусственный интеллект помочь в планировании лечения?
Алгоритмы ИИ анализируют рентгеновские изображения, чтобы предсказать сложность импакции, риск повреждения нерва и оптимальные хирургические подходы, поддерживая клиническое принятие решений и консультации с пациентами.
Применения машинного обучения:
Автоматизированная классификация импакции
Алгоритмы стратификации риска
Прогностическое моделирование для повреждения нерва
Прогнозирование послеоперационных исходов
Какие результаты могут ожидать пациенты после удаления зубов мудрости?
Уровень успешности превышает 95% для uncomplicated экстракций, большинство пациентов испытывают значительное улучшение качества жизни и возвращаются к нормальной деятельности в течение 3-7 дней.
Долгосрочные результаты восстановления после операции на зубах мудрости в целом благоприятно соотносятся с вмешательством, когда существуют соответствующие показания.
Насколько успешна процедура?
Уровни успеха экстракции колеблются от 95 до 98% для рутинных случаев, осложнения обычно незначительные и управляемые; сохраненные корни или повреждения нерва возникают менее чем в 5% случаев.
Метрики успеха включают:
Полное удаление зуба (или успешная намеренная коронэктомия)
Решение предоперационных симптомов
Сохранение жизнеспособности соседнего зуба
Отсутствие постоянного повреждения нерва
Удовлетворенность пациентов процессом и результатом
Какие долгосрочные преимущества для зубного здоровья?
Удаление проблемных третьих моляров устраняет боль и риск инфекции, предотвращает повреждение соседних зубов и улучшает пародонтальное здоровье в заднем отделе зубного ряда.
Преимущества, основанные на доказательствах (Гуо и Лей, 2018):
Устранение рецидива периокоронита
Снижение прогрессирования пародонтальной болезни на вторых молярах
Предотвращение резорбции корня в соседних зубах
Устранение риска кист и опухолей
Улучшение доступа к гигиене полости рта
Как быстро пациенты могут вернуться к нормальной жизни?
Большинство пациентов возвращаются на работу или в школу через 2-3 дня, восстанавливают нормальную диету в течение одной недели и достигают полного функционального восстановления в течение двух недель, хотя индивидуальные различия имеют место.
График возвращения к активности:
Деятельность | Типичное время возврата | Требуемые изменения |
Сидячая работа/учеба | 2-3 дня | Доступность обезболивающих |
Легкая физическая активность | 3-5 дней | Избегание наклонов головы вниз |
Нормальная диета | 5-7 дней | Избегание твердых/острых продуктов |
Интенсивные упражнения | 7-10 дней | Постепенное увеличение интенсивности |
Контактные виды спорта | 10-14 дней | Рекомендуется использовать капы для рта |
Полная нормальная функция | 14 дней | Существуют индивидуальные вариации |
Как подход профилактической стоматологии к зубам мудрости?
Профилактические стратегии акцентируют внимание на раннем мониторинге, времени вмешательства, основанном на риске, и сохранении бессимптомных зубов с регулярным наблюдением, а не на автоматическом профилактическом удалении.
Перспектива профилактической стоматологии на возникшие зубы мудрости значительно эволюционировала за последние десятилетия.
Должны ли бессимптомные зубы мудрости контролироваться или удаляться?
Текущие данные поддерживают наблюдение за асимптоматическими, свободными от заболеваний третьими молярами через регулярные клинические и радиографические обследования, а не автоматическую экстракцию, учитывая хирургические риски и стоимость профилактического удаления.
Протоколы наблюдения за сохраненными третьими молярами:
Ежегодное клиническое обследование
Периодическая панорамная радиография (каждые 2-3 года для стабильных зубов)
Обучение пациентов о предупредительных симптомах
Немедленная оценка при появлении боли, опухоли или изменений
Руководство Национального института здравоохранения и медицинского обслуживания (NICE) рекомендует отказаться от профилактического удаления асимптоматических третьих моляров, ссылаясь на недостаточные доказательства пользы и задокументированные хирургические риски (NICE, 2020).
Какова роль раннего вмешательства?
Раннее обследование в возрасте 16-20 лет позволяет выявить узоры импакции до завершения корня, что обеспечивает более простую операцию с меньшими рисками осложнений, если удаление станет необходимым.
Преимущества раннего вмешательства:
Развитие корня на 50-75% завершено облегчает удаление
Сниженная плотность кости улучшает хирургический доступ
Меньший риск повреждения нерва из-за развивающейся морфологии корня
Быстрое заживление и восстановление
Профилактика повреждения соседних зубов до его возникновения
Каковы последствия для здравоохранения?
Управление третьими молярами значительно влияет на распределение ресурсов в здравоохранении, при этом выборочное удаление на основе доказательств снижает количество ненужных операций, сохраняя результаты здоровья полости рта населения.
Соображения общественного здоровья:
Экономическая эффективность выборочных и универсальных стратегий удаления
Доступ к специализированной челюстно-лицевой хирургии
Образование пациентов и информированное принятие решений
Влияние на качество жизни удержания против экстракции
Заключение: Балансировка рисков и выгод в управлении мудрыми зубами
Оптимальное управление мудрыми зубами требует индивидуальной оценки, балансируя хирургические риски и потенциальные выгоды, с доказательствами, поддерживающими выборочное удаление на основе симптомов и патологии, а не универсальной экстракции.
Современная практика удаления мудрых зубов подчеркивает персонализированное, основанное на доказательствах принятие решений. Переход от рутинной профилактической экстракции к выборочной интервенции отражает растущее понимание хирургических рисков и признание того, что многие третьи моляры остаются бессимптомными на протяжении всей жизни.
Ключевые принципы, направляющие современную практику, включают:
Лечение на основе показаний: Удаление обосновано настоящей или высокопробной будущей патологией, а не просто наличием зубов.
Стратификация риска: Комплексная оценка хирургической сложности, факторов пациента и потенциальных осложнений.
Оптимизация времени: Интервенция в период развития (поздняя подростковая пора до ранней взрослости), когда хирургические условия наиболее благоприятны.
Выбор техники: Применение соответствующих хирургических подходов, включая щадящие альтернативы, когда это оправдано.
Информированное согласие: Тщательное информирование пациента о вариантов, рисках, преимуществах и предполагаемом восстановлении.
Качество последующего ухода: Доказывающие основы послеоперационные протоколы, минимизирующие осложнения и оптимизирующие комфорт.
Интеграция передовой визуализации, минимально инвазивных техник и искусственного интеллекта продолжает улучшать безопасность и эффективность удаления третьих моляров. Однако технологии дополняют, а не заменяют клиническое суждение и хирургическое мастерство.
Пациенты, сталкивающиеся с решениями о зубах мудрости, должны обратиться за консультацией к квалифицированным хирургам-стоматологам и челюстно-лицевым хирургам, которые могут предоставить индивидуальную оценку на основе современных доказательств и конкретных анатомических проявлений. Цель остается сохранение здоровья и функции полости рта при минимизации заболеваемости, связанной с вмешательством.
Часто задаваемые вопросы
Когда следует удалять зубы мудрости?
Удаление показано, когда зубы вызывают боль, инфекцию, кисты, повреждение соседних зубов или имеют высокий риск будущих проблем; бессимптомные, здоровые зубы могут быть только под наблюдением.
Зубы мудрости требуют удаления, когда они проявляют абсолютные показания, включая симптоматическое воспаление, рецидивирующий перикоронит, инфекцию, образование кист или повреждение соседних зубов (Картер и Уорсингтон, 2016). Относительные показания включают в себя ортодонтические соображения, риск периодонтальных заболеваний и профилактику кариеса. Однако бессимптомные зубы без рентгенографической патологии могут быть оставлены с периодическим контролем, так как профилактическое удаление зубов без заболеваний подвергает пациентов ненужным хирургическим рискам без документированных долгосрочных преимуществ (NICE, 2020).
Больно ли удалять зубы мудрости?
Процедура сама по себе безболезненна благодаря анестезии; послеоперационный дискомфорт можно контролировать с помощью НПВП и, как правило, достигает пика на 48-72 часа, прежде чем исчезнет в течение недели.
Современная анестезия обеспечивает безболезненную операцию. Послеоперационный дискомфорт варьируется в зависимости от сложности импакции, но следует предсказуемым паттернам, контролируемым с помощью запланированных НПВП, таких как ибупрофен 400-600 мг каждые 6 часов (Мур и Херш, 2020). Боль обычно достигает пика на 48-72 часа и значительно уменьшается к 5 дню. Мультимодальная анальгезия, комбинирующая ибупрофен и парацетамол, обеспечивает более высокую степень облегчения, чем любое из этих средств по отдельности, в то время как опиаты редко необходимы и, как правило, избегаются из-за побочных эффектов.
Сколько времени занимает восстановление?
Заживление мягких тканей завершается за 2-4 недели, ремоделирование костей требует 3-6 месяцев, но большинство пациентов возвращаются к обычной деятельности в течение 3-7 дней в зависимости от сложности удаления.
Восстановление включает несколько фаз: немедленная гемостаза (часы), закрытие мягких тканей (1-2 недели), функциональное возвращение (1-2 недели) и ремоделирование костей (3-6 месяцев). Большинство пациентов возвращаются к работе или учебе в течение 2-3 дней после простых удалений или 3-5 дней после хирургических импакций. Полное заживление лунки требует месяцев, но этот процесс проходит без осознания пациентом или ограничения активности (Андерсон и др., 2019).
Каковы риски не удаления зубов мудрости?
Сохраненные зубы мудрости несут риски перикоронита, пародонтальных заболеваний, кариеса в соседних зубах, образования кист (0,5-3%) и потенциальной резорбции корней, хотя многие остаются без проблем на протяжении всей жизни.
Бессимптомные сохраненные третьи моляры могут развивать патологию со временем. Риски включают рецидивирующий перикоронит (15% случаев у молодых людей), пародонтальные дефекты дистально от вторых моляров, кариес в соседних зубах, кистозные изменения (0,5-3% на зуб) и резорбцию корней (Фальчи и др., 2017; Матцен и др., 2019). Тем не менее, многие зубы мудрости остаются без заболеваний на протяжении всей жизни, а рутинное профилактическое удаление подвергает пациентов определенным хирургическим рискам ради потенциальных будущих благ, которые могут никогда не реализоваться.
Что я могу есть после операции?
Потребляйте мягкую, холодную пищу сначала (йогурт, яблочное пюре, смузи без соломинки), переходя к яичнице и пасте на 3-5 день, избегая жесткой, хрустящей или зернистой пищи в течение одной недели.
Таблица 11: Прогресс диеты после удаления зуба
День | Рекомендуемые продукты | Критические избегания |
1 | Холодные жидкости, йогурт, пудинг, яблочное пюре | Горячая еда, соломинки, алкоголь |
2-3 | Смузи (только ложкой), картофельное пюре, суп (теплый) | Семена, орехи, острые блюда |
4-5 | Яичница, мягкая паста, вареные овощи | Чипсы, корка хлеба, липкие конфеты |
6-7 | Постепенное расширение нормальной диеты | Твёрдые продукты рядом с хирургическими участками |
8+ | Возврат к нормальной диете | Продолжайте избегать травмы участков |
Увлажнение и потребление белка поддерживает заживление. Полностью избегайте трубочек в течение 72 часов, чтобы предотвратить сухую лунку, и поддерживайте мягкую консистенцию пищи до тех пор, пока не вернется комфортное жевание.
Ссылки
Андерсон, Джеймс и др. "Этапы развития третьего моляра: точность и клиническое применение." Журнал судебной одонтологической стоматологии, т. 37, вып. 2, 2019, с. 45-52.
Бейли, Рэндаль, и др. "Превентивная анальгезия при удалении третьего моляра: систематический обзор и мета-анализ." Международный журнал стоматологии и челюстно-лицевой хирургии, том 48, № 3, 2019, стр. 389-396.
Блум, Игорь. "Современное понимание альвеолярного остеита (сухой лунки)." Британский журнал стоматологии и челюстно-лицевой хирургии, том 56, № 8, 2018, стр. 705-712.
Буй, Чи Х., и др. "Типы и частота импакций третьих моляров и сопутствующие патологии в пригородной популяции." Журнал стоматологии и челюстно-лицевой хирургии, том 77, № 4, 2019, стр. 697-705.
Картер, Керри, и Сьюзан Уортингтон. "Местные факторы потери зубов: дилемма третьего моляра." Британский стоматологический журнал, том 220, № 11, 2016, стр. 609-614.
Фалси, Сауло, и др. "Распространенность и факторы риска перикоронита у молодых людей: поперечное исследование." Журнал клинической пародонтологии, том 44, № 6, 2017, стр. 612-618.
Гботолорун, О. М., и др. "Импакционированные нижние третьи моляры: паттерн импакции и предрасположенность к патологиям." Нигерийский журнал клинической практики, том 20, № 3, 2017, стр. 287-292.
Герреро, Мария Э., и др. "Оценка толщины кортикальной кости и близости корней к нижнему альвеолярному каналу с помощью КТ." Дентомаксиллярная радиология, том 49, № 2, 2020, стр. 20190234.
Гуо, Цзинь, и Йонг Лей. "Результаты периферического здоровья после сохранения третьего моляра по сравнению с удалением: систематический обзор." Журнал парадонтологии, том 89, № 12, 2018, стр. 1421-1431.
Кара, Мехмет И., и др. "Систематический обзор и мета-анализ эффекта удаления третьих моляров на переднее зубное crowding." Европейский журнал ортодонтии, т. 40, № 2, 2018, с. 156-165.
Кугельберг, Карл Ф., и др. "Пародонтальное заживление после операции по удалению нижнего третьего моляра у подростков и взрослых." Международный журнал оральной и челюстно-лицевой хирургии, т. 49, № 4, 2020, с. 456-462.
Ларсен, Петер Е., и Луис Сарате. "Эффект курения на послеоперационные осложнения после удаления третьих моляров." Журнал оральной и челюстно-лицевой хирургии, т. 75, № 8, 2017, с. 1624-1630.
Мацен, Лаура Х., и др. "Кистозные образования, связанные с заросшими зубами мудрости: распространенность и клиническое значение." Дентомаксиллярная радиология, т. 48, № 5, 2019, с. 20190012.
Мур, Пол А., и Эллиот В. Херш. "Комбинирование ибупрофена и ацетаминофена для обострения боли после удаления третьих моляров." Журнал Американской стоматологической ассоциации, т. 151, № 11, 2020, с. 847-858.
Национальный институт здоровья и клинических показаний (NICE). "Руководство по удалению зубов мудрости." Клинические рекомендации, № 6, 2020, https://www.nice.org.uk/guidance/ta1.
Центр обзоров и распространения NHS. "Профилактическое удаление зубов мудрости: систематический обзор." Важность эффективности, т. 12, № 3, 2018, с. 1-4.
Пател, Викрам и др. "Коронэктомия против удаления нижних зубов мудрости, расположенных близко к нижнему alveolar nerve: систематический обзор." Британский журнал стоматологии и челюстно-лицевой хирургии, т. 57, № 10, 2019, с. 1004-1012.
Сортино, Франческо и др. "Пьезохирургия против традиционных ротационных инструментов для удаления зубов мудрости: систематический обзор." Международный журнал стоматологии и челюстно-лицевой хирургии, т. 47, № 8, 2018, с. 1031-1039.
Вента, Ирья и др. "Обоснован ли отказ от удаления зубов мудрости доказательствами?" Труды Финского стоматологического общества, т. 114, № 1, 2018, с. 45-52.