Удаление зубного нерва представляет собой специализированную эндодонтическую процедуру, которая устраняет инфицированную или поврежденную пульповую ткань изнутри зуба. Стоматологи называют этот процесс лечением корневых каналов. Процедура сохраняет миллионы натуральных зубов каждый год, устраняя источник инфекции и сохраняя внешнюю структуру зуба.
Современная стоматология в значительной степени полагается на это вмешательство. Эндодонтическая терапия является одной из самых распространенных стоматологических процедур в мире. Недавние эпидемиологические данные показывают, что стоматологи проводят миллионы таких процедур ежегодно в развитых странах. Распространенность отражает как высокую заболеваемость кариесом, так и показатели успеха, которые делают этот подход предпочтительным по сравнению с удалением для многих пациентов.
Основная цель этой статьи заключается в соединении клинической науки с практическим пониманием пациентов. Читатели узнают о биологических механизмах, стоящих за заболеванием пульпы. Они поймут, почему стоматологи рекомендуют удаление нерва в определенных клинических сценариях. Что наиболее важно, они откроют для себя, как современные технологии преобразовали эту процедуру из страшного вмешательства в предсказуемый, комфортный вариант лечения.
Процедура удаления зубного нерва решает патологические состояния внутри пульповой камеры. Эти состояния включают необратимый пульпит, некротическую пульповую ткань и периапикальные инфекции. Если их не лечить, эти состояния приводят к образованию абсцессов, потере костной ткани и, в конечном итоге, к потере зуба. Раннее вмешательство предотвращает эти осложнения и сохраняет естественное зубное строение пациента.
Какая анатомия составляет зубной нерв и пульповый комплекс?
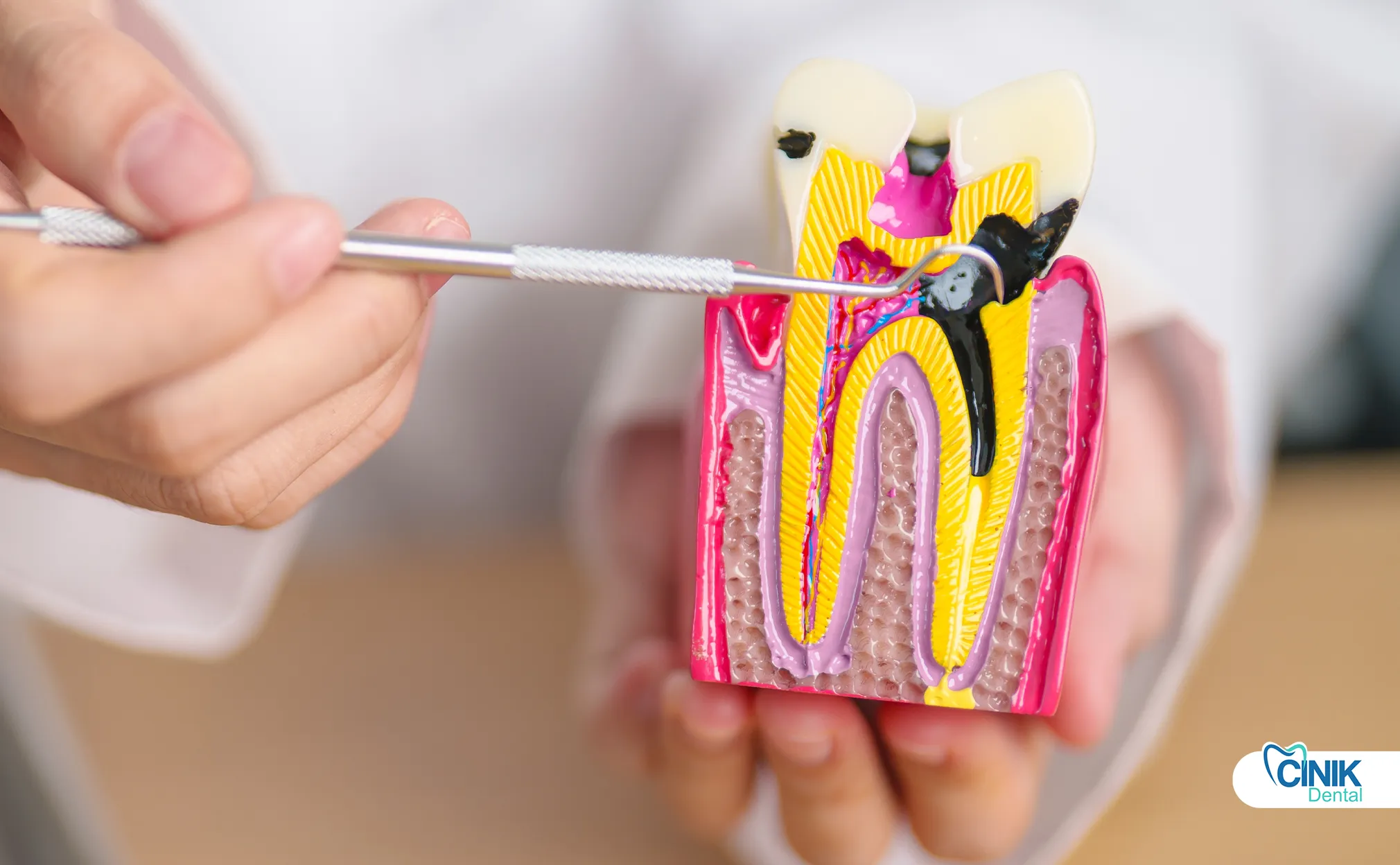
Зубной нервный комплекс состоит из эмали, дентину, пульповой камеры и корневых каналов. Пульпа содержит нервы, кровеносные сосуды и соединительную ткань, которые обеспечивают сенсорную функцию и поддержку в развитии во время формирования зуба.
Понимание анатомии зуба помогает пациентам осознать, почему удаление нерва становится необходимым. Зуб состоит из нескольких различных слоев, каждый из которых выполняет специфические биологические функции.
Внешний слой, эмаль, состоит из самого твердых вещества в человеческом теле. Эта кристаллическая структура защищает зуб от механических повреждений и химической эрозии. Под эмалью находится дентин, кальцинированная ткань, содержащая микроскопические канальцы. Эти канальцы передают сенсорные сигналы из внешней среды к центральной пульповой камере.
Каверна пульпы содержит зубную пульпу, мягкую соединительную ткань, содержащую нейроваскулярный пучок. Согласно Ники и др. (2025), пульпа содержит два основных типа нервов, которые иннервируют зубную ткань: автономные волокна и афферентные сенсорные волокна. Симпатические автономные волокна возникают из верхнего шейного ганглия и регулируют кровоток через артериолярную гладкую мышцу. Афферентные сенсорные волокна происходят из верхнечелюстных и нижнечелюстных ветвей тройничного нерва. Эти сенсорные волокна передают сигналы боли, температуры и давления в мозг.
Зубная пульпа содержит одонтобласты, специализированные клетки, которые производят дентин на протяжении всей жизни зуба. Эти клетки выстилают пульповую камеру и протягивают отростки в дентинные канальцы. Кровеносные сосуды внутри пульпы обеспечивают питательные вещества и кислород. Лимфатические сосуды отводят отходы и поддерживают иммунный контроль.
Во время развития зуба пульпа играет критическую роль. Она стимулирует формирование корня и прорезывание зуба. Однако, как только зуб созревает, функциональная важность пульпы уменьшается. Полностью развитый зуб может выжить без пульпы, потому что периодонтальная связка и окружающие ткани обеспечивают достаточную поддержку. Эта биологическая реальность позволяет стоматологам удалять пораженную пульпу, не ставя под угрозу долгосрочную жизнеспособность зуба.
Возраст значительно изменяет пульпу. Исследования Карвалью и Лусси (2017) показывают, что клеточная плотность уменьшается примерно на 50% в возрасте от 20 до 70 лет. Пульпа подвергается фиброзу и накапливает коллагеновые волокна по мере старения пациентов. Кровеносные сосуды и нервы прогрессивно дегенерируют. Эти изменения объясняют, почему пожилые пациенты иногда испытывают меньше боли от глубокого кариеса, несмотря на обширное вовлечение пульпы.
Что вызывает повреждение зубного нерва и инфекцию?
Глубокий зубной кариес, переломы зубов, повторные стоматологические процедуры и некачественные реставрации вызывают повреждение пульпы. Бактерии проникают в пульповую камеру, образуют биопленки и вызывают воспаление, которое приводит к необратимому пульпиту или некрозу.
Множественные этиологические факторы способствуют патологии пульпы. Понимание этих факторов помогает пациентам предотвращать состояния, требующие удаления нерва.
Глубокий зубной кариес представляет собой наиболее частую причину заболеваний пульпы. Когда кариес проникает через эмаль и дентин, он достигает пульповой камеры. Бактерии колонизируют ткань и вызывают воспалительные реакции. Организм пытается бороться с инфекцией, отправляя иммунные клетки в эту область. Этот воспалительный процесс увеличивает давление внутри жесткой пульповой камеры, сжимая нервы и вызывая боль.
Переломы зубов и травмы создают еще один путь для бактериального вторжения. Трещины позволяют оральным жидкостям и микроорганизмам напрямую проникать в пульповую камеру. Даже микроскопические трещины, невидимые невооруженным глазом, могут содержать бактерии. Повторные стоматологические процедуры также нагружают пульпу. Каждое сверление удаляет зубную структуру и генерирует тепло, что потенциально раздражает пульповую ткань.
Неисправные реставрации создают микротрещины на интерфейсе зуба и реставрации. Эти трещины накапливают налет и позволяют бактериям утекать. Со временем этот вторичный кариес достигает пульпы и вызывает инфекцию.
Как только бактерии проникают в пульпу, они образуют сложные сообщества, называемые биопленками. Согласно обзору NIH о эндодонтических биопленках (2023), образование биопленки включает четыре основных этапа: образование кондиционирующей пленки, адгезия и колонизация бактерий, рост и расширение, и, наконец, отсоединение. Эти биопленки сопротивляются как защитным механизмам хозяина, так и антимикробным лечениям.
Заболевание прогрессирует через различные стадии. Начальное бактериальное вторжение вызывает обратимый пульпит. На этом этапе удаление раздражителя позволяет пульпе зажить. Однако постоянная инфекция приводит к необратимому пульпиту. Пульповая ткань разрушается, и воспаление распространяется на периапикальные ткани. В конечном итоге пульпа полностью некротизируется. Бактерии затем выходят из верхушки корня и инфицируют окружающую кость, образуя периапикальные поражения или абсцессы.
Enterococcus faecalis играет особенно проблематичную роль в постоянных инфекциях. Эта грамположительная бактерия выживает в жестких условиях и сопротивляется гидроксиду кальция, распространенному медикаменту внутри канала. Свенсетер и Бергенхольц (2004) идентифицировали этот организм как основную причину неудачи лечения, поскольку он проникает в дентинные канальцы и поддерживает сообщества биопленок, которые избегают полного устранения.
Какие симптомы указывают на необходимость удаления зубного нерва?
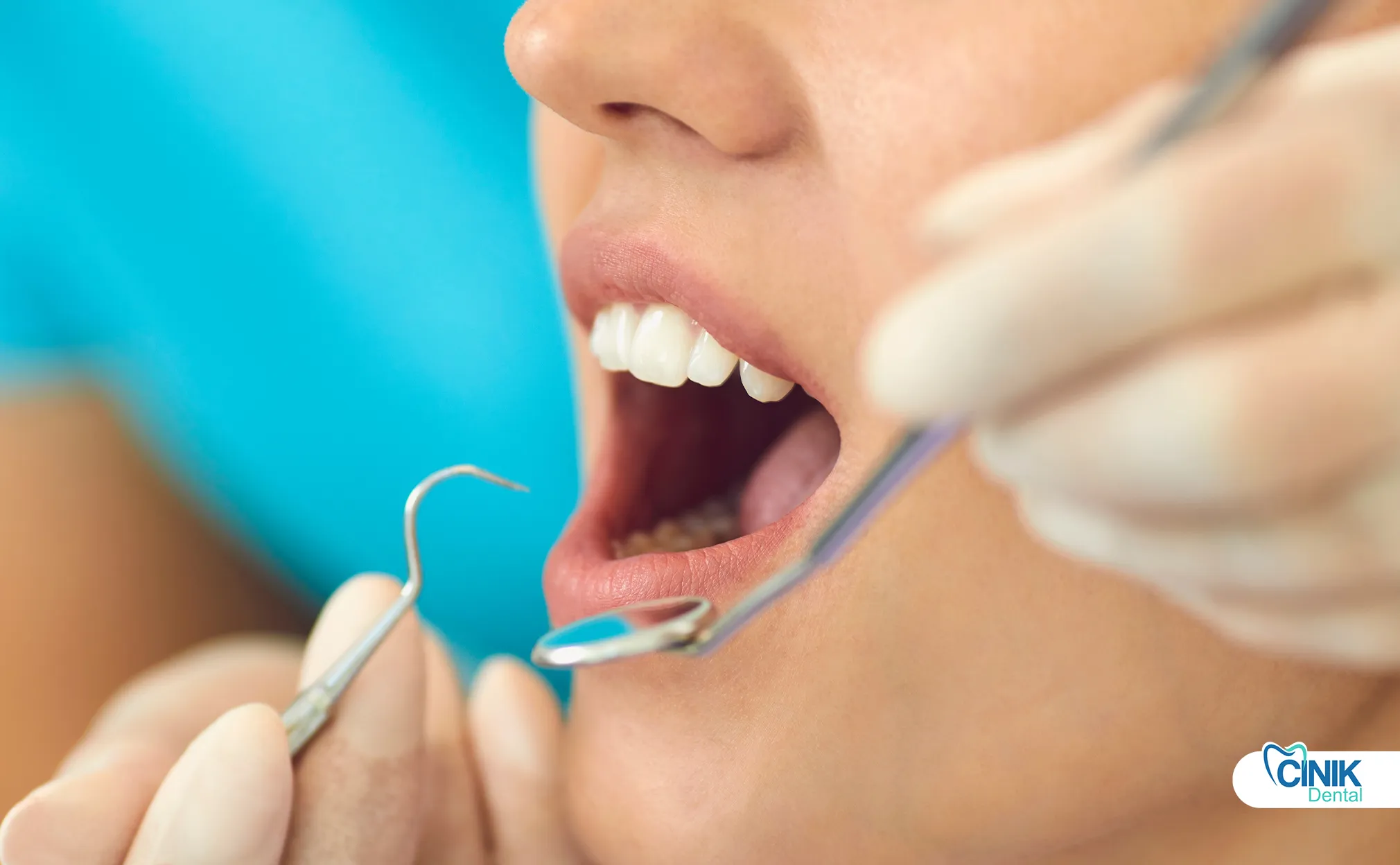
Сильная постоянная зубная боль, чувствительность к горячим и холодным раздражителям, отек, образование свища и рентгенографические признаки инфекции указывают на необходимость эндодонтического вмешательства. Стоматологи подтверждают диагнозы с помощью термического тестирования и электрического тестирования пульпы.
Пациенты должны распознавать специфические предупреждающие знаки, которые сигнализируют о болезни пульпы. Эти симптомы направляют решения о лечении и его времени.
Сильная, постоянная зубная боль является самым очевидным показателем. Эта боль часто пульсирует и усиливается, когда пациенты ложатся. Она может разбудить пациентов. Боль обычно локализуется в конкретном зубе, хотя может иррадиировать в соседние области. Спонтанная боль без раздражителя сильно указывает на необратимый пульпит.
Чувствительность к температуре предоставляет еще одну критическую подсказку. Пациенты с болезнью пульпы часто испытывают резкую, затяжную боль при употреблении горячих или холодных напитков. Боль сохраняется в течение нескольких минут после удаления термического раздражителя. Эта затяжная реакция отличается от нормальной чувствительности зуба, которая исчезает сразу после удаления раздражителя.
Отек вокруг пораженного зуба указывает на запущенную инфекцию. Отек может локализоваться в десневой ткани или распространиться на лицо и шею. У некоторых пациентов развивается свищ, небольшое отверстие, похожее на прыщ, для дренажа в десневой ткани. Этот свищ представляет собой попытку организма отвести гной из абсцесса. Пациенты могут ощущать неприятный вкус выделений из этих отверстий.
Рентгеновская визуализация показывает потерю костной ткани вокруг верхушки корня. Стоматологи делают перiapical рентгеновские снимки или конусно-лучевую компьютерную томографию (КЛКТ), чтобы визуализировать эти поражения. Темные области вокруг кончиков корней указывают на перiapical радиолусценцию, сигнализируя о разрушении кости из-за инфекции.
Стоматологи используют специфические диагностические тесты для подтверждения состояния пульпы. Термальные тесты применяют холод или тепло к поверхности зуба. Здоровые зубы реагируют кратковременно; больные зубы реагируют интенсивно и на длительный период. Электрическое тестирование пульпы подает легкий электрический стимул для оценки жизнеспособности нерва. Нереакция на стимул указывает на некротическую пульпу.
Перкуссионное тестирование легонько постукивает по зубу, чтобы проверить наличие перiapical воспаления. Боль при перкуссии указывает на то, что воспаление распространилось за пределы пульпы на периодонтальную связку, окружающую верхушку корня.
Как стоматологи выполняют процедуру удаления нерва зуба шаг за шагом?
Стоматологи следуют систематическому протоколу: диагностика и планирование, анестезия и изоляция, подготовка доступа, удаление пульпы, очистка и формирование, заполнение канала и окончательная реставрация. Современные методы обеспечивают комфорт пациента на протяжении 60-90 минут процедуры.
Лечение корневых каналов следует точной последовательности, предназначенной для устранения инфекции и герметизации системы каналов. Понимание этих шагов снижает тревогу пациента и улучшает сотрудничество.
Как работает этап диагностики и планирования лечения?
Клинические специалисты осматривают зуб клинически и рентгенографически. Они делают рентгеновские снимки или КЛКТ, чтобы визуализировать анатомию канала и состояние перiapical. Они формируют план лечения на основе этих данных.
Стоматолог начинает с комплексного клинического обследования. Они оценивают состояние зуба, проверяют подвижность и оценивают окружающие мягкие ткани. Они изучают медицинскую историю пациента, чтобы выявить противопоказания или особые соображения.
Рентгеновская визуализация предоставляет важную диагностическую информацию. Стандартные перiapical рентгеновские снимки показывают длину корня, кривизну и количество каналов. Сложные случаи могут потребовать КЛКТ. Этот трехмерный вид показывает разветвление каналов, кальцификации и перiapical поражения, которые пропускают двумерные рентгеновские снимки.
Как анестезия и изоляция обеспечивают комфорт пациента?
Местная анестезия устраняет болевое ощущение. Резиновая дамба изолирует зуб от слюны и предотвращает бактериальное загрязнение во время процедуры.
Стоматологи вводят местную анестезию, чтобы блокировать проведение нервов. Обычно они используют лидокаин или артикаин с эпинефрином, чтобы продлить анестезирующий эффект. Пациенты остаются в сознании, но не чувствуют боли в обрабатываемой области.
Резинка обеспечивает критическую изоляцию. Этот тонкий лист латекса или не латексного материала покрывает рот, кроме небольшого отверстия, открывающего обрабатываемый зуб. Резинка предотвращает попадание слюны в канал. Она также защищает пациента от проглатывания инструментов или ирригирующих растворов.
Как клиницисты получают доступ к пульпе и удаляют её?
Стоматолог сверлит доступное отверстие через коронку, чтобы добраться до пульповой камеры. Затем они используют специализированные инструменты, чтобы удалить всю пульповую ткань из камеры и корневых каналов.
Подготовка доступа требует точности. Стоматолог удаляет крышу пульповой камеры, сохраняя структуру зуба. Они используют высокоскоростную бороздку, чтобы создать отверстие, обеспечивающее прямой доступ к устьям каналов.
Удаление пульпы происходит немедленно. Стоматолог вставляет зазубренные брошки или файлы в каналы. Они извлекают эти инструменты, чтобы удалить пульповую ткань. Ротационные инструменты с никель-титанными файлами теперь доминируют в современной практике. Эти гибкие инструменты безопаснее проходят по изогнутым каналам, чем традиционные файлы из нержавеющей стали.
Как фаза очистки и формовки устраняет инфекцию?
Механическая инструментальная обработка в сочетании с химической ирригацией удаляет бактериальные биопленки и мусор. Гипохлорит натрия растворяет органическую ткань и убивает микроорганизмы.
Фаза очистки и формовки является наиболее критическим этапом. Стоматолог использует постепенно увеличивающиеся файлы, чтобы расширить и сформировать каналы. Это механическое действие удаляет инфицированный дентин и создает пространство для ирригирующих растворов.
Химическая ирригация следует за каждой последовательностью фрезеровки. Раствор гипохлорита натрия служит основным ирригатором. Этот щелочной раствор растворяет остатки пульпы и разрушает клеточные стенки бактерий. Стоматологи используют концентрации 2-3% для первичных обработок. Они вводят раствор с помощью шприцев с боковыми иглами, чтобы избежать принудительного проталкивания жидкости через верхушку.
EDTA (этилендиаминтетрауксусная кислота) обеспечивает дополнительную ирригацию. Этот хелатирующий агент удаляет неорганический слой размазывания, который создают файлы. Устранение этого слоя открывает дентинные канальцы и улучшает дезинфекцию канала.
Современные методы включают ультразвуковую ирригацию и системы с отрицательным давлением. Эти методы улучшают проникновение ирригатора в ответвления каналов и дентинные канальцы, где скрываются бактерии.
Как стоматологи заполняют и герметизируют каналы?
Стоматологи заполняют очищенные каналы гуттаперчей и герметиком. Эта обтурация предотвращает повторное попадание бактерий и герметизирует верхушку от периапикальных жидкостей.
Заполнение канала происходит после тщательной сушки. Стоматолог выбирает точки из гуттаперчи, которые соответствуют размеру финального файла. Гуттаперча, натуральный каучук из деревьев, обеспечивает инертный, биосовместимый заполнитель.
Герметики покрывают стенки канала перед вставкой гуттаперчи. Эти цементы создают эффект моноблока, связывая заполнитель с дентином. Биокерамические герметики в значительной степени заменили традиционные герметики на основе смолы или оксида цинка-эвгенола. Эти материалы на основе силикатов кальция лучше запечатывают и вызывают меньше воспаления.
Стоматолог уплотняет гуттаперчу с помощью теплой вертикальной конденсации или латеральных техник уплотнения. Они удаляют излишки материала из камеры и ставят временную или постоянную корональную пломбу.
Как финальная реставрация завершает лечение?
Стоматолог ставит постоянную пломбу или коронку, чтобы восстановить функцию и предотвратить перелом. Задние зубы требуют коронок для защиты от структурных повреждений.
Финальная реставрация зависит от состояния и расположения зуба. Передние зубы с минимальной потерей структуры могут получить композитные пломбы. Задние зубы, проходящие лечение корневого канала, требуют полные коронки. Эти коронки распределяют жевательные нагрузки и предотвращают вертикальные переломы.
Какие материалы и технологии используют эндодонты сегодня?
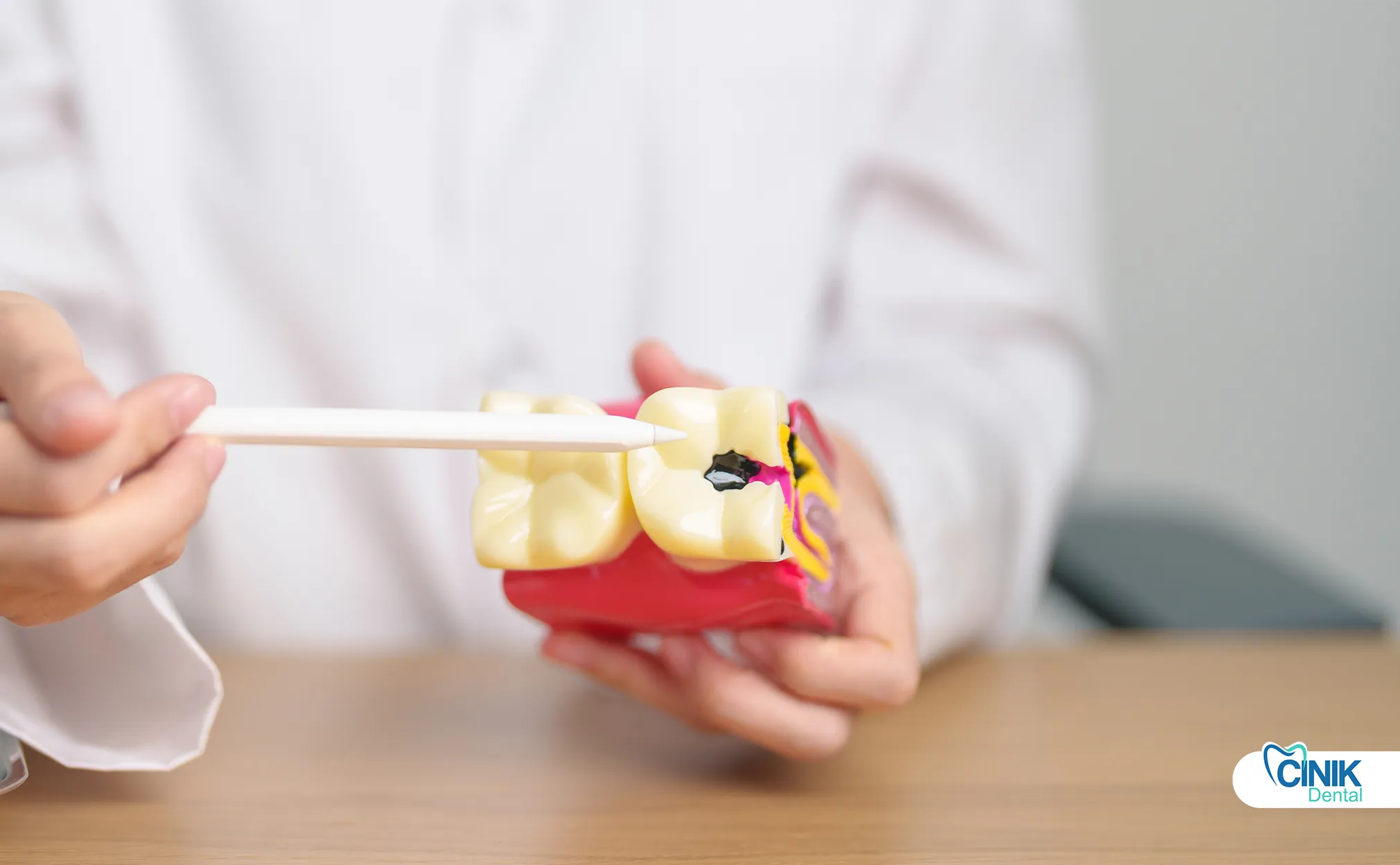
Современная эндодонтия использует ротационные инструменты из никель-титана, электронные локаторы верхушки, стоматологические операционные микроскопы, биокерамические герметики и 3D-имиджинг. Новые технологии включают лазерную дезинфекцию и регенеративные подходы.
Эндодонтические технологии значительно продвинулись за последние два десятилетия. Эти инновации улучшают показатели успеха, сокращают время лечения и повышают комфорт пациентов.
Какие традиционные материалы остаются важными?
Гуттаперча продолжает оставаться основным материалом для заполнения. Различные герметики обеспечивают апикальные и корональные герметизации. Инструменты из нержавеющей стали по-прежнему служат определенным целям, несмотря на новые альтернативы.
Гуттаперча заполняет корневые каналы более века. Этот термопластичный материал хорошо адаптируется к неровностям канала при нагревании. Он остается стабильным на протяжении десятилетий, не разлагаясь и не вызывая воспаления.
Цинковый оксид-эвгенольные герметики задавали стандарт на протяжении поколений. Эти материалы обладают антимикробными свойствами и легки в обращении. Однако они медленно растворяются со временем и могут допускать утечку. Современные смолы-герметики и биокерамические герметики обеспечивают превосходную герметизацию и размерную стабильность.
Какие современные достижения улучшают результаты лечения?
Никель-титановые ротационные файлы безопасно проходят по изогнутым каналам. Электронные локаторы верхушки точно определяют рабочую длину. Стоматологические микроскопы улучшают видимость. КТ с конусным лучом (CBCT) выявляет сложную анатомию.
Никель-титановые (NiTi) ротационные инструменты произвели революцию в формировании каналов. Эти суперэластичные файлы сгибаются вокруг изгибов, которые заставили бы файлы из нержавеющей стали выпрямляться или перфорировать стенку канала. Они эффективно режут и сохраняют первоначальную кривизну канала.
Электронные локаторы верхушки (EAL) определяют рабочую длину канала электронным способом. Эти устройства измеряют электрическое сопротивление между файлом в канале и слизистой оболочкой рта. Они сигнализируют, когда файл достигает апикальной суженности, улучшая точность длины по сравнению только с рентгеновскими снимками.
Стоматологические операционные микроскопы обеспечивают увеличение от 6 до 25 раз. Эндодонтисты используют эти микроскопы для нахождения кальцифицированных входов в каналы, выявления пропущенных каналов и проведения повторных лечений. Улучшенная видимость снижает количество процедурных ошибок и улучшает результаты.
Конусно-лучевая компьютерная томография (CBCT) представляет собой стандарт визуализации для сложных случаев. Эта трехмерная визуализация выявляет извитости каналов, апикальные бифидности и периапикальные поражения с разрешением 0,1 мм. Стоматологи используют CBCT для предоперационного планирования в сложных случаях.
Какие новые технологии показывают перспективы?
Лазерная дезинфекция, 3D-биопечать пульповой ткани, терапия стволовыми клетками и процедуры, управляемые искусственным интеллектом, представляют собой передовой край эндодонтических исследований.
Лазеры теперь помогают в дезинфекции каналов. Лазеры Er,Cr:YSGG и диодные лазеры активируют ирригационные растворы и испаряют мусор в ветвях канала. Они снижают количество бактерий больше, чем это достигается только механической инструментализацией.
Регенеративная эндодонтия предлагает биологическую альтернативу традиционному лечению. Исследователи изучают трансплантацию стволовых клеток с тех пор, как Гронтос и др. (2000) впервые изолировали стволовые клетки пульпы зуба. Накасимо и др. (2017) продемонстрировали успешную регенерацию пульпы с использованием аутологичных стволовых клеток пульпы зуба в пилотном клиническом испытании. Пациенты восстановили чувствительность пульпы, а визуализация показала образование ткани, похожей на дентин.
Подходы трехмерной биопечати направлены на создание пульповой ткани для трансплантации. Исследователи печатают каркасы, используя гидроксиапатит и метакрилат желатина (GelMA), загруженные стволовыми клетками пульпы зуба. Эти конструкции поддерживают васкуляризацию и иннервацию при имплантации в корневые каналы.
Искусственный интеллект теперь помогает в диагностике и планировании лечения. Алгоритмы машинного обучения анализируют рентгенограммы для обнаружения периапикальных поражений и прогнозирования результатов лечения. Будущие приложения могут включать роботизированное формирование каналов и мониторинг местоположения апекса в реальном времени.
Какие показатели успеха могут ожидать пациенты от лечения корневых каналов?
Долгосрочные исследования показывают 97% выживаемости через 10 лет, 81% через 20 лет и 68% через 37 лет. Успех эндодонтического лечения варьируется от 89% до 93% в зависимости от предоперационных условий и последующего ухода.
Измерение успеха в эндодонтии включает два показателя: выживаемость зуба (остается во рту) и эндодонтический успех (отсутствие симптомов и радиографическое заживление). Оба показателя важны для пациентов, хотя они клинически различаются.
Что показывают долгосрочные исследования выживаемости?
Хорошо выполненные лечения корневых каналов приводят к сохранению зубов на десятилетия. Основными причинами поздних неудач являются пародонтоз и структурные переломы, а не эндодонтические факторы.
Лопес-Вальверде и др. (2023) опубликовали знаковые данные, отслеживающие пациентов от 5 до 37 лет. Их исследование 598 эндодонтически обработанных зубов продемонстрировало кумулятивные показатели выживаемости 97% через 10 лет, 81% через 20 лет, 76% через 30 лет и 68% через 37 лет. Эти статистические данные подтверждают, что лечение корневых каналов дает долговременные результаты.
Исследование выявило конкретные прогностические факторы. Зубы без предоперационной периапикальной радиолюминесценции выживали дольше. Зубы, восстановленные коронками, показали лучшую выживаемость, чем зубы с большими пломбами. Пациенты без глубоких пародонтальных карманов дольше сохраняли свои обработанные зубы.
Как сравниваются лечения корневых каналов с имплантами?
Эндодонтически обработанные зубы и имплантаты одного зуба показывают сопоставимые показатели выживаемости в течение 5-10 лет. Сохранение естественных зубов часто обеспечивает лучшие функциональные и эстетические результаты.
Систематические обзоры, сравнивающие эти варианты, показывают схожие проценты успеха. Через 5 лет оба лечения достигают примерно 95% выживаемости. Однако биологические и экономические различия имеют значение.
Естественные зубы сохраняют периодонтальные связки. Эти связки обеспечивают проприоцепцию, способность ощущать давление при укусе. Имплантаты лишены этого механизма обратной связи, что может привести к перегрузке. Естественные зубы также сохраняют альвеолярную кость за счет функциональной нагрузки. Имплантаты могут вызывать резорбцию гребня кости со временем.
С экономической точки зрения, сохранение естественных зубов обходится дешевле, чем удаление и установка имплантатов. Имплантационная терапия требует хирургических вмешательств, периодов заживления и потенциальных осложнений, таких как периимплантит.
Какие биологические механизмы способствуют заживлению?
Иммунная система очищает остаточные бактерии из перiapical тканей. Кость восстанавливается, как только источник инфекции устранен. Периодонтальная связка повторно прикрепляется к поверхности корня.
Заживление перiapical начинается сразу после дезинфекции канала. Макрофаги и остеокласты удаляют воспалительную ткань и некротическую кость. Остеобласты затем откладывают новую костную матрицу. Радиографическое заживление может занять 6-12 месяцев, чтобы полностью проявиться.
Заполнение корневого канала предотвращает повторное загрязнение бактериями. Короновая реставрация герметизирует систему канала от оральных жидкостей. Вместе эти герметики позволяют перiapical тканям восстанавливаться и поддерживать здоровье бесконечно.
Какой послеоперационный уход обеспечивает долгосрочный успех?
Пациенты должны управлять краткосрочной чувствительностью, поддерживать отличную гигиену полости рта, посещать контрольные визиты и получать постоянные коронки на задних зубах в течение нескольких недель после лечения.
Послеоперационный уход значительно влияет на долгосрочные результаты. Пациенты должны понимать как немедленные, так и долгосрочные требования.
Какие краткосрочные симптомы должны ожидать пациенты?
Легкая чувствительность к жеванию и изменениям температуры длится 3-7 дней. Противовоспалительные препараты эффективно управляют дискомфортом. Сильная боль или отек требуют немедленного обращения к стоматологу.
После того как анестезия проходит, пациенты могут испытывать легкий дискомфорт. Эта чувствительность возникает из-за инструментирования вблизи верхушки корня и временного воспаления в периодонтальной связке. Безрецептурный ибупрофен или ацетаминофен обычно устраняют этот дискомфорт.
Пациенты должны избегать жевания на обработанной стороне до установки постоянной реставрации. Временная пломба или коронка могут сломаться под сильными нагрузками. Твердая пища рискует вызвать перелом зуба до установки полной реставрации.
Какие долгосрочные протоколы ухода поддерживают результаты?
Ежедневная чистка зубов и использование зубной нити предотвращают корональное утечку. Ночные капы защищают от сил стискивания. Ежегодные радиографы контролируют здоровье перiapical. Своевременная замена реставрации предотвращает повторное проникновение бактерий.
Гигиена полости рта имеет решающее значение для эндодонтически обработанных зубов. Хотя корневой канал удаляет внутреннюю инфекцию, новое разрушение на крае реставрации может привести к неудаче. Пациенты должны чистить зубы дважды в день и использовать зубную нить вокруг всех восстановленных зубов.
Бруксизм (скрежетание зубами) ставит под угрозу обработанные зубы. Хрупкая природа эндодонтически обработанных зубов делает их уязвимыми к вертикальным переломам под сильными нагрузками. Ночные капы распределяют эти силы и защищают инвестиции.
Контрольные радиографы через 6-12 месяцев после лечения подтверждают заживление перiapical. Стоматологи сравнивают эти изображения с предоперационными снимками, чтобы оценить регенерацию кости. Ежегодный мониторинг впоследствии позволяет рано выявлять потенциальные неудачи.
Какие осложнения могут возникнуть во время или после лечения?
Неполная очистка канала, пропущенные ветви канала, корональное протекание и вертикальные переломы корня вызывают большинство неудач. Повторное лечение или апикальная хирургия устраняют стойкие инфекции.
Несмотря на высокие показатели успеха, осложнения возникают. Понимание этих рисков помогает пациентам принимать обоснованные решения и своевременно обращаться за помощью.
Какие процедурные ошибки приводят к неудаче?
Сложная анатомия корневого канала может скрывать нелеченую инфекцию. Стоматологи могут пропустить узкие или кальцинированные каналы. Разделение инструментов может заблокировать доступ к каналу. Перфорации могут создать новые пути для бактерий.
Системы корневых каналов часто содержат больше сложности, чем предполагают стандартные анатомические тексты. Истмусы соединяют соседние каналы. Вспомогательные каналы разветвляются под прямыми углами. Каналы в форме C в нижних вторых молярах противоречат традиционным инструментам.
Пропущенные каналы остаются самой распространенной причиной стойкой инфекции. Верхние моляры обычно имеют три или четыре канала; пропуск второго мезобуккального канала (MB2) приводит к неудаче. Нижние передние зубы могут иметь два канала, которые на рентгенограммах выглядят как один.
Разделение инструментов происходит, когда файлы устают в изогнутых каналах. Нержавеющие стальные файлы разделялись чаще, чем современные NiTi инструменты, но разделение все равно происходит. Разделенные инструменты блокируют доступ к каналу и могут содержать бактерии.
Какие факторы после лечения вызывают неудачу?
Плохие корональные уплотнения позволяют бактериям повторно входить. Задержка установки постоянной реставрации увеличивает риск перелома. Вторичный кариес проникает через крайние зазоры.
Качество окончательной реставрации предсказывает долгосрочную выживаемость лучше, чем эндодонтическая техника. Исследования Гиллена и др. (2011) показывают, что недостаточные реставрации вызывают больше неудач, чем повторное загрязнение канала. Бактерии проникают через протекающие края и повторно инфицируют систему канала.
Структурные переломы представляют собой еще один основной режим неудачи. Эндодонтически обработанные зубы теряют содержание влаги и становятся хрупкими. Без полных коронок задние зубы могут расколоться вертикально. Эти переломы часто делают зуб не подлежащим восстановлению.
Как клиницисты управляют неудачными лечениями?
Нескользящее повторное лечение удаляет старые пломбы и устраняет пропущенную анатомию. Апикальная хирургия удаляет кончик корня и устанавливает ретроградные уплотнения. Удаление остается последним средством, когда происходят переломы или значительная потеря костной ткани.
Эндодонтическое повторное лечение следует тем же принципам, что и первичное лечение, с добавленной сложностью. Стоматолог должен удалить пломбы из гуттаперчи, обойти разделенные инструменты, если они есть, и найти ранее пропущенные каналы. Микроскопы значительно помогают в этих процедурах.
Апикальная хирургия (апикоэктомия) становится необходимой, когда стойкие поражения сопротивляются традиционному лечению. Хирург отражает лоскут, удаляет корень и ставит ретроградную пломбу. Современные микросurgical техники с использованием ультразвуковых наконечников и биокерамических герметиков достигают 90% уровней заживления.
Какие альтернативы существуют кроме лечения корневых каналов?
Удаление зуба с заменой с помощью зубных имплантов или мостов является основной альтернативой. Регенеративная эндодонтия предлагает биологический вариант для незрелых зубов. Наблюдение само по себе рискует системными осложнениями.
Пациенты, которым рекомендовано лечение корневых каналов, должны понимать все варианты. Эти альтернативы имеют различные последствия для функции, стоимости и долговечности.
Что включает в себя удаление зуба?
Удаление подразумевает полное извлечение зуба, включая корневую структуру. Процедура изначально стоит меньше, чем лечение корневых каналов, но требует замены, чтобы предотвратить движение соседних зубов и потерю костной ткани.
Удаление обеспечивает немедленное разрешение боли и инфекции. Стоматолог перерезает периодонтальную связку и поднимает зуб из лунки. Заживление происходит в течение 7-10 дней.
Однако удаление создает новые проблемы. Соседние зубы наклоняются в образовавшееся пространство. Противоположные зубы выдвигаются. Альвеолярная кость рассасывается без функциональной нагрузки. Эти изменения изменяют прикус и могут вызвать проблемы с височно-нижнечелюстным суставом.
Как сравниваются варианты замены?
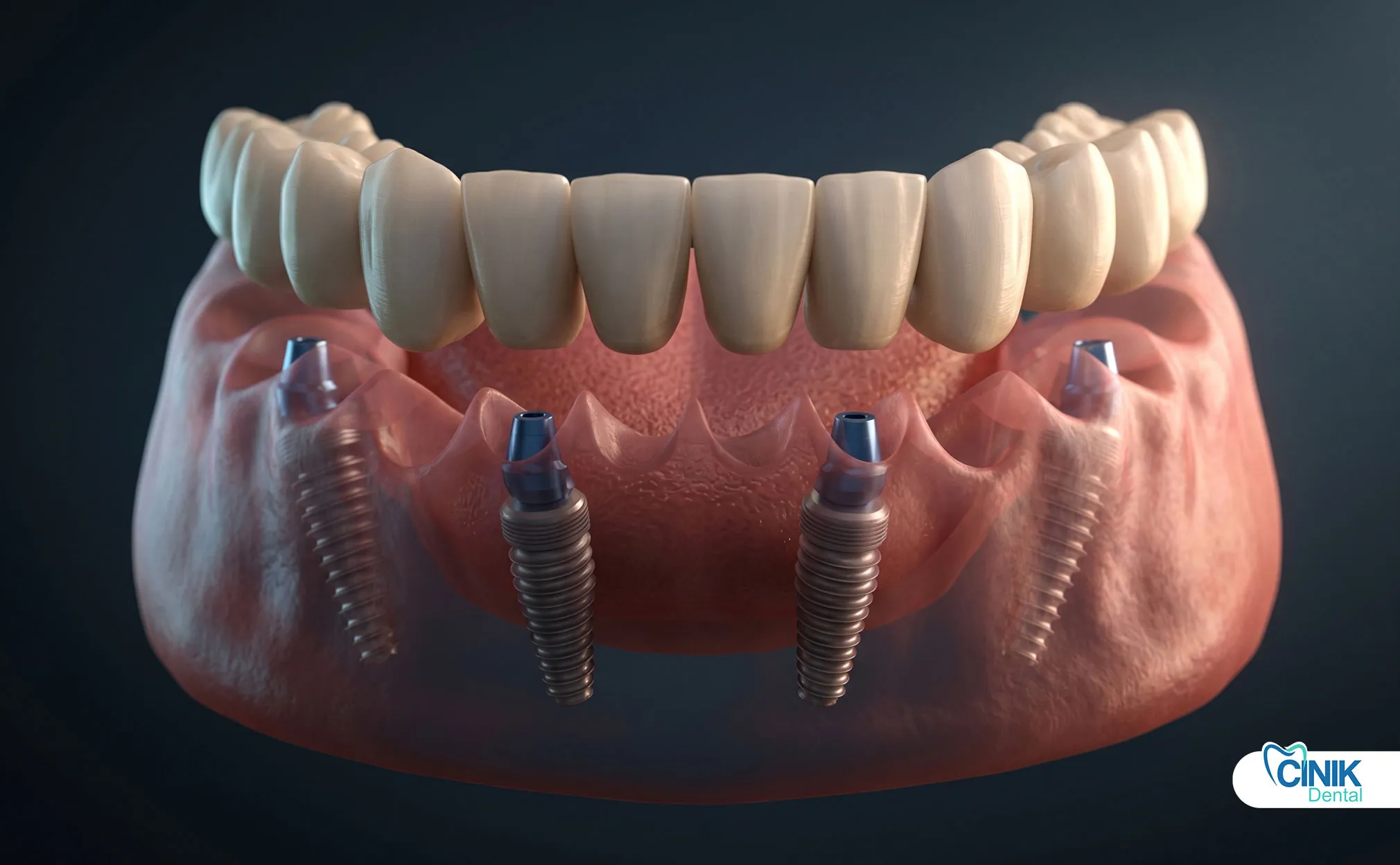
Зубные импланты заменяют отдельные зубы, не затрагивая соседние зубы. Мосты требуют подготовки соседних зубов, но обеспечивают немедленную фиксированную замену. Съемные частичные протезы стоят меньше всего, но предлагают компромисс в функции.
Зубные импланты произвели революцию в замене зубов. Титановые конструкции интегрируются с костью через остеоинтеграцию. Они обеспечивают самостоятельную поддержку без подготовки соседних зубов. Однако импланты требуют достаточного объема кости и периодов заживления от 3 до 6 месяцев.
Традиционные мосты требуют коронования зубов, соседствующих с пространством. Стоматолог подготавливает эти зубы аналогично подготовке для одиночной коронки. Мост соединяет коронки на опорных зубах с понтиком, заменяющим отсутствующий зуб. Этот подход рискует долгосрочным здоровьем поддерживающих зубов.
Съемные частичные протезы предоставляют наиболее экономичный вариант. Эти устройства крепятся к оставшимся зубам и заменяют несколько отсутствующих единиц. Однако они требуют ежедневного снятия для чистки и могут повлиять на речь и вкус.
Каковы функциональные и экономические соображения?
Сохранение естественных зубов с помощью лечения корневых каналов обычно стоит меньше в долгосрочной перспективе, чем удаление и установка имплантов. Естественные зубы обеспечивают превосходную проприоцепцию и эстетические результаты по сравнению с искусственными заменами.
Экономический анализ поддерживает сохранение зубов. Лечение корневых каналов плюс установка коронки стоит примерно 50-70% от стоимости удаления зуба плюс имплантация. Кроме того, естественные зубы редко требуют такого ухода, который необходим для имплантатов.
Функционально, периодонтальная связка, окружающая естественные зубы, обеспечивает сенсорную обратную связь, которая предотвращает чрезмерные силы прикуса. Этот механизм защищает как зуб, так и окружающую кость. Имплантаты лишены этой защитной обратной связи.
Какие мифы окружают удаление зубного нерва?
Мифы утверждают, что корневые каналы "убивают" зубы, вызывают системные заболевания или неизбежно приводят к сильной боли. Научные доказательства окончательно опровергают эти утверждения.
Дезинформация о эндодонтической терапии сохраняется, несмотря на десятилетия исследований. Разоблачение этих мифов помогает пациентам принимать решения на основе фактов, а не страха.
Убивает ли лечение корневых каналов зуб?
Нет. Зуб остается живым благодаря окружающим периодонтальным тканям. Он продолжает нормально функционировать без внутренней пульпы.
Представление о том, что лечение корневых каналов "убивает" зуб, отражает недопонимание стоматологической биологии. Зуб состоит не только из пульповой камеры. Периодонтальная связка остается жизненно важной после лечения. Эта ткань обеспечивает питание, сенсорную обратную связь и прикрепление к кости.
Зуб продолжает ощущать давление через периодонтальную связку. Он сохраняет свое положение в дуге. Он выдерживает жевательные силы. Без пульпы зуб просто лишен ощущения температуры и способности образовывать новый дентин внутри.
Вызывает ли эта процедура сильную боль?
Современная анестезия и техники делают лечение корневых каналов не более неприятным, чем обычные пломбы. Большинство пациентов испытывают облегчение от предоперационной боли сразу после процедуры.
Исторически лечение корневых каналов имело болезненную репутацию. Эта репутация больше не актуальна. Местные анестетики эффективно блокируют ощущение пульпы в большинстве случаев. Для "горячих" зубов с сильным воспалением дополнительные методы анестезии и интраоссальная инъекция обеспечивают глубокую анестезию.
Послеоперационный дискомфорт, когда он возникает, обычно поддается лечению безрецептурными анальгетиками. Процедура облегчает сильную боль при пульпите гораздо чаще, чем вызывает дискомфорт.
Вызывают ли корневые каналы системные заболевания?
Нет научных доказательств, связывающих правильно выполненные лечения корневых каналов с раком, сердечными заболеваниями или другими системными состояниями. Этот миф возник из дискредитированных исследований почти столетие назад.
Теория "фокальной инфекции" предполагала, что бактерии в ротовой полости вызывают болезни удаленных органов. Ранние сторонники утверждали, что зубы, подвергшиеся лечению корневых каналов, содержат бактерии, вызывающие системные заболевания. Эта теория привела к тысячам ненужных экстракций в начале 20 века.
Современные исследования опровергают это утверждение. Хорошо выполненные процедуры лечения корневых каналов полностью запечатывают систему канала. Иммунная система справляется с минимальной бактериальной нагрузкой от любого остаточного заражения. Нет рецензируемых исследований, связывающих эндодонтически обработанные зубы с системными заболеваниями.
Какие будущие инновации преобразят эндодонтию?
Терапия стволовыми клетками, редактирование генов, процедуры с использованием ИИ и биомиметические материалы позволят восстанавливать биологическую пульпу, а не заменять ее синтетическими материалами. Эти достижения могут в конечном итоге устранить необходимость в традиционном удалении нерва во многих случаях.
Регенеративная эндодонтия представляет собой самую захватывающую границу в этой области. Вместо удаления пульпы и заполнения инертными материалами, исследователи стремятся восстановить биологическую жизнеспособность.
Как терапия стволовыми клетками изменит лечение?
Трансплантация стволовых клеток зубной пульпы (DPSCs) и стволовых клеток из эксфолиированных молочных зубов человека (SHED) восстановит функциональную пульповую ткань, восстановит иммунную защиту и позволит продолжить развитие корня у незрелых зубов.
Клинические испытания демонстрируют возможность регенерации пульпы. Накасимо и др. (2017) провели первое клиническое испытание, соответствующее стандартам GMP, с использованием аутологичных мобилизованных стволовых клеток зубной пульпы. Они имплантировали эти клетки в ателоколлагеновые каркасы с факторами роста. Пациенты восстановили чувствительность пульпы в течение нескольких недель. Визуализация подтвердила образование ткани, подобной дентину, и васкуляризацию.
Сюань и др. (2018) провели рандомизированное контролируемое испытание, сравнивающее трансплантацию стволовых клеток с апексфикацией у незрелых зубов. Группа стволовых клеток показала превосходное развитие корня, апикальное закрытие и образование ткани, подобной пульпе. Хуан и др. (2024) рассмотрели эти достижения и пришли к выводу, что DPSCs обладают большей регенеративной способностью, чем мезенхимальные стволовые клетки костного мозга для стоматологических приложений.
Какую роль сыграет генотерапия?
Редактирование генов с использованием технологии CRISPR/Cas9 может активировать дентиногенные гены в резидентных клетках. Этот подход может стимулировать естественную регенерацию пульпы без трансплантации клеток.
Генотерапия предлагает бесклеточный подход к регенерации. Исследователи предлагают вводить гены, кодирующие белки, морфогенетические для костей (BMPs) и сосудистый эндотелиальный фактор роста (VEGF), в пространство корневого канала. Эти гены будут стимулировать резидентные стволовые клетки к дифференцировке в одонтобласты и эндотелиальные клетки.
Экспериментальные подходы включают трансдукцию собранных стволовых клеток для их переэкспрессии регенеративных генов перед имплантацией. Эти модифицированные клетки производят устойчивый выброс факторов роста, улучшая образование ткани.
Как ИИ и робототехника улучшат результаты?
Алгоритмы машинного обучения будут предсказывать результаты лечения и оптимизировать выбор инструментов. Роботизированные системы могут выполнять формирование каналов с сверхчеловеческой точностью.
Искусственный интеллект теперь анализирует CBCT-сканы для выявления вариаций анатомии каналов, которые человеческий глаз не замечает. Будущие приложения будут направлять инструменты в реальном времени, предупреждая стоматологов о надвигающихся перфорациях или рисках отделения инструмента.
Технологии 3D-печати будут изготавливать индивидуальные каркасы для пациентов, соответствующие точным морфологиям корневых каналов. Эти каркасы будут поддерживать рост клеток и сосудистую интеграцию.
Биокерамические материалы продолжают развиваться. Новые герметики химически связываются с дентином и обеспечивают антибактериальные эффекты. Эти материалы могут в конечном итоге позволить полную регенерацию пульпы, поддерживая прикрепление и дифференцировку клеток.
Заключение
Удаление зубного нерва через лечение корневых каналов является одной из самых успешных интервенций в стоматологии. Эта процедура сохраняет натуральные зубы, которые в противном случае потребовали бы удаления. Современные методы достигают 97% выживаемости через 10 лет и 68% выживаемости через 37 лет, согласно рецензируемым продольным исследованиям.
Процедура устраняет инфекции бактериальной биопленки в полости пульпы. Она устраняет источники боли, сохраняя функцию зуба. Достижения в области никель-титановых инструментов, микроскопической визуализации и биокерамических герметиков преобразовали это лечение из страшной процедуры в комфортную, предсказуемую терапию.
Пациенты, сталкивающиеся с этой рекомендацией, должны понимать биологическую основу лечения. Роль пульпы уменьшается после созревания зуба, что позволяет удалить ее, не компрометируя жизнеспособность зуба. Существуют альтернативы, но сохранение натуральной анатомии через эндодонтическую терапию обычно обеспечивает наиболее экономически эффективное и функциональное долгосрочное решение.
Будущие инновации обещают еще лучшие результаты. Регенеративная эндодонтия с использованием стволовых клеток может в конечном итоге восстановить биологическую жизнеспособность, а не просто заполнить пустые каналы. Генотерапия и тканевая инженерия могут регенерировать комплексы пульпа-дентин, неотличимые от натуральной ткани.
Ранняя диагностика остается решающей. Пациенты, испытывающие постоянную зубную боль, чувствительность к температуре или отек, должны немедленно обратиться за оценкой. Задержка увеличивает сложность лечения и снижает вероятность успеха.
Ссылки
Карвальо, Тиагу Саадс и Лусси, Адриан. "Возрастные морфологические, гистологические и функциональные изменения в зубах." Журнал оральной реабилитации, т. 44, № 4, 2017, с. 291-298.
Гиллен, БМ и др. "Влияние типа зуба и эндодонтической процедуры на результат лечения корневых каналов: систематический обзор." Журнал эндодонтии, т. 37, № 4, 2011, с. 449-457.
Гронтос, Стэн и др. "Постнатальные стволовые клетки пульпы зуба человека (DPSCs) в vitro и in vivo." Труды Национальной академии наук, т. 97, № 25, 2000, с. 13625-13630.
Хуан, Y и др. "Мезенхимальные стволовые клетки для регенерации пульпы зуба: сравнительное исследование различных источников." Stem Cells International, 2024.
Лопес-Вальверде, Исабель и др. "Долгосрочная выживаемость и успех зуба после первичного лечения корневых каналов: ретроспективное наблюдение от 5 до 37 лет." Клинические исследования полости рта, т. 27, № 6, 2023, с. 2545-2556.
Накасим, Мисаки и др. "Трансплантация стволовых клеток пульпы зуба человека для полной регенерации пульпы." Исследования и терапия стволовых клеток, т. 8, № 1, 2017, с. 1-12.
Ники, Ёгита и др. "Анатомия, голова и шея, пульпа зуба." StatPearls, Издательство StatPearls, 2025, https://www.ncbi.nlm.nih.gov/books/NBK537112/.
Свенсетер, Г и Бергенхольц, Г. "Биопленки при эндодонтических инфекциях." Эндодонтические темы, т. 9, № 1, 2004, с. 27-36.
Сюань, К и др. "Молочные автологичные стволовые клетки зуба регенерируют пульпу зуба после имплантации в поврежденные зубы." Научная трансляционная медицина, т. 10, № 455, 2018, eaaf3227.